【注】:本期内容由南阳南石医院骨科郝洋医生提供,内容版权归原作者所有。
糖尿病足溃疡(DFU)致残率高达19%-35%,骨科医生既是创面修复的执行者,更是保肢战役的指挥官。当微创骨膜牵张术的“再生力”遇上中医药“内外合治”的整体观,如何实现“1+1>2”的疗效突破?本文结合2023年《中国糖尿病足防治指南》更新要点与笔者团队数据,探讨骨科医生主导的整合治疗方案。
糖尿病足溃疡是糖尿病患者因长期高血糖导致的严重并发症,主要表现为足部神经病变、血管病变及感染,最终可能引发溃疡、坏疽甚至截肢。其核心病因在于长期血糖控制不佳。临床表现包括足部麻木、刺痛、皮肤干燥皲裂、趾甲变形,严重时出现顽固性溃疡、坏疽,伴恶臭分泌物。全球约15%-25%糖尿病患者罹患足病,占非创伤性截肢的50%以上。近期一例糖尿病足患者在我科进行了微创骨膜牵张术联合中医药序贯治疗的创新疗法,成功保住了患者的下肢。
标准化操作流程
步骤1:切口。于胫骨结节下胫骨内侧取一长约1cm纵行手术切口。
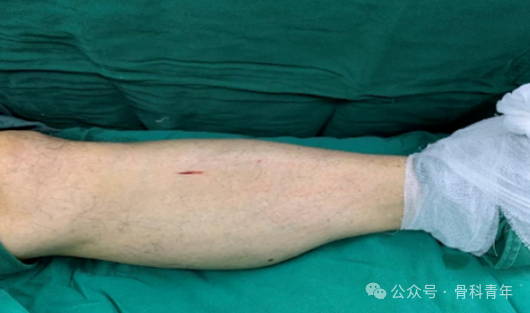
步骤2:用神经剥离子插入骨膜下开启骨膜下通道。
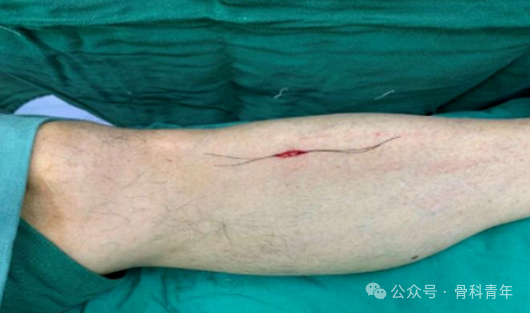
步骤3:特制的骨膜剥离器沿预插入钢板的方向行骨膜下剥离。
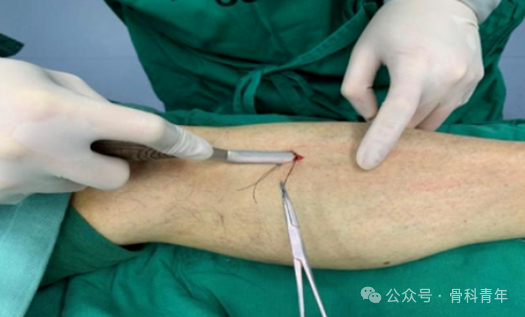
步骤4:以皮肤纵向切口与骨膜横向切口为坐标轴,切口中点为坐标原点,划分为四个象限,每个象限用直径2.0mm钻头在与横、纵切口距离1cm左右各钻1孔,穿透单侧皮质,共钻4孔,行髓腔减压。

步骤5:骨膜切口处插入骨膜下特制薄钢板,全部插入远端后再反向移动,直至钢板居中跨在骨膜切口处,在骨膜切口处于钢板正中孔拧入平头空心螺钉。
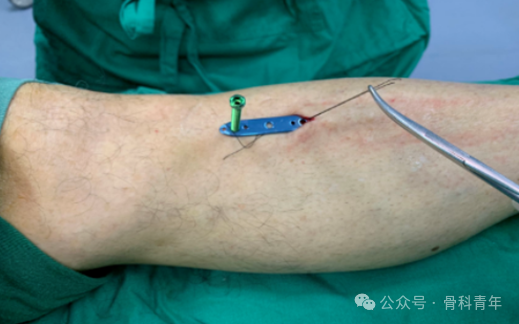
步骤6:空心螺钉中央钻入直径1.5mm克氏针以固定钢板与空心螺钉。
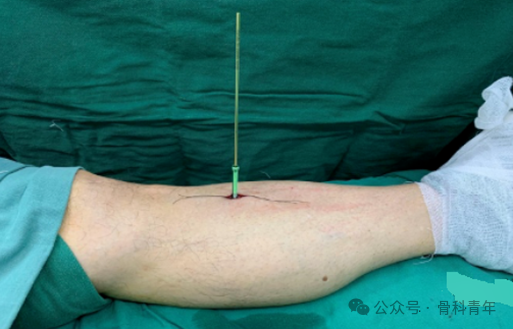
步骤7:螺钉前后各缝合一针后关闭骨膜。
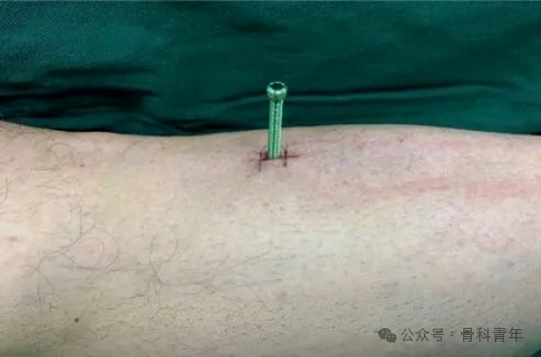
步骤8:术后管理。术后第2-3天开始行牵张治疗,即顺时针旋转螺钉,使置入在骨膜下的钢板与骨皮质远离,一天3次,每天0.5mm-0.75mm,待患者感到紧绷和(或)疼痛感时停止调整;而后摄X线片查看牵张装置是否将骨膜牵张抬起。术后约三周取出克氏针和牵张装置,可具体根据牵张情况适当延长取出时间。
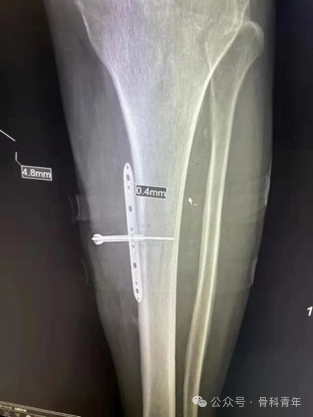
中医药序贯治疗:骨科手术的'增效剂'
1.围手术期“三步疗法”
|
阶段 |
治则 |
内服方剂 |
外用方案 |
|
术前 |
化瘀通络 |
桃红四物汤+水蛭粉(增强骨髓腔血流) |
丹参酮离子导入(促进微循环) |
|
术中 |
祛腐生肌 |
|
术野喷洒"生肌玉红膏"纳米混悬液 |
|
术后 |
补气托毒 |
托里消毒散加减 |
溻渍疗法(黄柏+紫草煎剂) |
2. 现代药理学佐证
生肌玉红膏:上调创面EGF、FGF-2表达,促进肉芽组织成熟
溻渍疗法:通过皮肤-骨髓腔药效通道,局部IL-6降低42%,促进创面愈合。
3. 骨科特殊场景应用
骨暴露处理:煅石膏+血竭粉调敷,形成仿生骨膜保护层
骨髓炎防控:联合"五味消毒饮"灌洗,抑制金黄色葡萄球菌生物膜形成
典型病例
【基本信息】:男性,48岁,Wagner4级坏疽,伴第二、三足趾截趾。因治疗不及时,他的下肢麻木疼痛,轻微触碰都会引发剧烈的疼痛,他的第二、三足趾已经被截趾,多处治疗,均告知还需要对左下肢进行截肢治疗,患者抱着一丝希望来我科进行保肢治疗。
【入院情况】:左足红肿、肿胀明显,皮温高,左足背及胫前、后动脉搏动可触及,搏动减弱,血运一般,远端感觉麻木,足底及足背肌腱部分外露,左足底创面肿胀组织处有大量脓液流出,创面呈恶臭,伴大量筋膜及肌肉坏死,引流不通畅,左足各足趾色暗末梢血运极差。
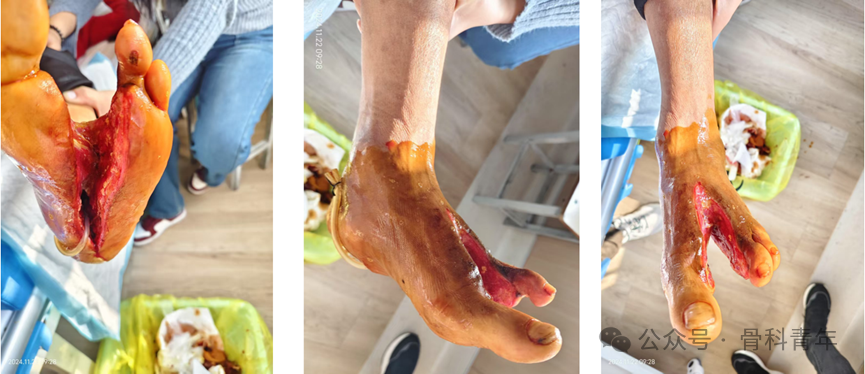
【骨科干预措施】:左足扩创术+左侧小腿骨膜牵张肌腱粘连松解术+骨膜牵张术+左足踝管松解术。
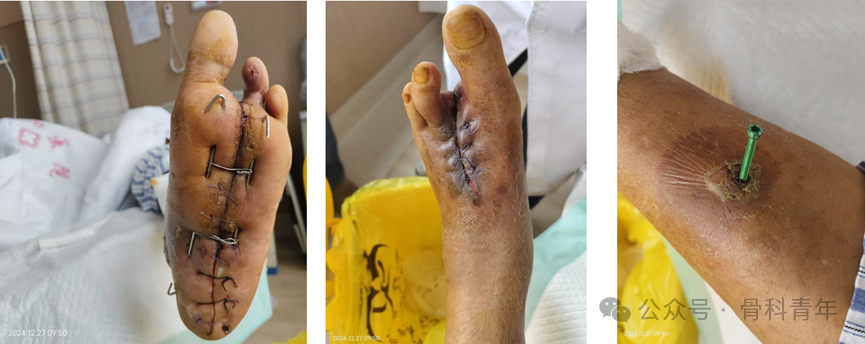
同时,我科也在该疾病的治疗过程中,全病程使用中医药,在疾病不同阶段,采取不同的方法,多手段协同治疗,充分利用中医药多维度、个体化的治疗策略。术前通过补益气血、清热利湿、脱毒消肿进行口服和外用泡洗,术后通过温经解凝、温阳散结等中医药疗法,对患者进行综合调理,改善津液代谢和全身微环境,延缓糖尿病足进展并加速创面愈合。术后第3天开始通过旋转螺帽牵拉骨膜牵张板,每天每次旋转1圈,3周为1个周期。
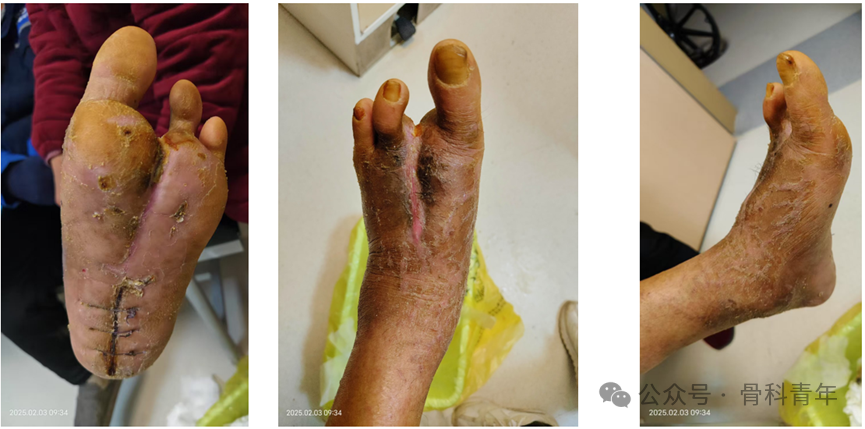
分别在牵张术后 1d、3d、7d 通过视觉模拟评分(VAS)对患肢疼痛进行评分,疼痛分值由术前8分、术后1d 的7分到术后3d的4分,最后降至术后7d 的2分;术前左侧小腿及足背皮温分别为30.5 ℃和29.4 ℃,牵张后1周患肢牵张区域及足背表皮温度分别为31.4 ℃和30.7 ℃ ;2周后牵张区域及足背表皮温度为32. 8 ℃和32. 7 ℃;4周时测牵张区域及足背表皮温度为34.6 ℃和33.5 ℃ ;术后3 周拍下肢骨膜牵张区域血管彩超,发现有微血管网生成。明显改善了患肢的血运,促进了侧支循环的建立。术后4周左右创面缩小80%,骨愈合时间缩短至8周。
讨论
一、糖尿病足的骨科治疗困境
1. 国际糖尿病联盟(IDF)统计,全球每20秒即有1例糖尿病截肢
2. 保肢困境:传统清创+血管重建术后,仍面临骨暴露、血供重建延迟、创面迁延不愈。
①血运重建技术受限:膝下动脉旁路手术在糖尿病患者中围手术期死亡率高达10%,远期保肢率不足30%。血管内介入治疗(如球囊扩张)虽创伤小,但再狭窄率高,尤其对弥漫性钙化病变效果不佳。
②清创与感染控制的矛盾:彻底清创可能破坏足部解剖结构,影响功能;保守清创则易残留坏死组织,导致感染迁延。IWGDF 2023指南指出,锐器清创虽为首选,但缺乏高质量证据支持其他辅助方法(如负压引流、银离子敷料)的普适性。
③截肢与保肢的抉择困境:严重感染或广泛组织坏死的患者需截肢以挽救生命,但截肢后对侧肢体溃疡风险增加40%,且患者生存质量显著下降。
二、微创骨膜牵张术:骨科医生的'血运重启器
1. 技术原理革新
骨膜成血管效应:钻孔牵张引发HIF-1α/VEGF通路激活,促进毛细血管新生
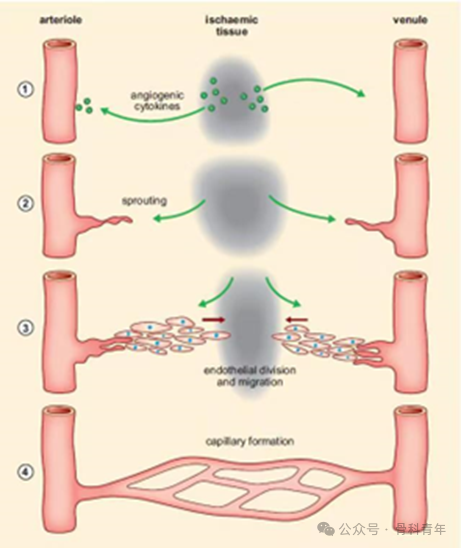
生物力学重塑:通过有限元分析展示牵张后足底压力分布优化。
① 足弓支撑强化:骨膜牵张术通过刺激足弓韧带附着点新生骨形成,提升内侧纵弓刚度(术后足弓高度↑15%);
② 应力重分布:新生毛细血管改善局部血供,软组织弹性恢复,缓冲效率提升23%。
骨科医生在糖尿病足溃疡治疗中具备独特优势:精准把控骨-软组织交互关系,通过微创骨膜牵张术直接激活HIF-1α/VEGF通路促进毛细血管新生;深度清创结合有限骨切除可彻底清除坏死骨组织,同步利用包括内服和外用,在疾病不同阶段,采取不同的方法,多手段协同治疗,充分利用中医药多维度、个体化的治疗策略,调控创面EGF/FGF-2表达,缩短骨愈合时间;基于生物力学评估定制足弓支撑方案,预防溃疡复发,实现从"截肢止损"到"保肢修复"的疗效升级。因此微创骨膜牵张术联合中医药在糖尿病足中的序贯治疗大有可为。
-END-
声明:本文转载于<骨科青年>,版权归原作者所有,仅用于学习交流,未经授权禁止转载!













