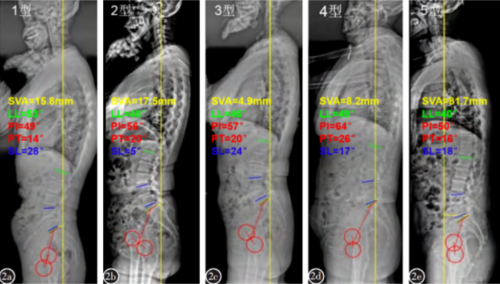
骨折都发生了,查骨密度还有用吗?
一、骨密度:确诊骨质疏松的“金标准”
1. 什么是骨密度?
-
正常:T 值≥-1.0(与年轻健康人平均值相比) -
骨量减少:-2.5<T 值<-1.0 -
骨质疏松:T 值≤-2.5 -
严重骨质疏松:T 值≤-2.5 + 脆性骨折(如 OVCF)
-
排除“假 OVCF”:约 5% 的椎体骨折由肿瘤、多发性骨髓瘤等引起,骨密度若 “正常” 需警惕非骨质疏松性病因。 -
量化骨质流失程度:T 值越低,说明骨骼越 “脆”,术后再骨折风险越高(如 T 值<-3.5 的患者,再发骨折风险是 T 值>-2.5 者的 3 倍)。
二、骨密度:预测骨折风险的“数学公式”
1. 骨折风险的 “双重密码”:T 值 + 临床因素
-
基础规律:T 值每降低 1 个标准差(如从 - 2.0 降到 - 3.0),椎体骨折风险增加 2-3 倍。
-
进阶评估工具:FRAX:registered:
-
临床应用:若患者T 值 =-2.8,无骨折史,FRAX 计算 10 年 major 骨折风险为 15%(阈值 10%),需启动药物抗骨松治疗。
-
绝经后女性/ 50 岁以上男性:即使无骨折,建议每 1-2 年筛查。 -
脆性骨折高危人群:
-
轻微外伤(如从站立高度跌倒)致骨折 -
身高缩短>3cm、驼背 -
长期使用激素、糖尿病、类风湿关节炎患者
三、骨密度:指导OVCF 治疗的 “导航仪”
1. 术前:决定是否手术的 “间接指标”
-
新鲜OVCF(MRI 证实)+ 骨密度严重低下(T≤-3.0):优先微创手术(如 PKP),因保守治疗卧床可能加速骨流失。 -
陈旧性骨折+ 骨密度轻度降低(-2.5<T<-1.0):需谨慎评估手术必要性,优先抗骨松治疗。
-
骨密度极低(T≤-3.5):椎体骨小梁稀疏如 “蜂窝”,骨水泥易渗漏,需采用 “低压注射” 或联合骨水泥强化技术。 -
骨密度稍低(T≈-2.0):骨结构相对完整,可常规注射。 -
内固定选择:若计划开放手术(如椎体融合),骨密度低下者需配合椎弓根螺钉强化(如骨水泥强化螺钉),避免螺钉松动。
-
T 值 =-2.8(无用药禁忌):首选口服双膦酸盐(如阿仑膦酸钠)+ 钙剂 + 维生素 D。 -
T 值 =-3.5 且合并多次骨折:建议注射类药物(如唑来膦酸、地舒单抗),快速提升骨密度。 -
疗效监测:抗骨松治疗1-2 年后复查骨密度,若 T 值回升≥0.5 SD,提示治疗有效;若持续下降,需调整方案。
四、争议与误区:骨密度的“局限性”
误区1:“我骨密度正常,不会得 OVCF”
-
术后每年复查1次 DXA,监测整体骨密度变化。 -
若使用地舒单抗等强效药物,可每6个月监测 骨转换标志物,更早评估疗效。
骨密度不是一个简单的数值,而是贯穿OVCF 全病程的 “健康晴雨表”
能提前预警骨折风险,指导手术方案,更能通过精准抗骨松治疗,让患者 “摔一次,防一生”。
对于中老年人群,尤其是骨折患者,记住这句话:“骨折不可怕,忽视骨密度才可怕”。
下次体检,记得问问医生:“我的骨密度该查了吗?”