肩袖撕裂是骨科临床常见的肩部疾病,其中不可修复性肩袖撕裂因损伤范围广、组织条件差,一直是治疗的难点。传统手术方式常难以达到理想的修复效果,患者术后肩部疼痛、活动受限等问题仍较突出。近期,一种创新的上关节囊重建(SCR)技术 —— 脱细胞真皮基质(ADM)同种异体移植物联合残余肌腱加强术,为这类患者带来了新希望。该技术通过优化移植物固定方式、改善缝线管理、利用残余肌腱增强生物愈合,有效提升了手术效果,下面就为大家详细介绍这一技术。
一、技术背景:
不可修复性肩袖撕裂的治疗困境
肩袖由冈上肌、冈下肌、小圆肌和肩胛下肌的肌腱组成,对维持肩关节稳定和正常活动至关重要。当肩袖撕裂范围过大、肌腱回缩严重、肌肉萎缩或脂肪浸润明显时,常规的肌腱修复手术难以实现解剖复位和牢固固定,这类情况被称为不可修复性肩袖撕裂。
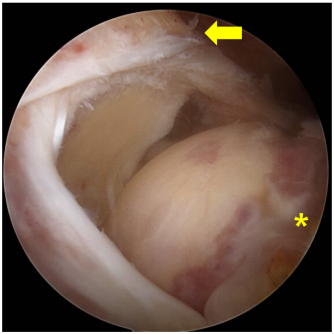
图1不可修复性后上肩袖撕裂的关节镜图像。撕裂的肌腱(箭头所示)已回缩至肩胛盂边缘,无法拉回至足迹处(星号所示)。
此前,上关节囊重建术已成为治疗不可修复性肩袖撕裂的重要手段,其原理是通过移植物重建受损的上关节囊,恢复肩关节的生物力学平衡。但传统 SCR 技术存在明显短板:一方面,肩胛盂侧和大结节侧的移植物固定部位易出现移植物失效,尤其是肩胛盂侧,由于操作空间有限、移植物附着区域狭窄、缝线管理困难,固定难度极大;另一方面,肩胛盂侧骨床狭窄且多采用单排固定,移植物与骨的接触面积小,导致内侧移植物失败率高达 40.0%-69.2%,严重影响手术疗效。
为解决这些问题,研究团队研发了脱细胞真皮基质同种异体移植物联合残余肌腱加强的 SCR 技术,该技术在移植物固定、缝线管理和生物愈合方面均有创新突破。
二、核心技术详解:
从准备到固定的全流程优化
(一)术前与术中基础准备
手术需在全麻联合肌间沟阻滞麻醉下进行,患者取侧卧位,手术侧手臂置于外展 30°、前屈 10°、外旋 30° 位,便于术者操作。
1.关节镜入路建立:30°关节镜通过后入路进入肩峰下间隙,外侧入路作为主要工作入路。为避免移植物磨损并扩大操作空间,需先进行肩峰下减压,随后在肩峰后外侧角建立主要观察入路。此外,通过额外小切口,分别在肩峰外侧缘(用于大结节锚钉)和肩峰后内侧缘(用于后肩胛盂锚钉)置入缝线锚钉,内维亚泽入路则用于前肩胛盂锚钉置入。
2.足印区准备:首先对退变组织进行清创,松解残余肩袖肌腱周围的粘连,并进行前肩袖间隙滑动操作。为实现内侧加强,需用射频设备充分暴露肩胛盂上颈部,再用磨钻对骨床进行去皮质处理,为移植物与骨的愈合创造条件;大结节处的肩袖足迹也需重复相同的去皮质操作。
(二)移植物精准制备:尺寸与标记的关键考量
移植物尺寸是否合适直接影响手术效果,需通过关节镜尺子精准测量以下解剖长度:肩胛盂对应部分长度、关节面对应部分长度、大结节对应部分长度。由于需用残余肌腱进行内侧加强,移植物内侧边缘需比肩胛盂上表面额外延长 15mm,以增大移植物与骨的接触面积,同时避免移植物被缝线切割。测量完成后,需在移植物上明确标记移植物插入方向和缝线穿过点,为后续缝线操作奠定基础。

图2根据关节镜测量的撕裂尺寸制备脱细胞真皮基质同种异体移植物。(A)移植物内侧部分(对应肩胛盂上颈部)的长度为 15mm;(B)从肩胛盂上缘到大结节足迹内侧的长度;(C)大结节的内外侧长度;(D)肩胛盂上缘的前后长度;(E)大结节足迹的前后长度。
(三)锚钉置入:肩胛盂与大结节的差异化固定策略
锚钉的选择和置入位置是移植物牢固固定的关键,该技术对肩胛盂侧和大结节侧采用不同的锚钉方案:
1.肩胛盂侧锚钉:先于大结节侧置入锚钉,选择 2 枚 4.5mm 双缝线锚钉。其中 1 枚(Healix Advance BR,Depuy Mitek 公司)通过内维亚泽入路置入肩胛盂颈部的肱二头肌长头肌腱止点处,另一枚(Healicoil PK,Smith & Nephew 公司)通过后内侧入路置入 10 点位置,且两枚锚钉均需置于肩胛盂表面内侧 5mm 处,避免穿入关节内。
2.大结节侧锚钉:需 2 枚 5.5mm 双负载缝线锚钉(用于内侧排)和 2 枚无结缝线锚钉(Multifix,Smith & Nephew 公司,用于外侧排)。1 枚双缝线锚钉置于大结节前内侧缘,另一枚置于残余冈下肌前缘与软骨交界处,确保移植物在大结节侧的固定稳定性。
(四)缝线管理创新:定制 portals 分离器防缠绕
缝线缠绕是传统 SCR 技术的常见问题,会导致移植物固定失效。该技术的核心创新之一是使用定制 portals 分离器:选取 5ml 注射器的推杆,在其外侧端用 4.0mm 钻头钻 4 个孔,将主要工作入路(外侧入路)临时分为 4 个亚入路。锚钉置入后,将 4 枚锚钉的所有缝线均通过外侧入路取出,用于在体外将缝线穿过移植物。此时,每枚锚钉的缝线通过定制分离器对应的象限独立取出,完全避免了缝线在取出过程中的缠绕,大幅降低了操作难度,提高了手术效率。
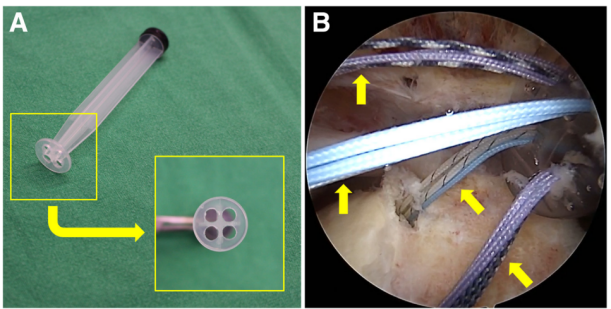
图 3:使用定制入路分离器将所有缝线拉至外侧入路,以防止缝线缠绕。(A)定制入路分离器:通过 4.0mm 钻头在 5mL 注射器推杆外侧端钻孔 4 个制成;(B)侧卧位下,从右肩后外侧入路观察到的关节镜图像。4 枚缝线锚钉的所有缝线(箭头所示)均被拉至体外,未发生缝线缠绕。若将单个外侧入路临时分为 4 个外侧入路,并在每个象限设置入路分别管理每枚缝线锚钉的缝线,则不会出现缝线缠绕情况。
(五)体外缝线操作与移植物固定:双重技术保障稳定性
1.体外缝线穿过与移植物准备:使用顺行缝线 passer 或手术针,通过定制 portals 分离器分别取出每枚锚钉的缝线,在肩关节外按照斜褥式缝合方式,将缝线穿过移植物上预先标记的对应位点。这种缝合方式不仅能增大移植物与骨的接触面积,还能确保缝线间留有合适间隙,防止移植物被切割。
肩胛盂侧:同一枚锚钉的不同缝线交替穿过移植物,形成斜褥式构型;每枚锚钉的内侧缝线对采用双滑轮技术打方结,利用锚钉的孔作为单个滑轮,将移植物拉入肩峰下间隙。
大结节侧:待肩胛盂侧移植物准备完成后,将缝线成对以斜褥式构型穿过移植物的大结节对应部分。
2.移植物置入与最终固定:通过同时牵拉肩胛盂侧缝线对的自由端、推动握持移植物内侧端的抓钳,将移植物通过外侧入路置入肩峰下间隙,此时大结节侧的 4 组缝线需保持张力,辅助移植物顺利滑动。
移植物置入后,需将关节镜推进至移植物下方,检查是否存在缝线缠绕或松散缝线;随后将移植物内侧端插入肩胛盂上缘与残余肩袖之间,使撕裂肌腱覆盖肩胛盂侧移植物。最后,肩胛盂侧锚钉的缝线采用 Revo 结打结,并保留 2 组残余缝线用于后续加强;大结节侧锚钉的缝线打结后,用 2 枚无结缝线锚钉进行缝线桥固定,进一步增强固定强度。

图4移植物上缝线的体外管理。(A)缝线穿过移植物肩胛盂侧的构型:同一枚缝线锚钉的不同缝线以交替顺序成对穿过移植物,采用斜褥式缝合构型;(B)完成缝线体外穿过移植物的操作。在移植物内侧,每枚缝线锚钉的两根缝线在打结后合并为一组(箭头所示)。同一枚缝线锚钉不同缝线的结形成一组缝线对,牵拉缝线自由端即可使移植物滑入肩关节内。在移植物大结节侧,缝线成对以斜褥式构型穿过移植物。
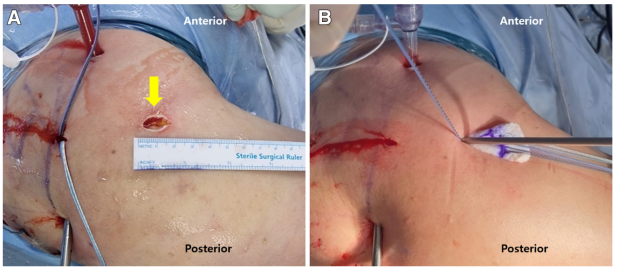
图5 侧卧位下,将移植物拉入右肩肩峰下间隙的操作。(A)移植物通过 15mm 长的外侧入路(箭头所示)置入肩峰下间隙;(B)为将移植物置入肩峰下间隙,需牵拉肩胛盂侧 2 组缝线对的自由端,同时用抓钳握持移植物内侧端,将其推过外侧工作入路。大结节侧的 4 组缝线需保持张力,以辅助移植物滑动。
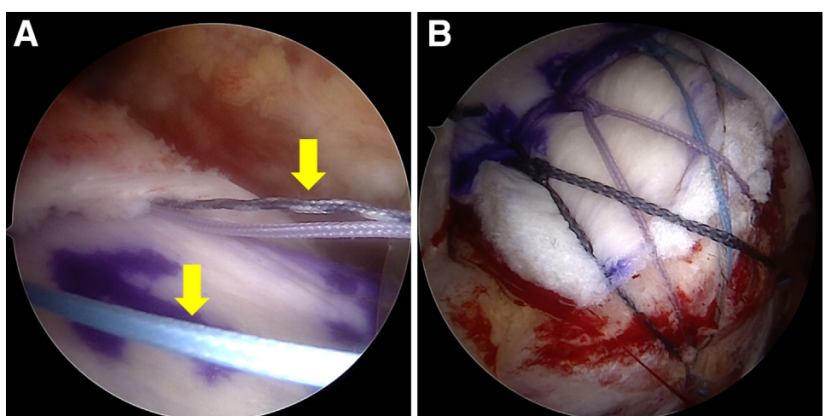
图6 侧卧位下,从右肩后外侧入路观察到的关节镜图像,显示移植物在肩胛盂侧和大结节侧的固定情况。(A)移植物在肩胛盂侧的固定:肩胛盂侧锚钉的缝线打结后,保留一组残余缝线(箭头所示),用于后续残余肌腱加强;(B)移植物在大结节侧的缝线桥固定。
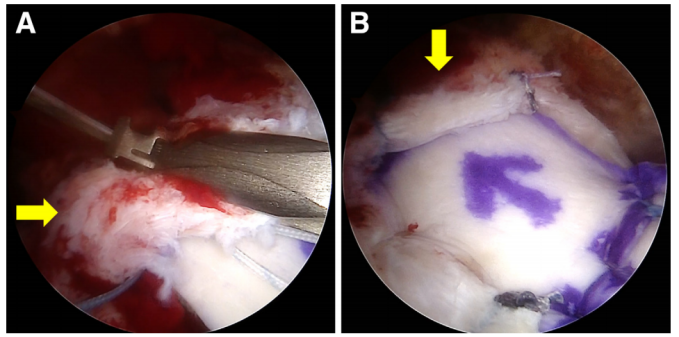
图7侧卧位下,从右肩后外侧入路观察到的关节镜图像,显示利用内侧残余肩袖进行加强的操作。(A)肩胛盂侧缝线打结后,用顺行缝线穿引器将残余缝线穿过覆盖在移植物上方的内侧残余肩袖(箭头所示);(B)采用脱细胞真皮基质同种异体移植物进行上关节囊重建的最终结构:利用残余肩袖肌腱对肩胛盂侧移植物进行内侧加强(箭头所示,肌腱覆盖在移植物表面)
(六)残余肌腱加强:提升生物愈合效果
这是该技术的另一大创新点,旨在通过生物手段增强移植物愈合。移植物固定完成后,利用肩胛盂侧锚钉的残余缝线,通过顺行缝线 passer 穿过覆盖移植物的回缩肩袖残端,再用 Revo 结打结,实现内侧加强;同时,用游离缝线在移植物后缘与残余冈下肌肌腱之间进行边对边缝合,形成更稳定的生物结构,为移植物与骨的愈合提供生物支架,提升重建后上关节囊的强度。
三、技术优势与注意事项:
临床应用的关键参考
(一)显著优势:解决传统技术痛点
该技术通过多维度创新,有效弥补了传统 SCR 的不足,具体优势如下:
1.固定更牢固:肩胛盂侧采用单排斜褥式构型,大幅增大移植物与骨的接触面积,结合双滑轮技术,既能确保移植物顺利置入肩峰下间隙,又能提升固定稳定性,降低移植物失效风险。
2.缝线管理更高效:定制 portals 分离器将单一外侧入路临时分为 4 个亚入路,每枚锚钉的缝线独立管理,彻底避免缝线缠绕;同时,所有缝线均在体外穿过移植物,简化操作流程,缩短手术时间。
3.生物愈合更优:利用残余肩袖肌腱进行内侧加强,为移植物愈合提供良好的生物环境,促进移植物与骨的整合;此外,肩胛盂侧移植物的 “长尾” 设计(额外延长 15mm),不仅能防止移植物被切割,还能进一步扩大移植物与骨的接触面积。
4.适用性更强:脱细胞真皮基质同种异体移植物具有良好的生物相容性,且该技术通过优化固定和愈合方式,对组织条件较差的不可修复性肩袖撕裂患者仍有较好的治疗效果。
(二)注意事项:规避手术风险
1.足迹准备阶段:需保留内侧残余肩袖组织用于后续加强,但解剖过程中需注意保护肩胛上神经,避免过度分离导致神经损伤。
2.移植物制备阶段:若高估肩胛盂表面到大结节足迹内侧的距离,易导致移植物张力不匹配;因此,需通过关节镜精准测量,确保移植物尺寸准确。
3.锚钉置入阶段:建议选用不同颜色缝线的锚钉,便于区分和管理;肩胛盂侧锚钉需置于关节面内侧 5mm 处,置入方向朝向内侧,防止穿入关节内。
4.缝线操作阶段:使用定制 portals 分离器时,需保持其位置稳定,避免锚钉缝线扭转;将缝线从分离器转移到移植物时,需防止不同锚钉的缝线缠绕;双滑轮技术打方结时需确保打结牢固,否则会导致移植物置入后固定失效。
5.残余肌腱加强阶段:该操作在有限空间内进行,技术难度较高,且会增加手术时间,术者需具备丰富的关节镜操作经验。
四、临床价值与展望:
为患者带来长期获益
目前,该技术已在临床实践中取得初步成效。研究显示,采用该技术治疗的患者,术后 1 年肩部疼痛明显缓解,肩关节功能显著改善,且移植物失效率大幅降低。从生物力学角度看,斜褥式缝合和缝线桥固定提升了移植物的抗拉力强度;从生物学角度看,残余肌腱加强为移植物愈合提供了充足的生长因子和细胞来源,促进移植物整合。
不过,该技术也存在一定局限性,如操作较传统单排固定更复杂、手术时间稍长、需确保脱细胞真皮基质移植物尺寸合适、肩胛盂侧骨床准备受残余后上肩袖影响等。未来,随着移植物材料的改进(如更薄、更强韧的脱细胞真皮基质)、专用手术器械的研发,这些问题有望逐步解决。
对于骨科临床而言,脱细胞真皮基质同种异体移植物联合残余肌腱加强的 SCR 技术,为不可修复性肩袖撕裂提供了更可靠的治疗方案,尤其适用于肌腱回缩严重、组织条件差的患者。相信随着技术的不断推广和优化,将有更多患者从中受益,摆脱肩部疼痛和活动受限的困扰。
参考文献:Lee S, Koh KH, Shin SJ. Superior Capsule Reconstruction Using an Acellular Dermal Matrix Allograft Combined With Remnant Tendon Augmentation for Irreparable Rotator Cuff Tear. Arthrosc Tech. 2023 Jan 31;12(2):e241-e246. doi: 10.1016/j.eats.2022.10.013. PMID: 36879872; PMCID: PMC9984778.