跟骨骨折是足部最常见的骨折类型之一,通常由高能量创伤导致,包括交通事故和高处坠落。跟骨是足部重要的承重骨。跟骨骨折的最佳治疗方案仍存在争议。近年来,微创技术在骨科领域的应用显著增加。其中,经皮螺钉固定因其创伤小、恢复快等优点,已逐渐成为治疗跟骨骨折的重要方法,相关文献对此已有证实。最新的荟萃分析结果显示,跟骨骨折螺钉固定与钢板固定的固定强度和临床疗效相当,且具有手术时间更短、切口相关并发症发生率更低等优势。
尽管螺钉固定的疗效已得到学者们的广泛认可,但关于实现最大生物力学强度的最佳螺钉轨迹,目前尚未达成共识。本公众号介绍今年发表的两篇关于有限元分析探索最佳经皮螺钉固定轨迹的研究,与各位同道分享。
该文献是一篇发表于《BMC Surgery》的研究论文,由重庆医科大学附属第一医院团队完成,核心围绕Sanders Ⅱ型和Ⅲ型跟骨骨折经皮螺钉固定的最佳纵向螺钉轨迹展开,通过有限元分析方法探究最优生物力学稳定方案,为临床治疗提供理论依据。
一、研究背景与目的
经皮螺钉固定因创伤小、恢复快,已成为移位性关节内跟骨骨折的重要治疗手段,且临床研究证实其与钢板固定的强度、疗效相当,还能缩短手术时间、降低切口并发症;但目前关于 “实现最大生物力学强度的螺钉轨迹设计” 缺乏共识,现有研究未充分结合跟骨解剖结构与骨折损伤机制。
通过有限元分析,明确Sanders Ⅱ 型(ⅡA、ⅡB、ⅡC)和 Ⅲ 型(ⅢAB、ⅢAC、ⅢBC)跟骨骨折经皮螺钉固定的最佳纵向螺钉轨迹,提升内固定的生物力学稳定性。
二、研究方法
基于 1 名健康男性(54 岁)的跟骨 CT 数据,用 Mimics、Geomagic Wrap、SolidWorks 等软件重建跟骨三维模型,按Sanders分型构建 6 种关节压缩型骨折模型;设计 4 种螺钉固定方式,分为研究组(2 组)与对照组(2 组),均用 2 枚 3.5mm 横向螺钉(固定结节至载距突,位置统一),核心差异为 2 枚 5.5mm 纵向螺钉轨迹:
▲基于Sanders分型的骨折模型,其中 a-f 分别对应桑德斯 ⅡA、ⅡB、ⅡC 型以及 ⅢAB、ⅢAC、ⅢBC 型骨折模型。
研究组:内侧纵向螺钉从跟骨结节固定至载距突(1 组非交叉植入,2 组交叉植入);
对照组:纵向螺钉均从跟骨结节固定至跟骨前突(1 组平行植入,2 组交叉植入)。
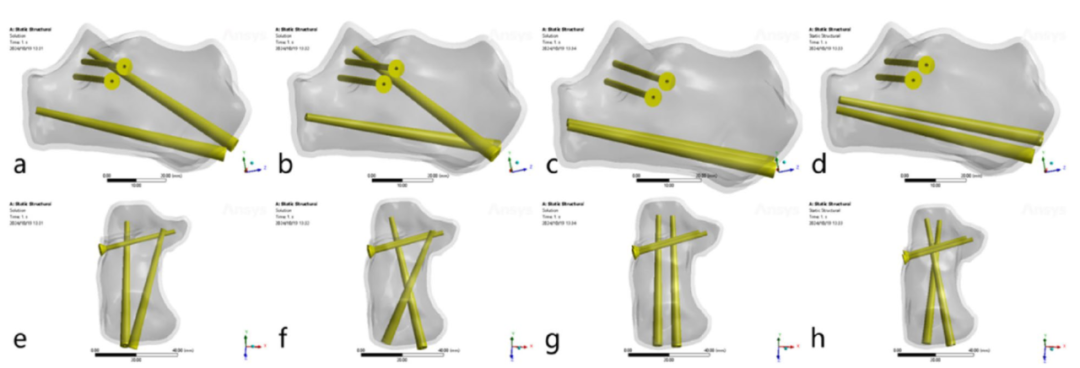 ▲四种螺钉定向设计图,其中 a、e 为研究组 1(两枚纵向螺钉非交叉植入),b、f 为研究组 2(两枚纵向螺钉交叉植入),c、g 为对照组 1(两枚纵向螺钉平行植入跟骨前突),d、h 为对照组 2(两枚纵向螺钉从跟骨结节交叉植入)。
用 ANSYS 软件分析,网格尺寸最终确定为 1mm(验证显示此尺寸下结果稳定);模拟正常站立时跟骨受力 —— 固定跟骰关节面与后结节,向距下关节后 / 中关节面分别施加 420N、200N 力;定义螺钉与骨折块为 “绑定” 接触,骨折块间摩擦系数 0.2,材料简化为均质弹性体(螺钉、皮质骨、松质骨的弹性模量与泊松比明确)。
▲模型的约束与载荷示意图,展示了跟骨有限元模型中固定支撑的位置以及施加外力的部位和大小。
模拟正常人站立时跟骨应力分布,发现应力主要集中于跟骨前内侧(含载距突、前突等),为螺钉轨迹设计提供解剖受力依据。
▲预实验应力分布图,显示跟骨的应力主要分布在其前内侧区域。
▲四种螺钉定向设计图,其中 a、e 为研究组 1(两枚纵向螺钉非交叉植入),b、f 为研究组 2(两枚纵向螺钉交叉植入),c、g 为对照组 1(两枚纵向螺钉平行植入跟骨前突),d、h 为对照组 2(两枚纵向螺钉从跟骨结节交叉植入)。
用 ANSYS 软件分析,网格尺寸最终确定为 1mm(验证显示此尺寸下结果稳定);模拟正常站立时跟骨受力 —— 固定跟骰关节面与后结节,向距下关节后 / 中关节面分别施加 420N、200N 力;定义螺钉与骨折块为 “绑定” 接触,骨折块间摩擦系数 0.2,材料简化为均质弹性体(螺钉、皮质骨、松质骨的弹性模量与泊松比明确)。
▲模型的约束与载荷示意图,展示了跟骨有限元模型中固定支撑的位置以及施加外力的部位和大小。
模拟正常人站立时跟骨应力分布,发现应力主要集中于跟骨前内侧(含载距突、前突等),为螺钉轨迹设计提供解剖受力依据。
▲预实验应力分布图,显示跟骨的应力主要分布在其前内侧区域。
三、核心研究结果
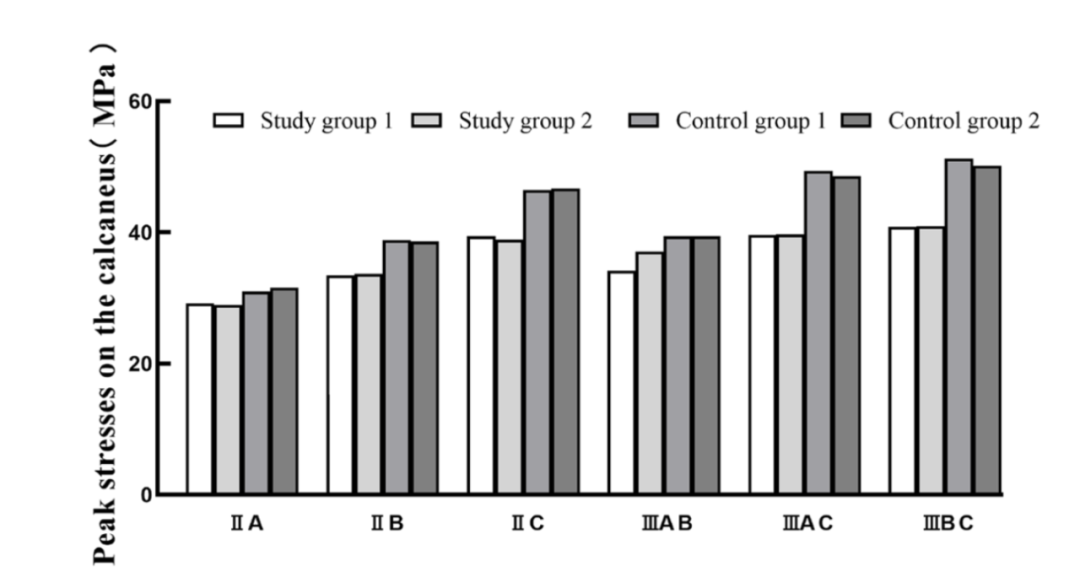
6 种骨折模型中,研究组(1、2 组)的跟骨最大应力、骨折块间最大位移均小于对照组(1、2 组),且 ⅡC、ⅢAC、ⅢBC 型骨折的差异尤为显著;研究组 1 与 2 间无显著差异,说明纵向螺钉 “是否交叉” 对骨应力分布、骨折块位移影响极小。
▲跟骨的峰值应力图(单位:MPa),用于对比不同骨折类型在各固定组中跟骨所承受的最大应力差异。
▲骨折块的峰值位移图(单位:mm),用于比较不同骨折类型在各固定组中骨折块的最大位移数值。
ⅡA 型骨折:研究组螺钉应力高于对照组;ⅡB、ⅢAB 型骨折:4 组螺钉应力差异极小;ⅡC、ⅢAC、ⅢBC 型骨折:研究组螺钉应力低于对照组,且所有模型中螺钉应力均未超过内固定失败阈值(600MPa),安全性达标;同时研究组内侧纵向螺钉应力高于对照组,提示其能更合理承受载荷,生物力学性能更优。
▲螺钉的峰值应力图(单位:MPa),展示不同骨折类型下各固定组螺钉所承受的最大应力情况。
▲六种骨折模型中不同内固定方式的螺钉应力分布图,其中 a-d 对应 ⅡA 型骨折、e-h 对应 ⅡB 型骨折、i-l 对应 ⅡC 型骨折、m-p 对应 ⅢAB 型骨折、q-t 对应 ⅢAC 型骨折、u-x 对应 ⅢBC 型骨折,分别展示了四种螺钉固定方式下的螺钉应力分布。
▲骨折块间的位移云图,其中 a-d、e-h、i-l、m-p、q-t、u-x 分别对应桑德斯 ⅡA、ⅡB、ⅡC 型以及 ⅢAB、ⅢAC、ⅢBC 型跟骨骨折的四种螺钉固定方式,展示了骨折块间位移的分布情况。
▲SandersⅡ 型跟骨骨折中载距突骨折块的纵向螺钉固定示意图,其中 a-d 对应Sanders ⅡA 型跟骨骨折、e-h 对应Sanders ⅡB 型跟骨骨折、i-l 对应Sanders ⅡC 型跟骨骨折;a、e、i 为研究组,b、f、j 为对照组 1,c、g、k 为对照组 2,d、h、l 为对照组 3;图中显示对照组 2 和对照组 3 的纵向螺钉失去了对载距突的固定作用,而Sanders ⅡC 型跟骨骨折中所有四组的纵向螺钉均有相应固定情况。
四、研究结论与关键发现
治疗SandersⅡ型和Ⅲ型跟骨骨折时,最优纵向螺钉配置为 “外侧纵向螺钉从跟骨结节固定至跟骨前突,内侧纵向螺钉从跟骨结节沿内侧壁固定至载距突”,该轨迹能最大程度分散骨与螺钉应力、减少骨折块位移,提供最佳生物力学稳定性。
载距突骨折块大小影响螺钉轨迹效果 —— 当载距突骨折块较小时(如 ⅡC、ⅢAC、ⅢBC 型),需将纵向螺钉固定至载距突才能保证固定强度;若固定至前突,骨折块位移会显著增加;而块体较大时(如 ⅡA、ⅡB 型),不同轨迹的差异相对不明显。
该研究由上海市第六人民医院团队完成,围绕经皮螺钉固定治疗 SandersⅡB 型跟骨关节内骨折的稳定性展开研究,通过三维有限元分析与临床验证相结合的方式,明确了最优置钉方案,为临床微创治疗提供了重要依据。
一、研究背景与目的
移位超 2mm 的跟骨关节内骨折需手术治疗,传统外侧扩大切口切开复位内固定术软组织并发症(如感染、皮肤坏死)发生率高;经皮螺钉固定作为微创技术,在 SandersⅡB 型等骨折中疗效可靠,但针对该类型骨折不同亚型(舌型、塌陷型)的置钉方案尚未达成共识。
通过三维有限元分析,比较不同置钉方案对骨折固定的生物力学稳定性。
二、研究方法
对健康成人跟骨行 CT 扫描,导入 Mimics 等软件建立 SandersⅡB 型骨折模型,分为舌型、塌陷型两个亚型,各包含 1 个外侧钢板固定组(对照)和 5 个经皮螺钉固定组(舌型 A1~A5、塌陷型 B1~B5),骨折模型简化为前部、载距突、后关节面、后结节 4 个骨块。
▲SandersⅡB 型跟骨骨折模型,包括舌型骨折 (A) 和塌陷型骨折 (B) 两种亚型。将骨折模型简化为四个主要骨块:前部骨块 (骨块 1,橙色区域)、载距突骨块 (骨块 2,紫色区域)、后关节面骨块 (骨块 3,绿色区域) 及后结节骨块 (骨块 4,黄色区域)。
参考临床受力情况,对跟距后关节面、中关节面及跟腱止点施加组合应力,通过 Abaqus 软件分析各骨块及内植物的最大位移、von Mises 应力值。
▲SandersⅡB 型舌型骨折模型经皮螺钉内固定 A1~A5 方案。
▲SandersⅡB 型塌陷型骨折模型经皮螺钉内固定 B1~B5 方案。
三、核心结果
舌型骨折:A4 组(含内侧支撑螺钉)表现最优,跟骨整体位移(0.22mm)、内固定位移(0.14mm)较小,应力分布合理(跟骨 26.83MPa、内固定 72.97MPa)。
▲对舌型骨折各模型相同工况内固定应力云图与骨块位移云图。
塌陷型骨折:B2 组(含内侧支撑螺钉)效果最佳,跟骨与内固定最大应力分别为 22.04MPa 和 41.14MPa,整体位移最小(0.14mm)。
▲对塌陷型骨折各模型相同工况内固定应力云图与骨块位移云图。
四、关键结论
经皮螺钉固定是治疗 SandersⅡB 型跟骨骨折的可靠微创方案,其生物力学稳定性可媲美传统钢板固定,且能降低软组织并发症风险。
含内侧支撑螺钉的置钉组合(舌型 A4 方案、塌陷型 B2 方案)可提供更优的 “抗内翻” 和高度维持效果,应力分散均匀、骨块位移小,是两类亚型骨折的优选方案。
置钉需遵循 “三点一面” 原则(稳定载距突、后结节、前部三点及后关节面一面),重视载距突骨块固定和内侧柱支撑,螺钉直径选择需适配骨块体积(维持长度/高度用 5.0mm 螺钉,后关节面用 3.5mm 螺钉)。
-END-
声明:本文转载自<足踝一昇>,版权归原作者所有,仅用于学习交流,如有侵权请联系删除。


 ▲四种螺钉定向设计图,其中 a、e 为研究组 1(两枚纵向螺钉非交叉植入),b、f 为研究组 2(两枚纵向螺钉交叉植入),c、g 为对照组 1(两枚纵向螺钉平行植入跟骨前突),d、h 为对照组 2(两枚纵向螺钉从跟骨结节交叉植入)。
▲四种螺钉定向设计图,其中 a、e 为研究组 1(两枚纵向螺钉非交叉植入),b、f 为研究组 2(两枚纵向螺钉交叉植入),c、g 为对照组 1(两枚纵向螺钉平行植入跟骨前突),d、h 为对照组 2(两枚纵向螺钉从跟骨结节交叉植入)。