
随着时代的发展和科技的进步,年轻一代医师对于髋关节融合手术方式的了解并不十分深入。目前临床上有多种手术方法可供选择。每一种手术方法都有自己的优缺点。这需要手术医师根据不同患者的具体病情及其对重返日常生活和工作的要求进行个体化考量。由于温哥华术士简单、精准,避免了骨盆截骨。并且能够使得患者术后早期活动。临床医师多倾向于使用此术式进行髋关节融合治疗。但目前尚无证据表明哪种术式是现在所使用的各种髋关节融合术式中的最佳选择,在选择术士时需要着重强调的一点是:应尽可能多的保留髋关节骨性结构和外展肌。以备日后进行全髋关节置换手术。
(一)体位和显露
患者取侧卧位。患侧髋关节向上。患侧下肢屈曲20°。内收10°。健侧髋关节屈曲以减少脊柱前凸。手术开始前拍摄前后位x线片,确定骨盆位置。
以股骨大转子为中心做外侧直切口。切口近端略向后方呈弧形。分离阔筋膜张肌。牵开骨外侧肌显露股骨干。在股骨大转子处做常规截骨。将骨块及其所附的外展肌群像近侧牵开,显露前方关节囊。注意保护臀上神经血管束。并从前方切开髋关节囊,将股骨头向前方脱位。避免损伤后方关节囊和外旋肌,以保留股骨头血供。
(二)骨处理
首先处理髋臼。使用半球形扩孔钻处理髋臼,清理髋臼内侧骨质。內移髋臼至骨盆内侧壁。清理股骨头骨赘后,使用大号股骨头凹面铰刀对股骨头塑型。以确保两侧松质骨能够紧密贴合。将髋关节复位后评估骨节处区域。
将下肢放置于屈曲20°、外旋5°,内收15°的位置。正常情况下股骨相对于骨盆5°~10°内收,而外侧接骨板加压固定后内收角度将有所减小,因此接骨板初始放置位置时股骨的位置应该比预期位置多内收10°。选择合适型号的眼镜蛇接骨板根据股骨外形状塑性。使其紧密贴附于股骨外侧。用螺钉把接骨板近端中心固定于骨盆上,并对接骨板远端适当加压。术中透视确定股骨相对于骨盆的内收角度在10°~20°之间。以确保加压完成后股骨位置正确。位置满意后,拧入剩余螺钉,可再次透视确保固定位置良好。拧入近端螺钉前一定要确保髋关节屈曲角度正确。拧入远端螺钉前则需保证股骨旋转角度正确。最后使用皮质骨螺钉将股骨大转子重新固定于解剖位置,恢复外展肌长度和张力。
(三)术后处理
术后第一天既可卧床无负重活动患肢。术后四十八小时即可允许患者无负重行走,术后拄拐三个月。术后六周若影像学检查提示骨愈合情况良好。可允许患者在保护下患肢部分负重。并逐渐过渡到全部负重(一般在术后十二周)。一般情况下术后三到四个月可以完全融合,术后六到十二个月可以重返工作岗位。如果术后随访患者六到十二周,患髋持续疼痛。或活动及术后六个月时x线片仍可见髋关节间隙。均提示不愈合,此时应该考虑重复进行关节融合术并植骨。
(一)体位和显露
患者取仰卧位,术侧臀部下垫高,消毒、铺巾,确保双侧髂脊和踝关节显露。
经股骨大转子沿股骨干长轴方向做6~10厘米的纵向切口。切口远端一般需达到大转子远端8厘米处。沿切口全长打开阔筋膜张肌和臀大肌,仔细辨识臀中肌后缘做大转子外侧截骨。注意避免损伤旋股内动脉。并使得截骨所得近端骨块带有臀中肌和臀小肌止点。在髋关节上方T字型切开关节囊显露骨头。
(二)骨处理
向前方将股骨头脱位后,去除股骨头和髋臼表面的软骨和硬化的骨皮质。并塑形使得髋臼和股骨头表面形状完全匹配。为了保证术后患肢不会显著缩短,股骨近端截骨量要适当。如果近端广泛骨质硬化可以使用股骨头和髋臼表面钻孔的方法进行处理。在髂耻隆起与髋臼上方坐骨大切迹之间做横行髂骨截骨。将截骨处远端部分和股骨近端向内侧撬起平移已达到对股骨头颈部良好覆盖。去掉臀部衬垫,将髋关节置于合适位置,使用无菌量角器确定下肢屈曲和内收程度。使用塑形好的眼镜蛇接骨板从股骨外侧固定。并在接骨板与股骨之间的间隙内植入前面取出的碎骨片。最后使用4.5毫米皮质骨螺钉和垫圈将股骨大转子复位固定。
(三)术后处理
术后不需要制动。如果患者可以耐受,术后第二天即可拄双拐下地进行部分负重活动。术后维持拄双拐部分负重活动6周。若此时患者康复情况良好,并且影像学显示骨愈合情况良好。即可开始完全负重锻炼,并根据情况逐渐脱离助行器辅助。
(一)体位和显露
患者取仰卧位,使用改良的Smith-pethersen切口。由肌肉指点分离缝匠肌和阔筋膜张肌显露股直肌。并将股外侧肌由外向内牵拉显露髋关节和股骨近段。此种显露切口在保证骨盆和股骨固定的情况下保留了外展肌不受干扰,为以后进行全髋关节置换治疗保留了良好条件。
(二)骨处理
向前方将股骨头脱位后。去除股骨头和髋臼表面的软骨和硬化的皮质骨。将髋关节置于合适的融合位置。由股骨大转子外侧向髋臼上方植入6.5毫米螺钉一枚。随后沿股骨干前方、股骨小转子向髂窝方向植入12或14孔预弯的低接触动力加压接骨板一块。并用螺钉固定植入接骨板近端10°凹面预弯以适应髂窝形状。中段跨越髋臼边缘处进行50度凸面预弯。远端经过股骨转子间区的地方进行35°凸面预弯。如果股骨头覆盖不好,还可以同时进行髂嵴内板植骨。
(三)术后处理
术后8~10周允许负重30lb(1lb≈0.45kg);12周以后,若x线片上骨愈合情况良好,即可逐渐完全负重。
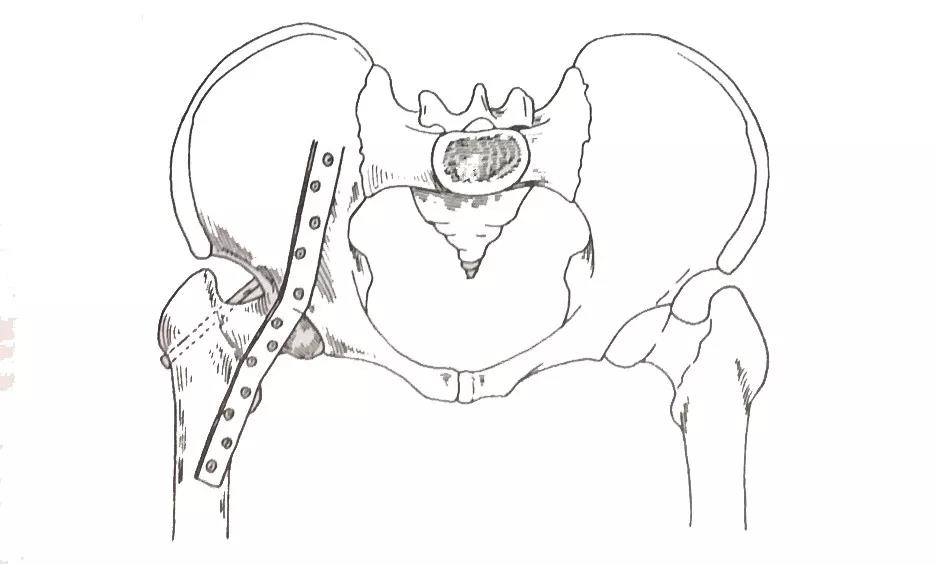
前路内固定髋关节融合术示意图(正位)
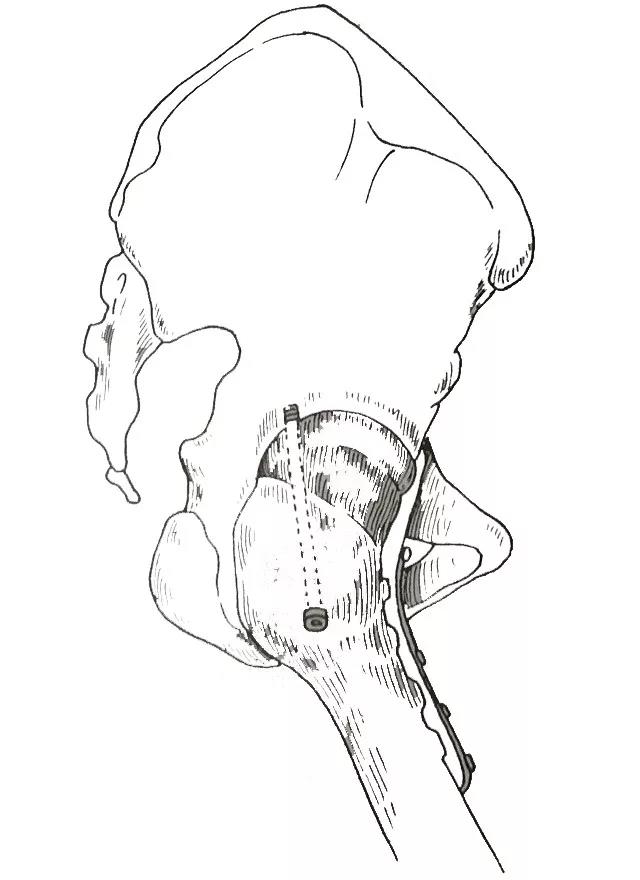
前路内固定髋关节融合示意图(侧位)
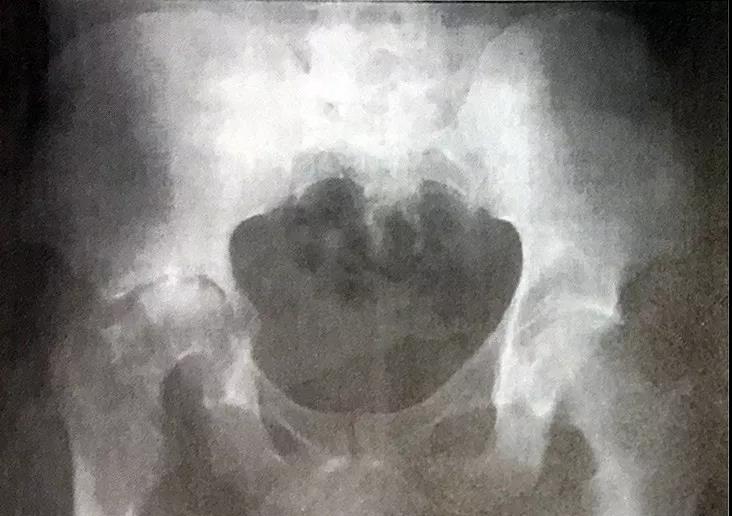
化脓性关节炎所致右侧髋关节破坏患肢缩短
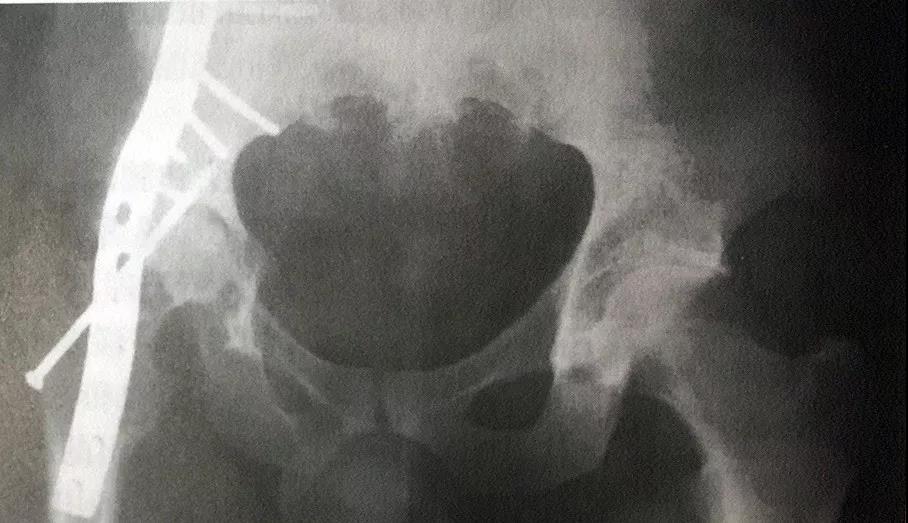
前路手术后X线片
对于早期没有复位的髋关节脱位,股骨头缺血性坏死,髋关节严重创伤多次手术的患者,患侧肢体较对侧缩短超过4厘米的患者,依从性差的患者等比较复杂的病例可以考虑应用两阶段手术融合患侧髋关节。
(一)第一阶段手术
患者取仰卧位,首先清除股骨头和髋臼表面的软骨和坏死骨组织,使之有利于相互融合。然后进行股骨转子间截骨以去除股骨力臂对于髋关节的影响,使得股骨近端可以被融合在合适的位置。最后使用接骨板螺钉将股骨近端固定于骨盆上。并给予下肢悬吊牵引或髋人字石膏固定。六到八周以后进行第二阶段手术。
(二)第二阶段手术
患者取侧卧位进行股骨大转子截骨将截骨块儿与臀中肌和臀小肌一起牵开。由缝匠肌和阔筋膜张肌之间的间隙向髋关节方向显露。将塑形过的接骨板贴附股骨外侧放置直达坐骨大切迹前缘。凿除髂前下棘后,沿骨干前方经骨股颈至髂骨放置第二块接骨板并固定。最后使用螺钉将大转子截骨块儿重新复位固定,术中根据患肢缩短情况选择是否植骨。
(三)术后处理
术后8到12周允许患肢负重三十lb(1lb≈0.45kg)。12周以后若x线片上骨愈合情况良好则可逐渐完全负重。
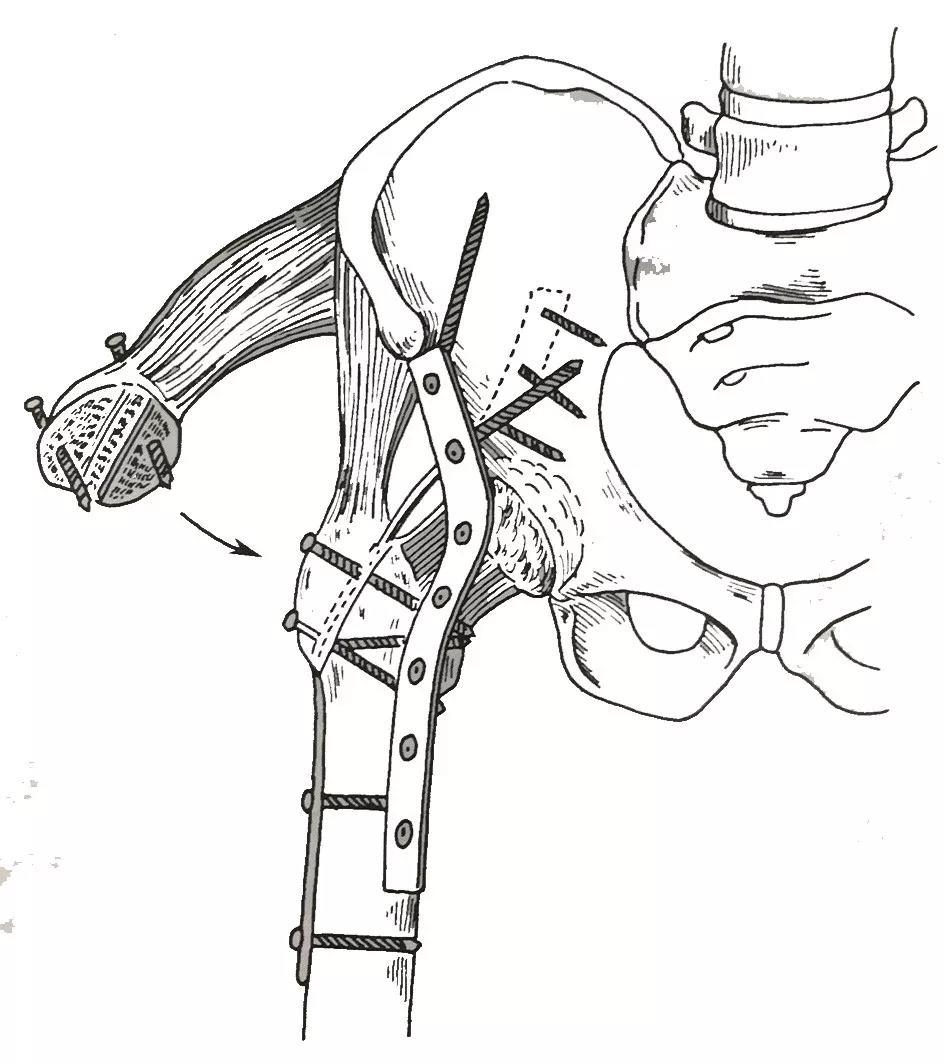
两阶段髋关节融合术示意图
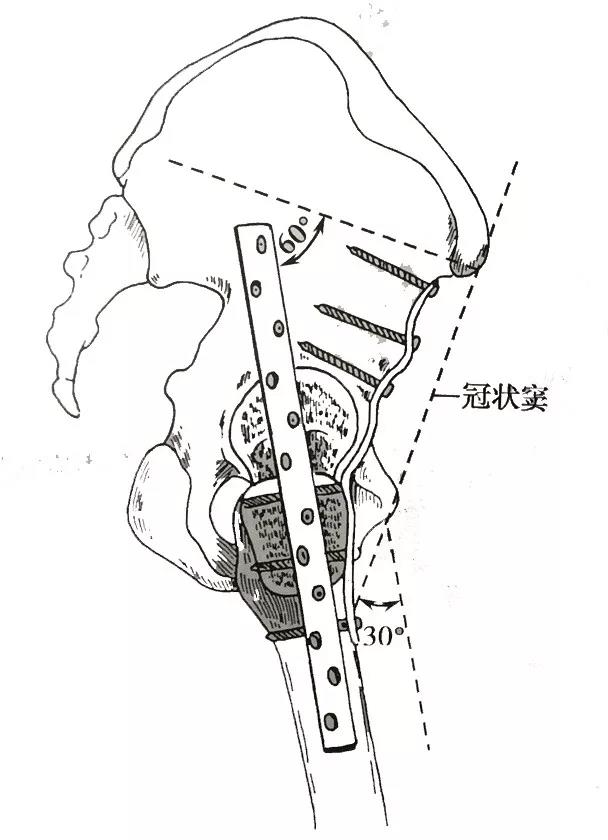
钢板放置位置和髋关节融合角度
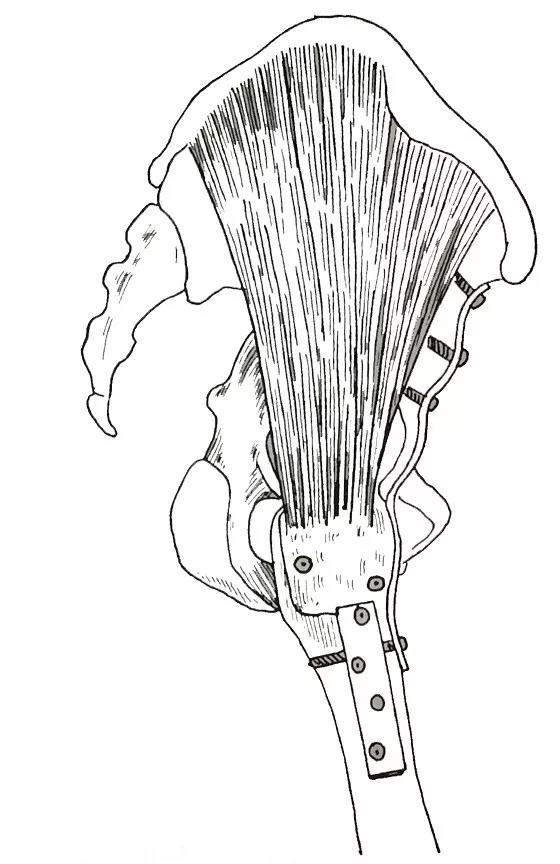
重新固定大转子
本文来源:陶雨婷Christina公众号













