
手术术后切口不愈合是骨科手术常见的并发症之一, 对临床医生来说也是比较麻烦的事情。很多原因都可以导致切口不愈合或延迟愈合,跟患者自身条件或手术情况均有密切关系。其产生的后果轻者延迟切口愈合,重者导致手术失败。那么,在临床中导致切口不愈合或延迟愈合的常见原因有哪些?倘若碰到此种情况,又该怎样处理呢?
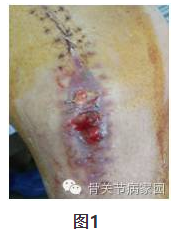
1.切口感染 切口感染是手术常见的并发症之一,处理起来也比较棘手。虽然术者在术中都会严格遵守无菌操作及预防性的使用抗生素,术后常规换药,但因围手术期影响因素较多,感染仍然是高风险因素。临床中,一旦发现伤口局部红、肿、热、痛症状,并局部渗液或浓性分泌物渗出,如图1所示,就应该引起高度重视。当然,临床医生的临床高度怀疑是首要的。并及时的行相关处理:抽血查各项炎性指标如白细胞、中性粒细胞、C-反应蛋白、血沉、降钙素原测定;并取切口分泌物送细菌培养;定期换药或清创;必要时抗生素等处理。
2.内置物过敏排异反应 内植物材料如接骨板、可吸收螺钉、缝合铆钉、可吸收缝线、人工关节、骨水泥、人工异体骨等在骨科手术中的使用率也不断增加,同时患者发生内植物过敏反应也上升。往往早期症状不明显,查相关炎性指标如白细胞、中性率细胞、C-反应蛋白等均为正常,局部渗出液细菌培养阴性;常伴切口微红、轻压痛,局部少量淡黄色渗出液,切口易敛易溃,缠绵不愈合,反反复复。即使后期切口完全破溃,也易被误认为切口感染。
对发生可吸收缝线过敏反应的患者[如图2],反应较轻的可经换药处理,将线头清除后创面自行闭合,对反应较大、反复溃破且范围较大的通过清创手术彻底清除可吸收缝线,改为普通丝线缝合,再次闭合创面。同时,可适量予抗生素、地塞米松或氯雷他定等抗炎抗过敏治疗。
一旦发生金属材料过敏反应,治疗上难免会出现是否立即取出内置物脱离过敏源或继续保留观察的困惑!难以取舍,如图3示。
所以,术前详细的询问患者过敏史是很有必要的,包括金属及丝线,根据患者情况选择生物相容性较好的材料,可这常常易被外科医生忽视。

3.营养不良、血供不足 骨科手术常常是大手术,尤其是骨盆骨折手术,全膝、全髋关节置换术,出血量较大,加上这些患者多为老年人,本身营养状况较差,术后易出现贫血、低蛋白血症。营养状况的好坏,直接或间接影响伤口的愈合。蛋白质缺乏可减缓新生毛细血管的形成,减慢成纤维细胞增殖和胶原蛋白的合成;同时降低免疫力,切口组织修复缓慢影响伤口愈合。所以,对于骨科大手术术后患者出现白蛋白较低,饮食不佳,给予静脉补充白蛋白是非常有必要的。当然,对于糖尿病患者,围手术期则需要严格控制血糖。
手术本身就是有创的,难免会破坏切口周围的血供,但可以尽量减少破坏,如避免对皮肤的钳夹,对术口皮缘少用电凝、电切等。因此,术后常规给予改善微循环、改善血供、消肿等药物促进伤口愈合,中医药在活血化瘀消肿、改善血供方面具有一定优势。
4.切口缝合不当或缝线断裂 正确而牢固的缝合是切口愈合的重要环节,尤其是张力较大的部位,缝合不当更容易出现切口的裂开[如图4示]。不管是深层组织还是皮肤缝合,都应该高度重视。当然,缝合方式很多。在临床上单纯间断缝合是比较好的一种方式,不致整个创面裂开,如图5示。如果创口有感染可能,可将少数缝线拆除排液,同时对创缘血液循环影响小,有利于创面愈合。 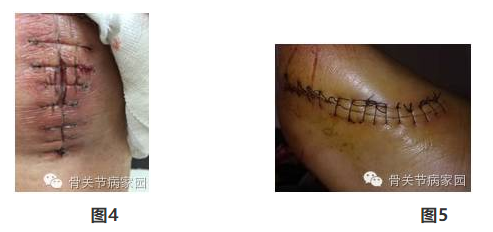
本文来源:骨关节病家园













