近年来,加速康复理念已在骨科迅速推广应用,取得了显著成效。快速康复主要是指各种有效手段对围手术期的患者进行处理,最大程度的减少手术相关的应激状态,改善预后功能及疗效。今天结合最近几年的专家共识给大家详细讲解骨科手术加速康复相关知识,值得学习借鉴!
加速康复

-
采用一系列有循证医学证据的围术期优化措施 -
减轻机体的应激反应 -
促进患者术后加速康复 -
缩短患者住院时间 -
减少术后并发症以及降低再入院和死亡风险 -
其终极目标是达到手术无痛无应激无风险

-
2007年国内ERAS的临床应用起步于 2007 年,南京军区总医院黎介寿院士领导的团队首先在结直肠手术中进行了探索 -
2012 年华西医院关节外科开始进行髋、膝关节置换术ERAS的临床研究及应用 -
2015 年7月发布了《中国髋、膝关节置换术加速康复 - 围术期管理策略专家共识》 -
2016 年在成都召开首届全国关节置换术加速康复围术期管理学术大会 -
2017 年 3 月由人民卫生出版社出版中国首部加速康复外科专著《现代关节置换术加速康复与围术期管理》

-
减少手术的应激反应与并发症 -
有利于集体修复重建,恢复生理平衡,加速康复

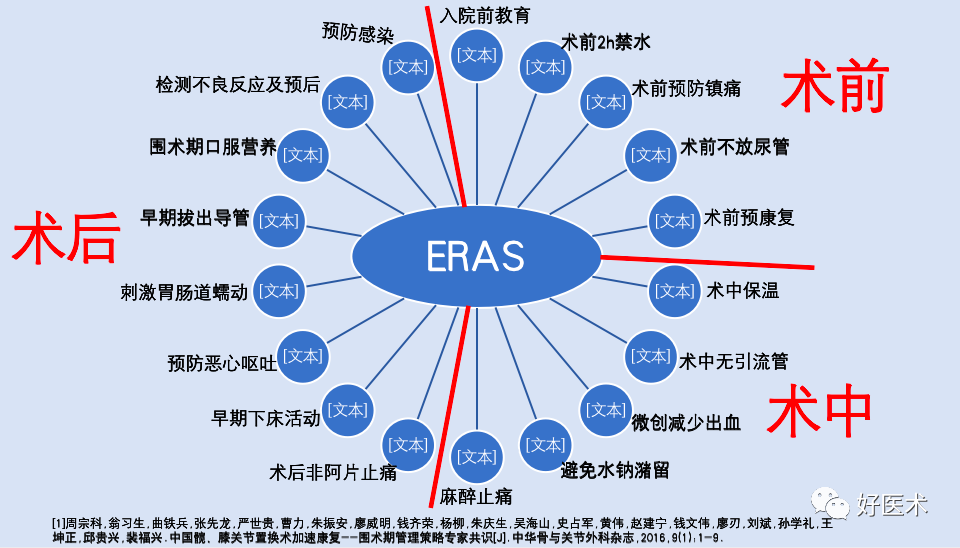
-
向患者及其家属介绍手术方案、手术过程、手术预期效果和加速康复措施,达到良好沟通,取得患者及家属的积极合作; -
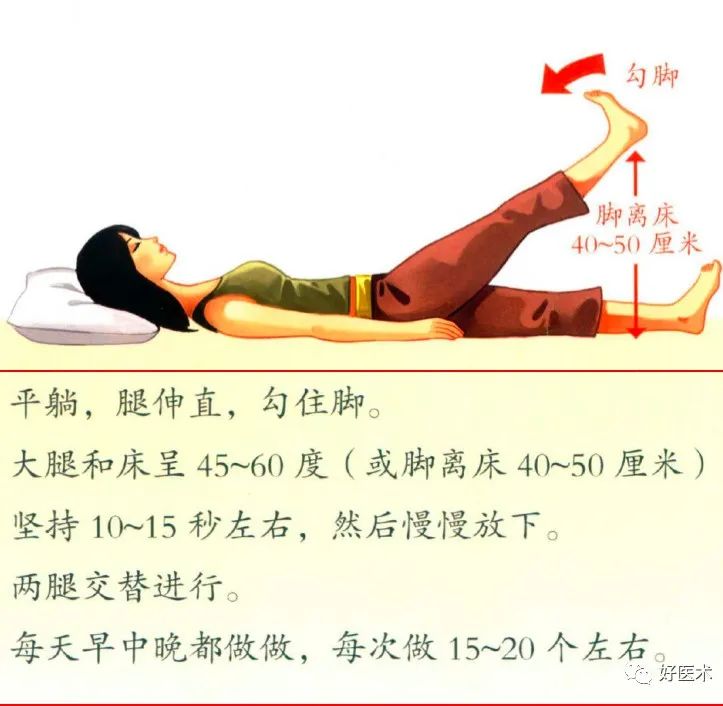
强调主动功能锻炼的重要性,增强肌力和增加关节活动度; -
鼓励吹气球、咳嗽或行走锻炼,提升心肺功能。

-
心肺功能:深呼吸、咳嗽训练、上楼训练、6分钟步行试验; -
肢体肌力:主动肌力、关节功能训练。

-
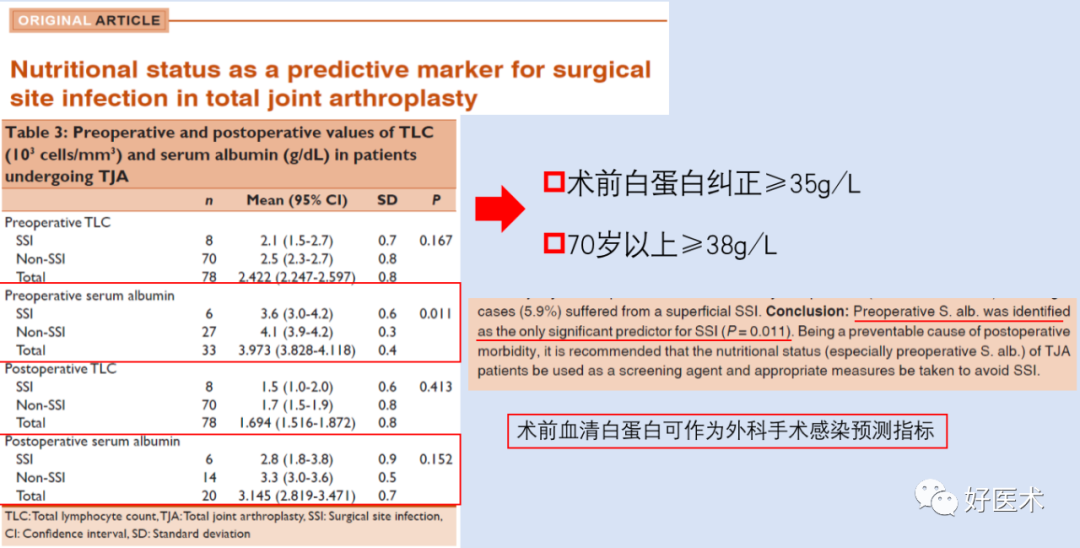
低蛋白血症易导致切口延迟愈合,增加感染风险 -
白蛋白水平低是延长术后住院时间的独立危险因素 -
THA和TKA患者中27%存在不同程度的低蛋白血症,其程度与年龄呈正相关(>60 岁)

-
术前8 h 禁食鸡蛋、肉类等固体食物 -
麻醉前6 h 禁食蛋白质类流质(牛奶、肉汤、馒头) -
麻醉前4 h 禁食碳水化合物(稀饭) -
麻醉前2 h 禁饮清亮液体 -
采用全身麻醉者,清醒后先进饮再进食,采用细针腰麻或硬膜外麻醉者,返病房后可进饮和进食 -
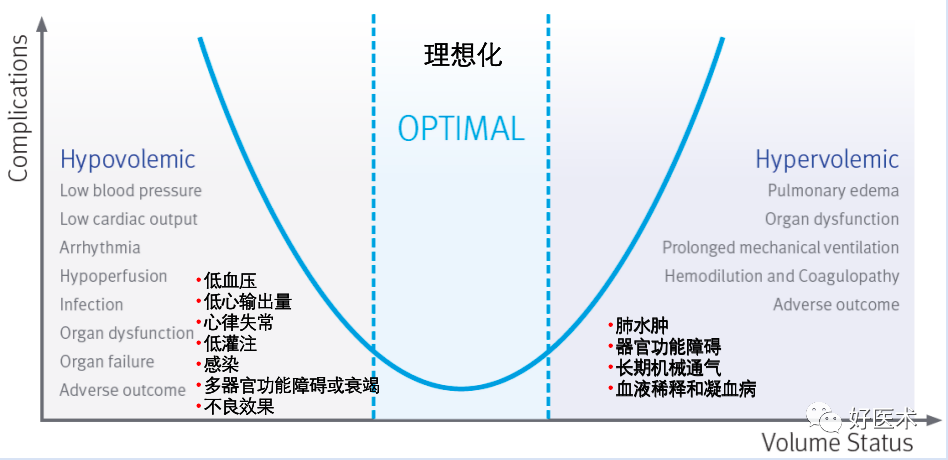
控制输液



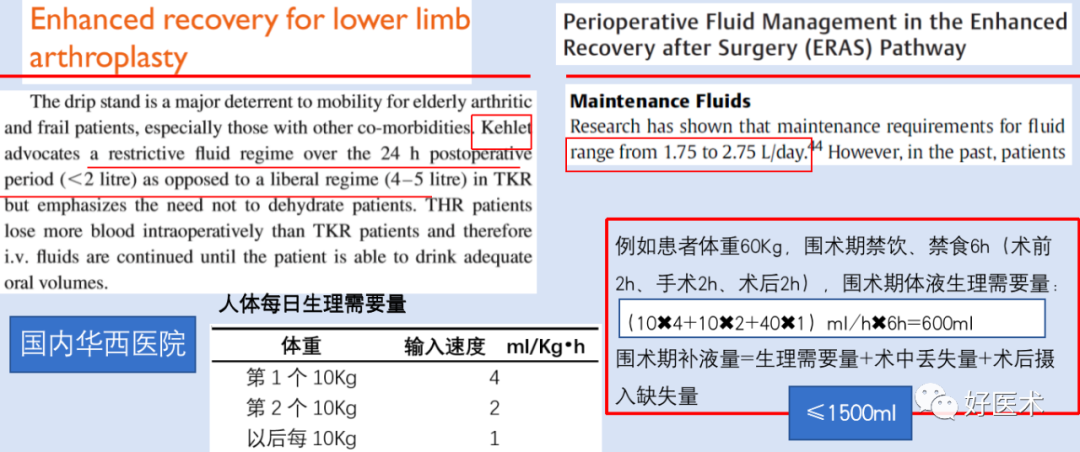
-
微创THA 和TKA 的组织损伤小、出血少、疼痛轻、康复快。微创操作理念贯穿手术全程,熟悉血管走向、从组织间隙入路、提高手术操作的精确性及缩短手术时间均可减少术中出血。 -
根据术者习惯和熟练程度,以及患者具体情况选择合适的手术入路(DAA、SuperPath),坚持微创化操作技术,以缩短手术时间和减少术中出血。
(五)围手术期血液管理

-
术前术后优化造血 -
术中减少出血 -
提高患者贫血耐受性 -
合理异体输血 
-
髋关节置换术男性为25.6%,女性为32.8% -
膝关节置换术男性为30.2%,女性为25.3% -
股骨头置换术男性为49.4%,女性为41.3% -
髋部骨折患者术前Hb 下降可超过20 g/L[1]
-
急、慢性失血性贫血
-
营养缺乏性贫血
-
慢性疾病性贫血

-
增加术后感染率 -
延长住院时间 -
增加术后死亡率 -
影响患者术后活动和功能恢复 -
术后Hb水平与患者生活质量呈正相关



-
治疗慢性出血性原发疾病 -
停用非甾体类抗炎药及其他引起出血或影响造血的药物 -
营养指导与均衡膳食 -
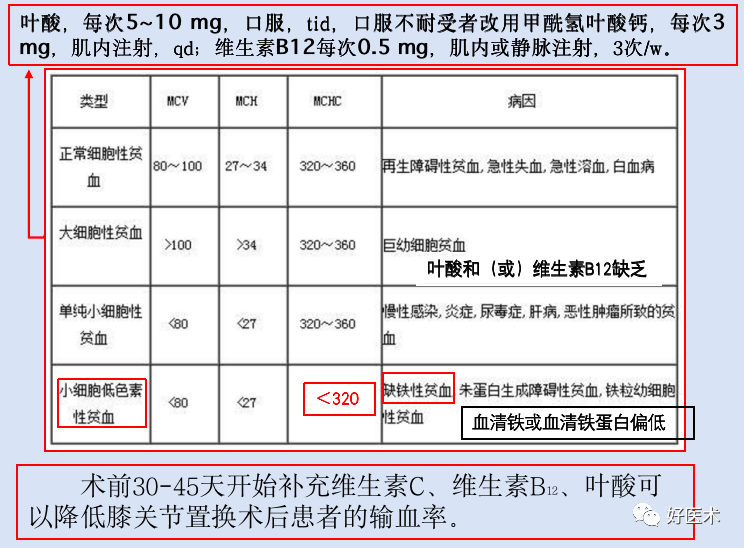
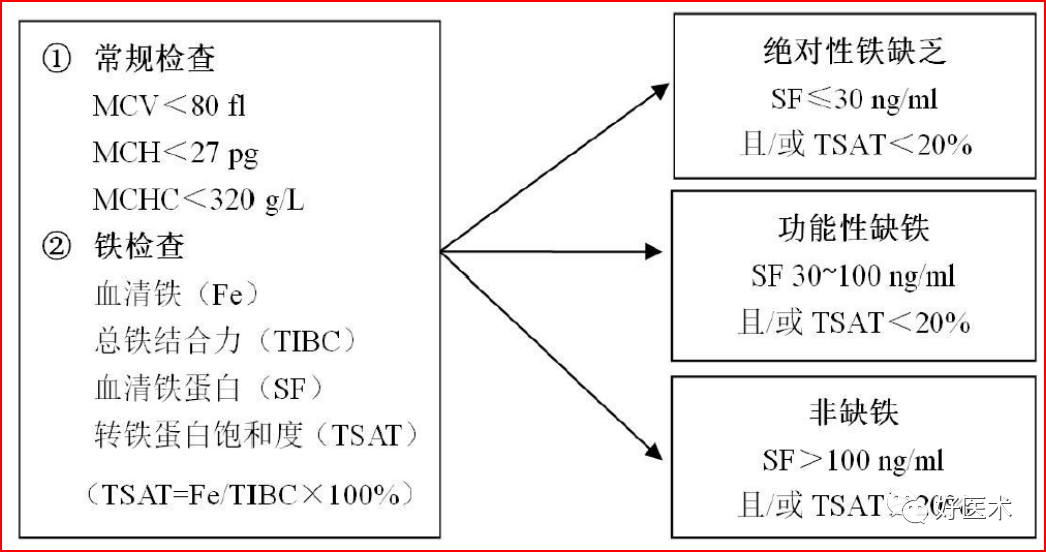
叶酸、维生素B12的补充 -
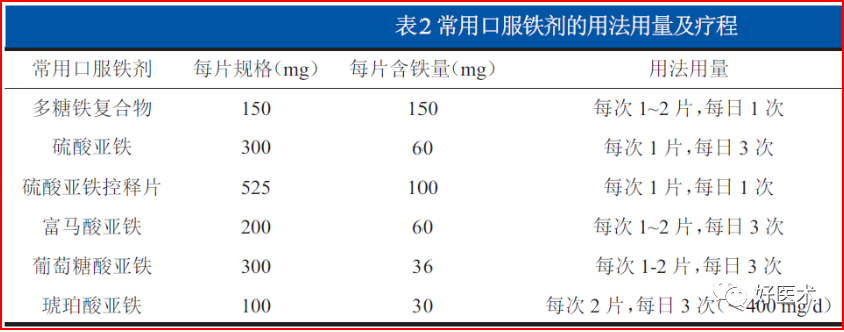
铁剂的应用 -
重组人红细胞生成素



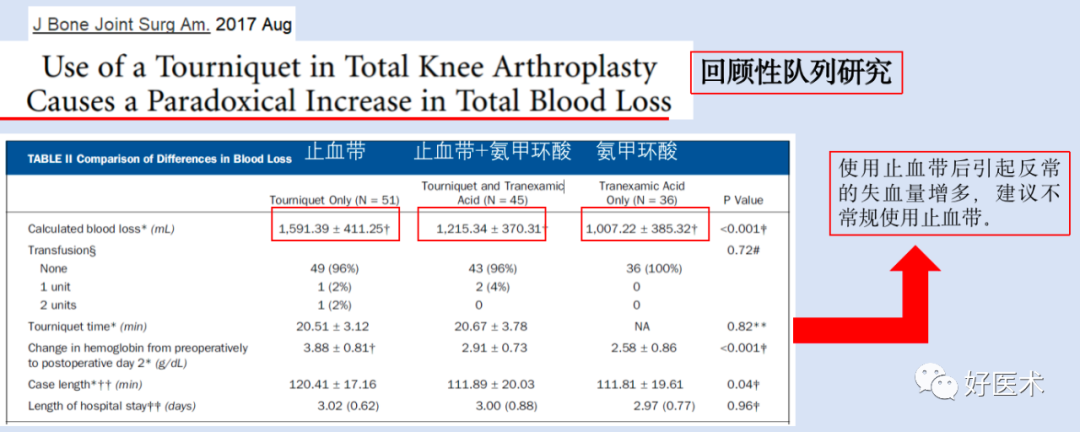
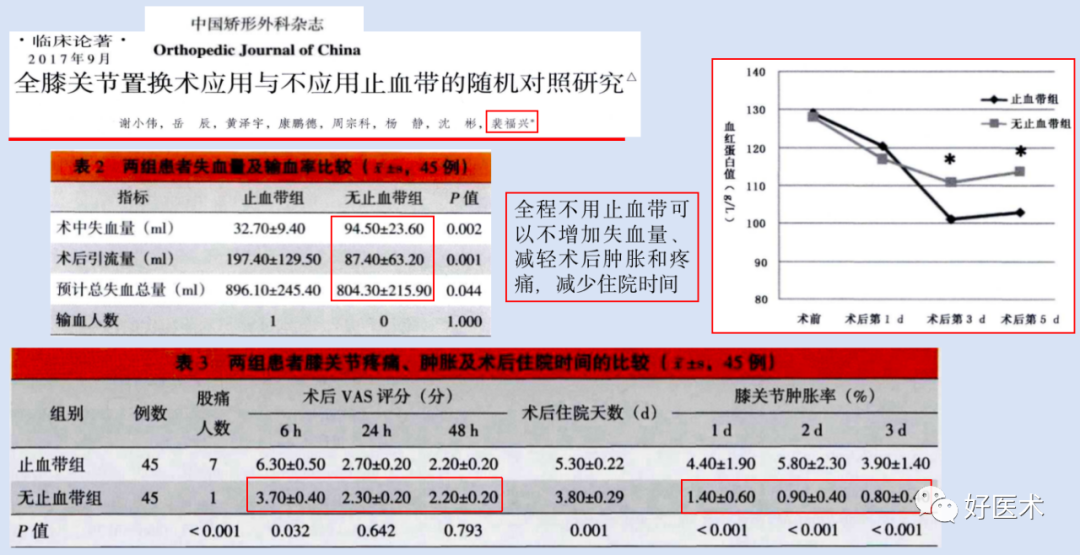

-
关节畸形严重,需要清除大量骨赘及广泛软组织松解
-
手术时间长,出血多
-
有轻度凝血功能障碍
-
手术时间<1.5 h -
术中控制性降压稳定 -
出血量<200 ml -
合并下肢动脉粥样硬化,尤其是狭窄、闭塞的患者
-
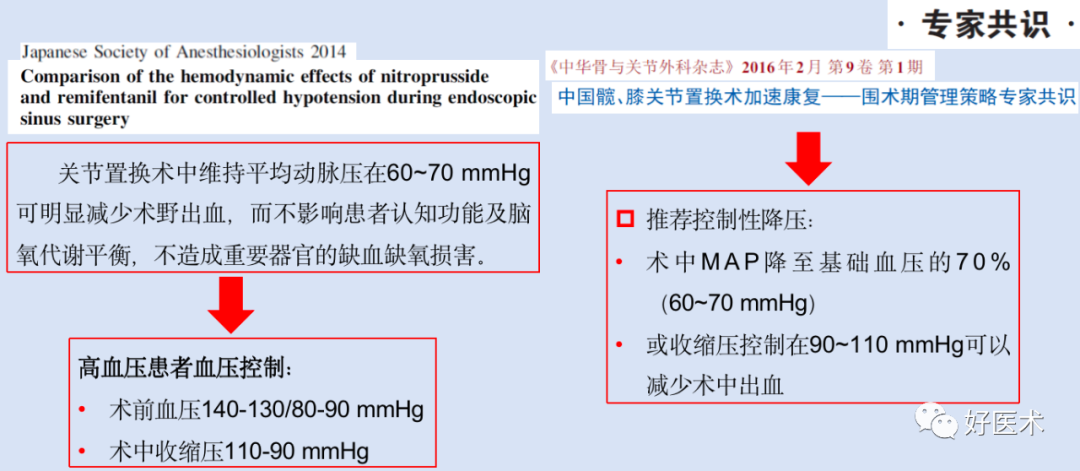
控制性降压 -
微创化手术操作技术 -
血液回输 -
药物控制出血


-
预期出血量>400 ml或>10%血容量 -
患者低Hb或有高出血风险 -
患者体内存在多种抗体或为稀有血型 -
患者拒绝接受同种异体输血

-
回收的血液中含有促凝剂、碘伏、抗生素等的冲洗液,有美蓝等难以洗出的物质 -
回收的血液被细菌、粪便、羊水或毒液等污染; -
恶性肿瘤患者 -
回收的血液严重溶血,血液系统疾病 -
其他(CO中毒、 嗜铬细胞瘤-儿茶酚胺含量高)


-
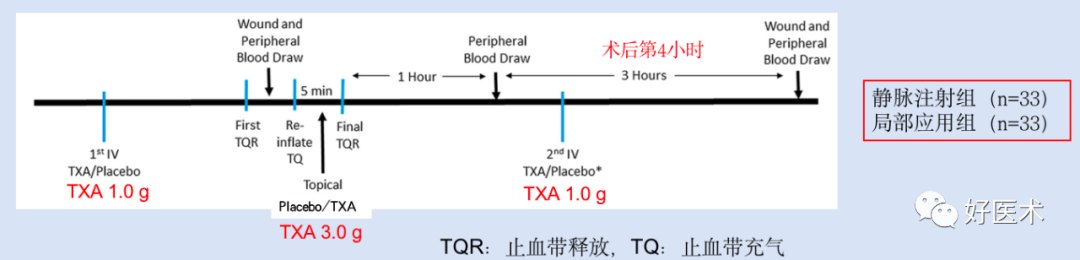
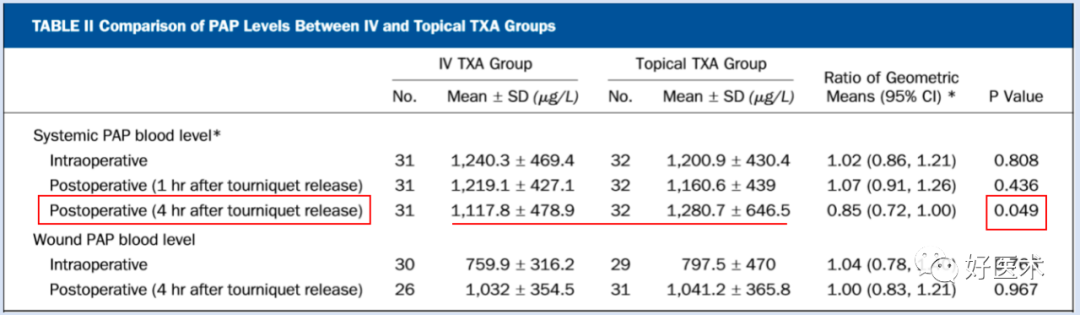
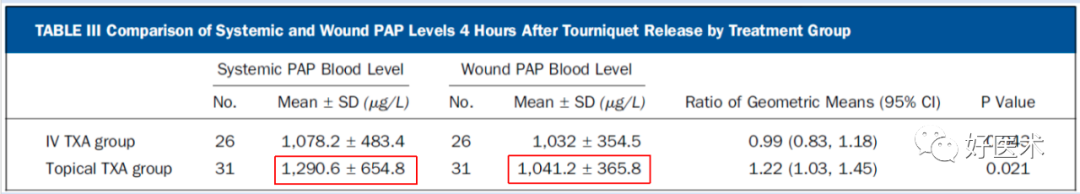
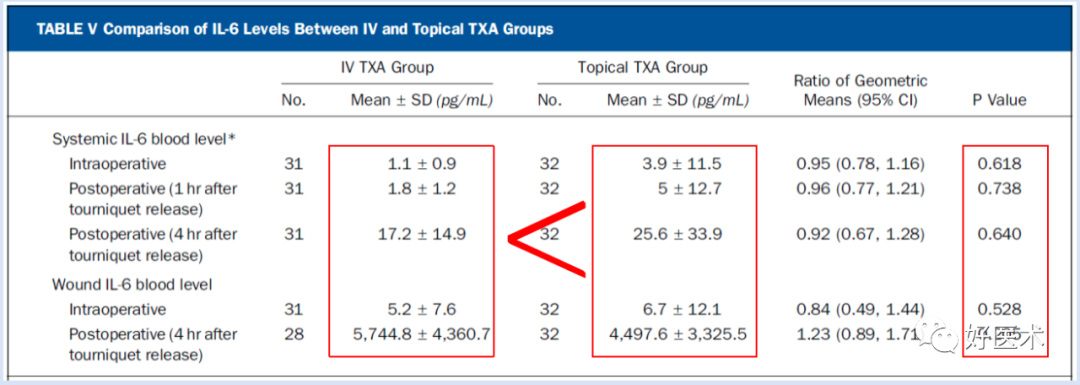
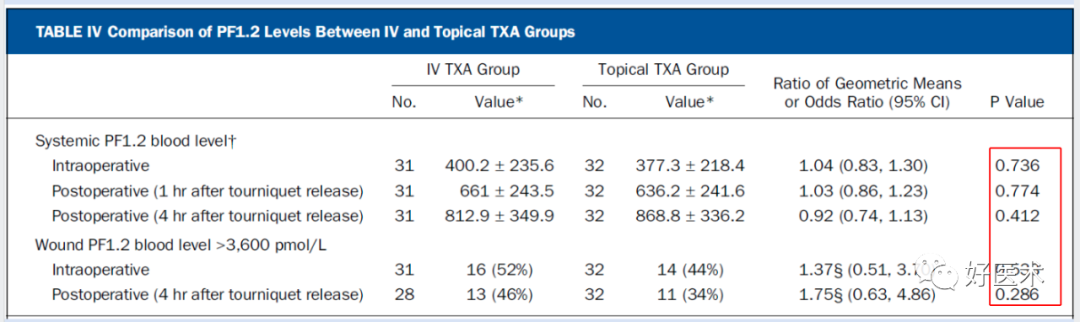
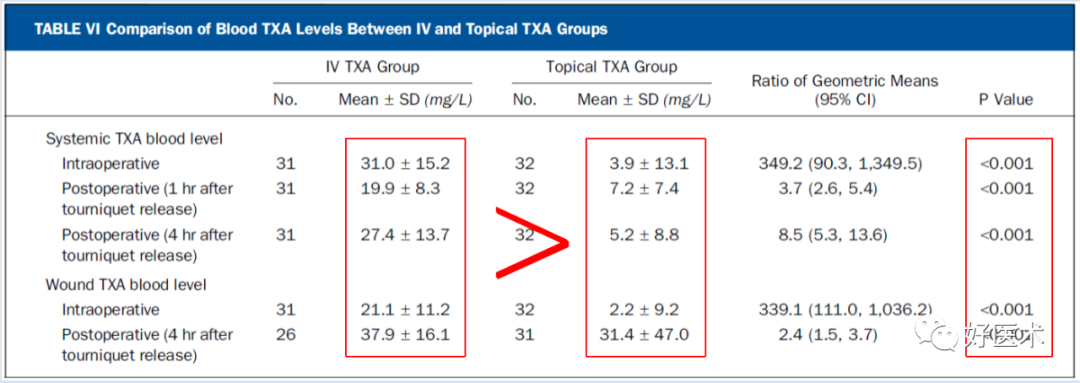
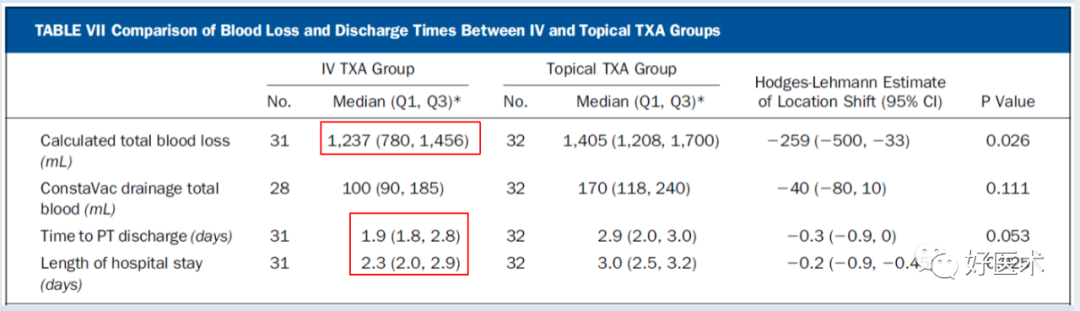
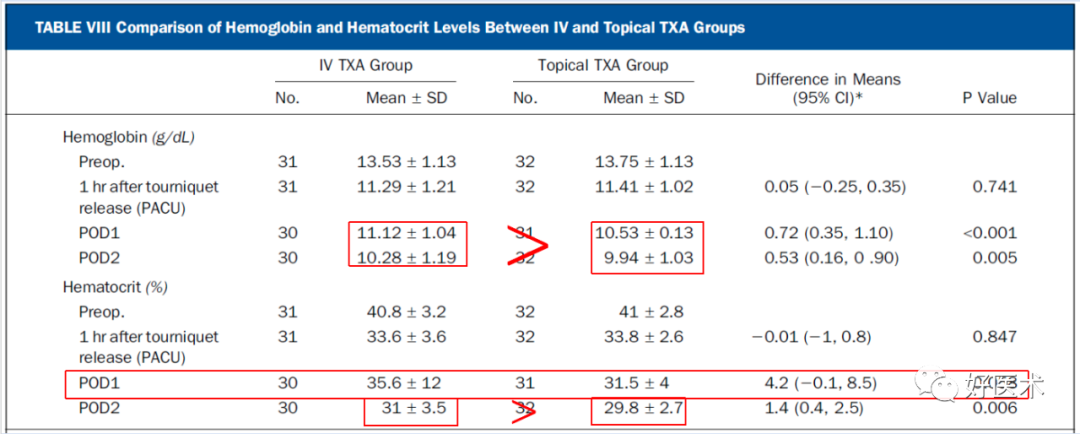
局部使用TXA,并使达到治疗浓度的情况下,与单剂量静脉注射TXA(1g)相比,在作用机制、凝血和纤溶方面,炎症反应方面没有显著差异; -
静脉注射TXA的患者全身和伤口TXA水平更高,总失血量更少,住院时间更短,而且也不会增加血栓的风险; -
与局部使用TXA与单剂量注射TXA相比,两个剂量静脉注射TXA(2g)则会降低PAP水平,提高全身纤溶活性。
-
单次给药法:髋关节置换术切开皮肤前5~10 min,氨甲环酸10~50 mg/kg或1~3 g静脉滴注完毕; -
多次给药法:首次给药同单次给药法,术后24 h内每间隔3~6 h给药1次(每次10 mg/kg或1 g)。
-
单次给药法:膝关节置换术切开皮肤前(不应用止血带者)或松止血带前5~10 min,氨甲环酸20~60 mg/kg或1~5 g静脉滴注完毕; -
多次给药法:首次给药同单次给药法,术后24 h内每间隔3~4 h给药1次(每次10 mg/kg或1g),同时在多次给药的情况下推荐不应用止血带。
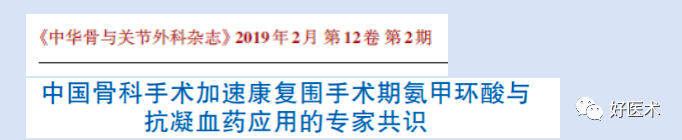
-
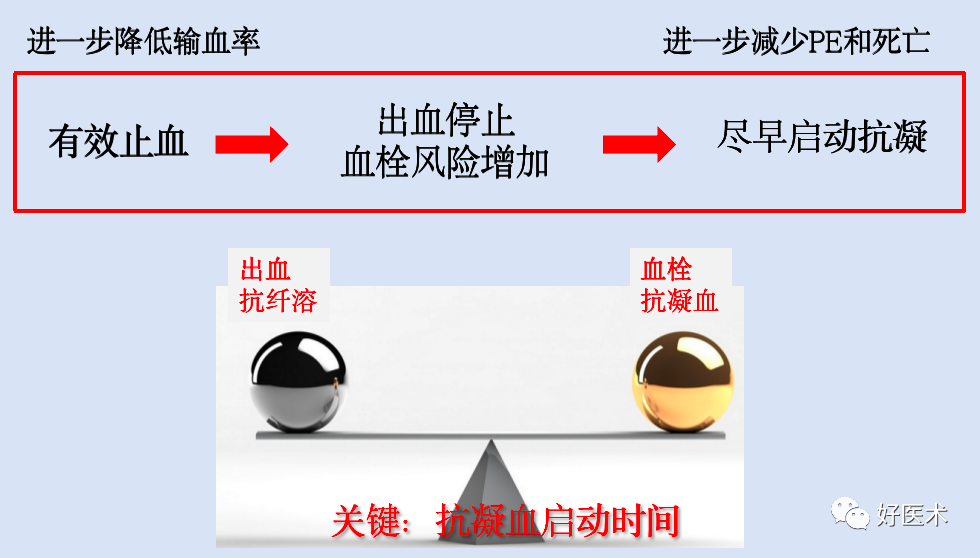
术后6~8 h或出血停止者开始应用抗凝血药 -
术后8 h仍有出血倾向者,抗凝血药可延迟到术后12 h -
个别患者术后12 h仍有出血者,抗凝血药可延迟到术后24 h -
抗凝血药物应用10~14 d,个别患者术后VTE风险仍高可延长至15~35 d 
-
术前12 h内不使用低分子肝素,术后12~24 h(硬膜外管拔除后4~6 h)皮下常规剂量低分子肝素 -
术后6~10 h(硬膜外腔导管拔除后6~10 h)开始使用利伐沙班10 mg/d,口服,QD -
术前或术后当晚开始应用Vit K拮抗剂(华法林),监测用药剂量,维持INR在2.0~2.5,切勿超过3.0

-
肥胖(BMI>35) -
糖尿病、高血压、激素治疗 -
类风湿关节炎及切口周围细菌定植
-
排除体内潜在感染灶及皮肤黏膜破损; -
百级层流手术室进行手术 -
控制手术参观人数,避免人员走动 -
严格消毒与铺巾 -
缩短手术时间,减少手术创伤 -
手术过程中反复冲洗术野 -
按卫生部38号文件(2009)附抗菌药物临床应用指导原则和常见手术预防用抗菌药物表选择抗菌药物。
-
预防性镇痛:塞来昔布(对血小板功能影响小) -
镇静催眠:地西泮、阿普唑仑 -
抗焦虑:奥氮平、赖士普
-
切口周围注射罗哌卡因200 mg + 60 ml盐水,切口周围细针多点注射 -
隐神经阻滞 -
帕瑞昔布或氟比洛芬酯静脉注射
-
口服抗炎镇痛药为主 -
定时辅以静脉注射及抗焦虑镇静

-
采用微创操作技术及关节囊内操作,无严重畸形矫正 -
出血少
-
严重关节畸形矫正者 -
创面渗血明显
-
无止血带下操作 -
伤口皮下脂肪清创:清除皮下脂肪颗粒,两创面呈渗血良好的纤维间隔,利于切口愈合 -
氨甲环酸多次静脉应用,抑制炎症反应 -
加强营养,白蛋白≥35g/L -
吸收渗液或抗菌敷料
-
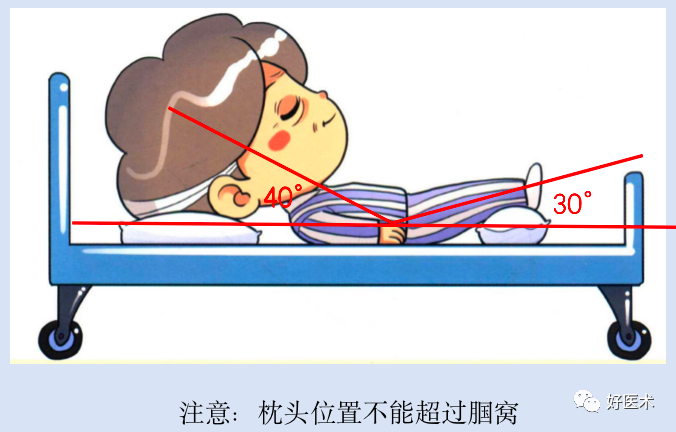
预防体位:头高40-50°,脚高30° -
药物选择: -抗炎免疫抑制剂:地塞米松 10-20 mg -胃肠动力药:莫沙比利 5 mg TID
-
手术时间>1.5 h,手术失血超过5%或>300 ml -
同期双侧THA和TKA
-
手术时间短 -
术中出血少
-
基本共识:增强肌肉力量,保持或恢复关节活动度 -
屈髋不限制,展髋不限制 -
良好的镇痛措施下,进行康复,早下床

易开君
襄阳市第一人医院
易开君,男,襄阳市第一人医院骨外科住院医师,医学硕士,硕士毕业于新疆医科大学骨外科,擅长骨科常见疾病的诊治,主要致力于骨关节、创伤疾病的诊疗。