
心悸是一种自觉心脏跳动的不适感或心慌感。心率加快或减慢、心律失常及心脏收缩过强等均可感到心悸。除生理病理因素因素,心悸还与精神因素和注意力有关。
除生理性的、高循环动力状态 、焦虑状态、药物及其他等非心律失常原因导致的心慌感,大多数心悸原因为心律失常。一般情况下, 心脏的节律表现为窦性心律,P-QRS-T 波群顺序出现,节律基本整齐,频率 60~100次/min。 然而,大多数人的心律不是绝对整齐的、一天或数天当中会有偶发甚或频发的早搏发生;但是,其中绝大多数是良性的或功能性的,是不需要处置的。
然而,部分心律失常是需要治疗的、甚至需要紧急处置。如阵发性室上性心动过速、快速性心房颤动、持续性室性心动过速、心室扑动及心室颤动等快速性心律失常和严重的窦性心动过缓、病态窦房结综合症以及重度房室传导阻滞等缓慢性心律失常,如不及时治疗或抢救,往往会危及生命!
今天,我们聊一聊心律失常急症及其处置。
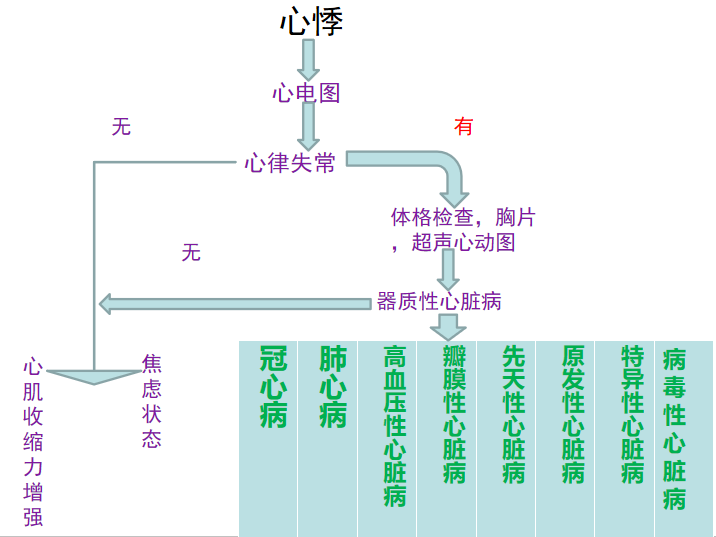
心悸的诊断思维流程图
心悸的治疗:
1. 明确病因,积极治疗原发病。
2.心律失常者,则根据其类型作相应处置。
3.非心律失常者,对症治疗,镇静、吸氧、休息等。
心律失常分类

心律失常有快速型心律失常、缓慢型心律失常及传导阻滞等类型。
其中阵发性室上性心动过速、快速性心房颤动、心房扑动、预激综合征室性心动过速、心室扑动和心室颤动,窦性心动过缓、窦性停搏、窦房传导阻滞和病态窦房结综合征,以及高度房室传导阻滞等都是需要紧急处置的。
一. 快速型心律失常

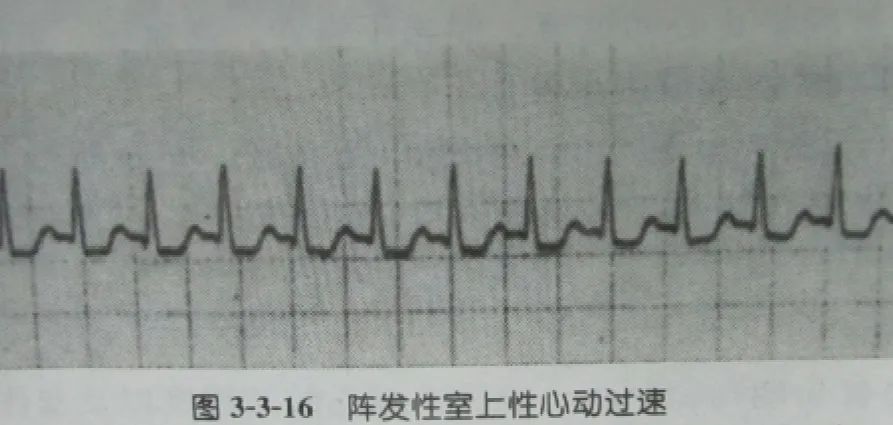
1. 阵发性室上性心动过速(PSVT)
其多数由房室旁路折返传导所形成。
心电图表现:起始突然,通常由一个房早所触发,频率150~250次/min,QRS波群形态与时限均正常,P波常埋藏在前一激动的QRS-T波群内(多数为逆行P)。
临床上多采用以下方法以终止其发作:
(1)兴奋迷走神经深吸气后屏气,再用力做呼气动作;按摩颈动脉窦;压迫眼球;冷水面部浸浴,等。
(2)应用升压药适当升高血压。
(3)药物治疗:
-
异搏定(维拉帕米):5mg溶于20~40ml液体中缓慢静脉推注,若无效 10分钟后可以重复,24小时总量不超过15mg。
-
胺碘酮(可达龙):是目前纠正各种快速型心律失常的常用的广谱抗心律失常药。150mg溶于20~40ml液体中缓慢静脉推注,时间大于10分钟,10~15分钟可重复一次,然后以1~1.5mg/min 静点6小时,以后据病情减量至0.5mg/min,24小时最大量为2000mg。
-
普罗帕酮(心律平):70mg溶于20ml液体中缓慢静注,若无效10~15分钟后重复,24小时总量不得超过210mg。
上述药物均有负性肌力作用,且可抑制心脏传导系统, 故心功能不全、病窦及传导阻滞者慎用或禁用。
此外,去乙酰毛花苷(西地兰)、ATP、腺苷、以及 射频消融术、食道调搏、直流电同步电复律等在一定的条件下也可以选择。
2. 心房颤动(AF)
心电图特征为P波消失,代之以大小不等、形态各异的锯齿样波形(F波),R-R间距绝对不等。
治疗原则:
(1)减慢心室率、恢复满意的血流动力学状态;
(2)转复或维持窦性心律、减少房颤发生;
(3)用药物或电复律难以恢复窦律或房颤复律后易复发的高危患者、以及永久性房颤,则应以控制心室率、抗血小板、抗凝防止血栓和栓塞事件发生为原则;
(4)消除或治疗原发病及诱发因素。
快速性房颤、或房颤合并心功能不全者,宜首选西地兰0.4mg稀释后缓慢静脉注射,若无效,2小时后重复,其次可选胺碘酮。如果心室律控制不满意,可加用β受体阻滞剂。
冠心病、心肌梗死后、CABG术后及心功能不全者,宜选用胺碘酮治疗,150mg稀释后缓慢静脉推注,无效时10~15分钟后可重复注射一次,转复后改为口服(150mg/天)维持。
直流电电击复律:采用直流电电击作用于心脏,使大部分心肌同时除极,使窦房结重新取得对心脏的控制,从而恢复窦性心律。
但是,目前临床上已很少应用,仅适用于除发房颤 (发作不足24小时)、且心房内无血栓形成者。频繁发作的阵发性房颤患者,可考虑行射频消融术根治之。
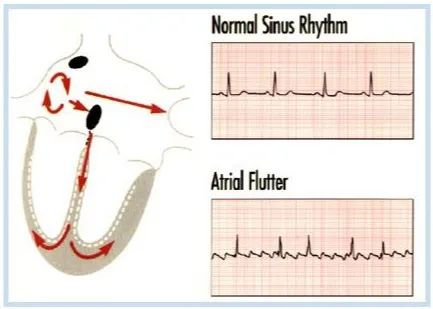
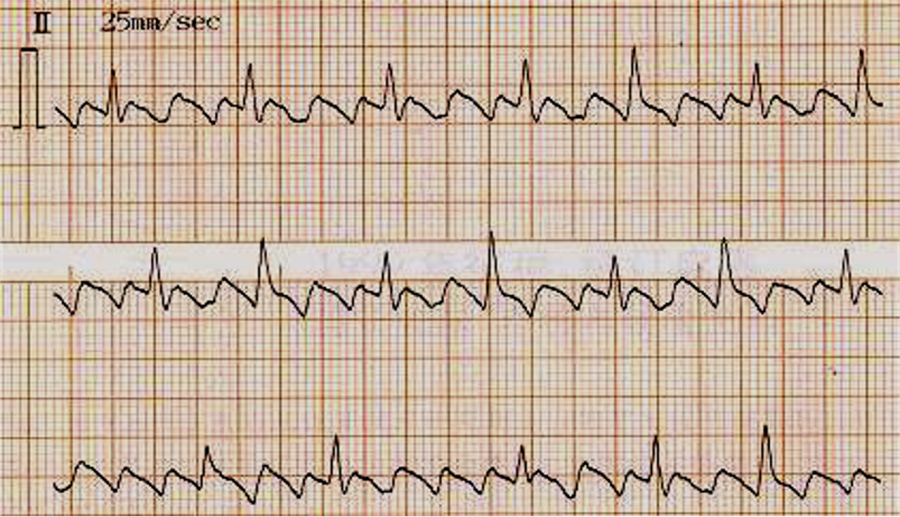
3.心房扑动(AP)
心电图特征:
心房活动呈规律的锯齿样型(F波)、心室律规则或不规则、心房率通常为250~300次/min之间、QRS 波群形态多数正常。
其药物治疗原则同房颤, 同时应积极治疗原发疾病及去除病因。
4.预激综合征(W-P-W综合征)
指激动经正常房室传导系统尚未到达心室肌之前,从预激旁路下传者已使部分心肌提前激动,导致正常激动的同步性受到干扰而形成的心律失常。
心电图特征为P-R间期缩短(小于 0.12秒),QRS波群宽大畸形、起始部钝挫形成Δ波。
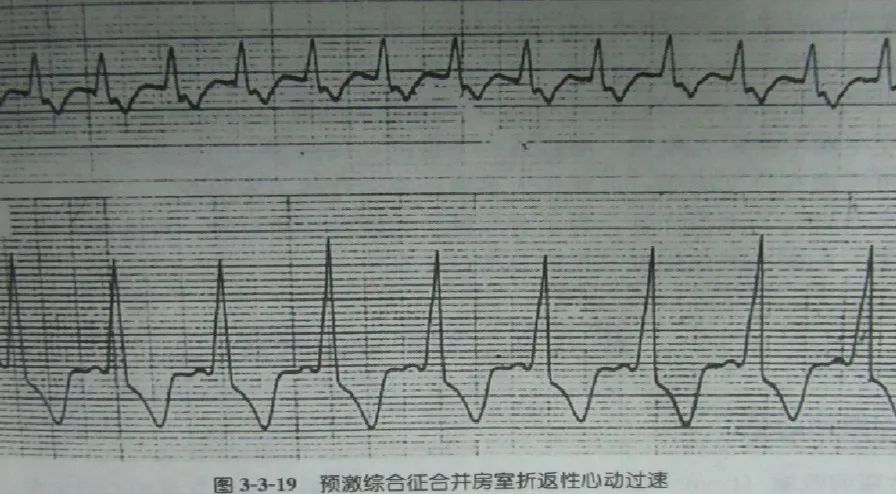
治疗:
(1)药物治疗:普罗帕酮、胺碘酮可有效终止其发作,禁用洋地黄类药物(加快旁路传导)、钙拮抗剂和腺苷(阻碍房室结前传 ), 尽量避免使用β受体阻滞剂( 阻碍房室结前传)。
(2)W-P-W 伴房颤或房扑有低血压时,应立即行电转复。
(3)W-P-W伴AF、W-P-W伴心动过速,尽早施行射频消融术。
二. 恶性室性心律失常

室性心律失常现代治疗理念是:
(1)良性室性心律失常: 多为功能性的,原则上不予处置,症状明显者可用β受体阻滞剂;
(2)伴发的或有预后意义的室性心律失常:原则上主张积极治疗原发病,如高血压、冠心病、心力衰竭、电解质紊乱等,无需对心律失常进行特殊处置,随着原发病的好转或治愈,伴发的心律失常会随之减少或消失。血液动力学不稳定者,可使用胺碘酮或电复律;
(3)恶性室性心律失常:包括持续性室速(VT)、室扑(VP)、室颤(VF)等,均为致命性的,须紧急处置。
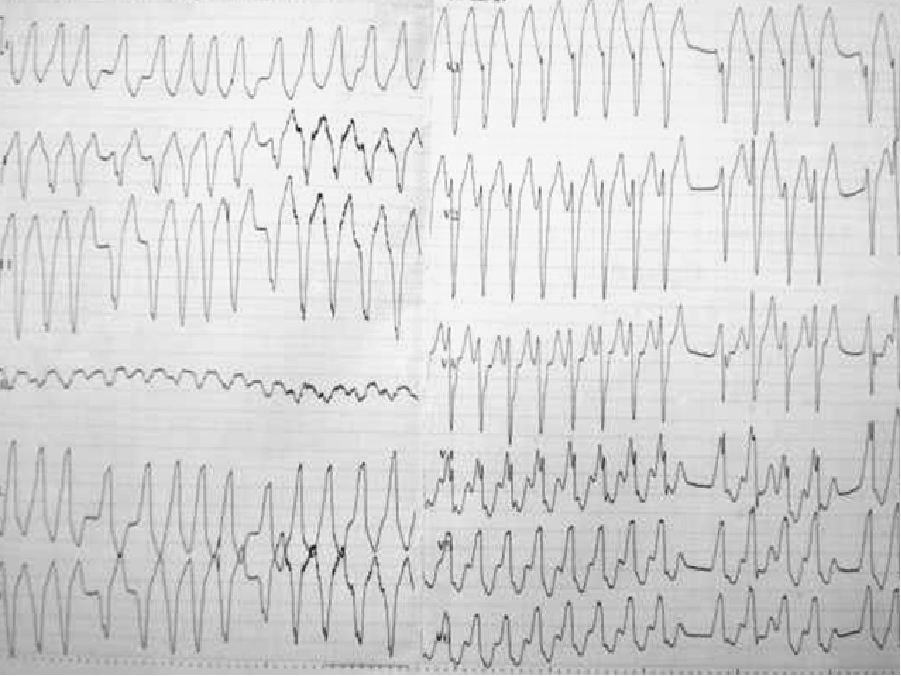
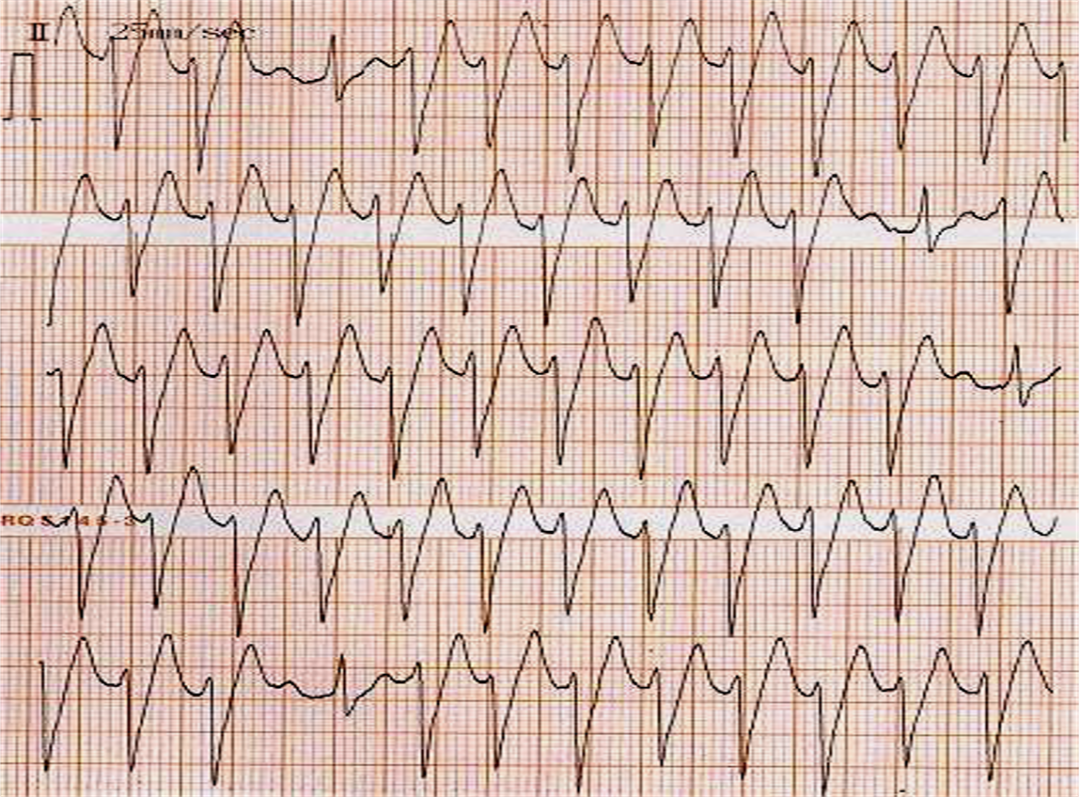
1. 室性心动过速(VT)
心电图特征:
-
3个或3个以上的室性期前收缩连续出现;
-
QRS波群宽大畸形,时限大于0.12秒,T波倒置;
-
心室率通常为 100~250次/min,心律规则或略不规则;
-
房室分离,偶有心室夺获;
-
通常发作突然开始;
-
室性融合波;
-
可分为单形性室速和多形性室速,偶见尖端扭转形室速。
A. 药物治疗:
a. 胺碘酮 唯一具有正性肌力作用、并能够抗心肌缺血的广谱抗心律失常药,尤其适用于器质性心脏病合并心功能不全的患者。
静脉用药同前。静脉给药同时口服给药,0.2g, q8h,以后逐渐减量至0.2g,qd维持。
b. 利多卡因 50~100mg 稀释后静脉注射,10分钟后可重复,转复后以1~4mg/min静点维持。
c. β受体阻滞剂 口服用药能够显著减少心肌梗塞及心力衰竭患者的猝死率、降低总死亡率,预防恶性室性心律失常的发生。
d. 普罗帕酮 可用于无器质性心脏病和心功能良好的VT患者, 1~2mg/kg,稀释后静注,20分钟后可重复,转复后以 0.3mg/min静脉维持。
B. 电复律(电除颤)
室性心动过速如经药物治疗不能很快纠正,或伴有严重低血压、急性肺水肿、意识障碍等,应立即采用同步电复律,能量100~200J。其他如心房食道调搏术、射频消融术、外科手术治疗及ICD也可以作为选择。
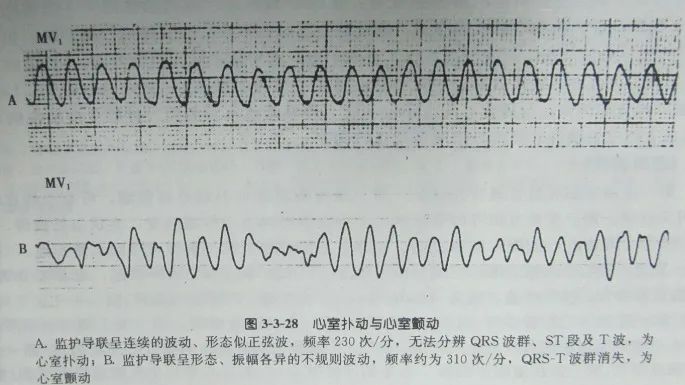
2. 心室扑动(VP)与心室颤动(VF)
VP呈正弦图形,波幅大而规则,频率150~300/min有时难以同室速鉴别;
VF之波形、振幅及频率都极不规则,无法辨认QRS波群、ST段与T波。
在迅速给以开通气道、人工呼吸或呼吸机辅助呼吸、胸外按压及药物治疗(肾上腺素是CPR的首选药物)的同时,应立即进行电除颤。采用双向波电除颤能量选择 150~200J;选择单向波电除颤应为360J。可重复除颤及进行CPR。
缓慢型心律失常

1. 窦性心动过缓、窦性停搏和窦房传导阻滞
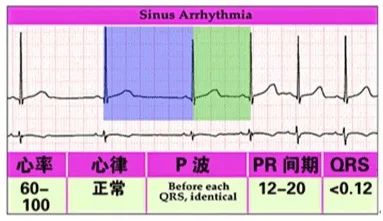
窦缓之窦性频率低于60次/min,且常常伴有窦性心律不齐,心电图表现为P-P间距差异大于0.12秒;
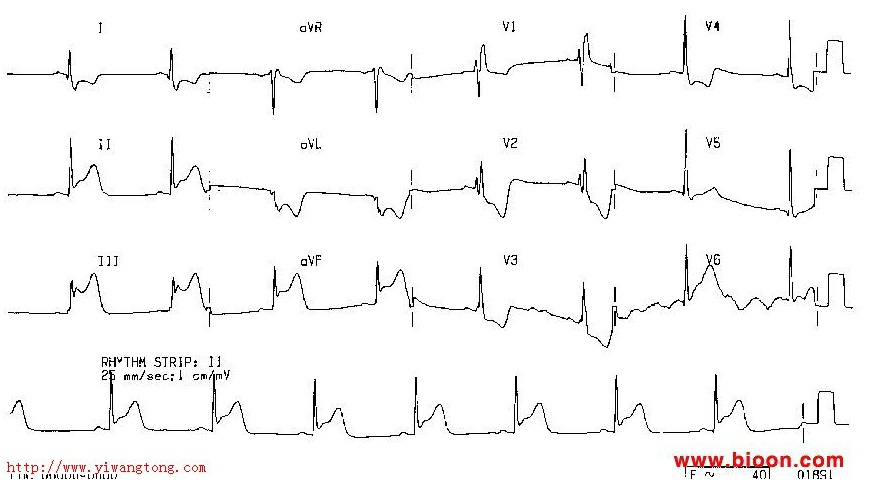
窦性停搏心电图则表现为P波间歇或连续停止发生,出现长P-P间期,可伴有逸搏或逸搏心律(交界性或室性);
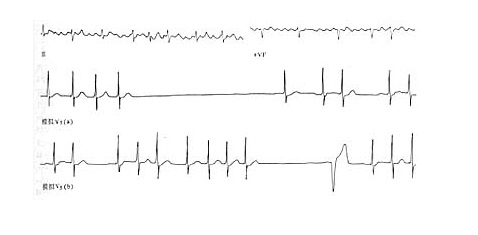
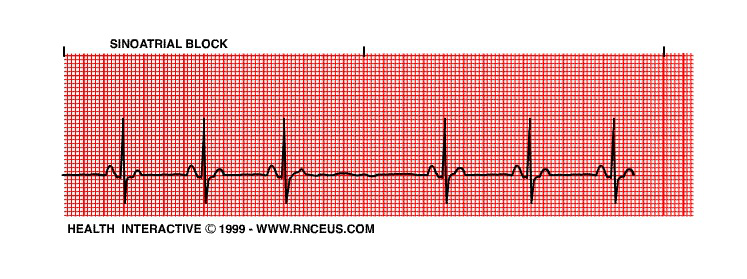
窦房阻滞之Ⅰ型表现为PP间期进行性缩短、直至出现一次长PP间期(小于基本PP的两倍),Ⅱ型之长PP间期则是基本PP的两倍。
治疗:
a.心率在50/min次以上者无需治疗,主要针对病因及诱发因素治疗。
b.可试用654-2、阿托品、氨茶碱等药物口服治疗。
c.如心率低于50次/min,或有头晕、黑曚、晕厥等症状者,应行心脏起搏治疗。
2. 病态窦房结综合征
心电图特征同上。也可试用654-2、阿托品、氨茶碱等药物,原则上主张安装心脏起搏器。
3. 房室传导阻滞(AVB)
心电图特征:
A. Ⅰ度AVB:表现为P-R间期延长大于0.20秒。
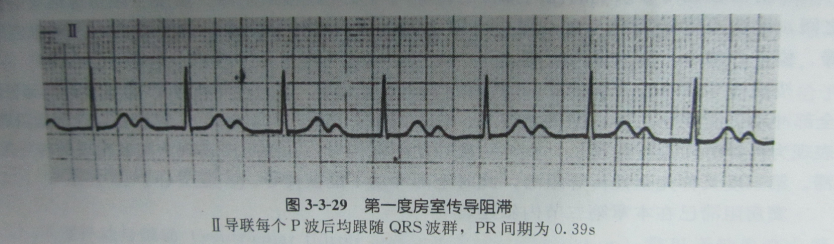
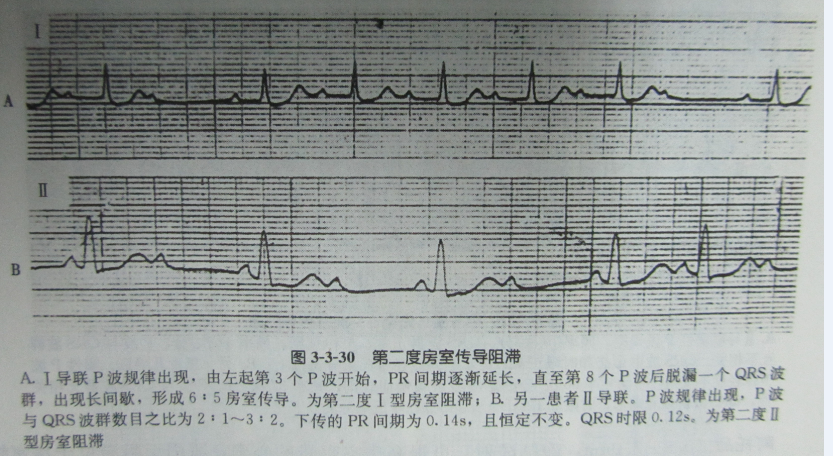
B. Ⅱ度AVB:Ⅰ型为P-R间期逐渐延长, R-R间距逐渐缩短, 直至QRS-T波群脱落;Ⅱ型为长P-R间期固定不变,间断发生QRS-T脱落。
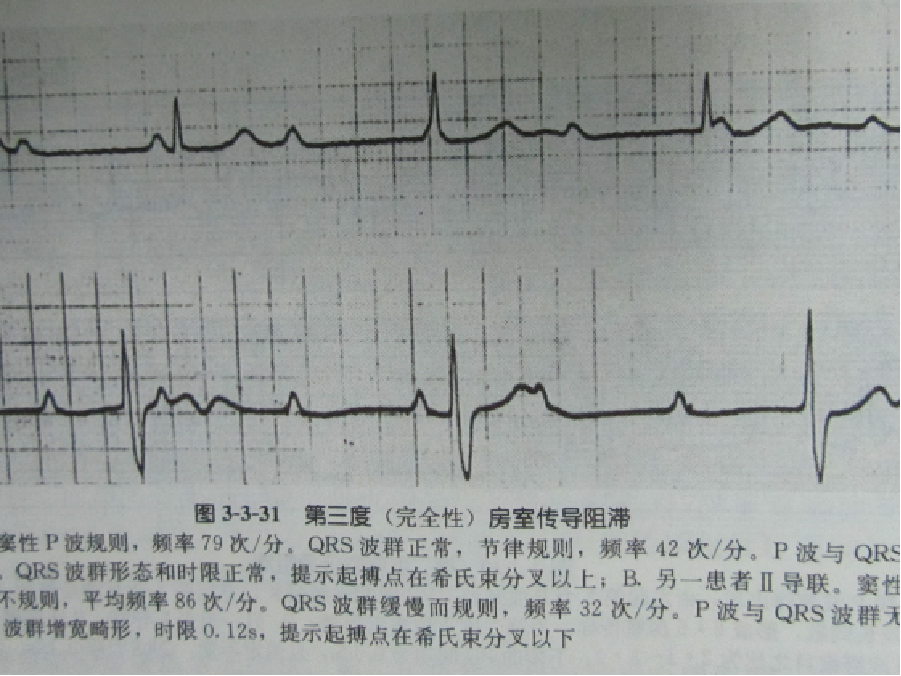
C. Ⅲ度AVB:房、室完全分离,P、QRS-T各自独立,心房率大于心室率,QRS波群正常或宽大畸形。
Ⅰ度和Ⅱ度Ⅰ型 AVB 因心室率不慢,无需特殊治疗,但需祛除病因或诱发因素。
处置:
Ⅱ度Ⅱ型及Ⅲ度AVB则由于心室率缓慢,甚至伴有血流动力学障碍,应立即治疗。药物治疗可选择阿托品或氨茶碱口服或静脉使用;症状明显者应尽快选择安装临时或永久心脏起搏器。













