
膝关节是人体最大且最复杂的关节。膝关节的主要结构包括股骨下端、胫骨上端及髌骨之间关节面;膝关节能活动自如又不会发生脱位,主要是因为前后交叉韧带、内侧副韧带、外侧副韧带、关节囊及附着于关节附近的肌腱提供了重要的稳定作用。此外,位于股骨内、外侧髁和胫骨平台之间的半月板,它们亦可增加关节的稳定性。另外,关节前后肌肉群的拉动,膝关节可以完成弯曲、伸直及小腿的内旋、外旋等动作。本文就为大家详细讲解了膝关节的应用解剖及手术入路,值得大家学习参考!
(一)基本解剖
1.基本构成
四块骨头:
-
股骨
-
胫骨
-
髌骨
-
腓骨?
三个间室:
-
内侧胫股间室
-
外侧胫股间室
-
髌股间室
2.股骨远端解剖要点
-
股骨远端由内侧髁与外侧髁组成,两者在前方相连形成股骨滑车;
-
冠状面上股骨远端有5~7°外翻;
-
股骨内、外髁向后延伸,从前到后曲率半径逐渐缩小;
-
从轴位上看,外侧髁较高,但较为平直;而内侧髁则较大,曲率半径更一致。
前后方:
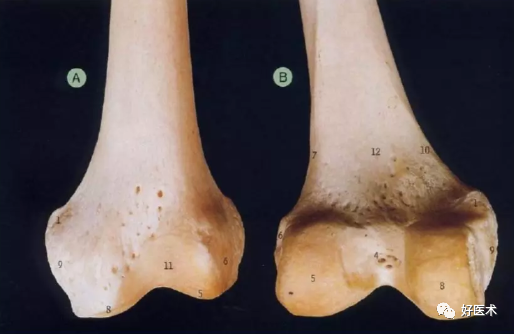
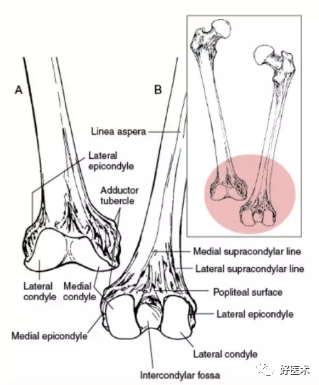
1收肌结节 2 腘肌沟 3 腓肠肌压迹 4 髁间窝 5 外侧髁 6 外上髁 7 外侧髁上线 8 内侧髁 9 内上髁 10 内侧髁上线 11 髌面 12 腘面
内外侧方:
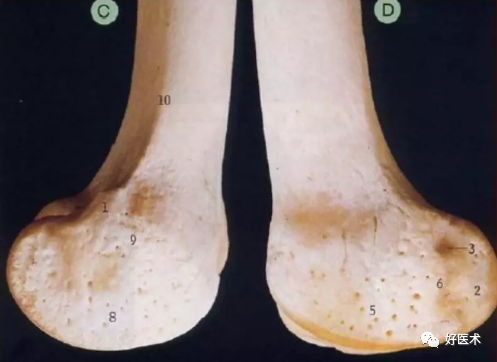
1收肌结节 2 腘肌沟 3 腓肠肌压迹 4 髁间窝 5 外侧髁 6 外上髁 7 外侧髁上线 8 内侧髁 9 内上髁 10 内侧髁上线 11 髌面 12 腘面
对应的X线表现:
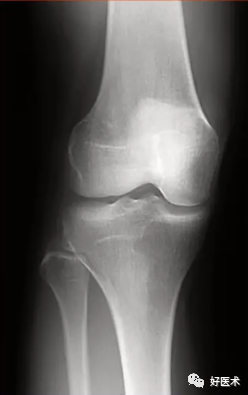
正位
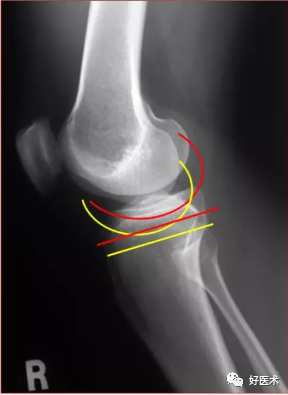
侧位
图解股骨远端解剖要点
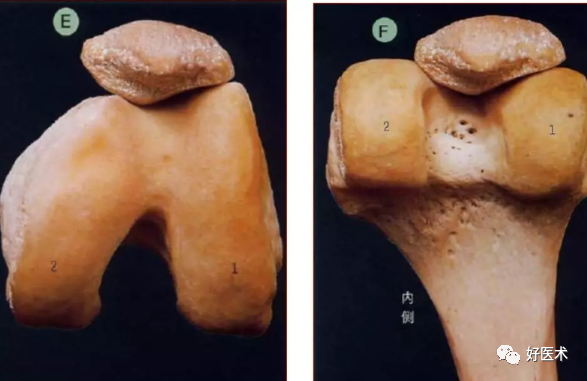
股骨内外髁区别
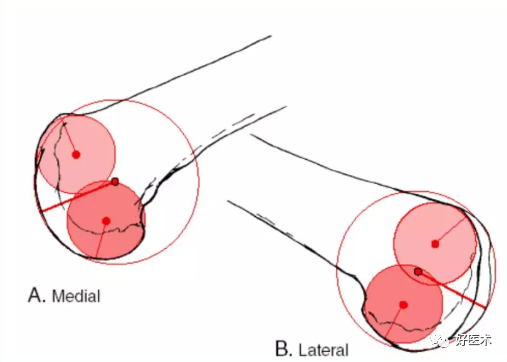
内侧髁更远 内后髁更小
外侧髁更近 外后髁更大
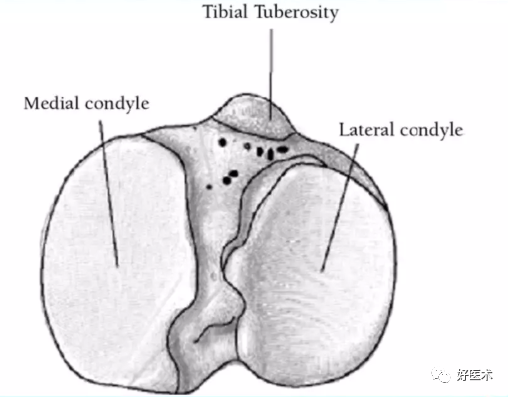
3.胫骨近端解剖要点
-
胫骨关节面基本与长轴垂直,但生理情况下常表现出3~5°的内翻;并有后倾角度,平均为10°;
-
内侧胫骨平面凹陷,外侧胫骨平面凸起。
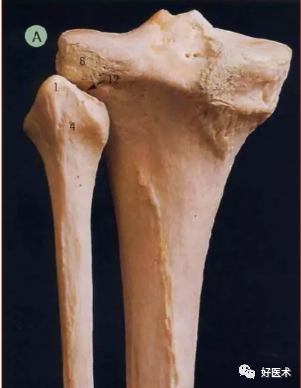
前后方
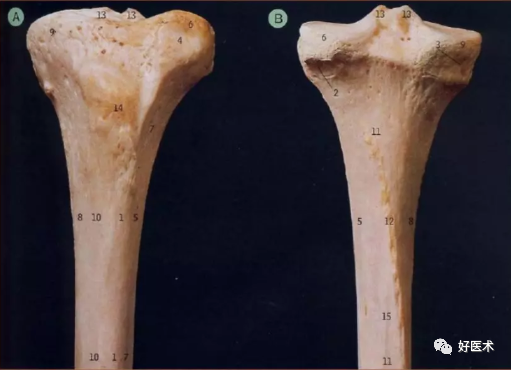
1 前缘 2 腓关节面 3 半膜肌腱沟 4 髂胫束压迹 5 骨间缘 6 胫骨外侧髁 7 外侧面 8 内侧缘 9 胫骨内侧髁 10 内侧面 11 后面 12 比目鱼肌线 13 髁间隆起结节 14 胫骨粗隆 15 垂线
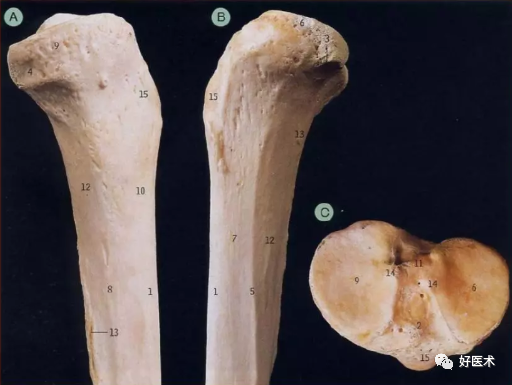
1 前缘 2 髁间前区 3 腓关节面 4 半腱肌沟 5 骨间缘 6 外侧缘 7 外侧面 8 内侧缘 9 胫骨内侧髁 10 内侧面 11 髁间后区 12 后面 13 比目鱼肌线 14 髁间隆起结节 15 胫骨粗隆
胫骨结节与内外径中点的关系
上胫腓关节
图解胫骨近端解剖要点
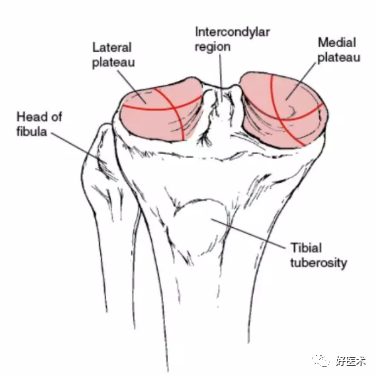
内侧平台内外方向凹陷
外侧平台内外方向凹陷
外侧平台前后方向隆起
4.髌骨解剖要点
-
髌骨是人体最大的籽骨,完全被包裹在股四头肌腱中;
-
从屈膝35°-135°之间,髌骨与股骨滑车构成关节;
-
从功能上来讲,通过延长力臂,髌骨起到了充分发挥股四头肌生物力学功能的作用。另外,髌骨也对膝前部提供了保护。
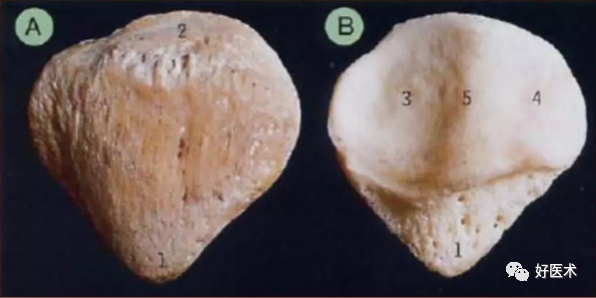
1 髌尖 2 髌底 3 股骨外侧髁关节面 4 股骨内侧髁关节面 5 垂直嵴
5.髌股关节解剖要点
髌骨厚度:
-
髌骨的平均厚度在23-25mm;
-
在髌骨置换中,截骨后的髌骨骨床至少需12-15mm厚,以减少髌骨骨床骨折的风险;
-
截骨后遗留骨床过厚也会增加髌骨所受的应力,既可能引起骨折也会导致膝关节强直。
(二)膝关节血管解剖
膝降动脉穿过股内侧肌,与膝内上动脉和膝外上动脉形成吻合。
在远侧,胫前返动脉起自胫前动脉,前者上行与膝内上动脉、膝外上动脉形成吻合。
其他所有的分支均来自腘动脉,它是股前浅动脉的终末支。
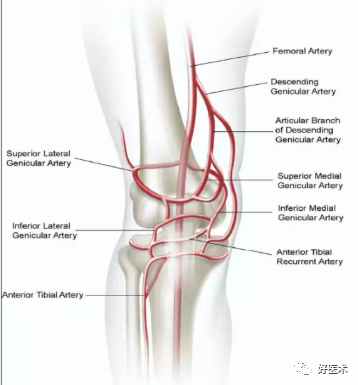
膝关节血管解剖与切口的关系
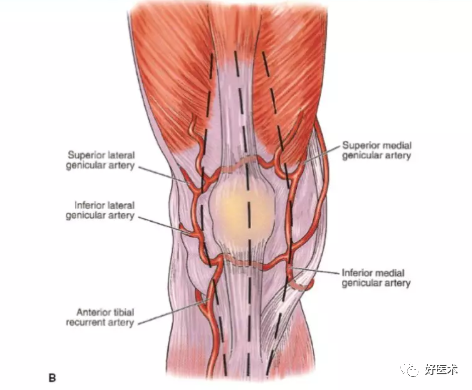
膝关节血管网与髌骨血供
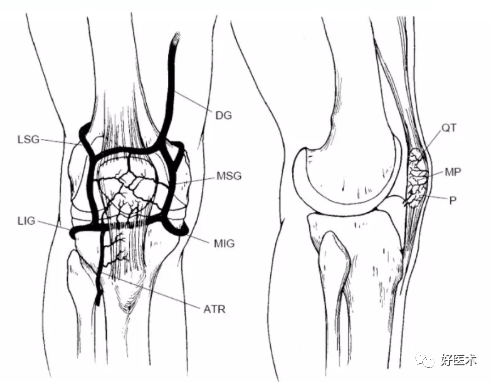
膝前软组织浅、深层的血供
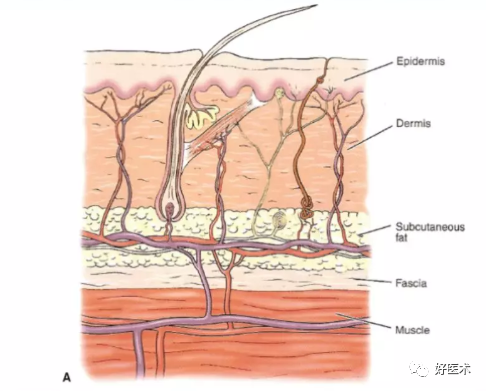
(三)膝关节的软组织
膝关节依赖软组织限制性结构来维持稳定和发挥功能。
在发生关节炎时,这些软组织结构可以挛缩也可能松弛而失去限制作用。
术中操作需意识到这些软组织结构可以保持适当的平衡、维持膝关节的稳定和发挥膝关节的功能。
在闭合切口前,需活动膝关节,以检查稳定性和软组织限制结构的完整。
膝关节软组织解剖--前方
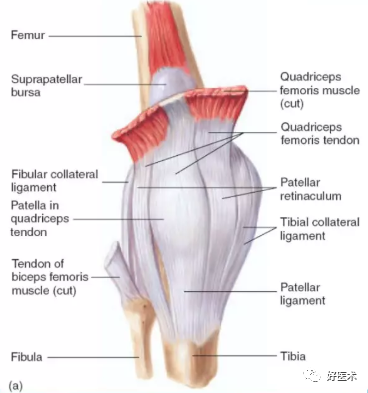
膝关节软组织解剖--后方
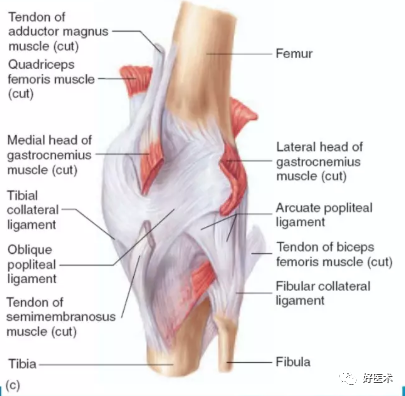
膝关节软组织解剖--关节内前方观
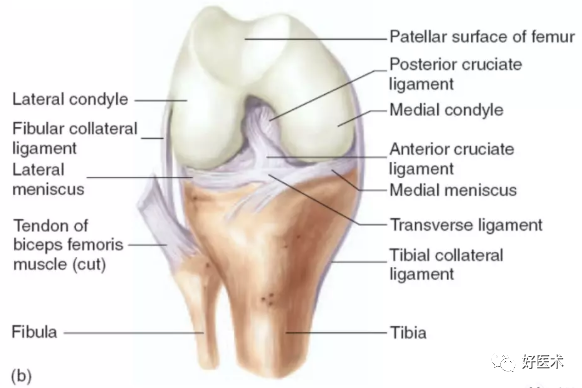
膝关节软组织解剖--关节内后方观
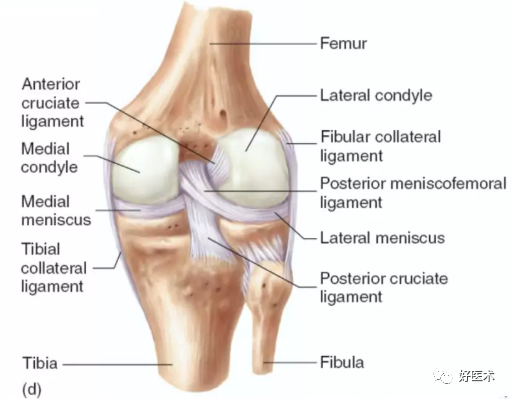
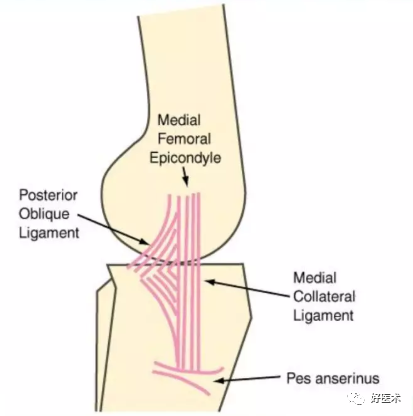
1.膝关节内侧软组织解剖
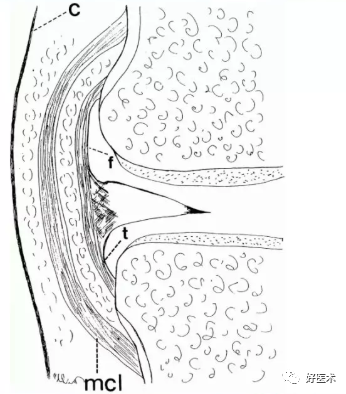
膝关节内侧软组织分三层:
第一层:最表浅,由缝匠肌和筋膜组成。
股薄肌和半腱肌在第一层与第二层之间
第二层:中间层,为内侧副韧带(MCL)浅层
-
MCL是限制外翻的主要结构,起自股骨内上髁,止于关节线下5-7cm,恰在鹅足腱深面;
-
MCL止点处较宽大;
-
在整个膝关节手术过程中,浅层MCL必须用拉钩予以适当的保护;
-
浅层MCL的医源性损伤可致关节内侧不稳和TKA术后的早期失败。
第三层:深层,为MCL深层和关节囊
-
深层MCL连接内侧半月板;
-
在术中,切开关节囊时,该层总是被从骨膜下进行分离(胫骨近侧或胫骨内侧);
-
分离必须在骨面进行,以避免横行切断MCL浅层。
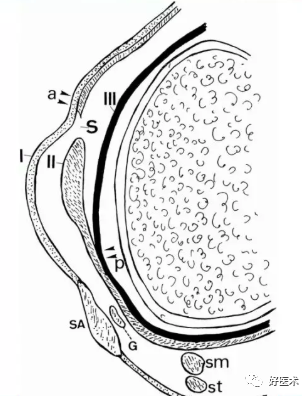
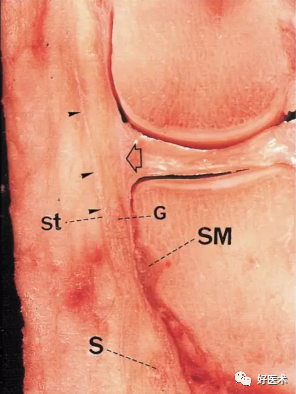
第1层与第2层在前方相互融合,如箭头a所示;
第2层与第3层则在后方相互融合,如箭头p所示
G=股薄肌建
S=分离处
SA=缝匠肌
sm=半膜肌腱
st=半腱肌建
MCL与周围软组织关系
2.膝关节外侧软组织结构
-
第一层:最浅层,由髂胫束、股二头肌和筋膜构成;
-
第二层:中间层,由外侧支持带和髌股韧带构成;
-
第三层:最深层,由弓形韧带、外侧副韧带(LCL)和关节囊构成。
LCL起自股骨外上髁,止于腓骨小头。
与MCL相比,LCL与外侧半月板和关节囊的连接不甚紧密。
腘肌腱在LCL和外侧半月板之间。
膝外下动脉在LCL深面,行外侧半月板切除时可能会遇到。
3.膝关节后方软组织结构
在TKA中,膝关节后方甚少需要显露,然而,有时需要对后方结构行松解或切除后方骨赘,以恢复膝关节的活动范围。而行这类手术时,需明确了解后方相关结构以避免损伤血管神经结构。
腘动脉在腘窝中央下行,恰在后关节囊后方,而腘静脉和腘神经位置更表浅,通常不会伤着。
后关节囊在近端止于股骨髁,在腓肠肌内、外侧头的深面,后关节囊可从股骨后髁的骨面上剥离,以松解并平衡软组织。一般不推荐横行切开后关节囊,因为可能危及腘窝的神经血管结构。
后交叉韧带(PCL)恰行于后关节囊前方,切除PCL时需加倍小心,以免穿破关节囊危及腘窝内血管神经结构。
腘肌起自胫骨表面的后内侧,止于股骨外侧髁,在LCL和外侧半月板之间。行关节置换术时在后外侧能很容易地看到这一结构。在某些病例,因软组织平衡的需要,可适当松解该结构。
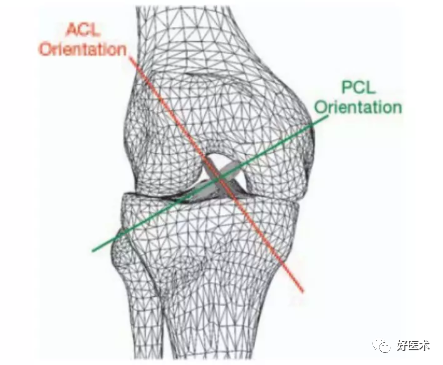
交叉韧带
前叉韧带(ACL)起自外侧股骨髁后内侧,止于胫骨髁间前方,其作用是限制胫骨前移。
后叉韧带(PCL):两条交叉韧带中更强大的一条,PCL起自股骨髁的前内侧,止于胫骨沟的后部,在关节软骨远侧,其作用是限制胫骨的后移。
交叉韧带的走向:
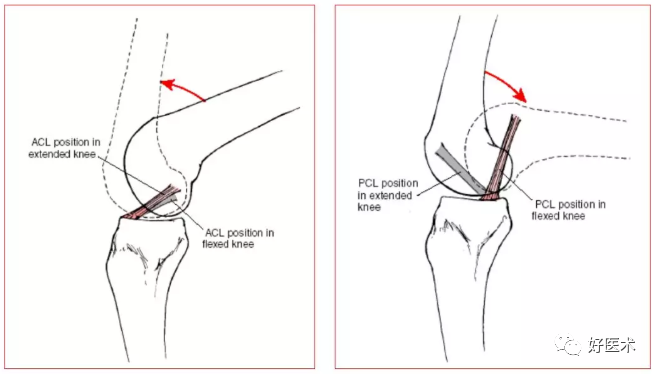
交叉韧带的紧张与松弛:
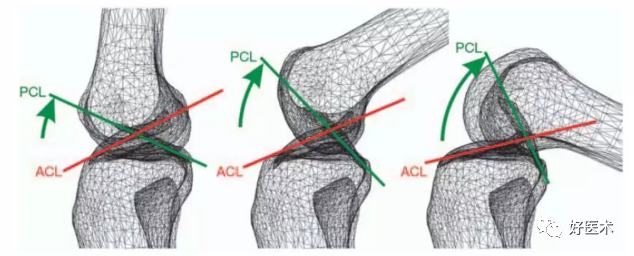
交叉韧带走向的变化:
图解半月板及相关解剖
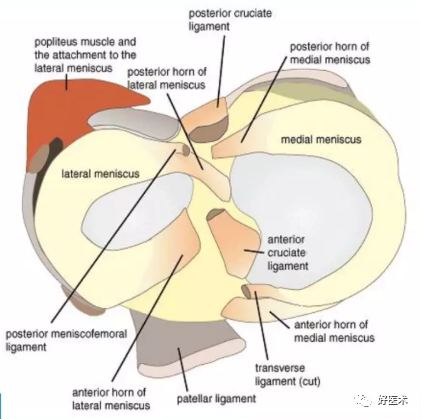
4.膝内主要软组织结构
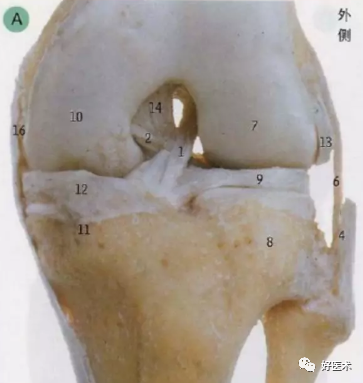
1 前交叉韧带 2 板股前韧带 3 腓骨头尖 4 股二头肌腱 5 胫腓上关节囊 6 外侧副韧带 7 股骨外侧髁 8 胫骨外侧髁 9 外侧半月板 10 股骨内侧髁 11 胫骨内侧髁 12 内侧半月板 13 腘肌 14 后交叉韧带 15 板骨后韧带 16 内侧副韧带
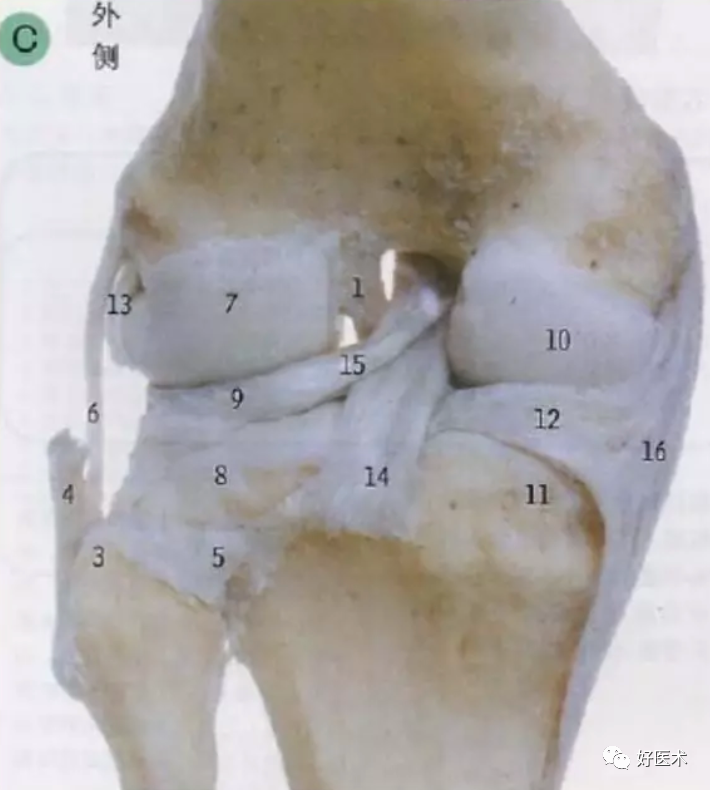
1 前交叉韧带 2 板股前韧带 3 腓骨头尖 4 股二头肌腱 5 胫腓上关节囊 6 外侧副韧带 7 股骨外侧髁 8 胫骨外侧髁 9 外侧半月板 10 股骨内侧髁 11 胫骨内侧髁 12 内侧半月板 13 腘肌 14 后交叉韧带 15 板股后韧带 16 内侧副韧带
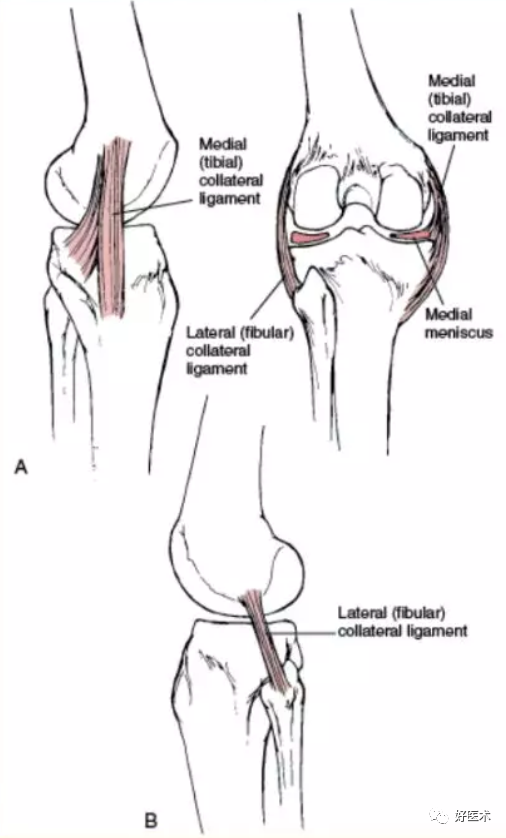
内侧副韧带;外侧副韧带;内侧半月板;外侧半月板;前交叉韧带;后交叉韧带
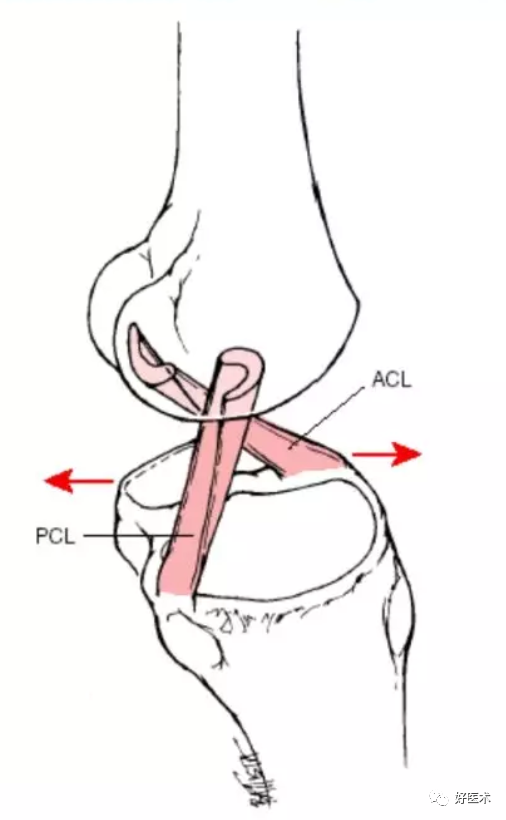
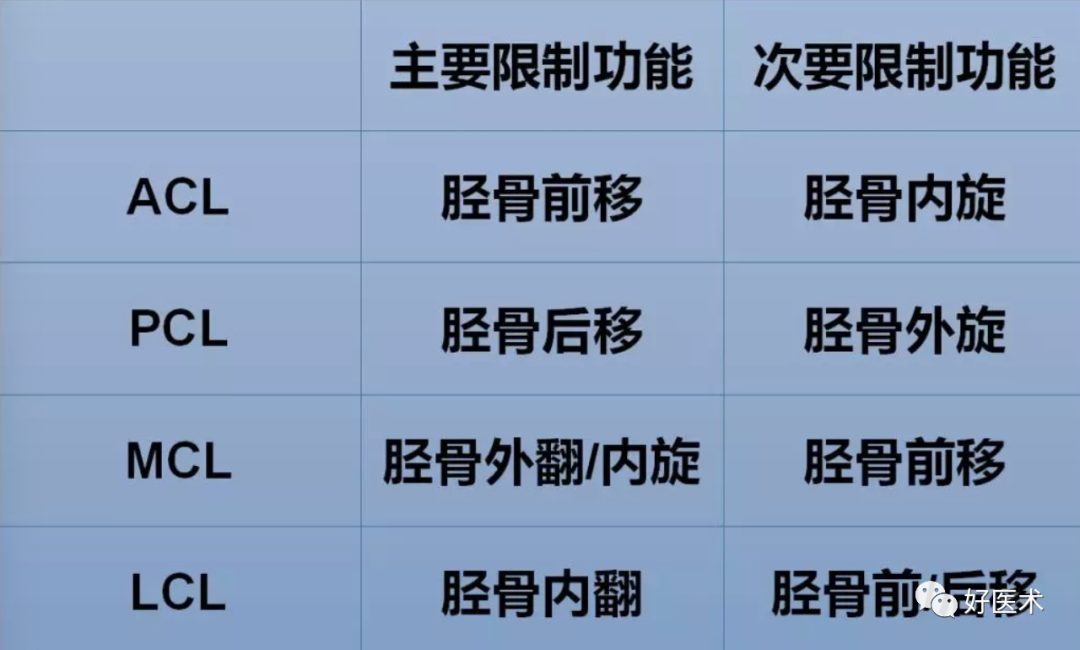
ACL:防止胫骨过度前移
PCL:防止胫骨过度后移
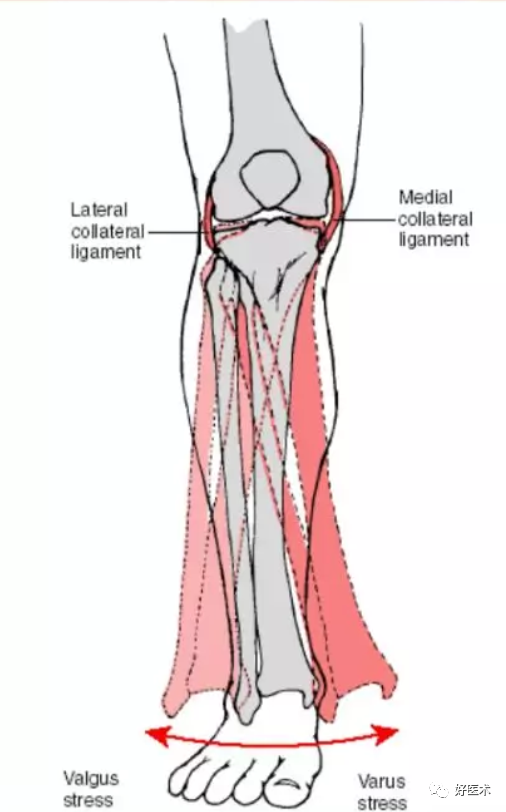
MCL:防止胫骨过度外翻
LCL:防止胫骨过度内翻
膝内主要软组织的功能:
5.伸膝装置
伸膝装置是TKA中最重要的软组织结构,伸膝装置不全是TKA的禁忌症。足够的手术显露也需要移动伸膝装置,同时又需保证尽可能减小伸膝装置在胫骨止点上所收到的张力。髌韧带止点撕脱或横断是TKA严重的并发症,需尽力避免。
伸膝装置由四块肌肉组成:股直肌、股外侧肌、股内侧肌和股中间肌。
它们在远端组合形成一条肌腱--股四头肌腱。股四头肌腱止于髌骨,在远端,髌韧带起自髌骨下缘,止于胫骨结节。
股内侧肌斜头(VOM)是股内侧肌的一个部分,是膝关节主动伸展时限制髌骨向外侧半脱位的主要结构。因此在一些微创手术中刻意予以保留。
股四头肌解剖
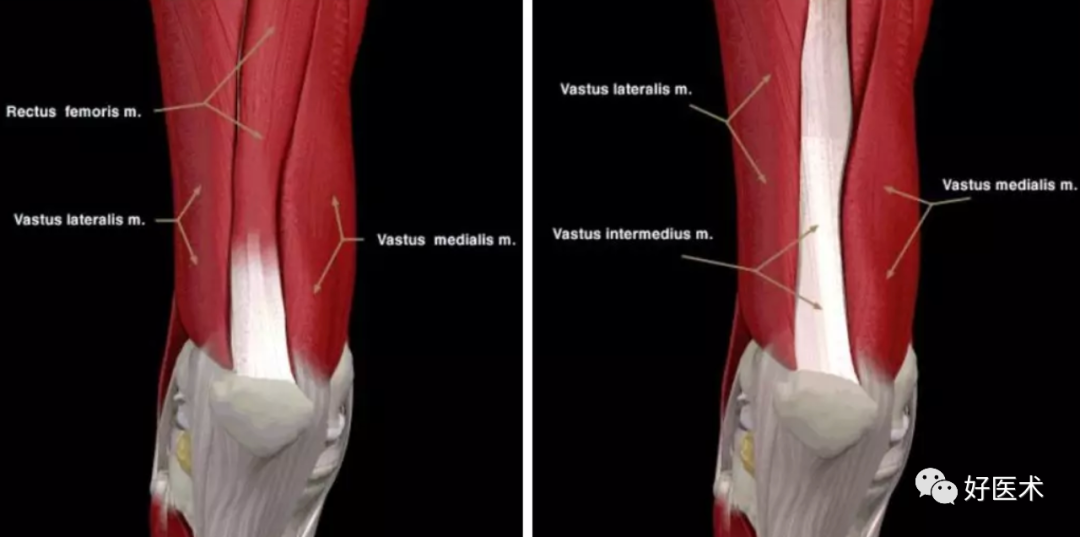
图解股四头肌
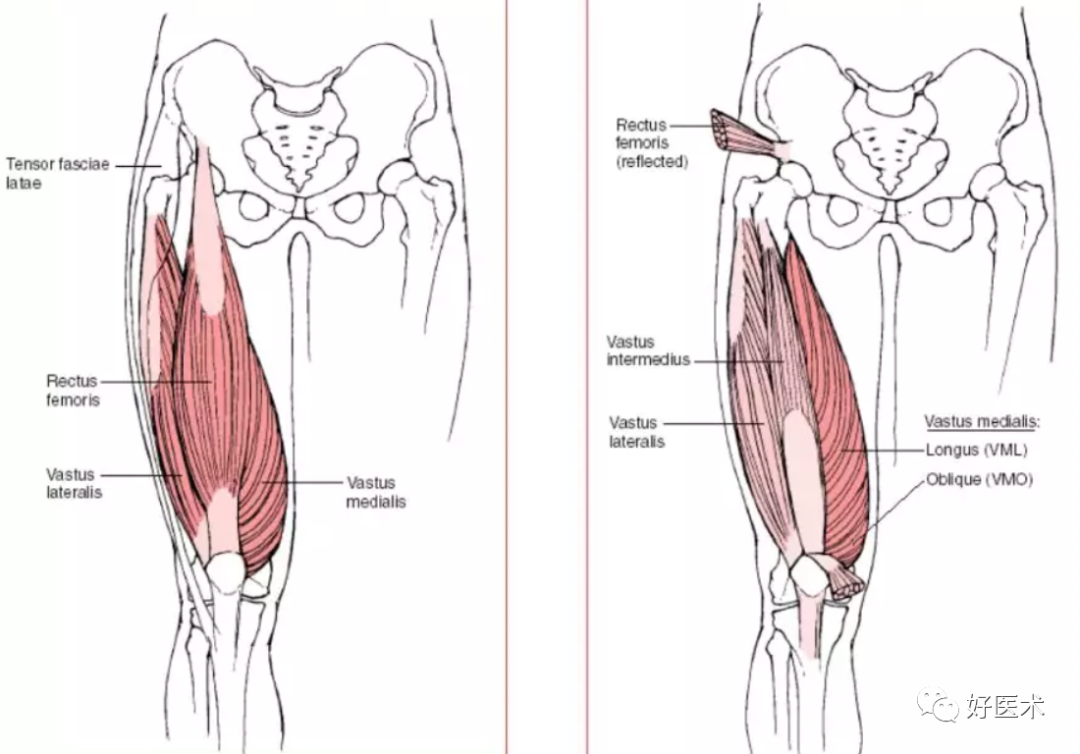
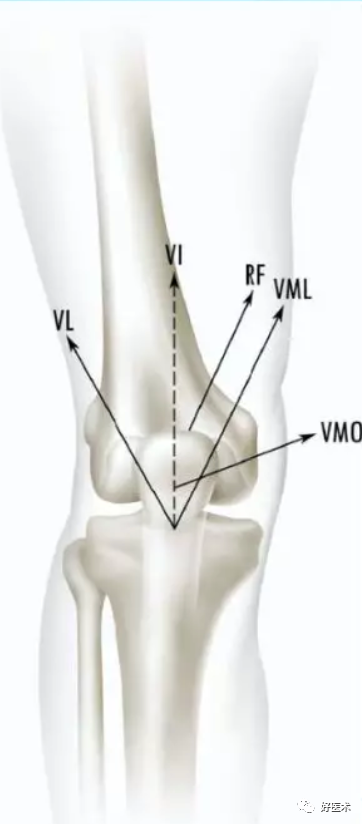
股四头肌各部分的作用方向
(四)TKA手术入路
所有TKA入路均涉及三个方面:
-
皮肤切口
-
切开关节
-
移动伸膝装置
膝关节小切口的目的:
-
减少髌股关节并发症
-
加速股四头肌功能的恢复
-
改善TKA短期和长期临床效果
常用的TKA手术入路:
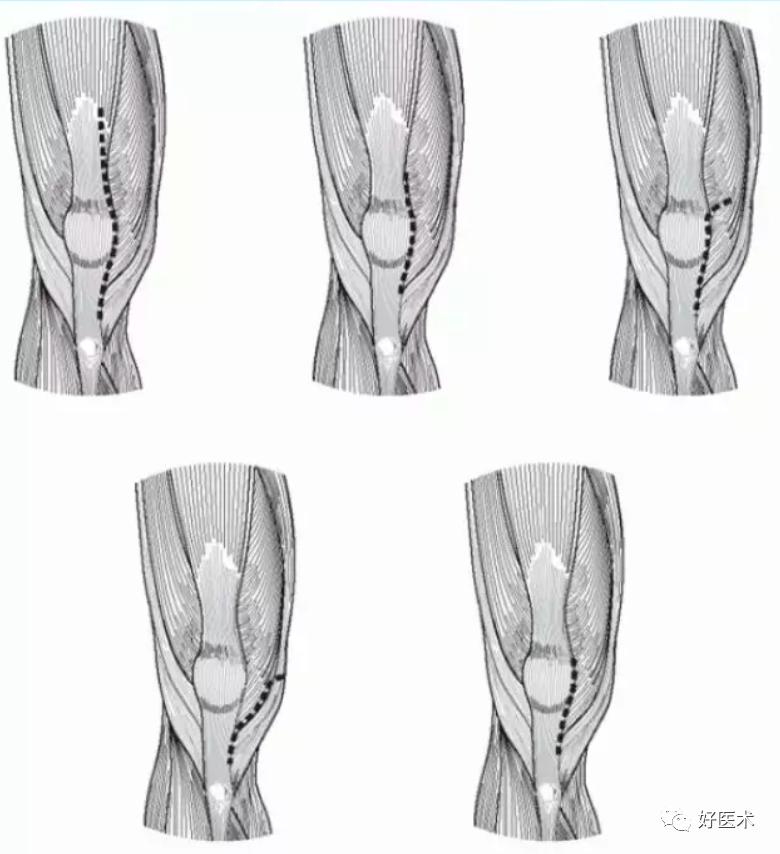
1.常规髌旁内侧入路
适应症:初次和翻修TKA手术入路的黄金标准,可用于几乎所有的关节置换手术。
禁忌症:
-
绝对禁忌症:此前的手术疤痕阻止安全地行髌旁内侧切口者;
-
相对禁忌症:严重的膝外翻畸形或需行LCL重建者。
优点:
-
实用的手术入路,为所有骨科医生所熟悉;
-
提供了广泛的显露和良好的术野;
-
充分考虑到了血管神经解剖;
-
如果伸膝装置移动困难,可方便地扩展成股四头肌瓣入路或行股四头肌腱V-Y成形术。
缺点:
-
当需行外侧松解时,有报告可发生髌骨缺血性坏死;
-
对股四头肌腱的损伤较大,或术后早期的股四头肌腱功能康复训练有可能致髌骨轨迹不良的发生率增高,或者慢性股四头肌萎缩。
皮肤切口:
-
用记号笔标出髌骨的上缘、下缘、内缘和外缘,确认并标记出胫骨结节;
-
屈膝位画出膝前方切口线,该切口平直、在膝前中央。起自髌骨上缘4横指,止于胫骨结节平面。在止点处,切口应在胫骨结节内侧而非胫骨结节表面;
-
在屈膝位切开皮肤、皮下组织直达筋膜;
-
做出内侧和外侧全层皮瓣,从而显露伸膝装置的近端和远端。
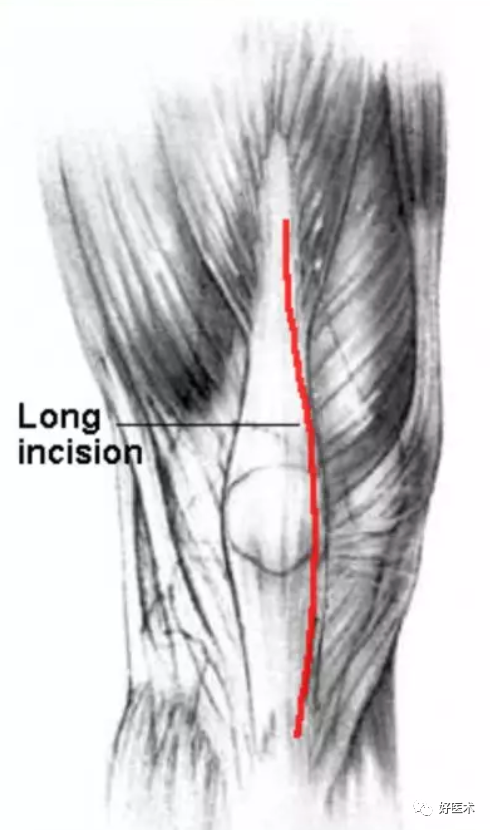
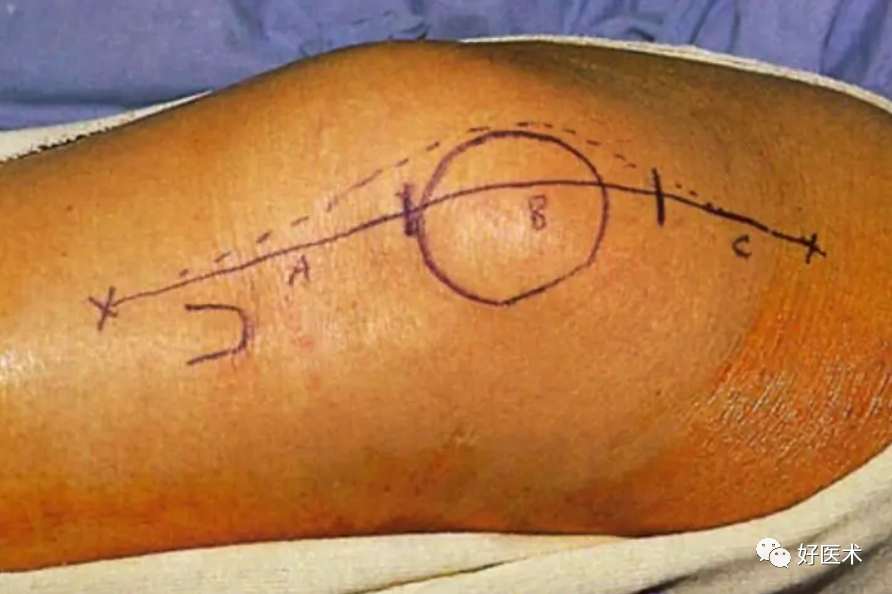
切开关节:
-
在屈膝位,确定切口上段内的股四头肌腱;
-
纵行切开股四头肌腱,使其内侧部分小于整个宽度的1/3,外侧部分大于2/3;
-
继续沿髌骨内缘切口关节,依然在内侧保留小部分肌腱以供缝合,也可直接在髌骨表面切开关节;
-
在远侧继续沿用上述方式切开髌韧带,直达胫骨结节。
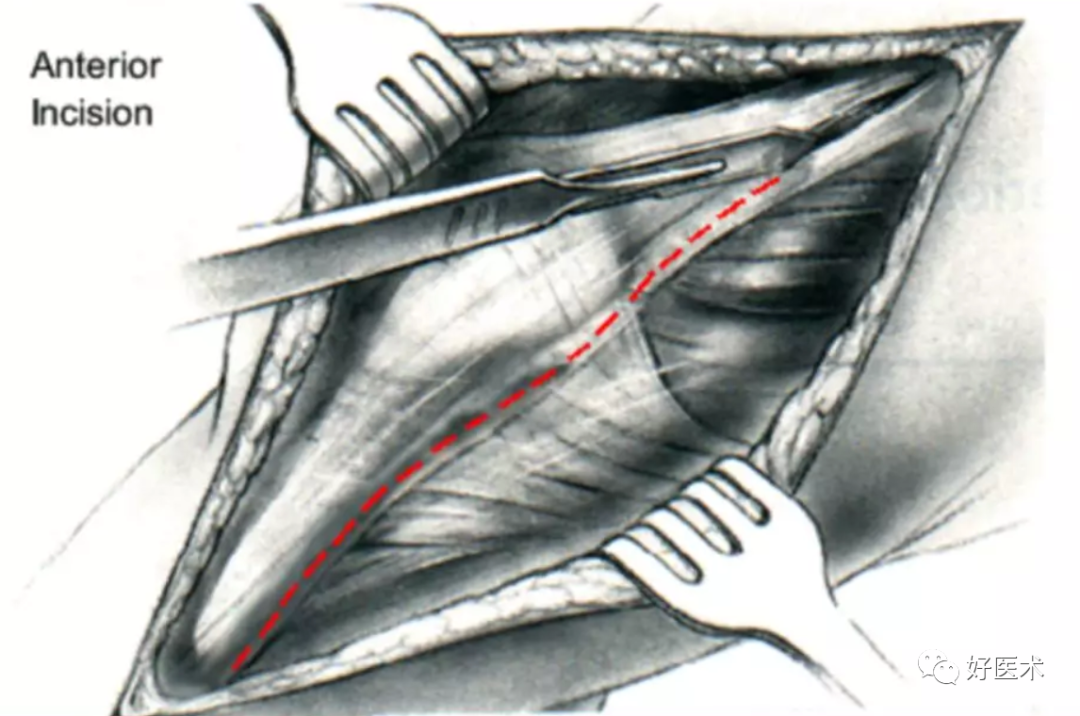
移动伸膝装置:
-
在完全伸膝位,在胫骨近端骨膜下剥离内侧关节囊和深层MCL,内侧松解的程度依术前畸形的严重性而定,内翻畸形越重需要的松解范围越广。紧贴骨面的骨膜下剥离可以避免医源性损伤浅层MCL;
-
在伸膝位试行翻转髌骨,并缓慢屈膝。在屈膝过程中特别要注意远侧的髌韧带止点,如有任何张力过度的表现,停止屈膝,必须尽力避免髌韧带的撕脱。
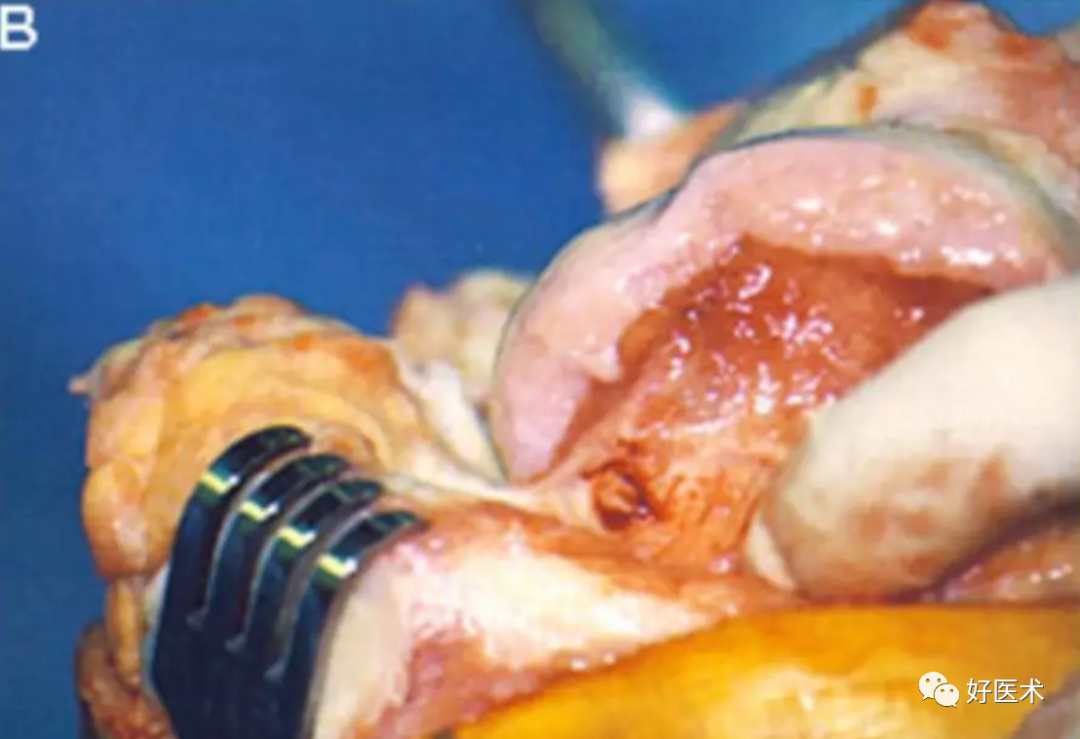
如果髌骨无法安全翻转:
-
清除所有胫骨、股骨内外侧的骨赘;
-
在股骨远端将股四头肌移向外侧;
-
沿胫骨近端外侧作松解,但需注意保留髌韧带止点;
-
为了安全、充分地翻转髌骨,必要时可作股四头肌瓣、V-Y股四头肌移行、胫骨结节截骨或股骨层样截骨;
-
先行髌骨截面,用金属圆片保护截面,向外半脱位髌骨而不是翻转,在微创TKA中甚为流行;
-
切除内、外侧半月板和ACL、PCL的切除视所用假体而定,清楚所有的遗留骨赘;
-
完成TKA。
2.小切口髌旁内侧入路
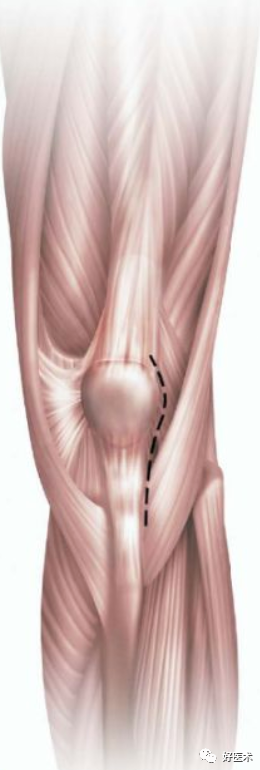
标准的髌旁内侧入路可缩短切口以满足微创TKA的需求。
-
切口自髌骨上缘至胫骨结节;
-
关节切口向上累及股四头肌腱仅2-3cm,髌骨向外半脱位而非翻转;
-
微创髌旁内侧切口可方便地延伸为标准的髌旁内侧入路。
3.股内侧肌下小切口
1991年由Hofmann首创,作为不累及股四头肌的一种膝关节入路。
适应症:在选择恰当的病例,标准或微创的股内侧肌下入路可用于初次TKA。
禁忌症:
-
绝对禁忌症:严重膝关节屈曲挛缩、膝关节翻修、膝关节开放手术史、亚洲膝关节外翻畸形、有可能发生皮肤坏死者。
-
相对禁忌症:肥胖、股骨较短、大腿肌肉发达。
优点:
-
一种完全不累及股四头肌腱的入路;
-
可有效减轻术后疼痛,改善术后股四头肌功能;
-
可减少对外侧松解的需求,有利于改善髌骨轨迹;
-
术后康复、功能恢复较迅速,可提高患者的满意度。
缺点:
-
对手术技术要求较高;
-
无法翻转髌骨;
-
无法采用股四头肌腱或V-Y移行等方法延长切口;
-
术野显露略差,特别是外侧间室;
-
可能会损伤隐神经和膝降动脉,也可能有损股内侧肌功能。
4.经股内侧肌小切口
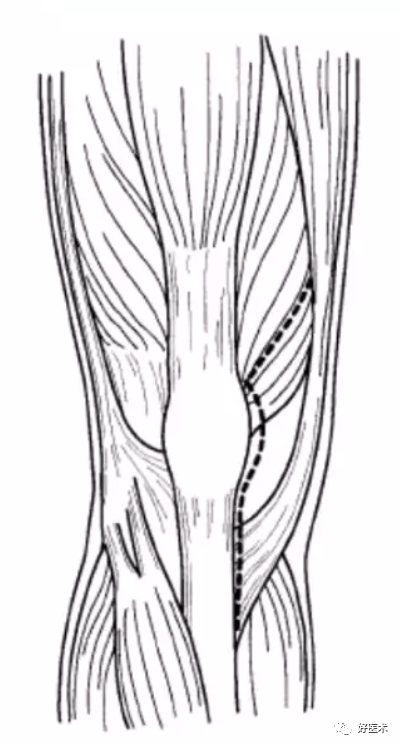
-
这是股内侧肌下入路的变形,目的同样是为了减小对伸膝装置的创伤;
-
关节切口更向近侧延伸,从肌纤维分离VOM。
优点:技术上比经股内侧肌入路难度为低,显露也好。
缺点:损伤了VOM,并非是完全不累及股四头肌的入路。但与常规髌旁内侧入路相比,对股四头肌的创伤仍属较小,术后对股四头肌的功能限制也较轻。
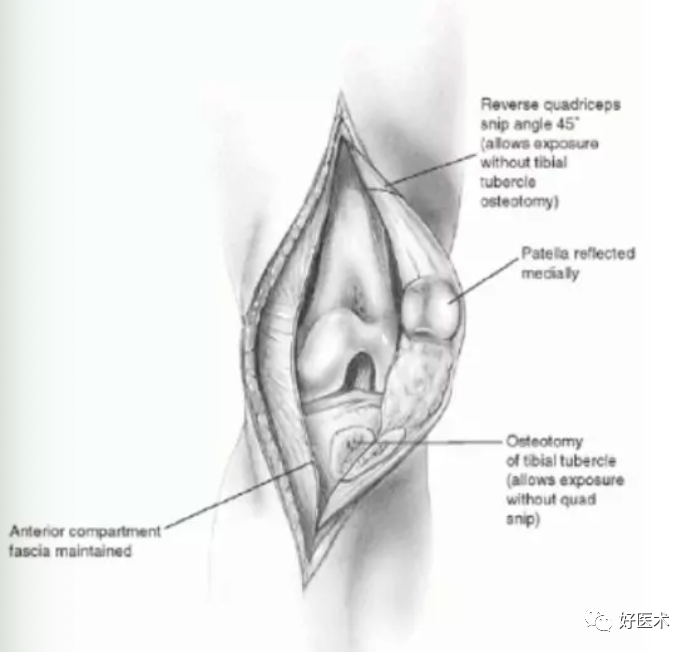
5.膝关节外侧入路
适应症:外侧入路可有效改善髌骨轨迹、增加严重外翻膝(通常见于类风湿性关节炎)的术后稳定,也可用于有多次膝关节手术史的患者,因再次行内侧切口有增加皮肤坏死发生的可能。
禁忌症:
-
绝对禁忌症:以前膝关节手术史已妨碍到了行外侧切口的安全、增加了皮肤坏死的风险。
-
相对禁忌症:固定性膝内翻畸形,对该入路不熟悉者。
优点:
-
在固定性膝外翻畸形,可直接显露病变特征;
-
方便对外侧软组织的处理;
-
保留了完整的VOM,从而改善了髌骨轨迹;
-
无髌骨缺血性坏死的危险。
缺点:
-
大多数骨科医生对该入路不甚熟悉;
-
由于胫骨结节的阻挡(通常胫骨结节在中线以外7mm),对显露胫骨近端较困难,可能需行胫骨结节截骨以增加显露;
-
需着重处理内侧病变时较困难。
来源:本文为好医术作者原创整理,仅用于学习交流,转载请标注来源!














