![]()

疼痛是组织损伤或潜在组织损伤引起的不愉快感觉和情感体验,或是有感觉、情绪、认知和社会层面的痛苦体验。围手术期疼痛既包括术前合并的急慢性疼痛,也包括术中疼痛管理不当残余的切口痛(躯体痛)、内脏痛(牵涉痛)、炎性痛与神经病理性痛,其中伤害性疼痛(包括躯体痛、内脏痛)均含炎症性疼痛成分,且损伤后的修复存在持续的炎症反应,神经病理性痛既可是慢性疼痛,也可是急性疼痛的一部分,围手术期发生的剧烈疼痛、爆发性或顽固性疼痛,需考虑神经病理性疼痛存在。老年者生理机能脆弱,器官功能下降,生理储备降低,药物治疗安全窗窄,对药物的治疗反应个体差异大,药物不良反应增多,同时视力、听力及并存的神经精神疾病,及多重用药、多重疾病可影响对疼痛的客观评估及用药。那么,老年围手术期疼痛,如何用药呢?
(一)围手术期疼痛常用的治疗药物
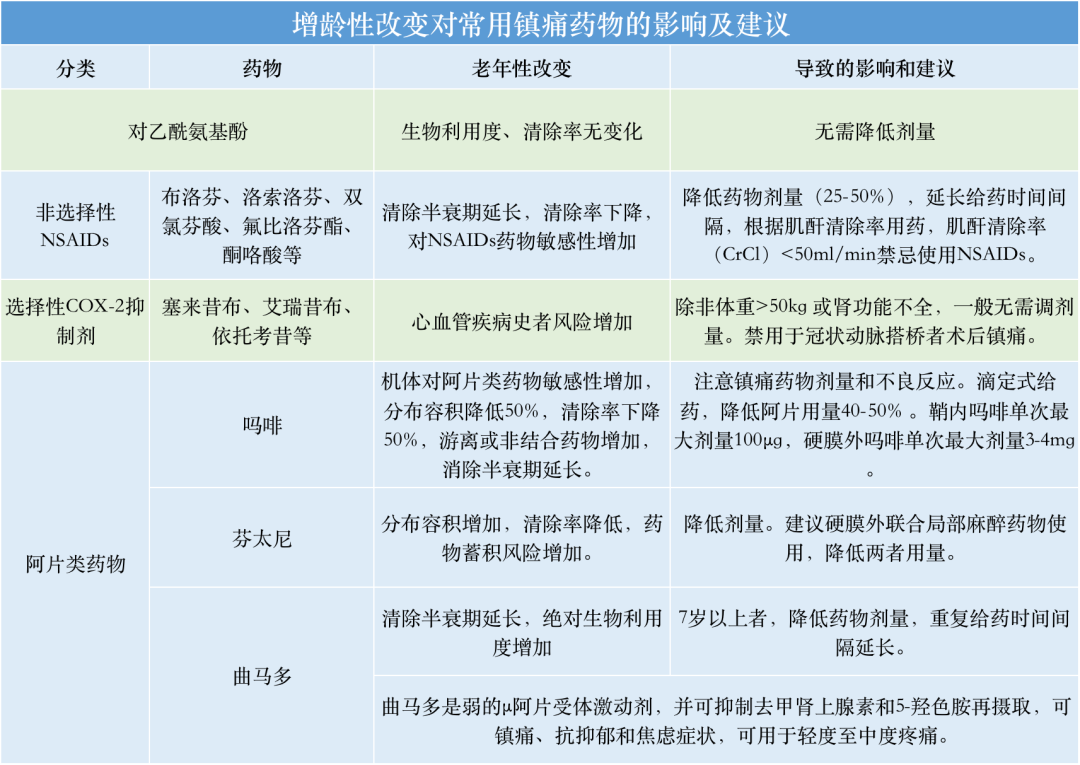
围手术期常用镇痛药物包括对乙酰氨基酚、非甾体类抗炎药物(NSAIDs)(非选择性NSAIDs、选择性COX-2抑制剂)、曲马多、阿片类药物等。
老年者镇痛药物使用需小剂量开始,不推荐使用有活性代谢产物的镇痛药物;使用阿片类药物镇痛期间,建议严密监测镇静、呼吸抑制和其他不良反应,及时调剂量;不推荐长效阿片类药物用于术后镇痛,阿片类药物不作为术前镇痛首选(术前长期服用阿片类药物者除外);实施内脏手术者,可使用κ受体激动剂替代μ受体激动剂有效控制内脏痛,并降低肠梗阻和恶心呕吐不良反应。
此外,老年者肌肉比例减少,脂肪比例增加,药物分布容积改变,亲脂性药物易脂肪蓄积,半衰期延长,宜使用水溶性药物。
⑴对乙酰氨基酚
镇痛效能比NSAIDs弱20-30%,无外周作用,适于轻至中度疼痛,可单独使用或联合其他药物或方法,有显著的阿片节约效应,或与区域麻醉联合减轻反跳痛。其有间接的中枢性环氧合酶(COX)抑制作用,还有调节内源性大麻素系统,抑制下行5-羟色胺能通路和抑制中枢一氧化氮合成的作用。每日最大剂量不超过3g,联合给药或复方制剂日剂量不超过1.5g。
《老年患者围手术期多模式镇痛低阿片方案中国专家共识(2021版)》(2021年)中指出,无禁忌证者,建议将对乙酰氨基酚作为OSMPIA(个体化镇痛方案)的一线基础用药,胃肠吸收功能正常者口服对乙酰氨基酚可用于术前镇痛,静脉制剂建议切皮前30min开始输注。全髋关节置换术(THA)术前建议使用对乙酰氨基酚,可降低术后疼痛评分、降低阿片类药物的用量及减少术后恶心呕吐,合并肝脏疾病者其剂量需减量,术前使用一次最大剂量15mg/kg(不超过1g);建议无禁忌者术后常规使用对乙酰氨基酚,正常体型的成年者每天最大剂量不超过3g。
注意事项:不良反应少,不会引起胃肠道出血,比NSAIDs更安全,一般无需减少剂量。对有肝脏疾病史或大量酗酒者,剂量减少50-75%。过量可能引起严重肝脏损伤和急性肾小管坏死。与抗凝剂联用,可增加其抗凝作用,注意调抗凝剂用量。与其他含对乙酰氨基酚的复方制剂(如对乙酰氨基酚和羟考酮的复方制剂、复方感冒制剂等)合用时,注意计算药物总量,避免超量。
⑵非甾体类抗炎药物(NSAIDs)
NSAIDs通过抑制中枢和外周COX和前列腺素(PGs)合成而发挥作用,其对炎症性疼痛的治疗效果优于对乙酰氨基酚,可分为非选择性NSAIDs和选择性COX-2抑制剂,主要用于缓解轻中度疼痛,或作为多模式镇痛的基础药物,与阿片类药物联用,可节约阿片类药物用量,并降低阿片类药物不良反应,与区域阻滞镇痛联合,可减轻反跳痛。
《老年患者围手术期多模式镇痛低阿片方案中国专家共识(2021版)》(2021年)中指出,无禁忌证者,建议将NSAIDs作为术后OSMPIA的基础用药,特别适于炎性痛治疗,控制使用时间和剂量,并监测胃肠道、肾脏和心血管不良反应。非心脏手术者,术前使用COX-2抑制剂可有效降低术后疼痛评分,减少阿片类药物用量,降低恶心、呕吐发生率。
与切皮后给药相比,术前给予塞来昔布有利于减轻炎症反应,降低老年者术后认知功能障碍发生率。塞来昔布术前30-60min口服200-400mg。全髋关节置换术(THA)建议短期使用NSAIDs,药物的使用需个体化,并避免用于高危老年者。
NSAIDs有剂量“封顶”效应,不应超量给药。NSAIDs血浆蛋白结合率高,不能同用两种NSAIDs,但同类药物中,一种药物效果不佳,可能另外一种药物仍有较好作用。

注意事项:NSAIDs常见不良反应为胃肠道、心血管和肾脏不良反应。非选择性NSAIDs引起消化道溃疡或出血、抑制血小板功能的不良反应较为明显,并警惕其所致的肝肾毒性、神经系统和皮肤的不良反应,同时注意高危因素如合用阿司匹林、糖皮质激素、消化道疾病、抗凝剂、抗血小板药物等。选择性COX-2抑制剂消化道、抑制血小板功能的不良反应少,对肾脏的不良反应与非选择性NSAIDs相似,但可增加心血管血栓性事件风险,包括心肌梗死和卒中风险。
65岁以上老年者NSAIDs相关胃肠道出血发生率约为年轻者的2倍,非选择性NSAIDs致消化道溃疡严重并发症(如出血或穿孔)风险在老年者尤其是老年女性者中增加2-5倍。
此外,不能耐受质子泵抑制剂(PPI)或米索前列醇的老年者,避免使用NSAIDs。NSAIDs的肾毒性在老年者中更明显,合并肾损害、心力衰竭或服用肾脏毒性药物(如氨基糖苷类药物、万古霉素、利尿剂、ACEI等)者使用NSAIDs有肾功能衰竭风险,肌酐清除率低于50ml/min者建议避免使用。
选择性COX-2抑制剂禁用于冠状动脉搭桥术者和严重心力衰竭者。NSAIDs用药时间越长,剂量越大,不良反应越明显,老年者若使用NSAIDs,应在最短期内使用最低剂量(减少25-50%),且监测胃肠道、肾脏和心血管不良反应。
⑶阿片类药物
阿片类药物是术后中度以上疼痛的一线药物。高危人群[老年、肝肾功能不良、慢性呼吸衰竭、阻塞性睡眠呼吸暂停综合征(OSAS)、同用中枢神经系统抑制药物者]若使用阿片类药物,需降低剂量并进行严密监测。同时老年者对阿片类药物的需求个体差异大,应进行剂量滴定,从低剂量起始,缓慢增加剂量,保证达到充分镇痛的同时,尽可能减少不良反应;老年者常因并存疾病服用多种药物,注意与阿片类药物的相互作用。
建议使用快速起效的中短效制剂用于术后镇痛,不建议使用长效/缓释剂或贴皮剂型。可进食者首选口服类剂型,静脉剂型建议用于不能进食期间或需滴定快速控制爆发痛者。
《老年患者围手术期多模式镇痛低阿片方案中国专家共识(2021版)》(2021年)中指出,建议阿片类药物低剂量、联合NSAIDs等药物应用,在满足镇痛需求的情况下优先选择弱阿片类药物,建议常规联合非阿片类药物和(或)区域阻滞镇痛,以达节约阿片类药物用量和降低药物不良反应的效果。不建议单纯依赖阿片类药物用于术后镇痛。
对术前已使用长效阿片类药物者,围手术期不建议中断原治疗方案,除非有明显禁忌或因明显药物相互作用。不建议使用长效阿片类药物用于围手术期镇痛。全髋关节置换术(THA)阿片类药物主要用于补救性镇痛(其他非阿片类药物镇痛治疗不充分时),阿片类药物耐受者不应停用阿片类药物,应给予这类患者基础量的阿片类药物,预防阿片撤药综合征。
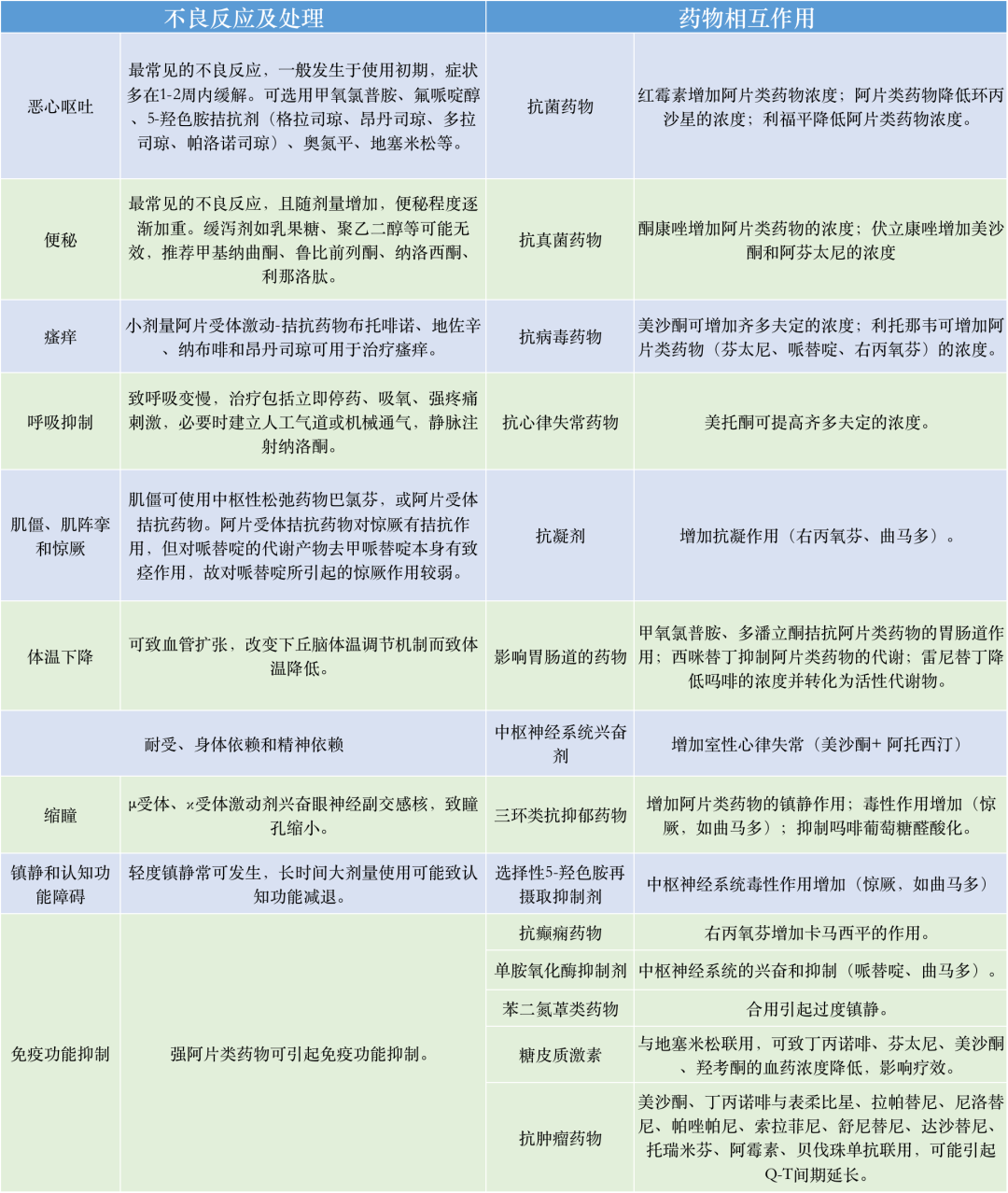
注意事项:不良反应主要有便秘、恶心、呕吐、嗜睡、瘙痒、头晕、尿潴留、谵妄、认知障碍、呼吸抑制等,除便秘外,多数不良反应短暂且可耐受。呼吸抑制是阿片类药物最严重的不良反应,阿片类药物过量或与镇静药物联用也可能出现呼吸抑制。
⑷镇痛辅助药物
无禁忌时,可考虑术前单次静脉注射地塞米松(8mg)作为OSMPIA的组成部分,特别适于术后恶心呕吐高风险者。建议在脊柱手术时,将静脉利多卡因输注作为OSMPIA备选方案,可缩短肠麻痹时间,改善镇痛效果。
(二)围手术期镇痛药物的选用
⑴切口痛(躯体痛):建议优先选择合适的区域阻滞技术作为控制切口痛的主要措施,镇痛不全者辅以静脉NSAIDs和μ/κ阿片受体激动为主的阿片类药物滴定。
⑵内脏痛(内脏器官通常分布周围型κ阿片受体):静脉给予激动κ阿片受体的药物,如羟考酮或布托啡诺有较好的内脏痛治疗效果。
⑶炎性痛:若无禁忌,围手术期使用NSAIDs作为基础镇痛用药,需要时可持续至术后1周。NSAIDs还可减少术后阿片类药物的用量,对预防敏化和慢性疼痛的发生也有作用。必要时,也可给予NSAIDs实施预防性镇痛。
⑷神经病理性疼痛:阿片类药物治疗效果较差,可考虑加用抗神经病理性疼痛的药物,如加巴喷丁、普瑞巴林,主要是口服,可术前服用,也可术后服用。《老年患者围手术期多模式镇痛低阿片方案中国专家共识(2021版)》(2021年)中指出,目前髋部骨折者术前使用加巴喷丁的临床数据有限,临床研究提示非髋部骨折手术前使用加巴喷丁可降低术后疼痛评分和降低阿片类药物使用剂量,但加巴喷丁会增加术后镇静风险,建议个体化用药,避免用于高风险者(存在镇静和呼吸抑制者、老年者、合并OSAS者)。
参考文献:
1临床药师术后疼痛管理指引(广东省药学会2019年1月31日)
2老年患者围手术期多模式镇痛低阿片方案中国专家共识(2021版)[J].中华医学杂志,2021,101(3):170-181
3慢性肌肉骨骼疼痛的药物治疗专家共识(2018)[J].中国疼痛医学杂志,2018,24(12):881-886
4普通外科围手术期疼痛管理上海专家共识(2020版)[J].中国实用外科杂志,2021,41(1):31-37
5成人手术后疼痛处理专家共识[J].临床麻醉学杂志,2017,33(9):911-917
6北京市癌症疼痛管理规范(2017年版)[J].中国疼痛医学杂志,2017,23(12):881-889
7阿片类药物不良反应中医诊疗专家共识[J].中国肿瘤临床,2019,46(7):321-323
8癌症疼痛诊疗上海专家共识(2017年版)[J].中国癌症杂志,2017,27(4):312-317
9江苏省成人癌症疼痛诊疗规范(2020年版)[J].中国肿瘤临床,2020,47(7):325-332
10癌症疼痛管理药学专家共识[J].中国疼痛医学杂志,2019,25(11):801-806
声明:本文为原创内容,作者punoka(笔名)授权本平台发布,仅用于学习交流,未经授权禁止转载!