
肺癌是导致中国人癌症死亡的首要原因。肺癌筛查是实现肺癌“早诊、早治”,提升肺癌患者生存、降低肺癌患者病死率的重要措施。
由中华医学会呼吸分会肺癌学组牵头,中国县域肺癌筛查共识专家组在总结县域肺癌筛查、肺结节管理经验,广泛听取多学科专家的意见,参考国内外已有的指南共识后,特制定《中国县域肺癌筛查共识(2020年)》。
共识更新定义了我国肺癌风险人群,强调了不同分类下肺结节的管理流程,以及肺癌筛查多学科合作重点与分工等,以期为提高我国县域医院医生肺癌筛查与肺结节管理能力提供参考。
一、肺癌筛查人群和筛查方法
(一)肺癌筛查人群
1. 肺癌高危人群:年龄40~80岁且具有以下任一危险因素者:
(1)吸烟≥20包年(或400年支),或曾经吸烟≥20包年(或400年支),且戒烟时间<15年;
(2)有环境或高危职业暴露史(如石棉、铍、铀、氡等接触者);
(3)合并慢性阻塞性肺疾病、弥漫性肺纤维化或既往有肺结核病史者;
(4)既往罹患恶性肿瘤或有肺癌家族史者。对于肺癌高危人群,优先推荐进行肺癌筛查。
2. 肺癌中危人群:年龄40~80岁且具有以下任一危险因素者:
(1)被动吸烟≥20年;
(2)接触烹饪油烟 ≥20年。对于肺癌中危人群,推荐进行肺癌筛查。
3. 肺癌低危人群:年龄<40岁或>80岁,或年龄40~80岁但不具有任何一项危险因素。对于肺癌低危人群,不推荐进行肺癌筛查。
(二)肺癌筛查方法
肺癌评估手段包括影像学技术、肿瘤标志物、痰脱落细胞学检查、呼吸内镜技术等。目前,国内外指南共识推荐的常规肺癌筛查方法为胸部低剂量螺旋CT(LDCT)检查,与胸部X线片相比,胸部LDCT扫描可显著提高肺癌的早期检出率、生存率,降低肺癌的病死率。
另外,支气管镜检查是重要的肺癌评估手段,新型呼吸内镜技术如自荧光支气管镜(AFB)、窄谱光成像支气管镜(NBI)、荧光共聚焦显微镜(FCFM)、光学相干断层成像(OCT)、细胞内镜(ECS)等是近年来发展起来的肺癌早期诊断新方法。AFB灵敏度高,特异性好,可显著提高气管支气管黏膜癌前病变、原位癌的检出率;对于早期中央型肺癌,特别是CT难以显示的支气管腔内小病灶优势明显。NBI、FCFM特异性和敏感性足以发现早期肺癌,可以识别异常增生、原位癌和浸润癌。
二、肺结节概述
(一)肺结节定义
影像学表现为长径≤3 cm的局灶性、类圆形、密度增高的实性或亚实性肺部阴影,可为孤立性或多发性,不伴肺不张、肺门淋巴结肿大和胸腔积液。
(二)肺结节分类
1. 按结节大小分类:肺结节中长径≤5 mm者为微小结节,5 mm<长径≤10 mm者为小结节,10 mm<长径≤30 mm 定义为结节。
2. 按结节密度分类:分为实性肺结节和亚实性肺结节。亚实性肺结节又包含磨玻璃病灶内不含有实性成分的纯磨玻璃结节(pGGN,又称非实性结节),以及磨玻璃病灶内含有实性成分的混杂磨玻璃结节(mGGN,又称部分实性结节)。
3. 按结节分布分类:分为孤立性肺结节、多发性肺结节。单个病灶定义为孤立性,≥2个的病灶定义为多发性。弥漫性肺结节一般不属于肺癌筛查管理的范畴。
(三)早筛肺结节的特征
肺癌筛查中发现的肺结节绝大多数为亚厘米结节(长径≤10 mm),呈孤立性或多发性。在早筛肺结节中,亚实性结节较实性结节肺癌风险率更高,随访新发肺结节较基线肺结节肺癌风险率更高。此外,早筛肺结节的自然病程也与既往有症状的肺结节自然病程存在不同。
三、实性肺结节的管理与诊治
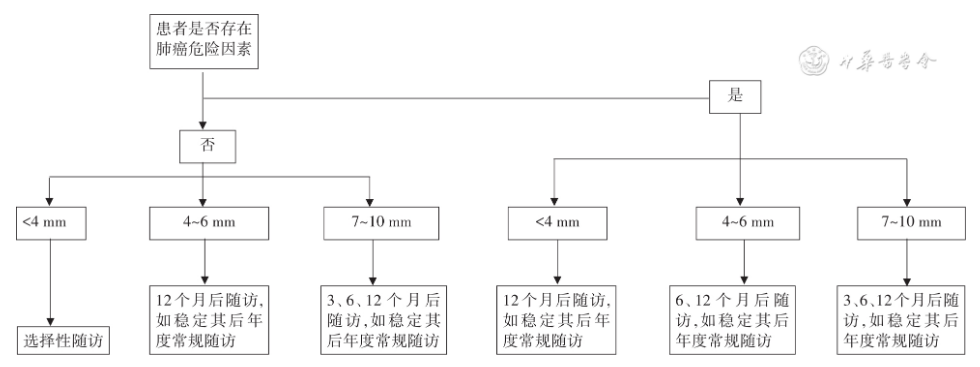
1. 长径≤10 mm的实性肺结节管理
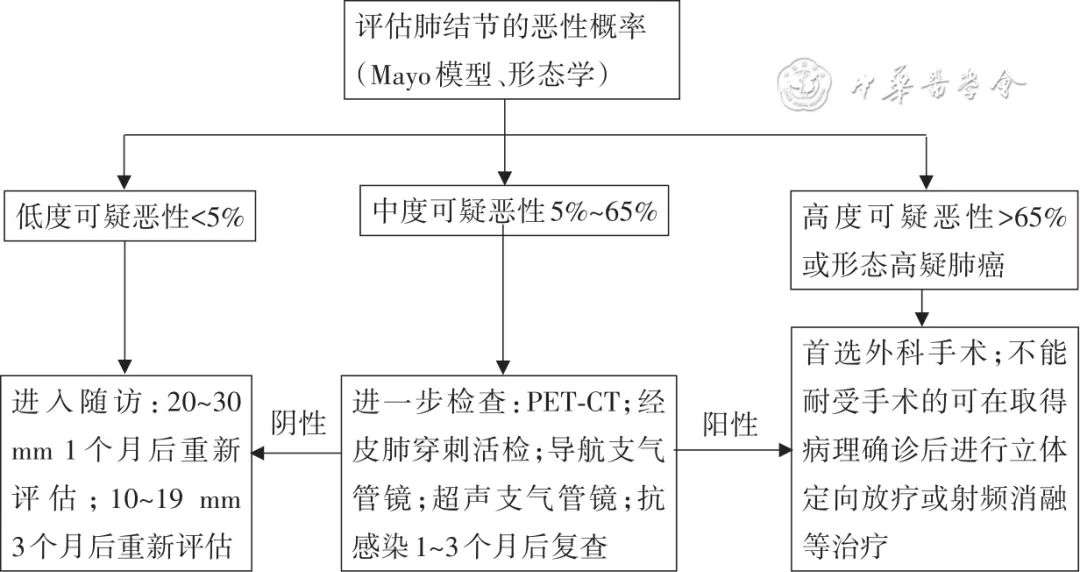
2. 长径>10 mm的实性肺结节管理与诊治
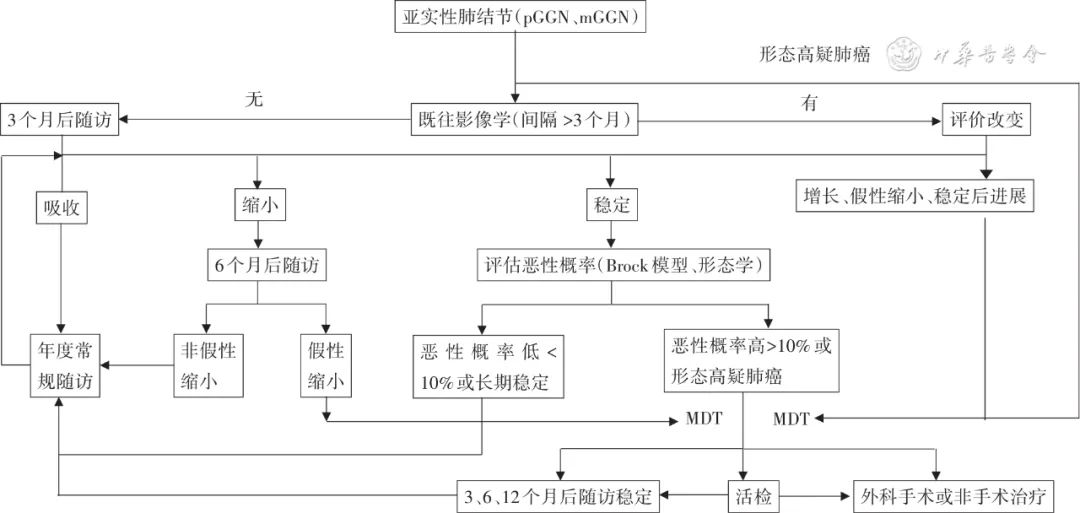
3. 亚实性肺结节管理与诊治(磨玻璃结节,包括pGGN和mGGN),pGGN为纯磨玻璃结节,又称非实性结节;mGGN为混杂磨玻璃结节,又称部分实性结节;
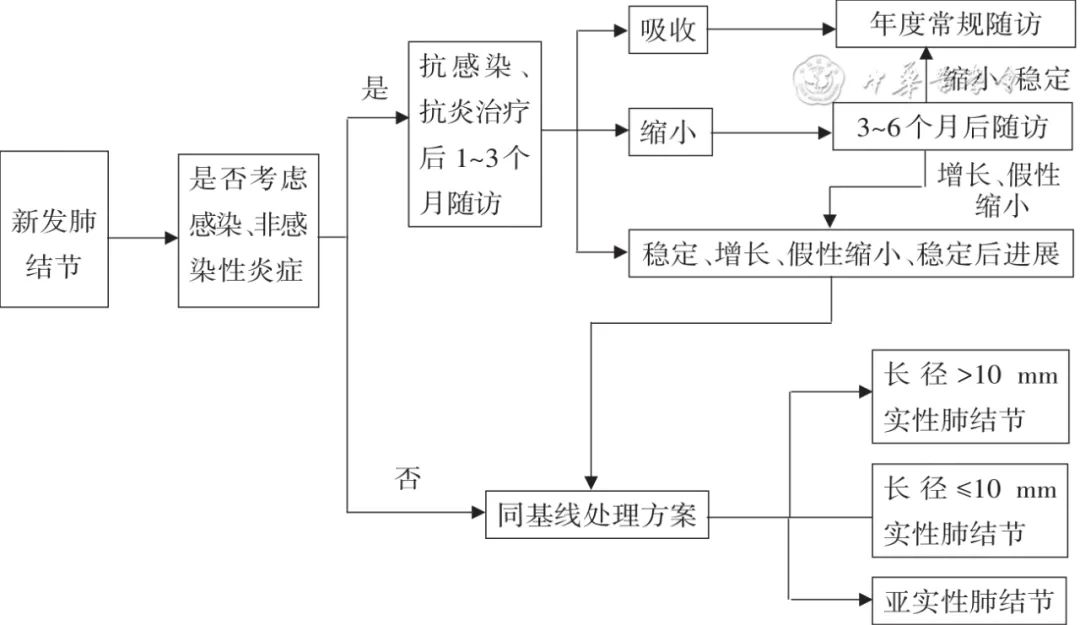
4. 新发肺结节管理与诊治
6. 多发性肺结节管理与诊治原则
(1)多发性肺结节建议单独评估每个结节,并筛选出优势结节(优势结节为最可疑的结节,其不一定是最大的结节);多发性肺结节的处理,原则上应根据优势结节的情况采取相应临床策略。
(2)对于多发性实性肺结节,应考虑肺转移瘤、感染性肉芽肿(如结核、真菌)、非感染性肉芽肿等。PET-CT有助于判断转移性结节及其原发灶,对多发性肺结节诊疗有一定价值;且在绝大多数情况下,转移灶3个月内可以明显观察到增大。
(3)对于多发性亚实性肺结节,应考虑多原发肺癌、感染性炎症、非感染性炎症等。如病灶在3个月首次随访CT后无明显减小、变淡或吸收,应考虑多原发肺癌的可能性;但PET-CT对于多发性亚实性肺结节的判断有局限性。
(4)对于多发性肺结节进行分类和采取最佳治疗存在困难时,建议MDT。













