
临床中常常遇到磨牙大面积缺损的病例,全冠、桩核冠修复是首要选择,但是当患牙临床牙冠较短,咬合距离过低,无法用全冠甚至桩核冠修复不能获得良好的固位形,冠延长手术也因牙周或者患者年龄的原因不能进行,此类病例该如何修复?看看本文中对于髓腔固位的介绍吧!
根管治疗后的磨牙残冠,在临床比较常见,临床主要可以有三种修复体类型的选择:
1.全冠,全冠是首选,全冠的固位力最好,对剩余牙体组织保护、防止牙冠劈裂的能力最好。(冠外固位形)
2.桩核冠,当大面积牙体缺损,剩余牙体组织无法为全冠提供足够的固位和抗力,但患牙与对合牙之间咬合距离正常,这时可利用桩在根管内形成固位,利用核形成理想的全冠预备体形态,最后全冠固位于桩核之上,进行桩核冠修复。(冠外固位形)
3、但是当患牙牙冠合龈高度过低,与对合牙咬合距离过低,无法用全冠甚至桩核冠形成良好的修复体固位。这时只能利用髓腔形成冠内固位形做位辅助固位或者主要固位,进行嵌体冠修复,因此髓腔固位冠应运而生(冠内固位形)。
髓腔固位冠概述
髓腔固位冠(Endocrown)是以利用根管治疗后的牙体髓腔来固位并修复的一种新型冠修复体,即呈一圈对接式的边缘和位于髓腔内的核固位体。

髓腔固位不需要切削根壁牙体, 从而增强了牙体组织的抗力性,也有效地恢复了牙齿的生理解剖外形,达到美观要求。
其固位原理包括:
1)深在髓腔的较大固位形
牙室呈立方形,室顶和底之间大约2.0mm,髓室底在颈缘下约2.0mm,如果残冠断缘位于龈上1.0mm,那么整个髓腔深度可达3mm~4mm。而在实际上,这种情况的磨牙残冠髓腔深度,均在4.0mm左右,个别甚至更深。因而,与常规全冠相比, 髓腔固位扩大了修复体与牙体之间的接触摩擦面积,形成很强的机械嵌合力。
2)强大的临床粘结力量。
通过临床粘结,形成修复体-粘结剂-牙本质的复合体,可以和修复体间有和化学粘接力。增加了冠的抗水平移动和牙合向脱位力量。
适应症:
(1)患牙需经过完善或比较完善的根管治疗术,术后 X 线显示根尖无继续炎症,牙周情况良好、咬合正常。
(2)患牙临床牙冠过短,颌间距离不足,根管细小或弯曲、根管钙化等不适合桩核冠固位,可采用髓腔固位冠修复。
(3)患牙牙体大面积缺损,但为了提供足够的固位力,剩余牙体组织边缘应位于龈上,存留轴壁的高度和厚度均应不小于1mm。
(4)患牙髓腔形态正常且有一定深度(≥2 mm)
髓腔固位其固位、受力主要局限于髓腔周牙体组织, 当剩余牙体组织过薄或行使功能受力不均时易发生冠折,因此在剩余牙体组织过薄、抗力不足的情况 下,应当慎重使用。
若被修复牙为隐裂牙或有创伤合力因素时,髓腔固位的可靠性没有得到充分证实,因此仍建议使用全冠修复。
修复原则及牙体预备
1)修复原则
患牙行完善根管充填后至少观察1周,临床检查无症状常规牙周洁治,修复前必须去净腐质、原有充填材料、薄壁弱尖和无基釉。但是需遵循微创、尽量保留剩余牙体组织的原则,以增强牙体的抗折力。
2)合面预备
牙合面预备:如果是全瓷髓腔固位冠,牙合面磨除至少 0.8 mm的空间,采用包绕型或对接型边缘。若邻面完整,则近远中边缘可避开邻接区。
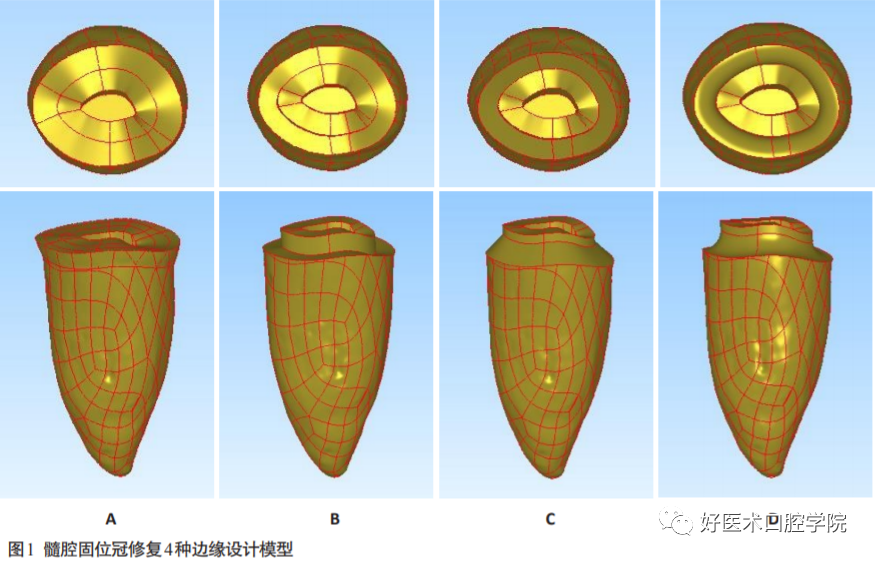
2.1对接设计
研究证实经过根管治疗和全冠修复的牙齿应力易集中在牙颈部,在修复体行使功能的过程中,不同的边缘设计形式对修复体的预后有着显著的影响。
目前髓腔固位冠的边缘设计分为对接型和包绕型。
多位学者研究表明,无论采用何种边缘,应力都主要集中在牙体组织和修复体颈部。而对接型边缘的颈部应力峰值低于包绕型边缘,且应力分布更为均匀连续。
但是在基牙轴壁厚度在1.0mm以上,呈连续的圆筒状,内外双轴壁,加上深到髓室底的髓室嵌体,共同构成嵌体抗力体系,有着更大的牙体粘接面积,能提供足够的抗力。
3)轴壁预备:轴壁按常规修复冠预备。预备边缘应远离龈缘, 位于较厚的釉质区,以利于粘接,也有益于牙周组织。近远中可不破坏原有邻接区,以防止发生食物嵌塞。与髓腔壁之间至少保留 1 mm 以上的牙体组织,去除倒凹,可留出肩台宽度,有效增加修复体强度。

4)髓腔及根管口的处理
4.1髓腔预备:按髓腔的固有外形稍作修改,应避免过度切削牙体,髓腔内如有倒凹,可用树脂填充,填补后的形态应保持圆钝且符合原有髓腔形态比例,这样可使应力分布更为均匀。预备后的髓腔轴壁≥1mm, 洞轴壁略外展 5 °~7 °
4.2良好的根管口封闭有助于防止再感染,而髓室底及髓腔形态对修复体受力后的应力分布有着重要的影响。
根管口预备时,去除髓腔内充填物及根管口下2 mm根充物,但不应超过2 mm,同时不得破坏根管口的完整性,用树脂封闭根管口。
临床上,对于牙冠非常短、髓腔非常浅的病例,可以采用“髓腔-根管联合固位”设计。其设计特点包括:髓腔洞型深度小于2 mm;向下预备部分根管,深度通常为2~4 mm;可利用1个或多个根管。

4.3不要随意磨除髓底部分,需保留髓底马鞍状的形态;
5)垫底材料的选择
当髓室底没有垫底材料时,冠部应力在洞底边缘集中,应力直接从修复体传导至髓腔底,易导致牙体折裂。
当垫底材料应用于髓腔底后,应力峰值从洞底移至垫底材料和修复体之间的接触面,洞底应力减小,同时,也增加了修复体的抗折性能。
玻璃离子水门汀、磷酸锌水门汀、流体树脂和复合树脂等常作为垫底材料应用于临床。其中弹性模量较小的材料(如流体树脂)可减小髓腔内的应力,从而达到保护牙本质的作用。
6)粘接
髓腔固位冠的粘结取决于修复体、粘结剂、牙体组织三者之间的粘结,通过粘结,使修复体-粘结剂-牙本质形成一个复合体,以获取稳固和长期粘结效果。
修复体表面在粘结之前需进行相应的预处理。不同材料的修复体,其表面处理方式不尽相同。
对于氧化锆髓腔固位冠,使用二氧化硅涂层技术,喷砂和氧化锆处理剂等预处理。
而二硅酸锂类铸瓷髓腔固位冠,使用硅烷偶联剂处理。
对于金属类髓腔固 位冠的表面处理可采取喷砂、酸蚀等技术方法。
相比于传统粘结剂,树脂粘结剂是目前公认能提供最好固位力的粘结剂。双重固化型树脂粘结剂兼有自固化与光固化的双重优点,适合髓腔固位冠这种特殊形状的修复体使用。
存在的问题和改善
髓腔固位冠相对于全部冠修复可以最大程度的保存剩余牙体组织,患者就诊时间更短,操作难度也更低,但是髓腔固位的修复效果受多种因素影响,例如剩余牙体组织、牙体预备标准、粘结剂、修复材料、修复体边缘等。
目前,还没有文献对髓腔固位冠的内部和边缘适合性作一定量分析。因髓腔固位冠特殊外形,其适合性可能会更差,容易形成微渗漏、继发龋、修复体松动脱落等一系列后果。
传统的冠外固位形在提供固位的同时,对牙体组织产生压应力。能够有效的保护剩余牙体组织,防止牙冠劈裂。而冠内固位形在提高固位力的同时,会在牙体组织内部产生有害的拉应力,增加牙冠劈裂的可能。
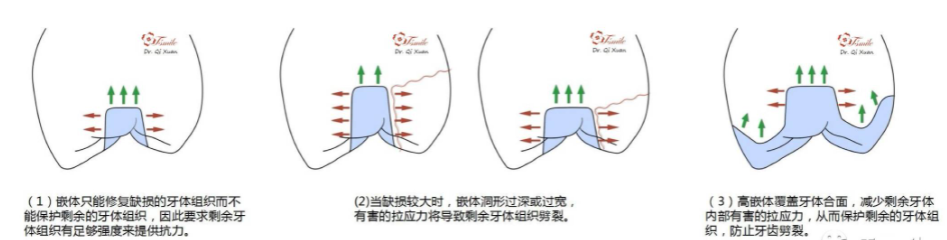
髓腔固位冠的固位核粘结时占据了整个牙体的髓腔部分, 粘结面积广泛且树脂粘结剂粘结强度大,修复后如需拆除则困难重重;且预备后的剩余髓壁组织相对较薄,拆除时容易导致剩余牙体组织缺损,因此选取此方式修复前应严格把握适应症。

END

参考文献:
[1]郭 靖1 ,王潇宇1 ,李学盛1 ,孙海阳2 ,刘 琳1 ,李鸿波1不同边缘设计的髓腔固位冠修复下颌前磨牙的应力分析。
[2]詹爱平, 曾利伟根管治疗后牙齿的微创修复。
[3]李韦萱 , 金巨楼 , 赵楚翘 , 刘定坤 , 邹俊东 , 王明霞 , 刘志辉 桩核冠、髓腔固位冠和嵌体冠修复低矮磨牙残冠后产生的生物力学效应比较及其临床意义。
[4] 李学盛,李鸿波.髓腔固位冠的临床应用研究进展[J].临床口腔医学杂志,2016,32(07):440-442.
[5] 陈智,陈瑞甜.髓腔固位冠[J].口腔医学研究,2018,34(01):1-5。
声明:本文为好医术口腔学院作者综合整理,部分内容图片来源网络,本文仅用于学习交流,感谢原作者分享!如涉及版权问题请后台联系我们将第一时间处理!













