阵发性室性心动过速是指连续3次以上的室早,属恶性心律失常之一,大多数发生在严重心脏病基础上。若治疗不及时可出现严重后果,甚至死亡。
其异位激动起源于希氏束分叉以下的传导组织或和心室肌的心动过速,QRS波时间≥0.12s。
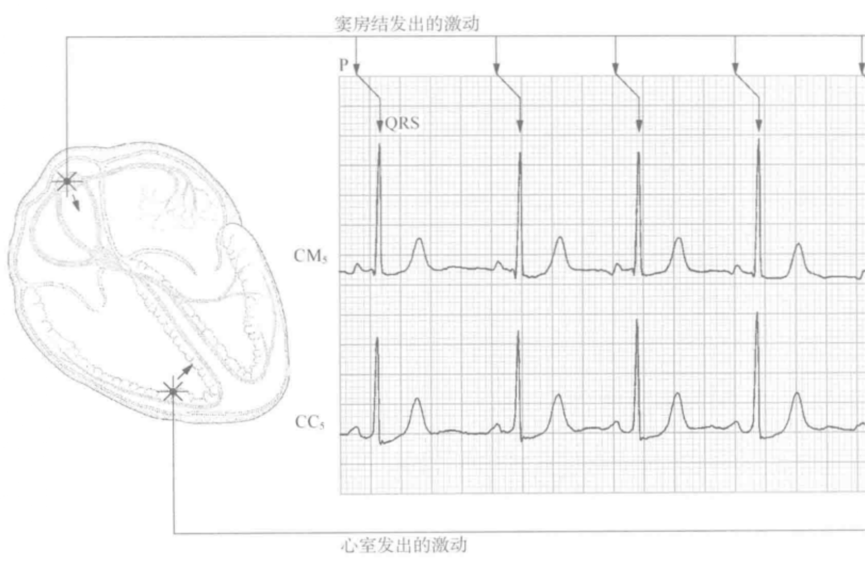
(阵发性室性心动过速示意图)
其分类方法多不一致,按发作时间,分为持续性室速,非持续性室速。
前者表现为:室性心动过速持续时间> 30s,不易自行终止,易由电生理检查方法所诱发,持续发作时,可造成严重的血液动力学障碍,引起意识丧失,心力衰竭和心源性休克,可发展为室颤而猝死,需紧急复律治疗。
后者表现为:室速持续时间<30s,能自行终止,但需用抗心率失常药物及其他方法控制,不易由电生理检查方法诱发,对血液动力学影响小,但也能过渡为室颤造成猝死,可见于无心脏病病人。从QRS波形分单形性、多形性、双向性及反复发作性。从室速与室早的关系分:早搏性、并行心律性、自搏性及反复阵发性室速。
目前,常用的分类方法是综合病因、发病机制、心电图变化和临床意义进行的,较为实用:早搏性室速、扭转性室速、双向性室速、反复阵发性室速、并行心律性室速、非阵发性室速和特发性(良性室速)。
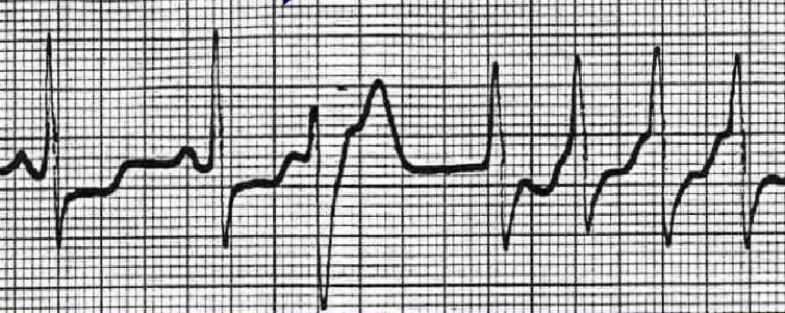
(早搏性室速)
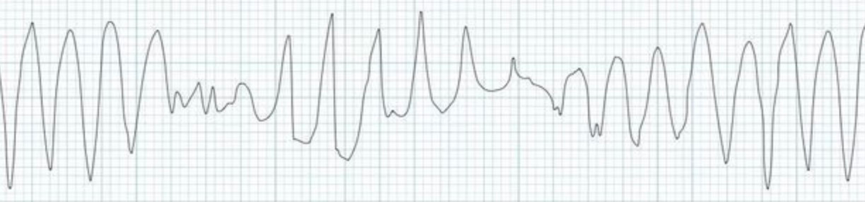
(扭转性室速)
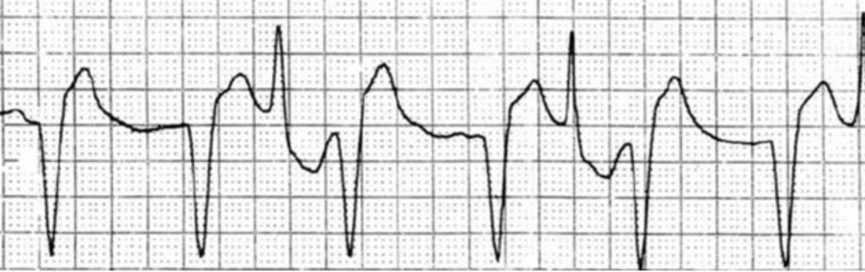
(双向性室速)
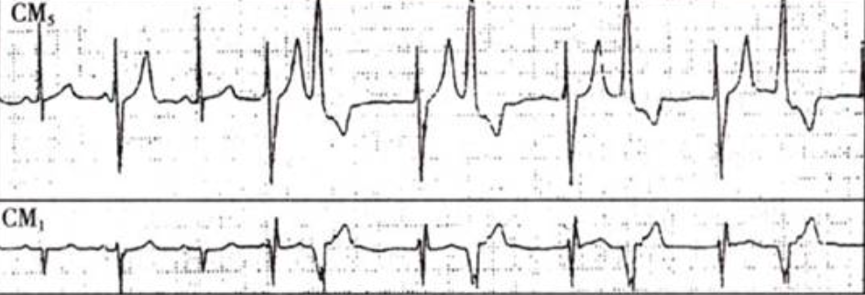
(并行心律性室速)
1.病因
室性心动过速常见于各种器质性心脏病,最常见于冠心病,尤其是急性心肌梗死,慢性缺血性心脏病所致心力衰竭及左室室壁瘤的患者;室速也常见于心肌病、高血压性心脏病、风湿性心脏病、二尖瓣脱垂或心肌炎。
心导管术、冠状动脉造影术,瓣膜球囊扩张术、心脏外科手术或心脏穿刺等亦可导致室速;代谢紊乱,如低钾血症、低镁血症、低钙血症、酸中毒、低氧低温等,也可引起室速。药物毒性如洋地黄、奎尼丁、普鲁卡因胺等Ia类药物,英卡胺、氟卡胺等Ic类药物、胺碘酮、肾上腺素类药物等,均可引起室速。
2.发病机制
1)折返激动
发生折返的病理生理基础为:
①复极程度不一致:由于心肌缺血,低钾或其他代谢原因致复极不一致,使激动传导形成区域性差异,发生折返,产生室速。
②非同步缓慢传导:在缺血或梗死心肌边缘,纤维化程度不一,正常心肌和瘢痕之间形成复杂交织,使到达该部的同步波转为非同步,断为许多单独小波。折返环路中,出现缓慢非同步传导可产生室速,延迟缓慢的传导,可持续到复极之后,故心肌梗死后的室速可由迟发早搏引起,不一定都由R-on-T所致。室壁瘤或梗死边缘部分的张力可经心肌扩散,引起激动的非同步化或异位激动,均可致室速。缓慢非同步传导引起的室速可手术治疗,而复极不一致引起的室速则不能。梗死后数周或数月,梗死区由坏死心肌的纤维化及存活心肌所组成,心内膜瘢痕盖在“岛状”存活心肌上,此菲薄的心肌隐匿在不导电的纤维组织中,与浦肯野纤维和深部心肌相隔离,也是构成室速的病理生理基础。
2)异位自律性增强
心肌细胞4相舒张期自动除极加速或阈电位水平下降或最大舒张期电位负值减小,则均使细胞除极达到阈电位,激动提早发生,频率加速发生室速。由于心肌缺血缺氧,牵张过度都能增加舒张期除极坡度或降低最大舒张期电位,使异位起搏点自律性增强发生室速;低钾、强心苷和儿茶酚胺作用下,增强希-浦氏系统自律性,引起室速。
3)触发活动
由舒张期膜电位振荡引起,占室速的2%~5%,常见于心肌缺氧、损伤、低钾、低镁、儿茶酚胺浓度升高,延长复极的药物如奎尼丁、索他洛尔等。
1.症状
室速由于丧失了心房对心室的充盈作用和心室激动顺序异常,心肌排血量下降,多有明显心悸、无力、头晕、恶心,若室率很快,同时伴有严重心血管病、心功能障碍和脑血管病变,则常发生低血压、休克、心绞痛、心力衰竭、呼吸困难、晕厥等。急性心肌梗死发生室速,常为室颤的先兆。
2.体征
心率160~250次/min,心律规则或轻度不齐,第一心音响度异常,可听到第一、第二心音间分裂增宽,有时出现奔马律。
1.心电图
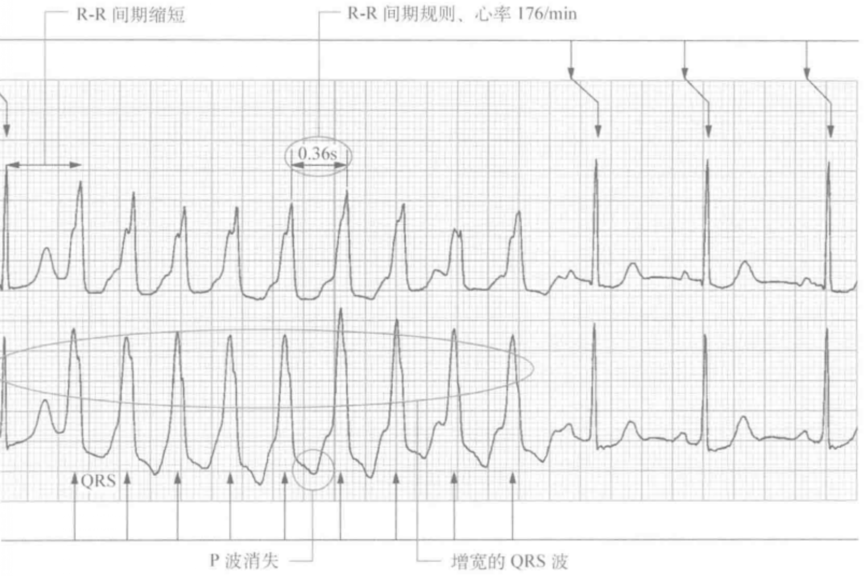
(阵发性室性心动过速的心电图特征)
1)连续3次以上快速的室早,QRS波群宽大畸形,时限≥0.12s,频率160~250次/min,节律规则或稍不齐。
2)常发生于室早后,其QRS-T波形态与发作前后的室早形态一致。
3)窦性P波与QRS波群无关,呈房室分离,P波频率较慢,P-P间期较匀齐。
4)有时可见心室夺获或室性融合波。
5)突然发作,突然终止。
6)分支近端发生的室速,QRS波群<0.12s,形态可接近正常。
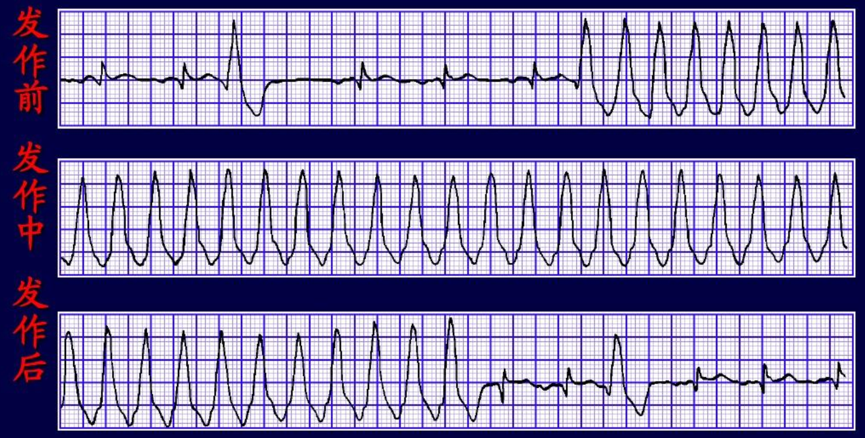
(阵发性室性心动过速发作前、发作中和发作后的心电图比较)
1.诊断
-
突然心悸发作,突然终止。
-
连续3个以上畸形QRS波≥0.12s。
-
心室率多为150~ 200次/min,节律稍不匀齐。
-
P波与QRS波无固定关系,P波频率慢于QRS波频率。
-
可有心室夺获或室性融合波。
-
多有器质性心血管病。
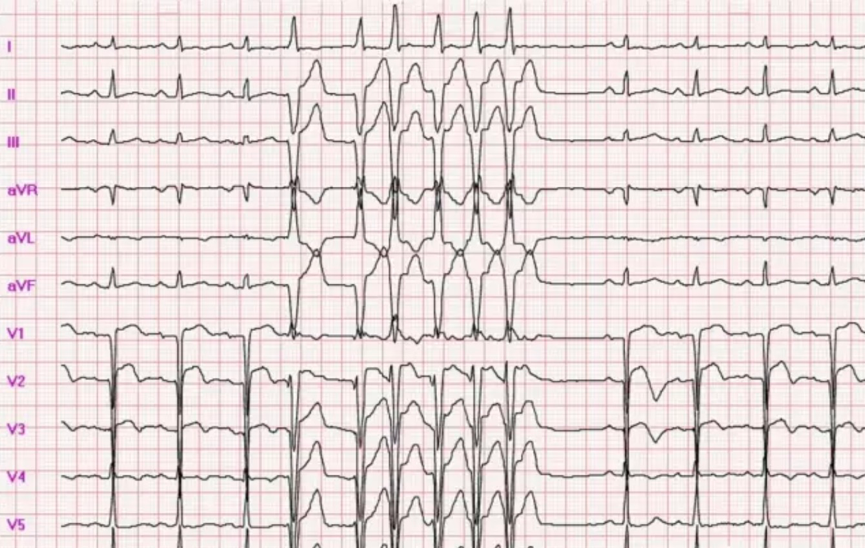
(阵发性室性心动过速患者真实心电图展示)
2.鉴别诊断
窒速应与室上速伴室内差异性传导、传导阻滞及预激综合征相鉴别。
1.治疗原则
迅速终止发,预防复发,治疗基础心血管病。
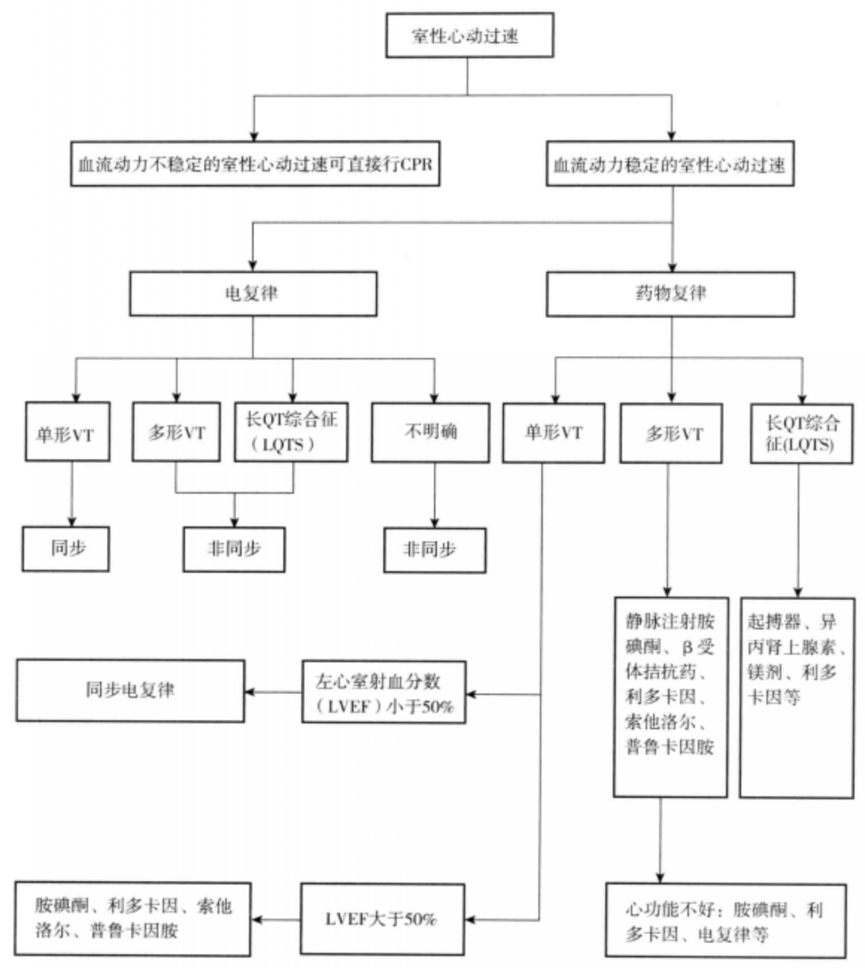
(阵发性室性心动过速的诊疗流程图)
2.常规治疗
1)利多卡因:为急性心肌梗死和急性心肌炎所致室速的首选药物。首次50~100mg静脉注射,无效时,每5~10min重复一次,直到发作终止或总量达到300mg,有效后改1~4mg/min维持静滴24~72小时。
2)普鲁卡因酰胺:用于利多卡因无效者,首次200mg静脉注射,以后每5~10min注射100mg,总量不超过200mg,有效后,以5~10mg/min静滴维持。
3)乙胺碘呋酮:适用于折返所致的室速。常用量150~300mg,加5% GS 60 ~100mL,30min内静脉注射。
4)苯妥英钠:适用于洋地黄中毒所致的室速,常用量250mg稀释于生理盐水20mL,以50mg/min静脉注射,5~10min重复注射100mg,第一个小时总量不超过500mg,24小时总量不超过1000mg,以后改为口服100mg,每6小时一次,同时补钾补镁。
5)溴苄胺:用于上述药物无效者。首次3~5mg/kg,加5%GS 20mL,静脉注射,5min注完,无效时,2小时后重复用药,24小时总量不超过2000mg,有效后以1~2mg/min静滴。
6)直流电转复:对药物治疗无效或伴有低血压、心力衰竭、心源性休克,急性心肌梗死或室速超过2小时者,应立即进行电转复。发作时间较短而能自行终止者,不宜电转复。常用100~150J,无效时选300J。
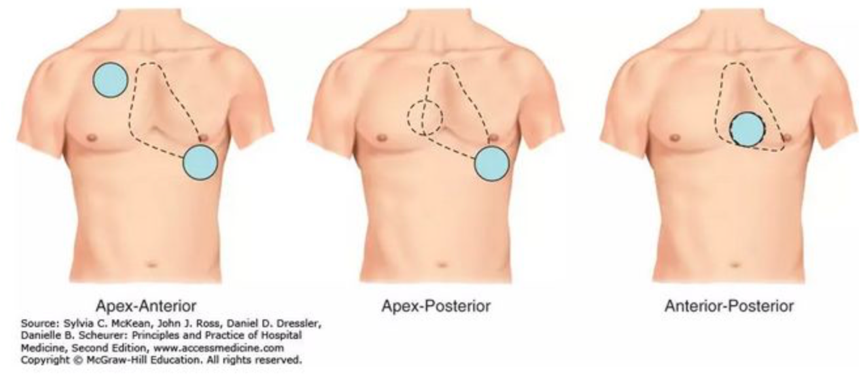
(直流电复律示意图)
7)预防:可选用心律平、胺碘酮、乙吗噻嗪及β受体阻滞剂等药物,也可选用起搏、介入性治疗,手术治疗。
参考文献:
[1]Buxton Alfred E.,Locke Andrew H.,Miller John M.,D’Avila André,Marchlinski Francis E.. Thirty years of catheter ablation for ventricular tachycardia[J]. Heart Rhythm,2021,18(6).
[2]Imada Hiroshi,Fukuzawa Koji,Izawa Yu,Kiuchi Kunihiko,Hirata Ken ichi. Ventricular tachycardia based on cardiac sarcoidosis with a narrow QRS complex, ablated on the left ventricle free-wall[J]. Indian Pacing and Electrophysiology Journal,2021(prepublish).
[3]Santos H,Vieira T,Fernandes J,Pinto R,Proenca T,Ferreira AR,Rios M,Honrado T. Sustained ventricular tachycardia in cardiogenic shock[J]. European Heart Journal. Acute Cardiovascular Care,2021,10(Supplement1).
[4]Zuzek Zachary,Rashid Imran,Cakulev Ivan,Josephson Richard A. Calcified myocardial scar seen via cardiac imaging correlating with ventricular tachycardia focus.[J]. BMJ case reports,2021,14(4).

本文来源: 心希望快讯