
心电图作为一种简便易行的诊断方法,目前已在包括急性心梗在内的众多心脏疾病的诊断中得到了广泛的应用。
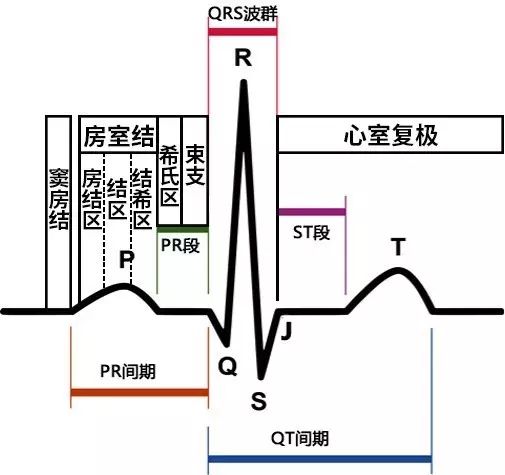
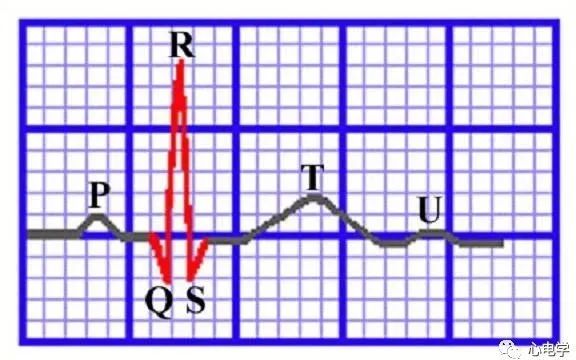
图1. 心电图正常波形。
-
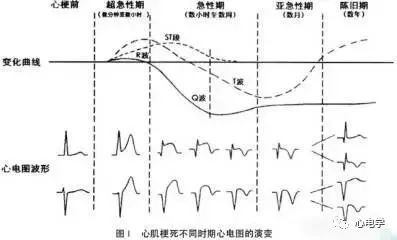
超急期(superacute) -
进展期(evolving) -
确诊期(establishing)
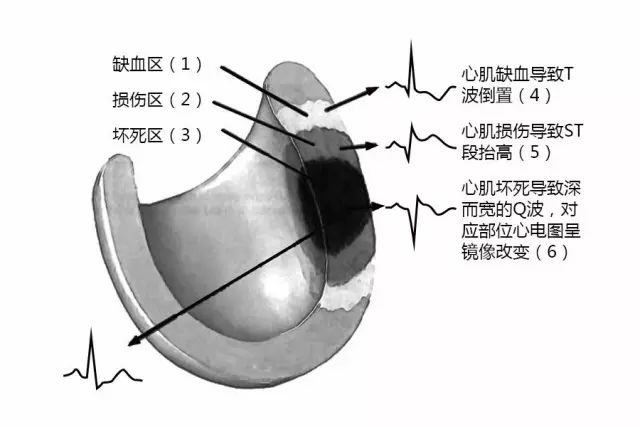
一
心电图上常表现为T波高耸或倒置,多呈“冠状T”改变(图3)。当心外膜下心肌缺血时,心外膜动作电位时程要比正常时明显延长,使心室壁复极顺序发生逆转,即心内膜下心肌复极早于心外膜下心肌,T向量与正常方向相反,面向心外膜缺血区的导联描记出深倒置的T波。
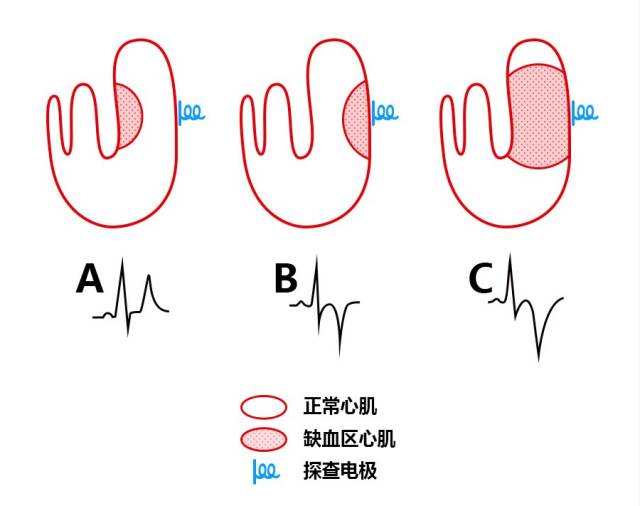
图3. 超急性期心电图改变。A:心内膜下缺血,T波高耸直立;B:心外膜下缺血,T波倒置呈冠状T;C:穿壁性缺血,T波倒置加深。
当心内膜下心肌缺血时,该部分心肌动作电位时程更加延长,复极完毕时间较正常更加推迟,造成该部分心肌在复极时,其他部位心肌已经复极完毕,与之对应方向相反的T向量减小或消失,导致该部位心肌复极产生的T向量增大。由于心室壁复极顺序未改变,而复极向量增大,故面向缺血区的导联描记出直立高耸的T波。
二
心肌缺血除了可以出现T波改变外,还可出现损伤型ST段改变,包括ST段下移和ST段抬高两种(图4)。
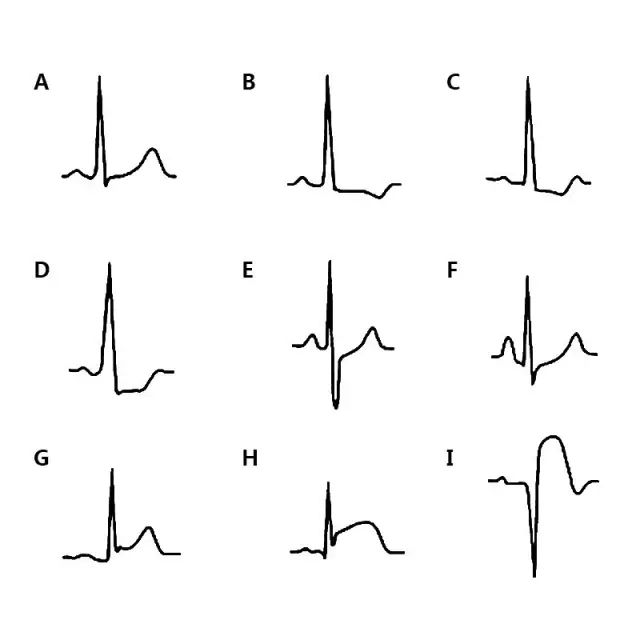
图4. A:正常形态;B:水平型下移;C:下斜型下移;D:近似水平型下移;E:J点型下移;F:假性ST段下移;G:弓背向下型抬高;H、I:弓背向上型抬高。
ST段下移反映心内膜下心肌缺血,是心肌缺血最重要的心电图表现。典型的下斜型、水平型ST段下移常可作为心肌缺血的诊断依据。一般认为,下斜型和水平型ST段下移≥0.05~0.1 mV有诊断价值。
ST段抬高反映心外膜下心肌缺血或透壁性心肌缺血。ST段抬高的诊断标准为,肢导两个或两个以上导联ST段抬高≥0.1 mV,胸导两个或两个以上导联ST段抬高≥0.2 mV。
心外膜下心肌损伤时,面向损伤区的导联出现ST段抬高,而对应导联上则ST段下移。心内膜下心肌损伤时,面向心外膜面导联的ST段下移,面向心内膜的导联则ST段抬高。目前认为,心肌缺血发生的ST段偏移是由于心肌损伤电流所致。
三
首先,需要明确的是,何为病理性“Q波”?传统的病理性Q波是指Q波宽度即时限应≥30 ms,或Q波深度即振幅≥1/4R波(图5)。病理性Q波的诊断标准不适用于Ⅲ导联和aVR导联,因为正常时这两个导联可出现病理性“Q波”。根据各导联出现的病理性Q波,可大致定位心肌坏死的部位。
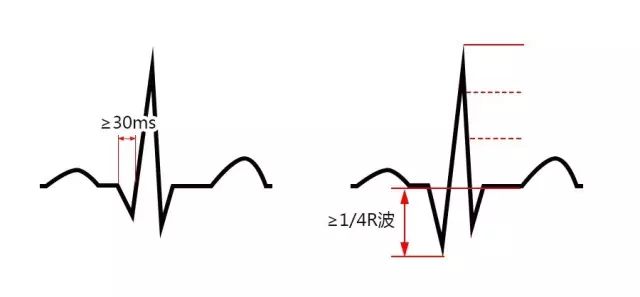
图5. 病理性Q波的两种表现形式。
异常Q波的诊断与鉴别诊断大盘点
随着电生理学的不断深入,目前认为Q波的产生并非心肌梗死所独有的表现。心电图中Q波的产生,除了心肌坏死瘢痕形成的某个部位心肌电活动能力严重降低或丧失而处于“电静止”状态之外 ,还有许多疾病可引起一过性和非梗死型Q波。小编总结了各自的产生机制、心电图表现特征及鉴别方法,供大家参考。
异常Q波的概念和标准
②V3导联上几乎所有的Q波。
③V4导联上如果Q波深度>1mm,或者大于V5导联的Q波,或者Q波时间达 0.2秒(0.5 mm)
④除了III、aVR和Vl导联(这些导联在正常情况下,可以出现深、宽Q波), 任何≥0.03秒(30 ms,0.75 mm)的Q波。
⑤aVL导联:在P波直立的情况下,Q波> QRS复合波振幅的50%,或Q波> 0.04 秒)。
⑦当QRS复合波电轴为垂直时,在下壁导联II、III和aVF导联上更可能出 现Q波。(注意:除非有别的解释,上述所有Q波都应归类为异常Q波)。
出现异常Q波的常见原因
Vl、V2、aVL、Ⅲ、aVF导联正常变异性Q波
左侧气胸(急性侧壁R波递增消失)
右位心(慢性侧壁R波递增消失)
(2)慢性病程:心肌梗死、特发性心肌病、心肌炎、淀粉样变、肿瘤、结节病
(3)肥厚性心肌病:可类似前壁、下壁、后壁或侧壁心肌梗死)
(2)WPW综合征
异常Q波的鉴别诊断
心脏病变引起的Q波
心室肥大引起的Q波
心肌缺血引起的Q波
束支传导阻滞引起的Q波
预激症候群引起的Q波
预激症候群产生非梗死型Q波,是由于激动通过附加束提早传至心室某部,使该部心室肌预先除极所引起。如预激波位于左室后底部,可产生向右前起始向量,在Ⅰ、aVL导联出现非梗死型Q波,貌似高侧壁心肌梗死。
预激波位于右室前外侧,可产生向后左起始向量,在V1甚至V2、V3导联出现非梗死型Q波,貌似前间壁心肌梗死;预激波位于左上,在Ⅱ、Ⅲ、aVF导联出现非梗死型Q波,貌似膈面心肌梗死。由于预激波容易出现挫折,因此更容易被误认为心肌损害。
鉴别方法:根据预激症候群的“三联症”、P-R间期缩短,出现预激波与QRS波群时限增宽,不难与其他心电图鉴别。必要时可采用药物使QRS波群正常化,这样可使预激症候群引起的异常Q波消失,显示出原心电图的本来面目。
非心脏原因引起的Q波
1、脑血管意外引起的Q波:脑血管意外引起Q波的机制,一般认为与脑交感神经直接或间接受到刺激,使分布于心肌的交感神经末梢分泌过多的儿茶酚胺有关。经尸检病例观察发现,脑出血患者心内膜下发生点状出血,血中谷草转氨酶、乳酸脱氢酶均呈一时性升高。
因此,脑血管意外特有的心电图变化不单纯由于血中儿茶酚胺浓度增高,而且由于过多的儿茶酚胺引起心肌缺氧、缺血以至于坏死,在心电图中显示为非梗死型Q波。
心电图特征:发病后立即出现Q-T间期延长,T波高耸或低平,ST段降低,出现高大U波等。病后一天至数日,心电图变化达到高峰,在严重的病例可出现ST段抬高,“冠状T波”,R波振幅降低及非梗死型Q波,以V4、V5导联最明显,也可波及V3、V6、Ⅰ、Ⅱ、aVL及aVF导联。
心电图变化迅速,多数病例一周左右R波振幅恢复正常,非梗死型Q波消失,ST段改变逐渐改善,唯独“冠状T波”可在发病后数月或更长的时间内继续存在。
鉴别诊断:脑血管意外非梗死型Q波与心肌梗死颇难鉴别。脑血管意外引起的心电图改变部位比较广泛,不限于冠状动脉血流灌注的特定区域,而且非梗死型Q波与ST段偏移在短时间内即可消失;而心肌梗死的心电图变化是病程演变过程中出现的心电图动态变化,梗死Q波不可能于短期内消失。
声明:来源于急诊时间。仅用于学习交流,版权归原作者所有。如涉及图文、版权或其它问题,请及时与我们联系,我们将立即删除。文内观点仅代表作者个人,望大家理性判断及应用!













