早读 | 胫骨平台骨折,一篇总结到位!


一、概述
胫骨平台骨折,也称胫骨髁部骨折,属胫骨近端的关节内骨折,可有不同程度的关节面压缩与移位,将影响膝关节的对合、稳定性与运动。胫骨平台骨折是骨科最常见的关节内骨折之一,成人发病率约1.6%,占老年骨折的8%。外侧平台骨折占55%-70%,内侧平台骨折占10%-23%,内、外侧平台同时骨折占10%-30%。多发于青壮年,以40~50岁患者居多,男性与女性患者比例3:1。致伤原因中,交通伤最多,其次是压砸伤和高处坠落伤;由于膝关节存在7°生理外翻角,损伤机制又以外侧暴力常见,因此累及外侧平台的骨折居多。

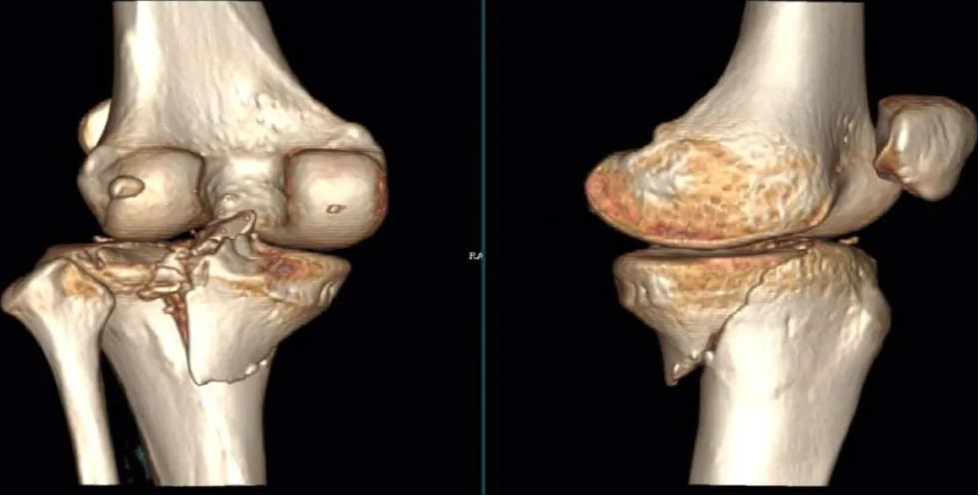
胫骨平台骨折的分类多种多样,所有分类方法均是基于骨折的部位与移位的程度。常合并半月板(57%)和前交叉韧带损伤(25%),后交叉韧带(5%)、外侧副韧带(3%)以及内侧副韧带损伤(5%)则相对少见。
二、解剖
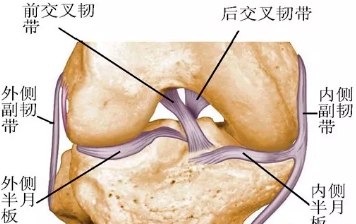
内侧平台稍大且呈四形,外侧平台较小而凸起,外侧关节面比内侧关节面稍高。内侧髁比外侧髁坚实,因此,外侧髁更易发生骨折,并伴有关节面的压缩和粉碎。内侧平台的骨折常常表现为整块,还经常合并更为严重的损伤和骨折脱位。
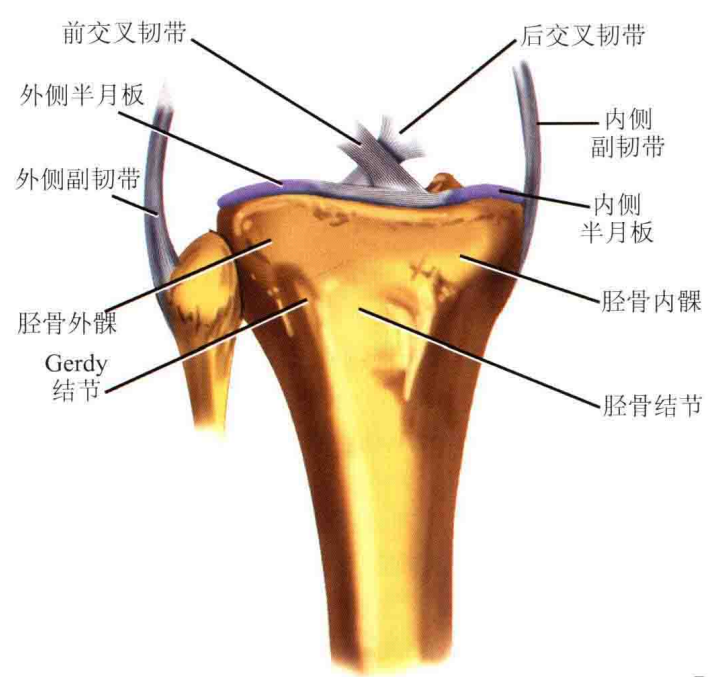
后内侧脊是胫骨近端最坚硬的部分,它通常作为术中复位的参考标志。胫骨结节和Gerdy结节是外侧的两处骨性突起,它们分别是髌腱和髂胫束的止点。腓骨头提供外侧副韧带以及股二头肌的附着止点,同时为胫骨近端的外侧提供支撑作用。这些解剖标记在进行手术切口规划时十分重要。
膝关节部的负重,内侧平台承受60%-75%的负荷。
●内侧平台比外侧平台宽大。
●内侧平台呈凹面状,外侧平台呈凸面状。
●内侧平台承受的负荷更大,故其软骨下骨更密、更强。
●骼胫束止于 Gerdy 结节。
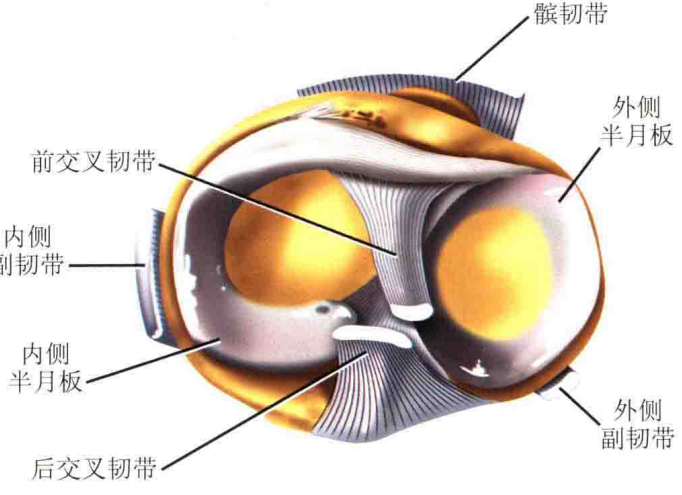
●前交叉韧带附着于胫骨髁间棘及其内侧,其作用是防止胫骨相对于股骨的前移。要辨识骨折块是否包含该附着点,这对于重建膝关节稳定性非常重要。
后交叉韧带附着于胫骨平台后缘关节线下约1cm,相当于胫骨结节偏外数毫米处。
●后交叉韧带的作用是防止胫骨相对于股骨的后移,维持膝关节处于中轴位。内侧副韧带对抗外翻力量。
●内侧副韧带起自股骨内上髁,止于胫骨内髁。外侧副韧带对抗内翻力量和股骨外旋。内侧和外侧半月板是呈新月形的纤维软骨结构,其作用是吸收施加于胫骨平台上的负荷,加深平台关节面,增加关节间润滑和提供膝关节营养。
胫骨平台-胫骨干角:由胫骨平台切线与胫骨解剖轴所构成的内侧夹角,平均为85°,即膝关节表面相对于胫骨干有5°的内翻成角;
胫骨平台后倾角:胫骨平台前后缘连线与胫骨中上段前侧骨皮质切线的垂线之间的夹角:胫骨平台内侧后倾角平均为14.8°,外侧平均为 11.8°;
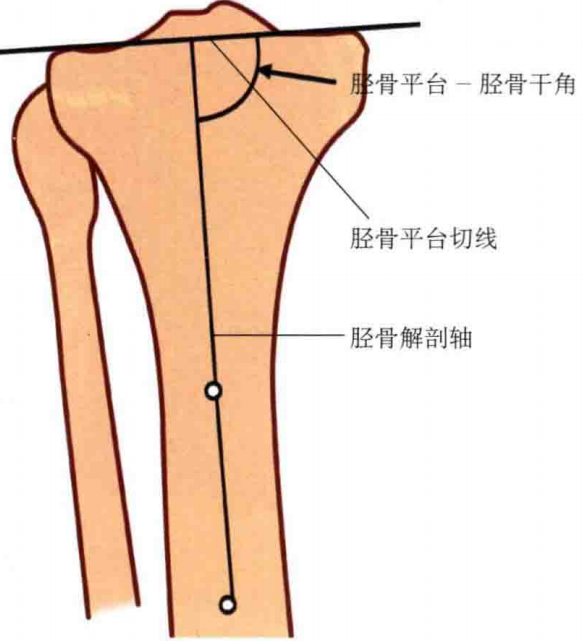
胫骨平台-胫骨干角
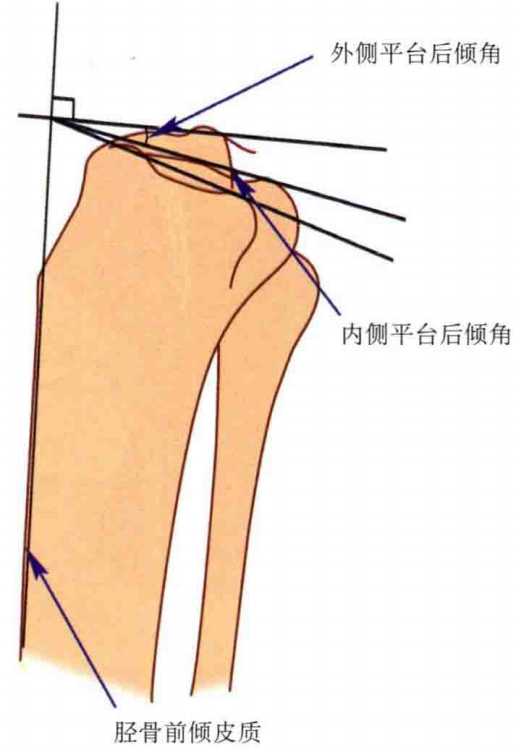
胫骨平台后倾角
三、损伤机制
胫骨平台骨折,特别是高能量损伤者,除伤及骨结构外,还常合并韧带、软组织损伤。直接暴力:多见于高能量损伤,如车祸、高空坠落伤等;低能量损伤常见于老年骨质疏松患者,多为跌倒摔伤导致骨折。
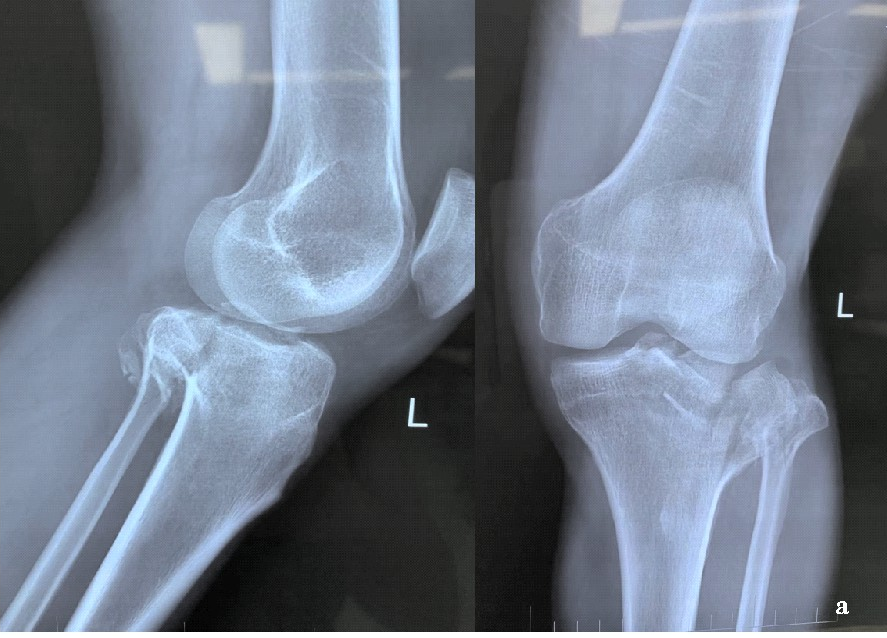
单纯压缩暴力:会导致外侧平台局部压缩塌陷。外侧平台局部压缩塌陷后,膝关节发生外翻,膝关节内侧产生的张应力可导致内侧副韧带断裂或不全损伤。纵向压缩暴力也可导致内、外侧平台同时骨折,同时合并腓骨小头骨折。
单纯外翻暴力:经常导致内侧平台骨折或内侧副韧带损伤。部分情况为外侧平台压缩塌陷,内侧副韧带牵张造成内侧平台大块撕脱性骨折。
轴向压缩暴力合并外翻暴力:外侧平台骨折伴腓骨小头骨折,可能伴有内侧副韧带断裂。如内侧副韧带完整,可出现涉及内侧副韧带附着点以下的内侧平台劈裂(剪切应力和韧带牵拉导致)。双侧平台骨折。
间接暴力:多见于年轻人,韧带的牵张力导致撕脱性骨折。
四、骨折分型
1、Schatzker分型
Schatzker分型是临床最常用的胫骨平台骨折分型方法,按照胫骨平台骨折所累及的区域和损伤类型进行分类。根据该分型,可以指导手术的入路和固定方法。但该分型对于胫骨平台后髁的冠状面骨折没有描述。
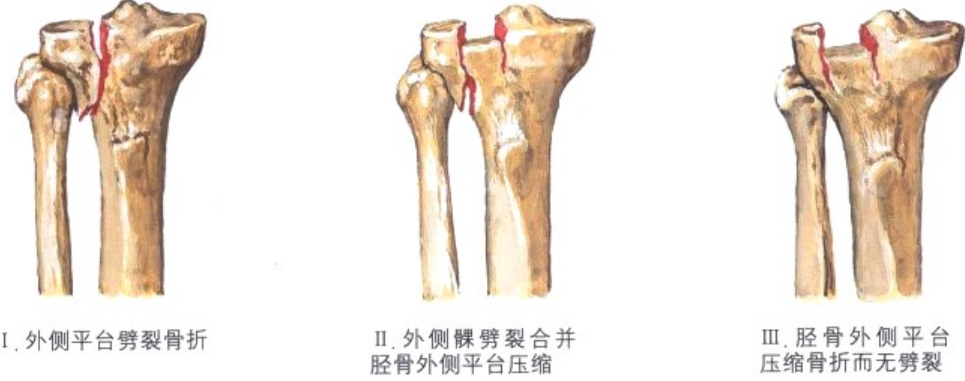 胫骨平台Schatzker分型
胫骨平台Schatzker分型
2、三柱分型
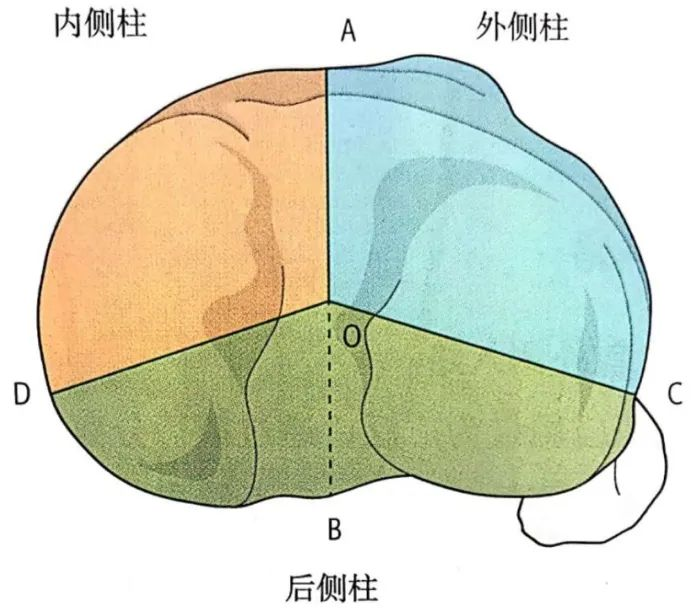
0点代表膝关节的中心,A点代表前方的胫骨结节,D点代表胫骨近端的后内侧脊,C点代表腓骨头最前缘,B点代表胫骨平台后方的骨沟,将后侧柱分成内侧和外侧部分。
三柱骨折优势:
基于三维的CT重建图像,故三柱分型可以将Schatzker分型中没有涉及的后侧骨折加入分型之中,能更加全面地评估胫骨平台骨折受损情况;
相较于Schatzker分型,三柱分型的三维立体成像特点,更有助于手术医师在术前明确骨折块的位置及深度,从而可以制定更加合理的手术入路位置及内固定方案;
在治疗复杂的三柱骨折时,传统的手术入路方法十分困难,手术效果不佳,使用后内侧倒“ L”形切口联合外侧入路,能对后侧的骨折块进行确切有效的固定。
总之,基于三维CT的三柱分型,可以更全面地评估胫骨平台骨折的损伤情况,更好地指导手术治疗。
接诊后应仔细询问病史,判断受伤机制和损伤能量,即评估是高能量损伤,还是低能量损伤。典型症状∶外伤后膝关节出现疼痛、肿胀、功能受限、无法负重。检查下肢皮肤的颜色、温度、动脉搏动等情况,判断是否存在血管损伤。检查患肢的感觉和运动功能,判断是否存在神经损伤。
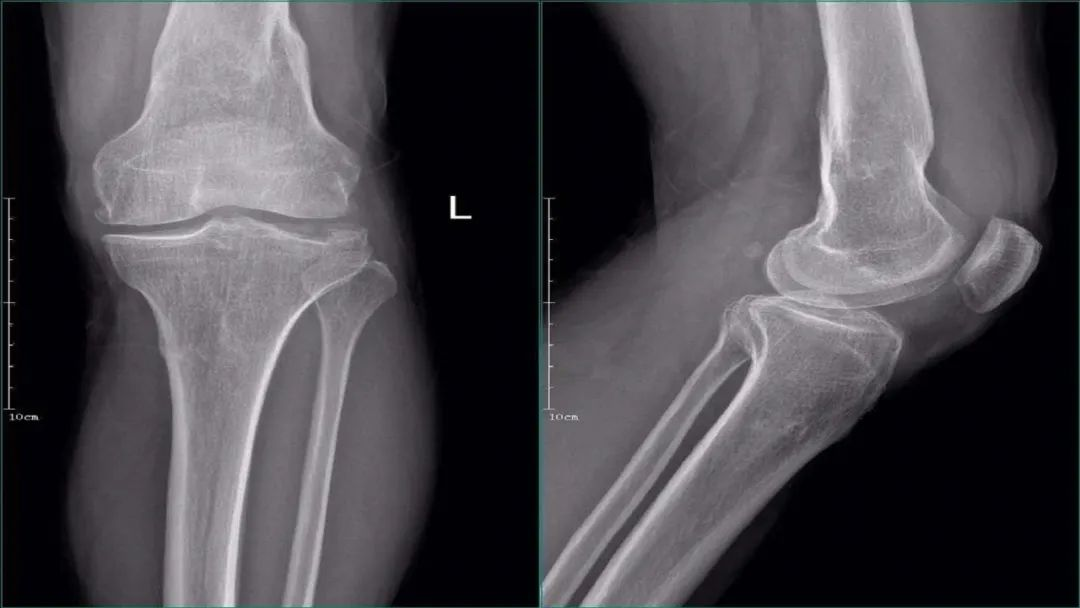
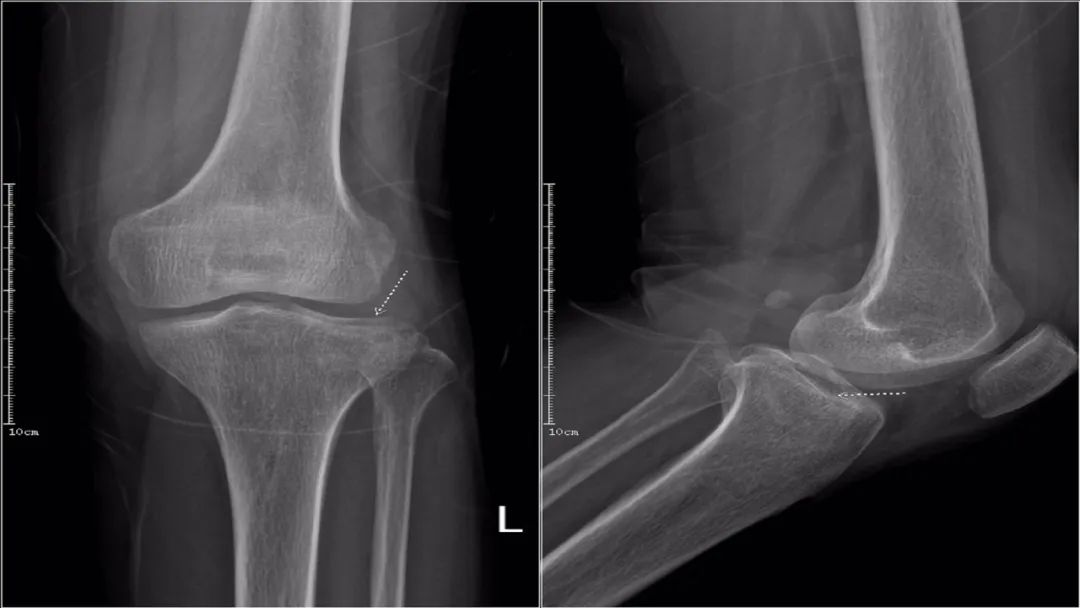
X线:应常规进行膝关节前、后位、侧位及双斜位摄片检查。
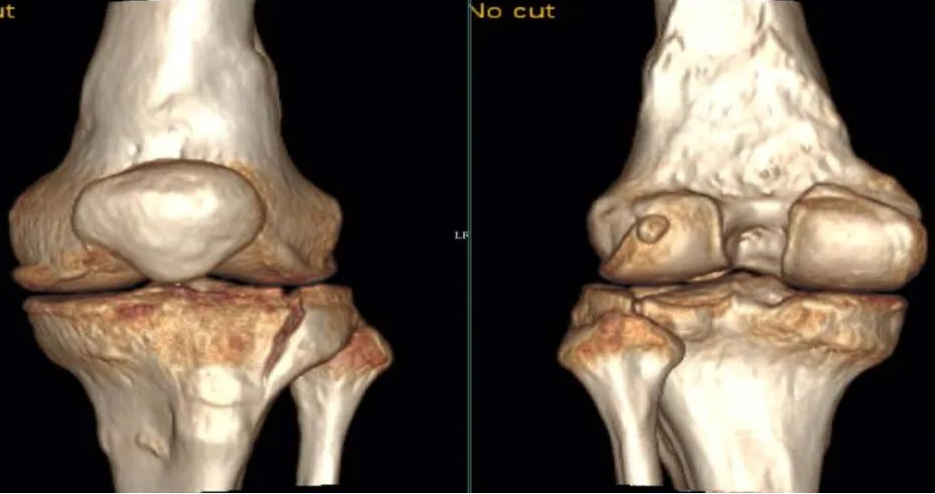
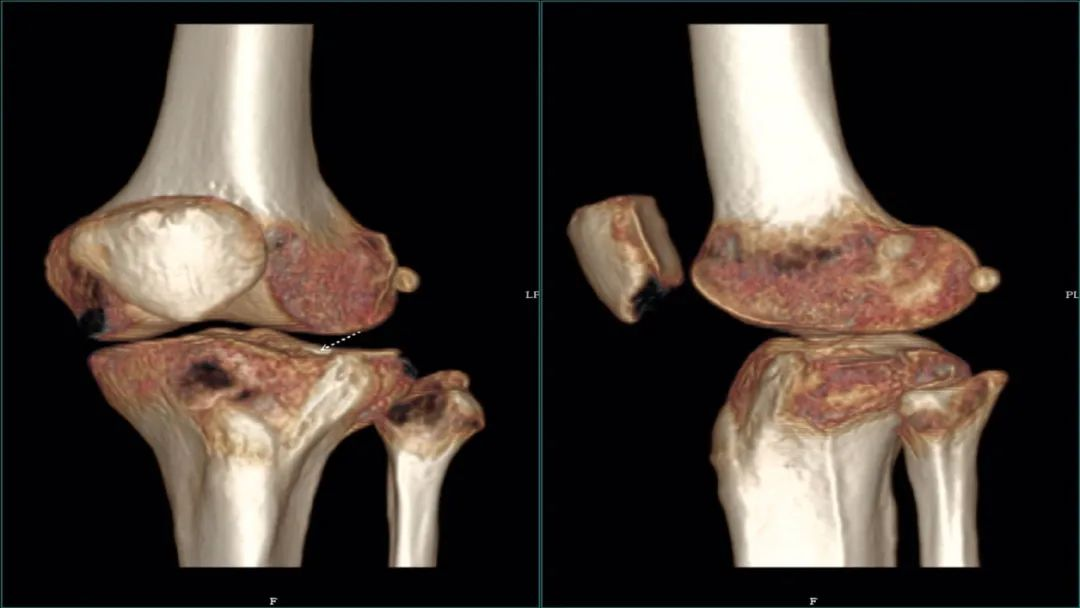
CT三维重建:胫骨平台骨折属于关节内骨折,应常规进行CT扫描检查,以获得更多的信息,指导手术。通过损伤部位矢状面和冠状面的CT扫描重建,可以精确显示胫骨平台骨折块的大小和移位情况,以及关节面累及的范围和塌陷情况。CT扫描的三维重建可立体再现整个骨折块的形态、大小和移位情况。
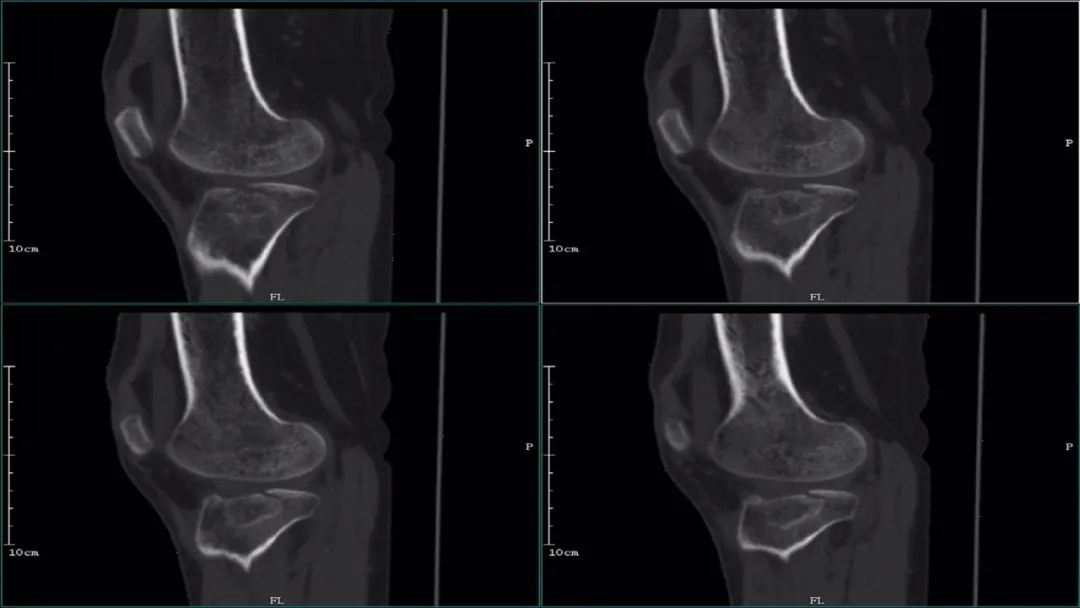
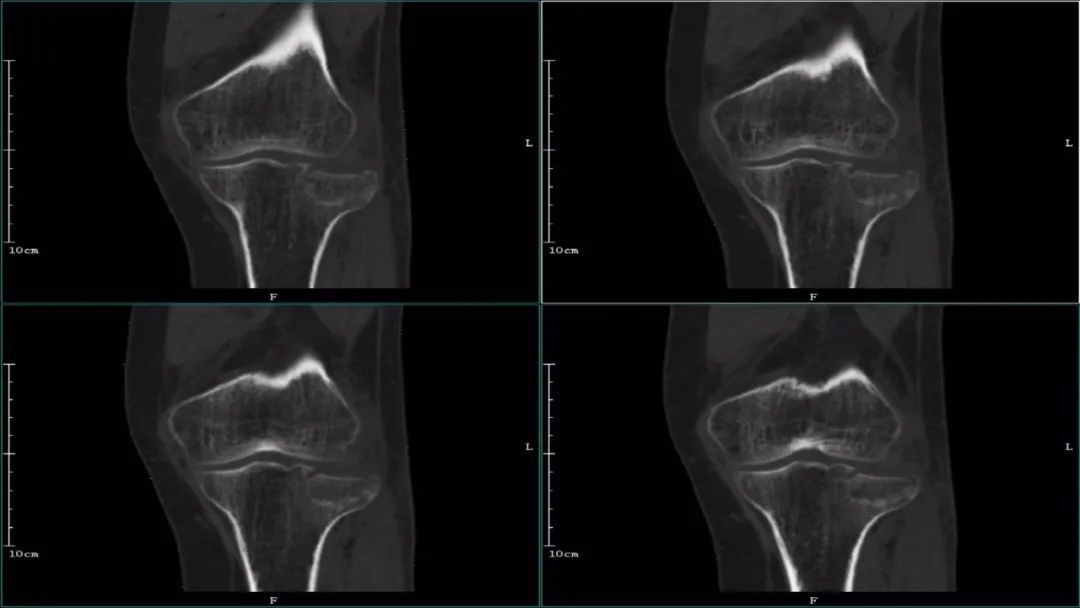
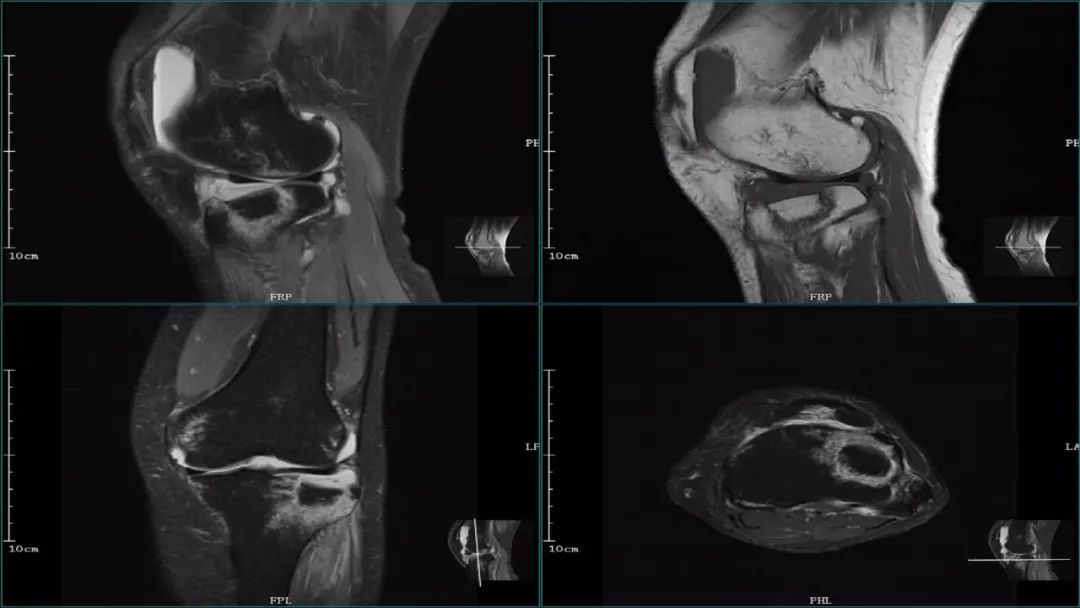
MRI:评估软组织损伤的理想方法,能早期诊断骨性结构的挫伤。精确评估维持膝关节稳定结构的内、外侧副韧带;内、外侧半月板;以及前、后交叉韧带等软组织的损伤情况。
应在横断面、冠状面、矢状面综合观察膝关节,周围软组织的受累情况。
六、治疗
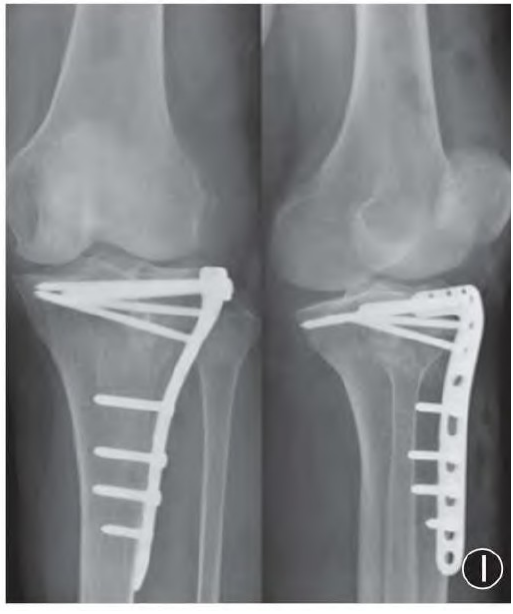
胫骨平台骨折多由高能量损伤导致,骨折后以关节面塌陷与劈裂为基本特点,这种骨折形态导致手术复位与固定困难。由于膝关节软组织结构复杂,其后方重要神经血管组织限制了经后方入路对胫骨平台后部骨折的观察与处理,并且骨折时伴发的半月板、韧带等损伤及手术入路时造成的软组织副损伤也会加剧膝关节稳定性的丢失。因此,胫骨平台骨性重建与膝关节软组织稳定性的维持是胫骨平台骨折治疗的难点。
2、手术治疗
1)手术治疗指征:开放性骨折。骨折合并神经血管损伤或骨室筋膜综合征。关节面的塌陷或分离(>2-5mm)、内外翻不稳定(5-10°)。移位的内侧平台骨折、可导致关节不稳的外侧平台骨折或移位双侧平台骨折。大多数高能量损伤,包括内侧髁骨折。
2)手术入路:
前外侧入路:
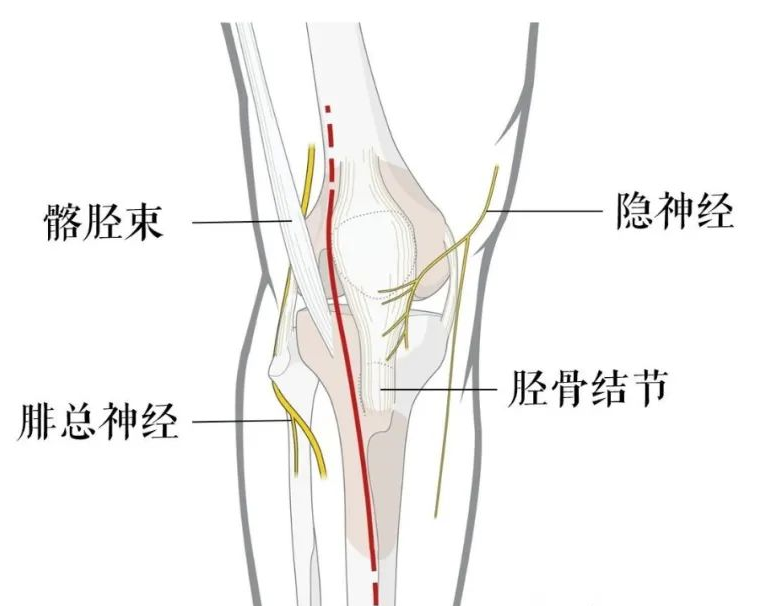
该入路应用最为广泛,通过横行分离半月板胫骨韧带实现外侧关节切开,向近端提起半月板暴露胫骨平台外侧关节面。下列解剖标志十分重要:关节线、Gerdy结节、腓骨头尖部以及股骨外上馃。
将膝关节屈曲30°,做一有少许弧度的纵行切口,起于股骨外上髁,向下在Gerdy结节和腓骨之间走行。若需要更大范围的暴露时,该切口可以向近侧或远侧延伸。深部分离需要纵行切开髂筋束,小心别分离其他可能发生移位的组织结构,比如外侧半月板。探及半月板,留置缝线后向近端提起,即可在半月板下方切开膝关节。
后内侧入路:
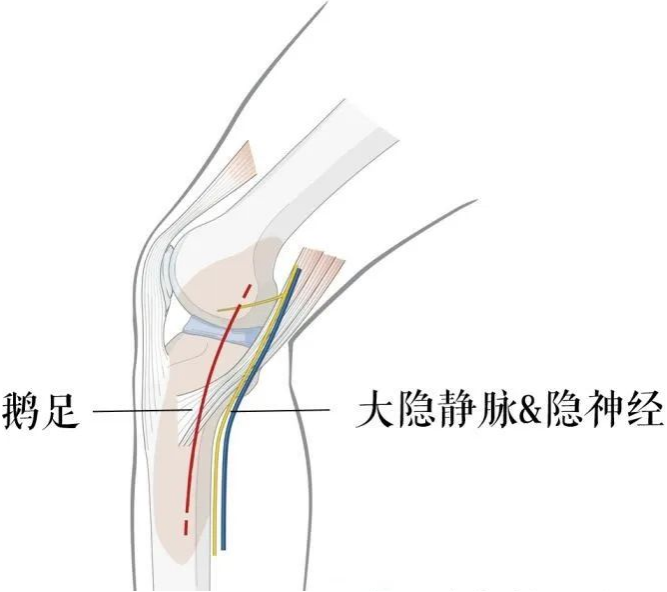
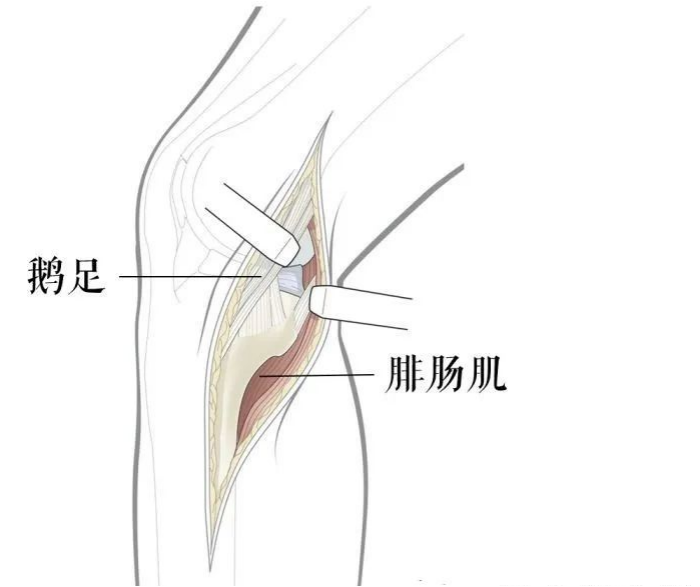
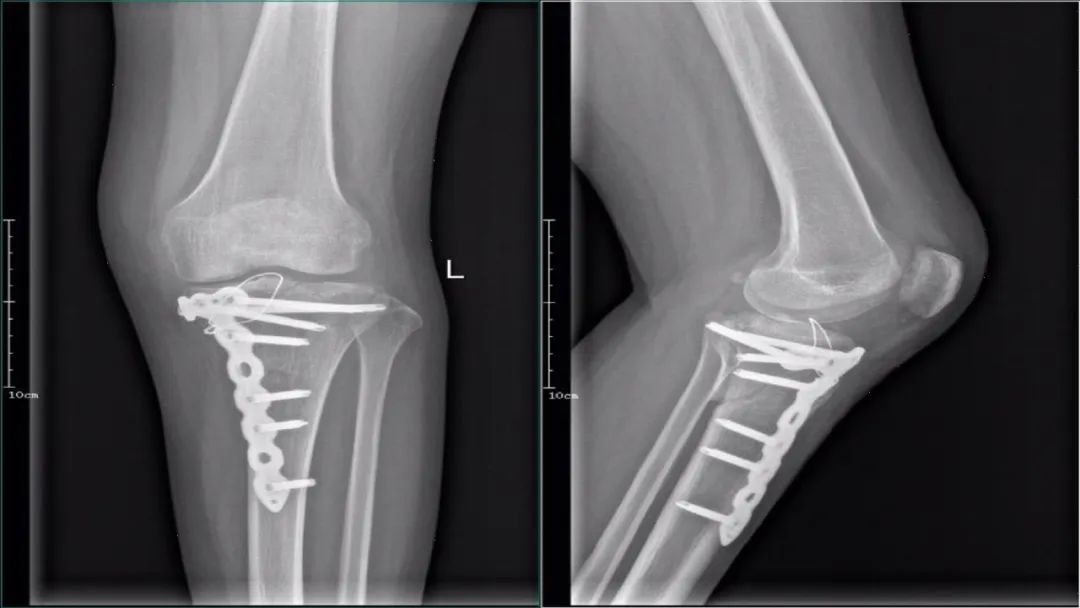
该入路在仰卧位实施,垫起对侧的髋关节。推荐用于内侧柱和(或)后侧柱内侧的骨折。入路应当指向胫骨近端的内侧脊,鹅足可以向前牵开或者切断,关闭切口时再修补。若要暴露半月板和关节面,注意不要损伤后内侧复合体,该结构是稳定膝关节的重要结构。
后外侧入路:
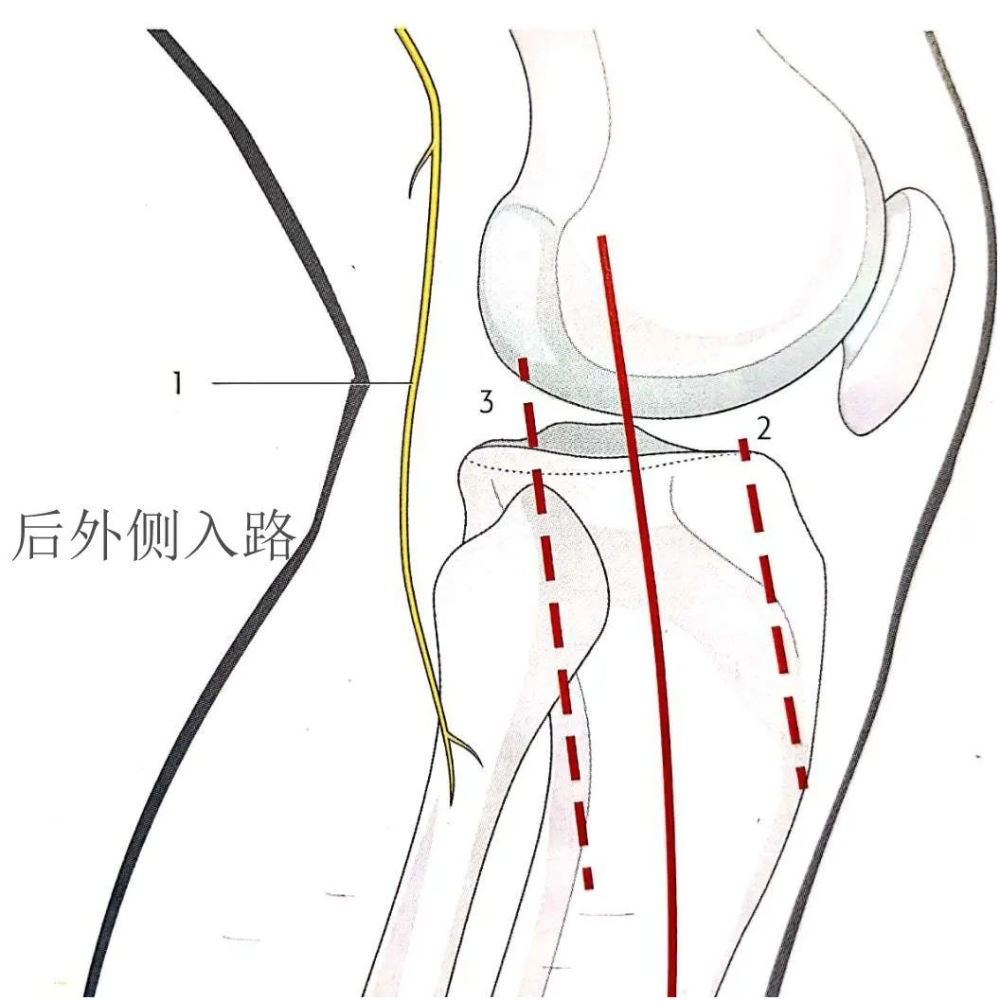
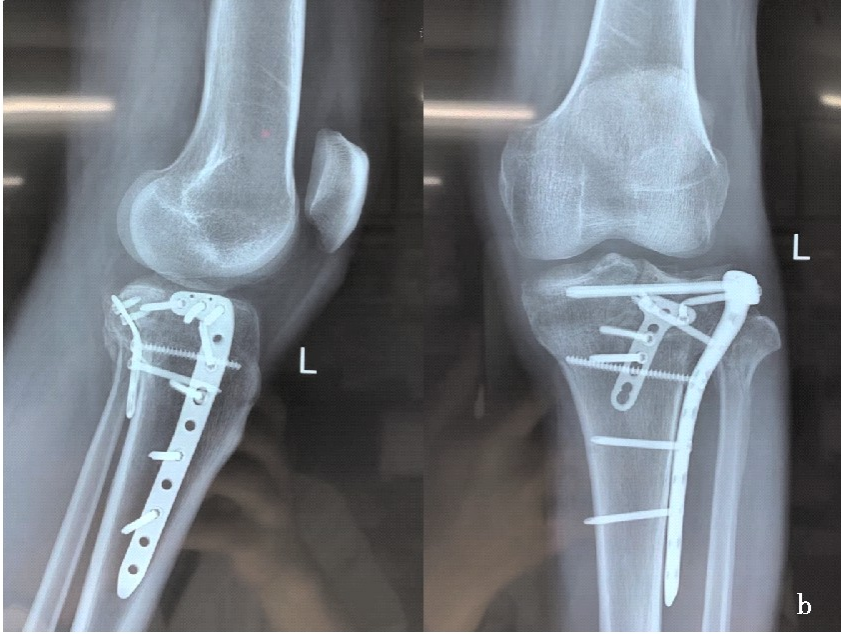
该入路通过侧卧位时一个皮肤切口下的两个不同的手术窗来同时暴露外侧平台的前方和后方,外科医生应该对膝关节的解剖有彻底了解,因为该入路有损伤腓总神经的风险。
切口起于关节面上方3cm,沿着腓骨纵行向下。先切开前外侧关节囊,从背侧切开髂筋束,然后从Gerdy结节上剥离骼筋束的背侧纤维。切断半月板胫骨韧带,向上提起半月板暴露外侧关节面。第二个手术窗位于股二头肌肌腱的后侧,暴露腓总神经,用神经吊带标记,手术全程都要注意保护。分离腓总神经、股二头肌肌腱和外侧副韧带的后方,暴露胫骨平台的后外侧角。
后侧倒L入路:
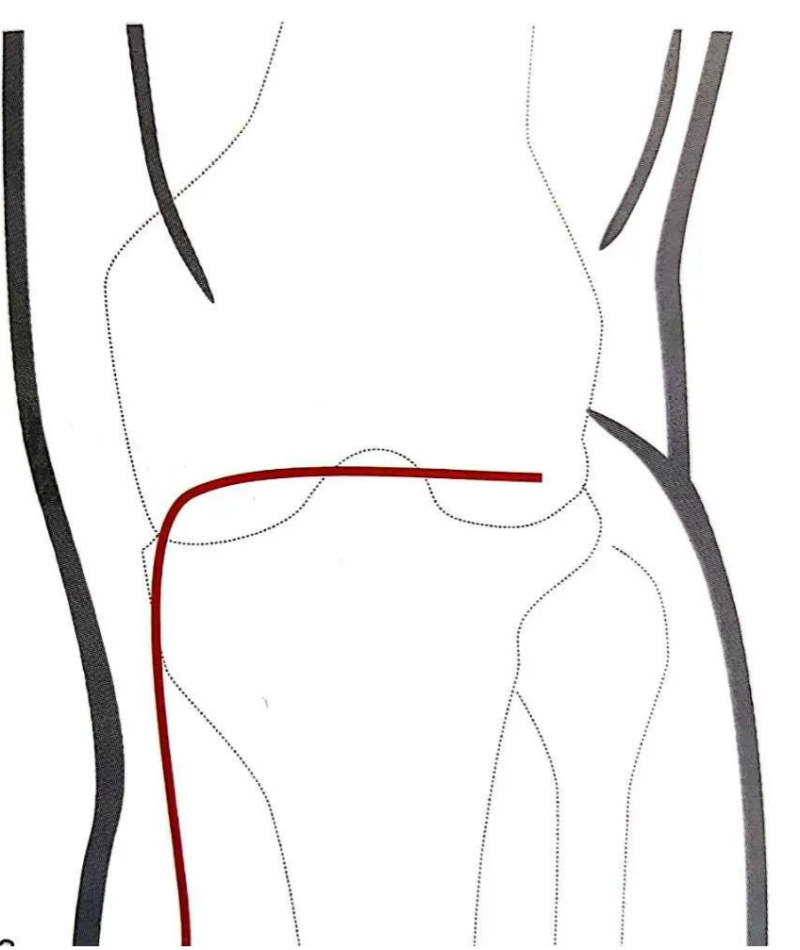
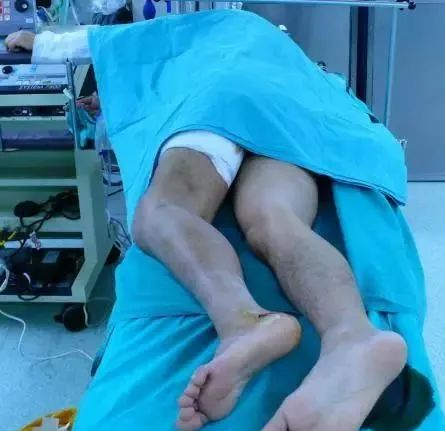
对于后侧柱或后侧柱合并内侧柱的胫骨平台骨折,可采用一种后侧倒L入路。患者采用一种“漂浮体位”或俯卧位。
切口始于腘肌中点,沿腘窝的皮纹做横行切口,于腘窝内侧角转向远侧,形成垂直臂平行于胫骨后内侧边缘向远端延伸。分离并提起全厚筋膜皮瓣,保护隐神经和小隐静脉。钝性分离暴露腓肠肌内侧头,贴着后胫骨后内侧边界切开腓肠肌内侧头上的深筋膜。在胫骨后内侧缘确定胭肌,切开筋膜后,由内而外从胫骨后方提起肌肉并向外侧牵开。这样做可以保护腘血管并暴露骨折、后侧柱及后侧膝关节囊。
七、总结
术前应明确骨折的受伤机制与骨折类型并认真评估软组织的损伤程度,是胫骨平台骨折治疗成功的关键因素之一,手术应选择恰当的手术时机,关节内骨折应解剖复位、坚强固定,手术入路及内植物选择应取决于具体的骨折类型,需结合医生经验。
声明:本文由供稿单位提供,作者汤昊,授权本平台发布,仅用于学习交流,未经授权禁止转载!