
骨关节炎(osteoarthritis,OA)是一种常见的慢性关节疾病,是全球范围内导致关节残疾的“头号杀手”,给患者、家庭和社会带来了沉重负担。OA好发于中老年人群,发病率随年龄的增加而上升。据统计,50岁以上的人群中50%患有OA,65岁以上人群中90%患有此病。
OA可发生于全身多个关节,其中以手关节、膝、髋关节、髌骨关节、肩关节等较为常见。目前OA尚无根治方法,但随着对OA发病机制的不断深入以及临床诊疗理念的发展,国内外颁布了多个OA诊疗指南以指导临床实践。本文主要针对膝关节炎骨关节炎(KOA)、髌股关节骨关节炎(PFOA)、肩关节骨关节炎(GJO)以及OA疼痛管理相关临床诊疗指南进行汇总解析。
KOA是一种严重影响中老年人生活质量的慢性退行性疾病,目前KOA病因尚不明确,其发生与年龄、肥胖、炎症、创伤及遗传因素等有关。KOA的病理特点为关节软骨破坏、软骨下骨硬化或囊性变、关节边缘骨质增生、滑膜病变、关节囊挛缩、韧带松弛或挛缩、肌肉萎软无力等。流行病学数据显示,我国症状性KOA(诊断明确,存在膝关节疼痛等症状且需要就诊)的患病率为8.1%,女性高于男性,且呈现明显的地域差异,西南地区(13.7%)和西北地区(10.8%)较高,华北地区(5.4%)和东部沿海地区(5.5%)相对较低[1]。
根据病变部位不同,临床上将KOA分为PFOA、胫股关节骨关节炎(TFOA)、TFOA合并PFOA 三种亚型,其中PFOA主要累及膝关节髌股关节间室,而TFOA则主要累及内、外侧胫股关节间室。2020年,中国中医药研究促进会骨伤科分会制定的《膝骨关节炎中医诊疗指南(2020年版)》根据视觉模拟量表(visual analogue scale,VAS)评分将KOA分为发作期、缓解期、康复期,并根据不同临床分期推荐了相应的治疗措施。
(1)临床分期
发作期:VAS评分>7分,或疼痛呈持续性,疼痛重者难以入眠;膝关节肿胀,功能障碍,跛行甚至不能行走。
缓解期:膝关节中度疼痛(VAS评分:4~7分),劳累或天气变化时疼痛加重,伴酸胀、乏力,膝关节活动受限。
康复期:关节轻度疼痛或不适(VAS评分<4分),腰膝酸软,倦怠乏力,甚或肌萎无力,不耐久行。
(2)治疗措施
专家建议:遵循文献客观证据、医生自身经验和患者自我需求三者结合的原则,按照阶梯渐进方式,病证结合、辨证论治,选择合理的治疗方法;按照“急则治其标,缓则治其本”的基本原则进行临床遣方用药,发作期以改善症状为目的,缓解期、康复期以延缓病情发展为目的。KOA不同临床分期治疗措施详见表1[1]。
表1. 膝骨关节炎不同临床分期的治疗措施及推荐强度
|
治疗措施 |
发作期 |
缓解期 |
康复期 |
|
基础治疗 |
|
|
|
|
健康教育 |
√ |
√ |
√ |
|
体重管理 |
√ |
√ |
√ |
|
传统功法 |
|
|
|
|
太极拳 |
|
√ |
√ |
|
八段锦/五禽戏/易筋经 |
|
√ |
√ |
|
运动锻炼 |
|
√ |
√ |
|
非药物治疗 |
|
|
|
|
针刺 |
√ |
√ |
√ |
|
艾灸 |
|
√ |
√ |
|
针刀 |
√ |
√ |
|
|
拔罐 |
|
√ |
√ |
|
刺络拔罐 |
√ |
√ |
|
|
手法 |
|
√ |
√ |
|
药物治疗 |
|
|
|
|
中草药外用 |
√ |
√ |
√ |
|
中成药外用 |
√ |
√ |
√ |
|
中草药口服 |
√ |
√ |
√ |
|
中成药口服 |
√ |
√ |
√ |
注:√:强推荐;√:弱推荐。
其中,健康教育指导包括:①认识疾病,明确治疗目的(改善症状,延缓病情发展);②树立信心,消除思想顾虑,缓解焦虑情绪和运动恐惧;③医患合作,密切配合医生诊疗;④合理锻炼,调整生活方式。
运动锻炼包括低强度有氧运动(如步行、骑自行车、游泳、水中运动、瑜伽等)、关节周围肌肉力量训练(如股四头肌等长收缩训练、静蹲训练、抗阻力训练等)、膝关节非负重活动(如关节被动活动、牵拉、关节助力运动和主动运动)等。患者应根据自身病情选择适当的运动,如每周练习4 ~6次八段锦,每次20~20 min,持续4~12周;或每周进行3~6次五禽戏,每次60 min,持续12~24周;或每天练习1次易筋经,持续8周;或每周3次步行训练,每次30 min,持续12周;或每周骑3~5次自行车,每次30~45 min,持续5~12周;或每周游泳3次,每次30 min,持续8周;或每周进行3~5次瑜伽,每次30~60 min,持续8~12周[2]。
在治疗药物方面,患者可选择中草药贴敷、薰洗、薰蒸、热熨和离子导入等外用中草药,中成药贴膏、膏药或药膏等外用中成药,含非甾体类抗炎药的乳胶剂、膏剂、贴剂和擦剂等局部外用西药以及关节腔内注射玻璃酸钠、医用几丁糖(关节腔注射液)、糖皮质激素治疗;也可选择血府逐瘀汤、四妙丸、蠲痹汤、左归丸、右归丸、八珍汤等口服中草药、中成药以及非甾体类抗炎药、阿片类镇痛药、改善病情类药物和抗焦虑药等口服西药。此外,对于经规范的非手术治疗无效、膝关节肿痛反复发作甚至进行性加剧、关节功能明显受限及关节畸形的KOA患者,专家建议评估病情及手术指征后行手术治疗(如关节镜手术、截骨矫形术和人工关节置换术)。
PFOA是KOA的一种重要亚型,因人群患病率高、疾病负担重,近年来受到广泛关注。据统计,我国50岁及以上人群中PFOA的患病率高达23.9%,其中男性为20.5%、女性为25.8%[3]。目前PFOA尚无明确的诊断标准,既往主要基于“上下楼梯时髌股关节出现中等程度疼痛”进行诊断,但其灵敏度较差,易与其他疾病相混淆[4]。
为优化PFOA诊疗策略,规范临床医生诊疗实践,国家老年疾病临床医学研究中心(湘雅医院)、中华医学会骨科学分会关节外科学组等骨科专家制定并发布了《中国髌股关节骨关节炎诊疗指南(2020年版)》,涵盖PFOA的诊断(症状、体征和影像学改变)、非手术治疗(基础治疗和药物治疗)以及手术治疗(修复性手术和重建手术)等管理措施(表2)[3]。
表2. 中国髌骨关节骨关节炎诊疗指南(2020版)推荐意见
|
条目 |
推荐内容 |
|
1 |
负重屈膝时膝前痛,即髌股关节疼痛,是髌股关节骨关节炎的典型症状(1C) |
|
2 |
髌股关节骨关节炎的主要体征包括下蹲试验阳性、髌骨研磨试验阳性和股四头肌抗阻试验阳性(2C) |
|
3 |
髌股关节骨关节炎的X线片表现为髌股关节间隙狭窄、髌骨周缘骨赘形成以及软骨下骨硬化,MRI可早期观察到软骨形态学改变和骨髓信号异常(1B) |
|
4 |
髌股关节骨关节炎应与髌骨软化症、髌骨不稳、低位髌骨、高位髌骨、滑膜皱襞综合征以及其他炎性膝关节病相鉴别(2C) |
|
5 |
改变生活方式可以在一定程度上减轻髌股关节骨关节炎疼痛症状,应避免可能加重髌股关节负荷或导致髌股关节软骨损伤的生活习惯(1D) |
|
6 |
加强膝关节周围肌肉力量有助于增强髌股关节稳定性及改善髌股关节骨关节炎疼痛症状(1B) |
|
7 |
可以联合使用两种及以上不同物理治疗方法缓解髌股关节骨关节炎疼痛症状(2C) |
|
8 |
髌股关节骨关节炎的药物治疗应遵循膝关节骨关节炎的药物治疗原则,包括外用药物、口服药物以及关节腔内注射药物治疗(1B) |
|
9 |
对非手术治疗无法缓解疼痛症状且合并髌股关节软骨退变缺损或软骨下骨损伤的髌股关节骨关节炎患者,可考虑进行修复性手术治疗(2C) |
|
10 |
对髌股轨迹不良以及应力异常的髌股关节骨关节炎患者,可考虑采用胫骨结节前内移位术(2D) |
|
11 |
对髌骨轨迹不良的髌股关节骨关节炎患者,也可采用外侧支持带松解等软组织平衡手术(2D) |
|
12 |
对其他治疗方法无效且日常生活受到严重影响的髌股关节骨关节炎患者,关节置换手术仍为最佳选择。但应严格掌握手术适应证和禁忌证,单纯髌股关节骨关节炎应首选部分膝关节置换术,即髌股关节置换术(1C) |
注:1为强推荐,2为弱推荐,3为不推荐;A~D分别代表证据质量高、中、低、极低。
该指南强调PFOA的阶梯化治疗,优先选择高效、低成本治疗方式,并逐步增加或调整用药方案。该指南推荐优先使用外用非甾体抗炎药(NSAIDs)改善髌股关节疼痛;对外用NSIADs无效、疼痛症状持续存在或中重度疼痛患者,可选择口服NSAIDs类药物,包括非选择性NSAIDs和选择性环氧合酶(COX)-2抑制剂,但需监测消化道和心血管等不良反应。此外,临床实践中需加强对高龄、高危患者的个体化用药与监测。
肩关节骨关节炎通常指盂肱关节骨关节炎(GJO),是临床常见的肌肉骨骼疾病之一,主要表现为肩关节活动时疼痛、夜间痛、肩关节活动功能逐渐丧失等,上肢外展及上举受限明显,严重影响患者日常工作和生活。2020年美国骨科医师协会(AAOS)针对肩关节骨关节炎的预后因素、非手术治疗、手术治疗及假体选择、围术期管理等方面制定了《肩关节骨关节炎临床实践指南》(表3),为其临床诊疗提供指导[5-6]。
表3. AAOS肩关节骨关节炎临床实践指南
|
条目 |
内容 |
证据等级 |
|
药物治疗 |
||
|
1 |
不推荐使用透明质酸治疗GJO |
高强度 |
|
2 |
不建议采用生物制剂治疗GJO,阿片类药物不宜作为GJO的常规和长期镇痛方法 |
共识意见 |
|
3 |
物理治疗可能有益于某些GJO患者;临床医生可以对肩关 节置换术后患者开具物理治疗处方 |
共识意见 |
|
4 |
不支持也不限制在治疗症状性GJO时使用针灸、干针、大麻、大麻二酚油、辣椒素、鲨鱼软骨、氨基葡萄糖和软骨素、拔火罐、经皮神经电刺激等替代治疗方案 |
共识意见 |
|
5 |
在肩关节置换术后可以使用持续冷疗或冰袋来减轻肿痛症状 |
共识意见 |
|
手术治疗 |
||
|
6 |
解剖型全肩关节置换术(TSA)比半肩关节置换术能更好地改善肩关节功能和缓解疼痛 |
高强度 |
|
7 |
临床医生可以使用带桩型或龙骨型关节盂假体治疗肩袖功能良好的GJO患者 |
高强度 |
|
8 |
临床医生可以在TSA术中使用聚乙烯-金属混合关节盂假体或全聚乙烯假体治疗GJO |
共识意见 |
|
9 |
无论是骨水泥型还是非骨水泥型肱骨柄均可用于治疗肩袖功能良好的GJO患者 |
共识意见 |
|
10 |
肩关节置换术中可以进行肩胛下肌剥离、小结节截骨或肌腱切断术 |
中等强度 |
|
11 |
在肩关节置换术中可以考虑同时行肱二头肌长头腱肌腱固定术或切断术 |
共识意见 |
|
12 |
对于小的、孤立的、可修复的冈上肌撕裂患者,可以选择解剖型TSA |
共识意见 |
|
13 |
临床医生在进行TSA及半肩关节置换术时,可使用有柄、无柄或肱骨头表面置换关节假体 |
有限证据 |
|
14 |
可以选择解剖型或反式TSA 治疗严重关节盂骨量丢失和/或肩袖功能障碍的患者 |
共识意见 |
|
15 |
非假体置换手术不确定能为GJO患者提供短期效果 |
共识意见 |
|
围术期治疗 |
||
|
16 |
肩关节置换手术前、后物理治疗可能对GJO患者有益。 |
/ |
|
17 |
在肩关节置换术中使用氨甲环酸可以减少失血量和输血风险 |
共识意见 |
|
18 |
肩关节置换术后可以使用持续冷冻疗法或冷敷 |
/ |
|
19 |
多模式疼痛管理策略或非阿片类个性化模式可为肩关节置换术后疼痛管理提供更多益处 |
共识意见 |
|
20 |
部分肩关节置换术后当天即可出院 |
共识意见 |
|
预后 |
||
|
21 |
患者性别和身体质量指数与术后早期并发症发生率无明显关系 |
高强度 |
|
22 |
合并症较多的GJO患者肩关节置换术后早期并发症发生率较高 |
中等强度 |
|
23 |
患者接受肩关节置换手术时年龄越大,翻修率越低 |
中等强度 |
|
24 |
吸烟与肩关节置换术后不良结果相关 |
中等强度 |
|
25 |
GJO患者TSA术后关节功能均可改善,但术前功能较好的患者改善程度较低 |
中等强度 |
|
26 |
抑郁可能影响GJO患者肩关节置换术效果 |
中等强度 |
疼痛是OA的主要症状,严重影响了患者的生活质量,甚至间接增加心血管事件的发生率及全因死亡率。OA疼痛属于慢性疼痛,包括外周感受性疼痛和中枢敏化性疼痛,按照其特征可分为持续性和间歇性疼痛、伴或不伴有神经病理性疼痛、伴或不伴有中枢敏化性疼痛等。研究表明,约54%的KOA疼痛患者经治疗后仍有持续性中至重度疼痛,且该部分患者更容易出现功能丧失和生活质量降低[7]。因此,规范OA诊疗方案,实施适宜的干预策略对OA防治具有重要意义。
《中国骨关节炎疼痛管理临床实践指南(2020年版)》指出,健康教育、体重管理、运动治疗是OA疼痛患者的基础治疗,外用NSAIDs可作为KOA疼痛的首选治疗药物,OA疼痛症状持续存在或中重度疼痛患者可以口服NSAIDs,物理治疗、度洛西汀、双醋瑞因以及中医药可作为OA疼痛患者的辅助治疗,但不推荐阿片类和氨基葡萄糖用于OA患者镇痛治疗。此外,关节腔注射糖皮质激素或透明质酸也可缓解OA疼痛(图1)[7-8]。
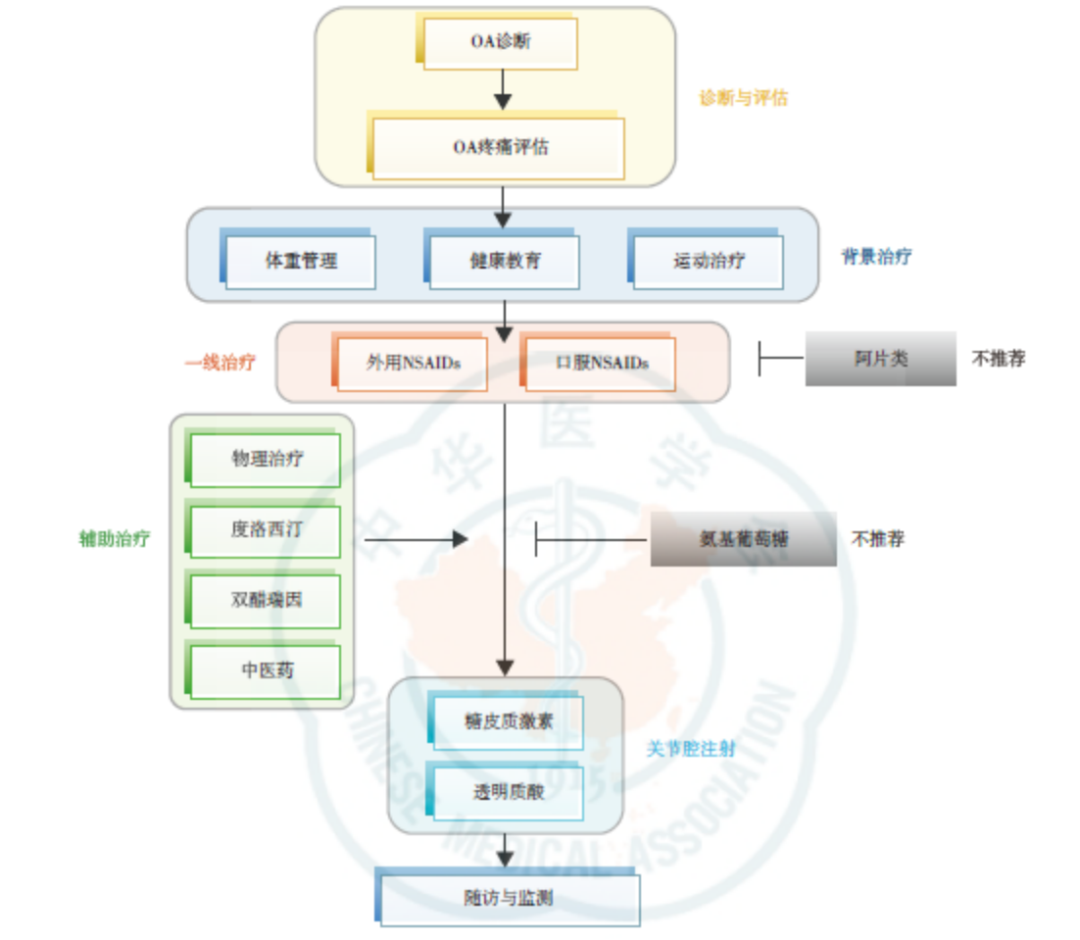
图1. OA疼痛管理实施路径图
总结
健康教育、控制体重和运动疗法是所有OA患者的基础治疗,应给予重视。外用和口服NSAIDs是OA患者的一线治疗药物,物理疗法和中医疗法对改善OA症状、缓解疼痛也有一定疗效。尽管目前已有多种治疗方式和药物,但OA是一种致残率较高的疾病,应早预防、早诊断、早治疗,以避免关节残疾。
声明:本文来源风湿免疫界,作者风湿界,仅为交流学习。内容仅代表作者个人观点,望大家理性判断及应用。













