胸廓出口综合征的诊治

胸廓出口综合征(thoracic outlet syndrome,TOS)是指由于锁骨下血管和/或臂丛神经在胸廓出口处受到卡压引起的一系列症状。胸廓出口综合征一词最早由Peet等人于1956年提出,按照临床上最常见的顺序,胸廓出口综合征可以分为神经源性(nTOS)、静脉性(vTOS)或动脉性(aTOS)分别源于臂丛神经、锁骨下静脉或锁骨下动脉的压迫导致的。若诊治不及时,患者可出现严重神经症状和手部肌肉萎缩,对日常生活工作造成严重影响。本文就胸廓出口的解剖、胸廓出口综合征的流行病学特点、病因、临床表现、影像学检查以及治疗进行简单介绍。
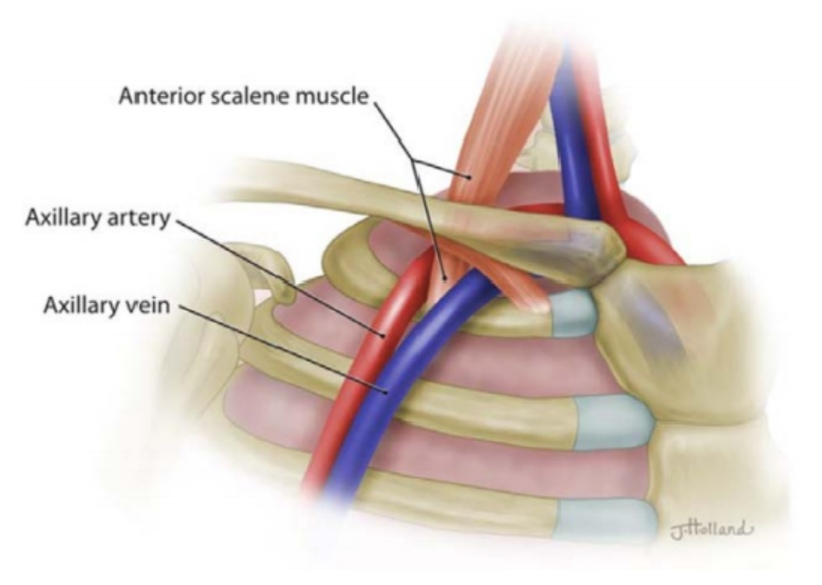
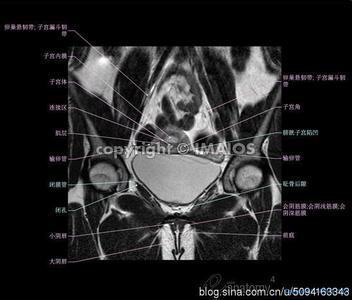
上图为胸廓出口示意图以及腋静脉、前斜角肌和腋动脉从前到后的关系。(来自参考文献1)

胸廓出口的解剖

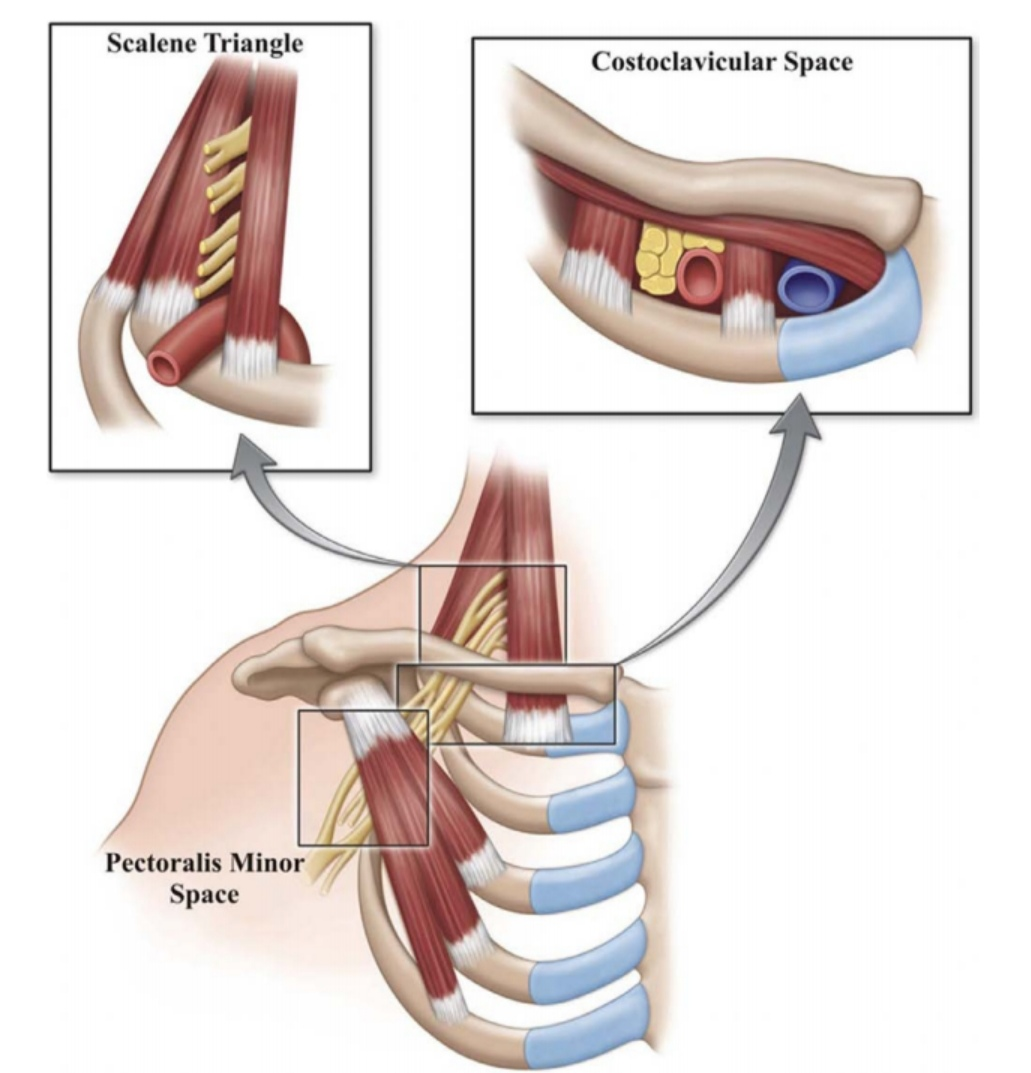
上图为臂丛神经走形示意图,展示了神经源性TOS三个可能受压的部位。(来自参考文献1)

胸廓出口综合征的流行病学特点

胸廓出口综合征临床不常见,在普通人群中的患病率为1%至2%。女性中的发病率更高,男女比例为1:3,通常诊断时的发病年龄为21~50岁。与血管源性胸廓出口综合征(包括vTOS和aTOS)相比,神经源性胸廓出口综合征更为常见,约占全部病例的90%-95%,约5%为锁骨下静脉受压,涉及动脉受压的约1%。

胸廓出口综合征的病因

胸廓出口综合征的发病机制尚不明确。胸廓出口综合征的压迫症状可能是由于重复的过顶运动、损伤和/或发育异常造成的。胸廓出口的异常可以是先天性的,也可以是后天性的,进一步细分为软组织因素(70%)或骨性因素(30%)。软组织异常包括斜角肌起点和止点的变异、斜角肌肥大或先天性韧带异常或出现束带。小斜角肌位于前中斜角肌之间,可在30%~50%的胸廓出口综合征患者中出现。与胸廓出口综合征有关的骨异常包括颈肋先天性变异、第七颈椎横突过长和锁骨畸形。骨异常引起胸廓出口综合征的最常见原因之一是颈肋压迫,高达20%的神经源性胸廓出口综合征病例仅仅是因为颈肋的存在。反复的过顶运动会导致斜角肌肥大、肿胀、出现血肿,并且会逐渐纤维化,导致神经血管束受压,比如举重运动。胸廓出口综合征的创伤性原因最常见的包括跌倒和过伸过屈(挥鞭样)损伤,这可能约占所有TOS病例的35%。锁骨中段骨折不愈合也可能导致胸廓出口受压,导致神经源性TOS。TOS的其他原因包括恶性肿瘤,如可侵犯和压迫臂丛神经的Pancoast肿瘤。
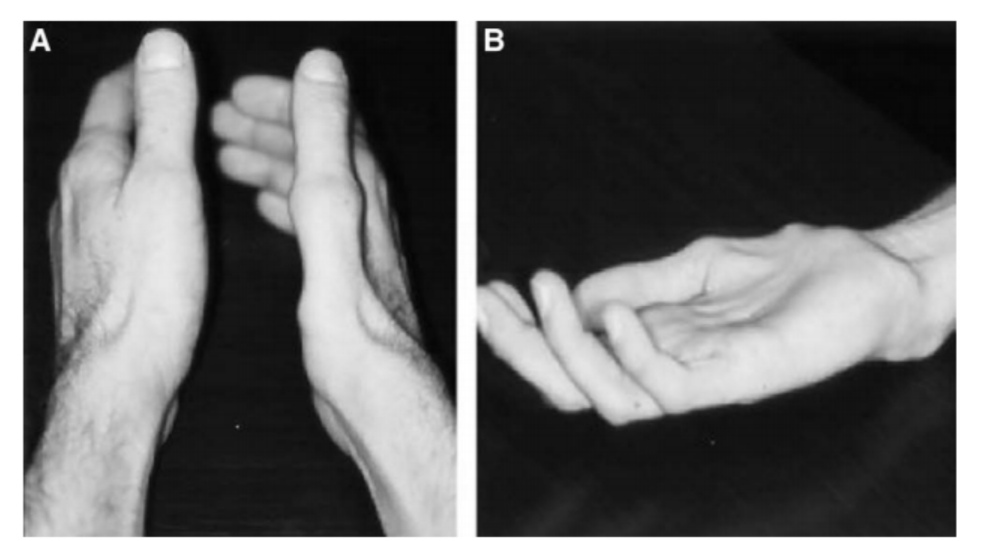

胸廓出口综合征的临床表现

由于神经、血管等在不同部位不同程度的卡压,胸廓出口综合征的临床表现呈多样化。临床医生应首先评估患者上肢是否存在单侧或双侧肿胀、发绀或苍白以及手部肌肉萎缩的迹象,特别是大、小鱼际肌。Gilliatt-Sumner手是神经源性TOS的一个特征性发现,表现为拇短展肌、小鱼际肌和骨间肌萎缩。锁骨上区的触诊可能表现为压痛、肿块、存在颈肋或其他骨骼异常。
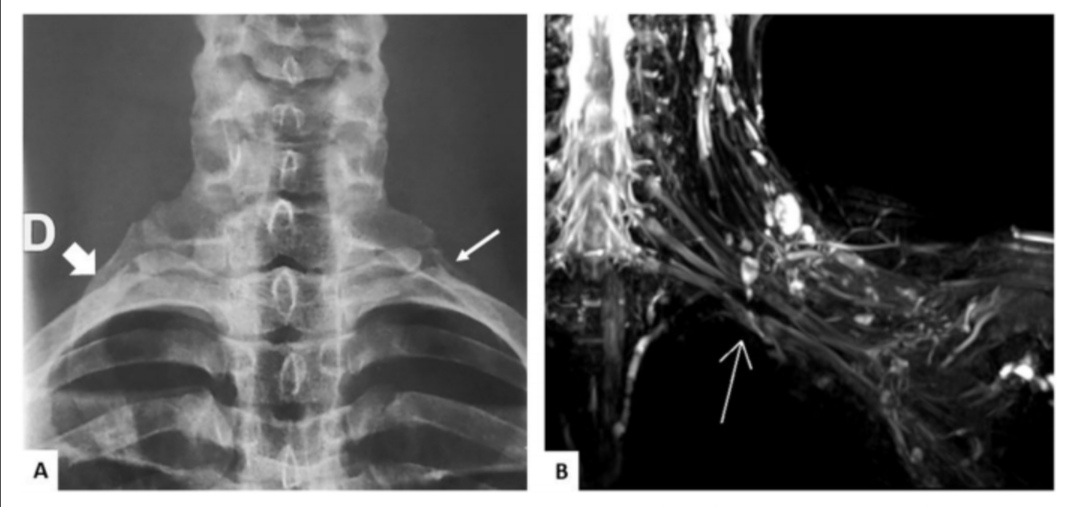
上图为胸廓出口综合征患者影像学检查图像。图A为X线片检查示双侧C7横突过长伴存在颈肋;图B为同一患者臂丛神经的MRI图像。(来自参考文献2)

胸廓出口综合征的影像学检查

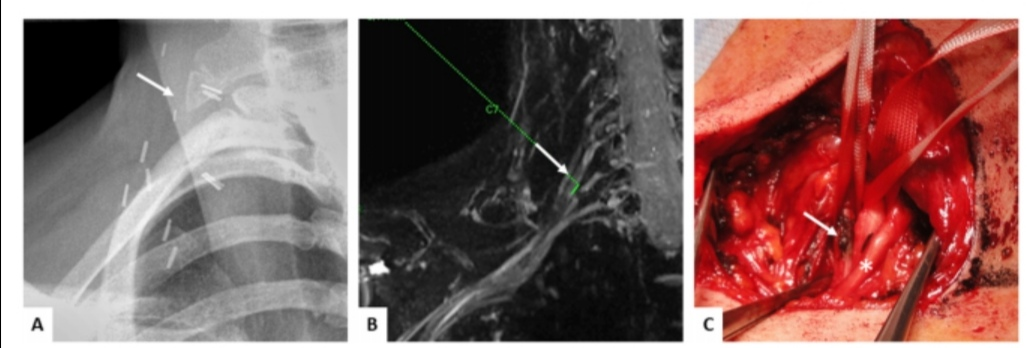
上图为一例胸廓出口综合征患者行手术治疗。图A为X线片检查示患者存在颈肋;图B示患者臂丛神经的MRI图像;图C手术术中图片示造成臂丛神经受压原因是源自颈肋的纤维带。(来自参考文献2)
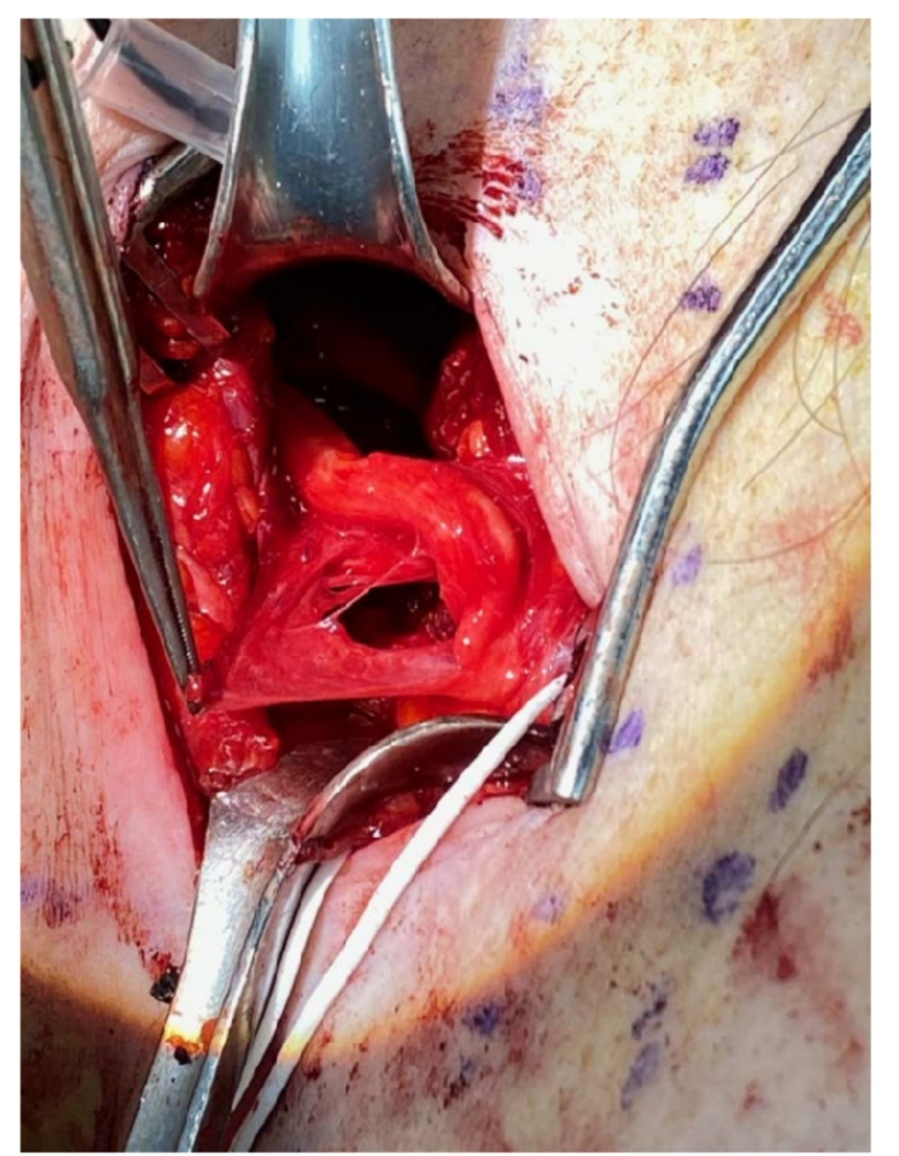
上图为行臂丛神经干和根的外部神经松解术术中图片。(来自参考文献1)

胸廓出口综合征的治疗

对于活动依赖性和/或出现间歇性症状的神经源性TOS,非手术治疗通常是首选的治疗方法,包括康复和胸廓出口特异性物理治疗,重点是有针对性的肌肉强化训练。然而,如果物理治疗不能改善症状,向前斜角肌和中斜角肌注射肉毒杆菌毒素A也可以为患者提供短期缓解。在超声引导下注射肉毒杆菌毒素A提高了治疗的有效性。对于非手术治疗症状不缓解、检查时存在肌肉萎缩或持续性神经功能障碍的患者,神经源性TOS患者的手术干预是很有必要的。TOS的常见手术方式包括斜角肌切断、颈肋切除以及第一肋切除等。胸廓出口综合征减压有三种主要的手术入路:腋下、锁骨上和后方。腋下入路可以实现第一肋骨手术和肋锁韧带切除、斜角肌切断和C7-T1神经松解术。为了更好地暴露臂丛神经、第一肋骨和周围的血管结构,许多研究建议采用锁骨上入路。有报道指出,与腋下入路相比,锁骨上技术在第一肋骨切除时具有更好的效果和更少的并发症。由于手术损伤大,术后并发症多,后入路已很少在临床使用。
声明:本文由供稿单位提供,作者Zhang Cheng,授权本平台发布,仅用于学习交流,未经授权禁止转载!