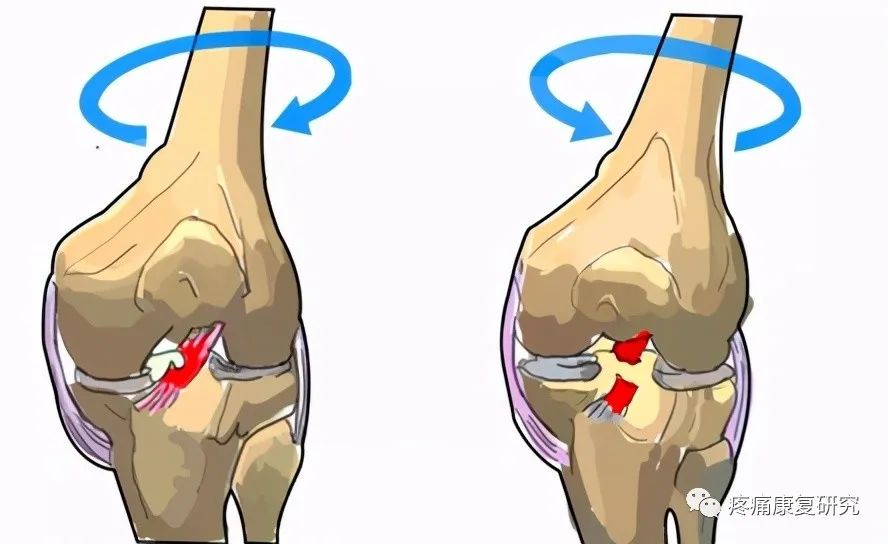
前交叉韧带,又称前十字韧带,位于膝关节内侧,是膝关节内最容易受伤的韧带,是影响膝关节稳定的重要因素。
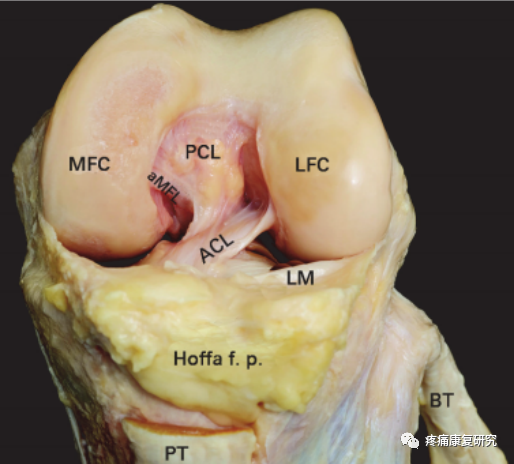
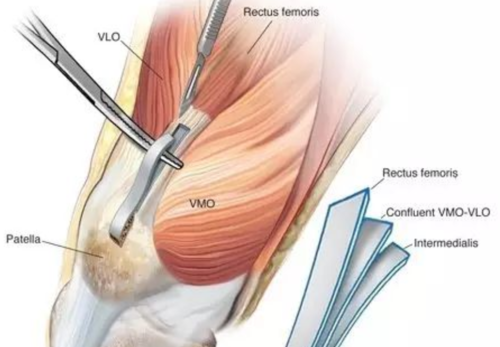
前交叉韧带(ACL)起自胫骨髁间隆起的前方,斜向后、外、上方,附于股骨外侧髁内侧面的后半部分。
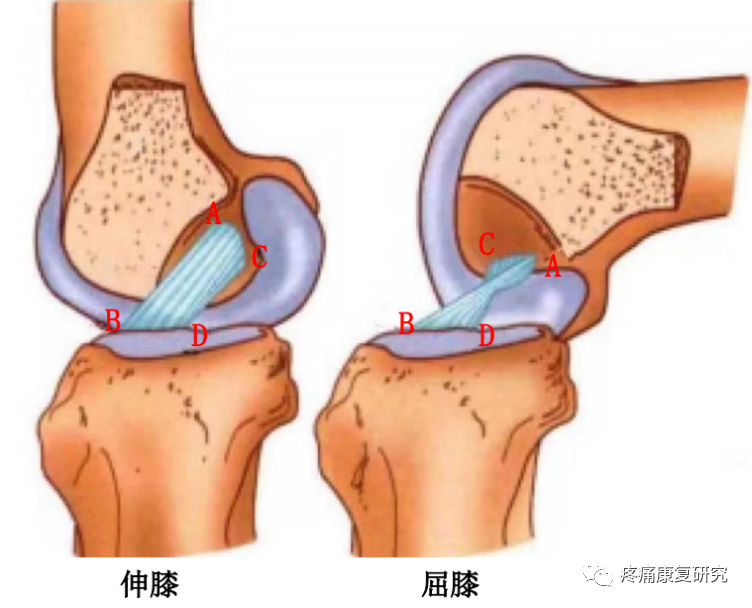
ACL根据纤维走向的不同,可大体分为前内束和后外束。前内束在屈膝时紧张,而后外束在伸膝时紧张。
ACL对于维持膝关节的稳定至关重要,主要的力学稳定功能包括:
根据受伤机制的不同,可分为接触性损伤和非接触性损伤。
是指膝关节受到外界的直接打击而导致前交叉韧带损伤,常见于运动中的撞击伤、交通事故、或者高处坠落伤等(公众号:疼痛康复研究)。
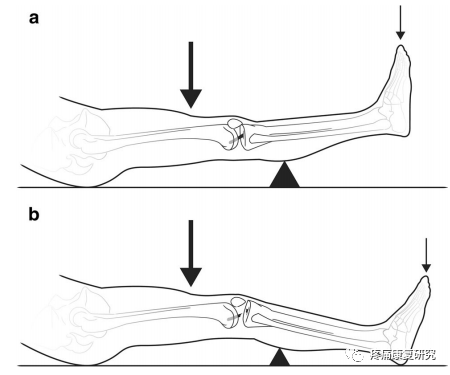
是指在跑步、跳跃等运动过程中突然减速或改变方向,膝关节突然减速、扭转和其他对关节施加剪切应力所导致的前交叉韧带损伤,常见于足球、篮球、滑雪、摔跤、网球等运动。
根据损伤程度可分为:I 度损伤、Ⅱ 度损伤和Ⅲ 度损伤。
少量韧带纤维的撕裂,韧带长度基本正常,伴局部压痛但无关节不稳。
更多韧带纤维的断裂,韧带长度改变,并伴有更重的功能丧失和关节反应,并有轻到中度的关节不稳。
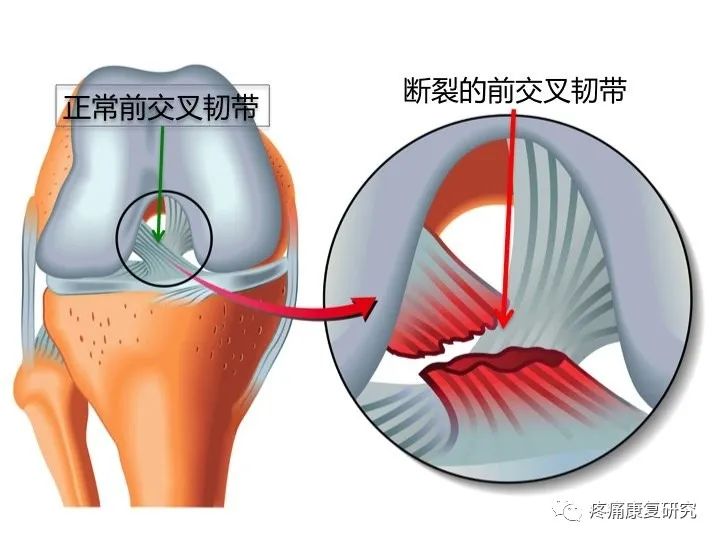
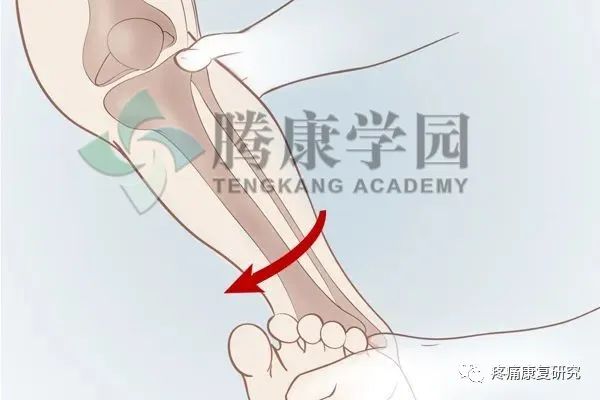
前交叉韧带损伤是由于膝关节强力过伸或强力外展时导致。
如屈膝时,外力从前向后加于股骨,或外力从后向前撞击胫骨上端,均可引起前交叉韧带断裂。
进行体育运动时很容易发生前交叉韧带损伤,比如从高处跳下膝盖受到撞击,在快速移动时突然减速并改变方向等(公众号:疼痛康复研究)。
运动前未热身或热身不充分、疲劳运动、运动时穿的鞋不合适等,极易诱发前交叉韧带损伤。
比如交通事故,驾驶员或乘客的膝关节受到猛烈的撞击时,容易发生前交叉韧带损伤。
以青少年多见,且男性明显多于女性,但是女性运动员发生率高于男性运动员。
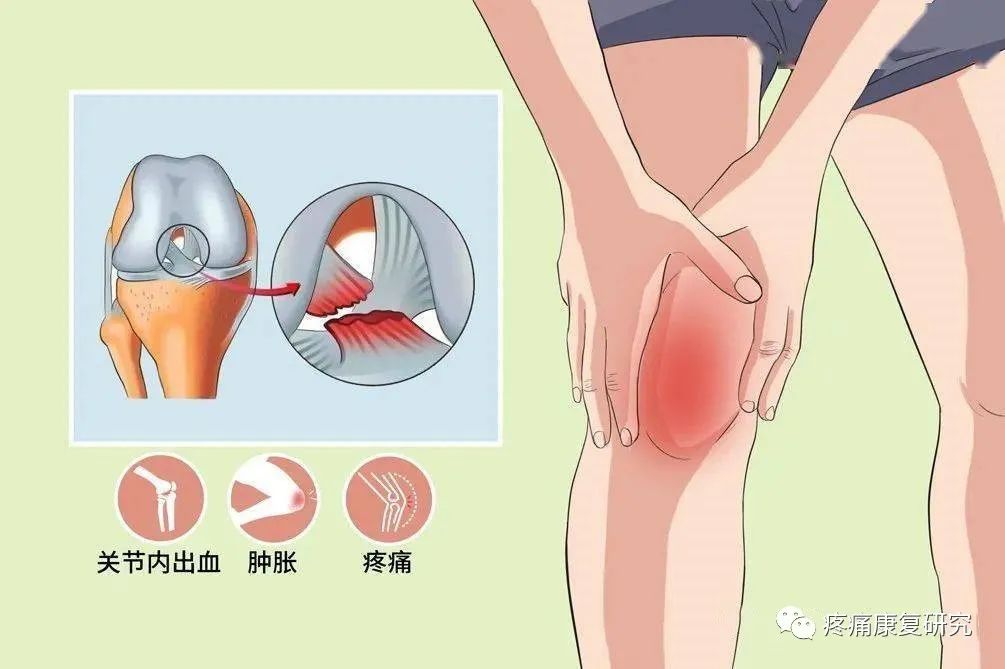
前交叉韧带损伤后会迅速导致膝关节疼痛,接着出现膝关节活动明显受限,难以继续运动或工作。
前交叉韧带损伤后膝关节迅速出现肿胀、疼痛、关节内积血。
前交叉韧带损伤使膝关节失去稳定性,出现行走不稳、关节晃动等表现,且可在肿胀、疼痛消退后持续存在。
观察患者膝关节是否有股四头肌萎缩、关节肿胀、畸形、压痛和积血积液等情况
检查者坐于患者足部用于固定患肢,嘱患者放松肌肉,双手握住胫骨上端向前牵拉,分别在中立位、内旋位和外旋位进行,根据胫骨相对于股骨迁移的程度与健侧相比较。
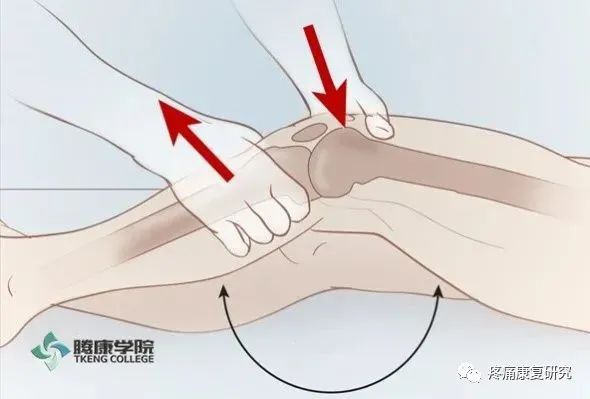
患者平卧,屈膝 15°~20°,足置于床上。检查者一手抓住患者的股骨下端,一手抓住胫骨上端做方向相反的前后推动。
但必须注意区别是否从后沉位拉回正常位,抑或确为前移。此试验原意为检测前移,以明确 ACL,尤其是有利于判断 ACL 的前内束或后外束损伤(公众号:疼痛康复研究)。
有助于医生判断前交叉韧带断裂后出现的膝关节不稳定。
患者取平卧,检查者一手抓住患者足部,另一只手对患侧小腿上段施加向外旋转的力量,同时让患者屈膝,如果医生感到错动感,则表明试验结果阳性。
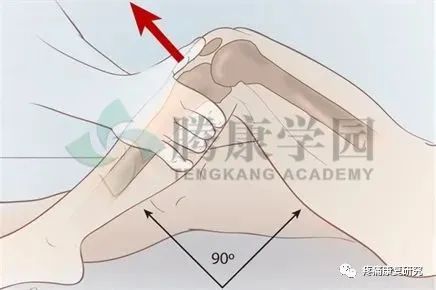
患者取平卧,膝关节伸直,一手握拳置于膝关节下中上三分之一处,另一只手轻压股骨下段,如果前交叉韧带功能完整,脚会上抬;反之,脚不能上抬。
可间接了解是否有前交叉韧带损伤,如Segond骨折能提示前交叉韧带损伤,同时能排除膝关节周围其他骨折
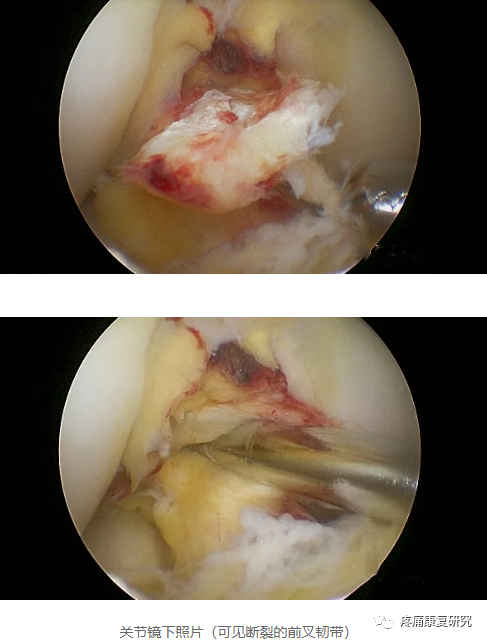
可清楚地显示前交叉韧带损伤,并可以判断其他肌肉、韧带、软骨及半月板是否合并受伤。
优点:经济、快速和无痛,但准确率低,需依靠经验丰富的超声医生。
紧急制动,严格休息:患者出现前交叉韧带损伤后要避免活动膝关节,有助于减轻膝关节的负担,避免二次伤害。
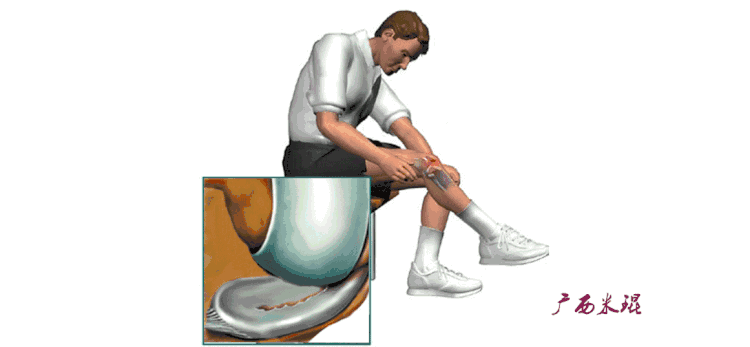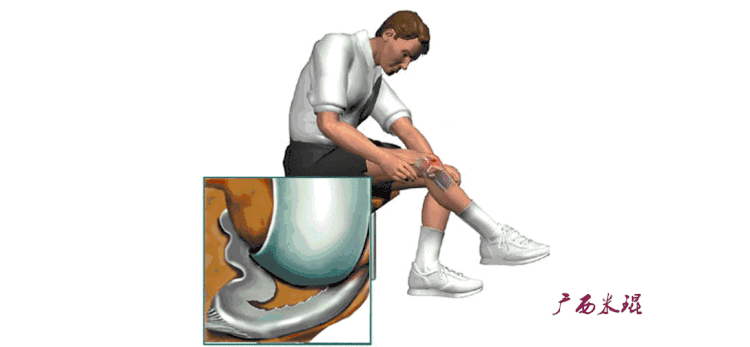
冰敷:急性前交叉韧带损伤的患者需要在医生指导下进行冰敷,通常每1~2个小时冰敷一次,每次15分钟(建议不超过20分钟,以免引起血管反射性扩张)。
加压包扎:多建议患者用弹性绷带加压包扎膝盖,有利于减轻肿胀,建议注意观察患肢远端血供以免造成缺血。
抬高患肢:医生会建议患者卧床时在脚下垫上枕头来抬高患肢高于心脏平面,可以促进下肢血液循环,减轻肿胀。
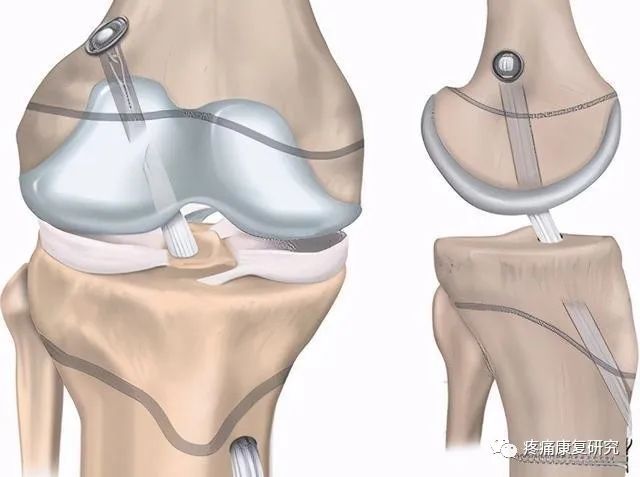
关节镜下重建前交叉韧带手术是目前治疗前交叉韧带损伤的常用手术方式。
经过及时的治疗并配合规范的康复锻炼,膝关节功能可得到最大限度的恢复,避免半月板等结构的继发性损伤。
但无论是手术治疗还是保守治疗,70%左右的患者在一年内无法恢复到损伤前的运动水平。
约50%的患者在初次损伤后的10~20年内出现骨性关节炎。
若得不到及时的治疗,患者疼痛、肿胀的症状会加剧,影响行走,前交叉韧带完全断裂的患者可能无法行走。
1.积极锻炼身体,但应选择对膝关节伤害较小的运动(例如游泳、瑜伽等),并适当增加下肢力量的练习。
-
-
运动强度适宜,做到劳逸结合,切勿疲劳运动,也要避免突然超过日常运动强度的剧烈运动。
-
-
根据运动项目的种类,选择适宜的场地、着装、运动鞋。
-
高风险运动(如篮球、足球、排球、体操、滑雪等)时可佩戴护膝等器具加以保护。
-
2.注意膝关节的保暖,避免受凉。可经常对膝关节进行按摩和热敷。
3.不长时间穿着高跟鞋,以免对膝关节造成过度的负荷。
4.身体过于肥胖症应尽量减重至正常体重范围,减轻膝关节的负荷。
声明:本文转载于<疼痛康复研究>,版权归原作者所有,仅用于学习交流,未经授权禁止转载!