
心力衰竭(简称心衰)是心血管疾病终未期常见的综合征。治疗心衰的关键是阻断神经内分泌系统,逆转心肌重塑。逆转心肌重塑的药物是治疗心衰的基石。诚然,药物治疗发挥了巨大的作用,但疗效有限。目前心衰非药物治疗取得了较多进展,本文就近年来的一些亮点作简单介绍。
心脏再同步治疗(CRT)又称为双心室起搏,目前已有充分的循证医学证据证实CRT可以改善慢性心衰病人的预后,包括缓解心衰症状,增加活动耐量,提高生活质量,降低死亡率和猝死发生率,逆转左室重构,延缓心衰进展,是治疗心衰的重要措施。
2021心脏再同步治疗慢性心力衰竭中国专家共识的CRT适应证如下表所示。

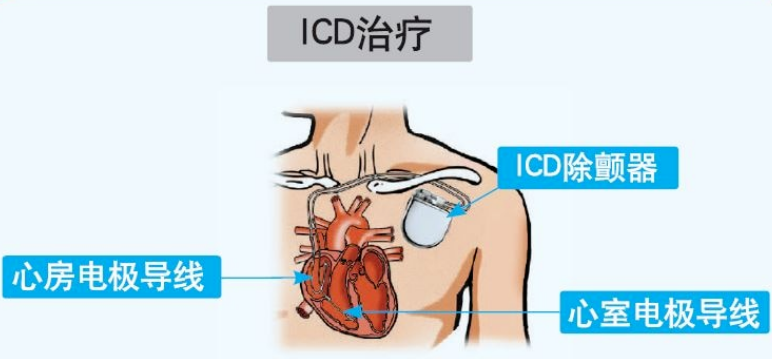
植入型心律转复除颤器(ICD)是一种能识别并及时终止恶性室性心律失常的电子装置, 它可以在十秒钟内自动识别室颤等恶性心律失常并发放电击除颤,挽救患者的生命。当出现缓慢性心律失常,它又可起搏心脏。合理使用ICD可以纠正快速性室性心律失常,减少猝死的发生率,延长患者寿命。
ACC 2022指南就心衰患者使用ICD进行心源性猝死(SCD)一级和二级预防提供以下具体建议:

CRT-D全称是心脏再同步化治疗及埋藏式心脏自动除颤器,俗称三腔起搏除颤器。同时具备了CRT(心脏再同步化治疗起搏器)和ICD(埋藏式心脏自动除颤器)的双重功能。
CRT可以保证心脏的左右心腔重新恢复同步收缩,同时减少由于心脏扩大导致的瓣膜返流,达到改善心衰症状,逆转心脏扩大的作用。ICD则可以自动识别各种室性心动过速、室性颤动等恶性快速心律失常,及时给与体内电除颤终止心动过速,抢救生命的治疗。CRT-D正是将以上两种功能合二为一,最大的特点是在治疗心力衰竭、让扩大的心脏可逆性回缩的同时,防止因为恶性心律失常导致患者猝死。
2021 ESC心脏起搏和心脏再同步治疗指南的CRT-D适应证如下表所示。

植入式心脏收缩力调节器(CCM)是一种先进的心力衰竭治疗装置,通过微创手术将刺激电极植入到患者心室,在心脏搏动的绝对不应期释放电刺激,这种电刺激不会改变患者心律,但是可以通过一系列信号通路改善心肌的生理状态,能够增强心室肌的收缩力,改善心衰患者心脏功能和临床症状。此外,近来小规模临床研究表明CCM有望降低心力衰竭患者死亡率这一硬终点事件。
CCM的适应症[4]包括:①心功能Ⅲ级(NYHA分级)的心衰患者;②经过指南建议的规范药物治疗后仍存在症状;③窦性心律;④非CRT适应证;⑤LVEF为25%~45%。
心衰(HF)和房颤(AF)有很多危险因素是共有的,HF和AF常同时存在。常理认为,HF患者恢复窦性心律(窦律)总比AF持续存在有更好的临床结果。
适应症:根据2021 ESC急/慢性心衰诊断与治疗指南[5]指出,如果在持续进行药物治疗的情况下,阵发性房颤或持续性房颤与心衰症状恶化之间仍存在明显的相关性,则应考虑导管消融以预防房颤(Ⅱa类推荐)。
主动脉瓣置换术是通过切除病变或异常的主动脉瓣膜,将人工瓣膜置入到主动脉瓣位置,从而恢复正常主动脉瓣功能。
主动脉瓣置换术的适应症[6]:
①重度主动脉瓣狭窄(AS):超声心动图示跨主动脉瓣血流速度≥4.0 m/s,或跨主动脉瓣压力差≥40 mmHg(1 mmHg=0.133 kPa),或主动脉瓣口面积<1.0 cm2,或有效主动脉瓣口面积指数<0.5cm2/m2;低流速、低压差者经多巴酚丁胺负荷试验、多普勒超声评价或者其他影像学手段评估判断为重度AS者。
②患者有症状:如气促、胸痛、晕厥,纽约心脏病协会(NYHA)心功能分级II级以上,且该症状明确为AS所致。
经导管二尖瓣缘对缘修复术是一种近年来逐渐发展起来的心脏瓣膜手术技术,它使用经皮穿刺的方式在不开胸的情况下完成瓣膜修复,相比传统的开胸手术具有手术创伤小、住院时间短、术后恢复快等优点。
2022版《经导管二尖瓣缘对缘修复术的中国专家共识》[7]中对经导管二尖瓣缘对缘修复术(TEER)的适应症如下:

是一种在左心室不能满足系统灌注需要时提供循环支持的一种机械性辅助装置。可能最终成为心脏移植最常用的替代治疗方式,生存期可达2~3年。但存在出血、血栓栓塞、感染、装置故障、费用高、植入技术要求高等缺点。
不同类别的LVAD具有不同的植入适应证、内部结构以及泵血方式,对于非住院患者的长期机械循环辅助,有以下两个指征[8]:
①作为药物治疗不能控制的终末期心力衰竭患者进行心脏移植前的过渡治疗,直至获得供体器官;
②作为因并发症或年龄过大而不能进行心脏移植的终末期收缩性心力衰竭患者的终生治疗。
声明:本文为原创内容,作者小熊,以上仅代表作者本人观点,仅用于学习交流,版权归原作者所有,转载需授权。













