心力衰竭是心血管疾病发展的严重和终末阶段,常伴有水、电解质代谢异常,其中钾离子的代谢异常最为常见。高钾血症是心力衰竭的常见并发症。
国内一项2015—2017年间在157家医院进行的流行病学调查显示,在近300万例有血钾检查记录的门诊患者中,高钾血症发生率为3.86%,而合并心力衰竭的患者高钾血症的发生率高达12.54%。
血清钾水平与临床不良事件发生风险之间呈“U”形曲线关系。血钾>5.0 mmol/L时患者死亡风险显著升高,故建议血清钾水平>5.0 mmol/L即诊断为高钾血症。
高钾血症分为急性高钾血症和慢性高钾血症。急性高钾血症是指血清钾在短时间内升高,超过5.0 mmol/L。慢性高钾血症是指在1年内高钾血症(血钾>5.0 mmol/L)反复发作。
心力衰竭患者的血清钾浓度>5.0 mmol/L则可诊断高钾血症,根据血钾升高水平分为轻度(5~5.5 mmol/L)、中度(5.6~6.0 mmol/L)和重度(>6.0 mmol/L)高钾血症。
但需除外血液采样、送检等操作不当引起溶血所致的假性高钾血症,临床有怀疑时,建议重复送检以明确诊断,以免作出错误的临床处理。
高钾血症急性发作通常需要给予急诊处理以避免发生恶性心律失常等严重并发症,包括以下处理策略。
静脉使用钙剂可作为高钾血症的急诊一线处理。
推荐10%葡萄糖酸钙10 ml稀释后缓慢静脉推注,作用时间可持续约60 min;可重复给药一次。对于留置中心静脉导管的患者,亦可选择10%氯化钙5~10 ml经中心静脉给药。钙剂的给药过程需在心电监护下完成。
02
促进细胞外的钾离子向细胞内转运
胰岛素+葡萄糖或者碳酸氢钠是常用的治疗方案。β2-肾上腺素能受体激动剂可导致心动过速、心肌耗氧量增加等不良反应,一般不用于心力衰竭患者。促进细胞外钾离子向细胞内转运的治疗并不能减轻机体总的钾负荷,疗效维持时间较短。
(1)胰岛素+葡萄糖
对合并高钾血症的心力衰竭患者,通常一次性给予胰岛素10 U,随后立即给予50%葡萄糖溶液50 ml静脉推注。当患者血糖高于13.9 mmol/L时,可仅予胰岛素治疗。
一般情况下,胰岛素可在20 min内起效,有效作用时间可持续4~6 h。执行该方案治疗后6 h内需常规监测患者血糖水平。
(2)碳酸氢钠
通常予碳酸氢钠150~250 ml 缓慢静脉滴注,效果可持续约2 h。仅推荐用于液体负荷控制达标且合并严重代谢性酸中毒的心力衰竭患者。
主要包括排钾利尿剂、阳离子交换树脂、新型钾离子结合剂和血液净化治疗。
(1)排钾利尿剂
主要包括袢利尿剂(如呋塞米、托拉塞米等)和噻嗪类利尿剂(如氢氯噻嗪)。袢利尿剂的排钾效果强于噻嗪类利尿剂。
-
治疗效果
袢利尿剂:静脉给药>口服
袢利尿剂+噻嗪类利尿剂>单药
使用利尿剂的前提是患者肾功能较好,无血容量不足。否则疗效不佳,且可能加重病情。
(2)阳离子交换树脂
主要包括聚苯乙烯磺酸钠(SPS)、聚苯乙烯磺酸钙(CPS)。该类药主要在结肠起作用,故口服给药后起效较慢。SPS和CPS对钾离子选择性差,还可吸附钙、镁等其他阳离子,易导致电解质紊乱。
(3)新型钾离子结合剂包括环硅酸锆钠(SZC)和Patiromer
(4)血液净化治疗
-
血液透析是清除体内钾离子最高效的方法。
血液透析适用于血钾持续>6 mmol/L或心电图存在异常,且药物治疗效果差的患者,尤其适用于同时合并水负荷过重的心力衰竭患者。血液透析不但可以清除钾离子,也可以清除体内过多的水分。
-
连续性肾脏替代治疗(CRRT):但是如果患者血流动力学不稳定,CRRT可能是更为稳妥的选择。
CRRT对血流动力学影响较小,其中的连续性静脉-静脉血液滤过(CVVH)治疗模式既可以缓慢清除体内多余水分和代谢废物,又能保持电解质平衡,对于顽固性心力衰竭合并高钾血症具有良好的疗效。
-
腹膜透析
腹膜透析对钾离子的清除效率不及血液透析,但腹膜透析可以在较长时间内持续清除体内钾离子和水分,对血流动力学影响较小。腹膜透析在急性高钾血症的治疗中主要用于需要血液透析降钾但血管通路建立困难的患者。
急性高钾血症的处理流程详见图1 。
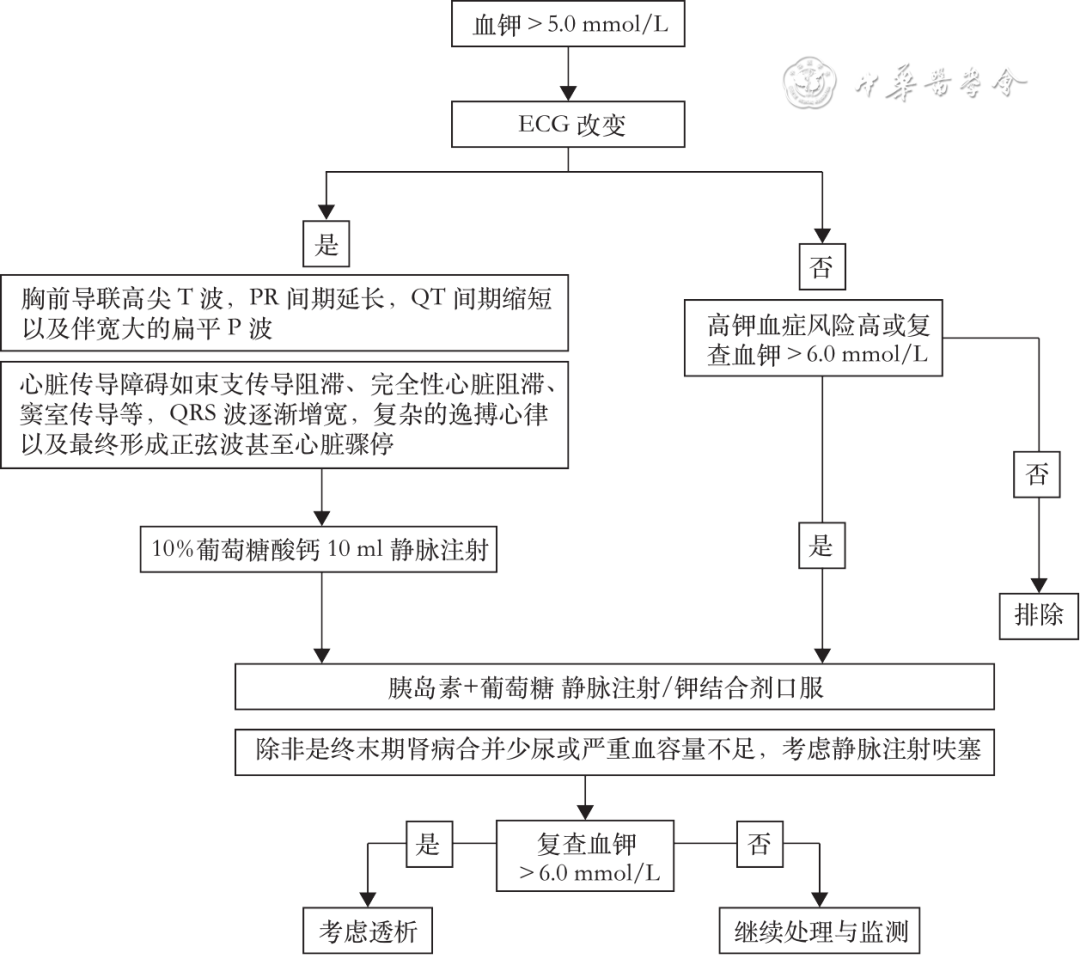
图1 急性高钾血症的处理流程
对于血钾>5.0 mmol/L的患者,以及血钾虽然降至正常范围但导致高钾的因素无法纠正的患者(慢性高钾血症患者),应适当限制高钾食物的摄入,禁用含钾的“低钠盐”及其他调味品,限制橘、橙、土豆、西红柿等高钾果蔬的摄入。含钾高的蔬菜在烹饪前应充分浸泡或焯水以去除钾离子。
但是食物中普遍含钾,严格低钾饮食执行难度大,依从性差。且可能导致膳食纤维和多种营养素摄入不足。不建议过分严格地执行低钾饮食,而是应该长期口服降钾药物维持血钾稳定。
声明:本文转载于<中国医学论坛报今日循环>,综合整理自《中国心力衰竭患者高钾血症管理专家共识》,仅用于学习交流,版权归原作者所有。