前 言
股骨头坏死2期最常用的手术方式是微创植骨术,植骨方式有多种:曾经红极一时的钽棒已经退出江湖好多年;应用时间较长,或者说经得住历史检验的植骨材料当属陶瓷骨、自体/异体腓骨(受某案件的影响,以后腓骨移植大概率都要取之于斯用之于斯了)。
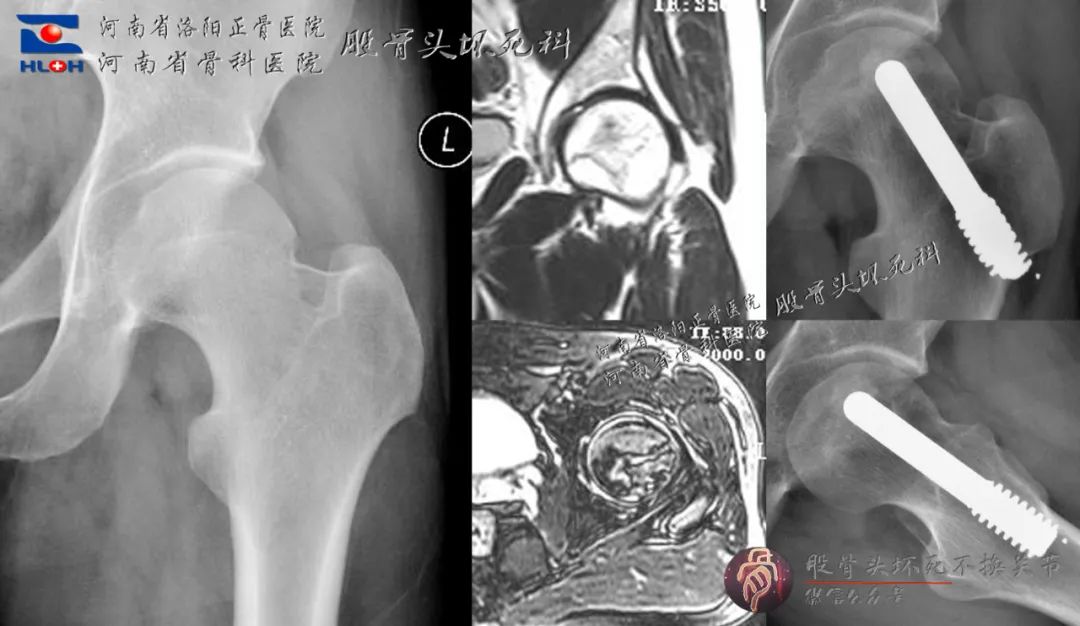
曾经的钽棒植入术
各地骨科中心对植骨适应症的争论比较少,但在植骨时机、植骨方式、植骨细节、术后康复等方面则百家争鸣。
下图是两种方法微创植骨的简洁对照:
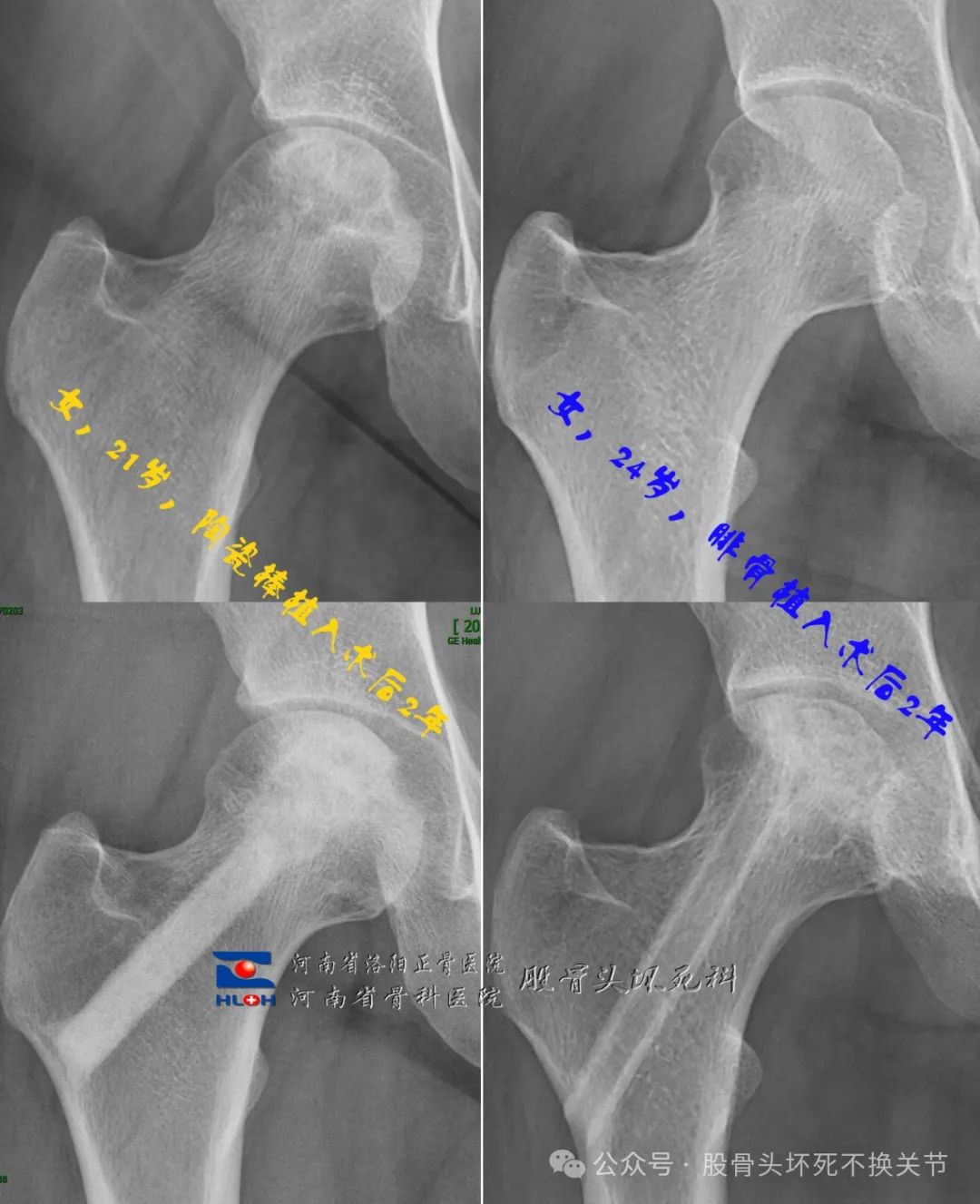
前者陶瓷棒,后者异体腓骨
凭直觉不用思考,绝大多数人都会认为自体骨好,自己的骨头嘛,不会排斥、生长能力强。但取骨会造成供区较大创伤,甚至并发腓总神经损伤;血管吻合的腓骨移植,术后卧床3~6个月会让很多人望而生畏。当然,以前很多医生/病人会选择异体腓骨,就不需要在自己小腿上搞个刀口了,但会增加约2万元的腓骨费用。
但容易忽略的一点,限于股骨头局部血供的特殊性,自体骨更容易发生骨吸收,而陶瓷骨则不会。

2023影响因子:18.0,中科院1区TOP期刊
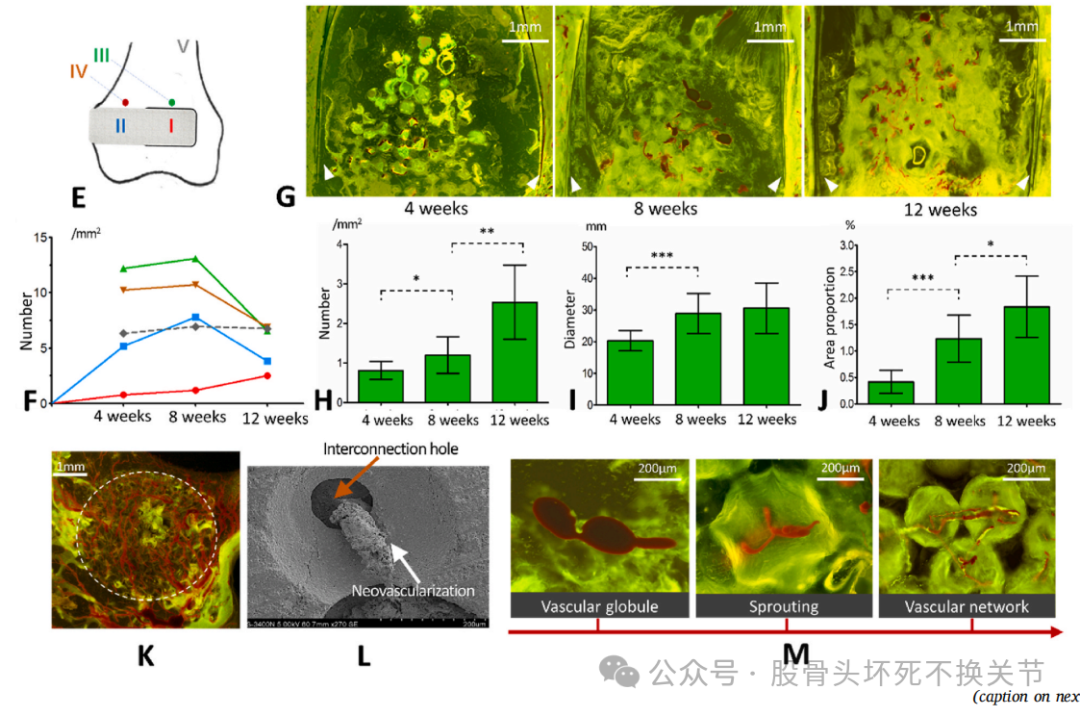
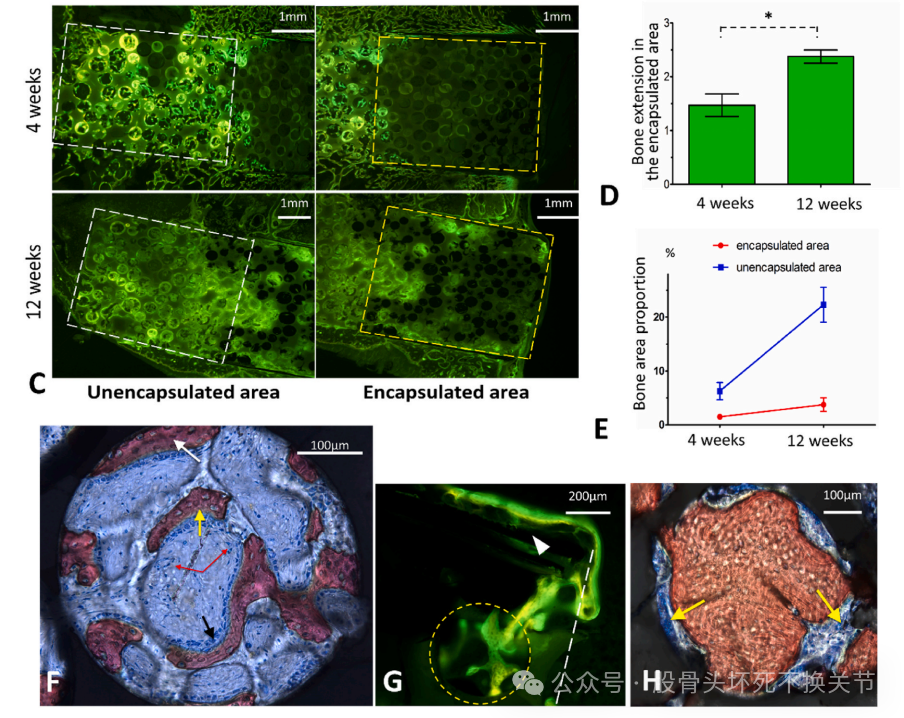
骨再生与新血管生成的实验结果
陶瓷骨是一个很好的生物替代,已经有大量的研究证实,陶瓷骨植入人体后毛细血管很快就能爬行、骨钙化,直至与自己的股骨头融为一体。当然,陶瓷骨还有一个很大的优点,因为生产过程是上千度高温熔炼,成分是无机物,所以发生排斥反应、感染的可能性几乎为零。缺点就是需要花钱,近年陶瓷棒单价已经从1万元降至2000元,足以全方位暴打异体/自体腓骨。另外,由于不涉及到血管吻合,无需制动卧床,术后次日即可下地行走。
最最最关键的是,看疗效,毕竟很多病人看病可以不考虑费用。
我们找到两个性别相同、年龄相仿、均是长期应用激素(病例A:球后视神经炎、病例B:急进性肾小球肾炎)、病情(ARCO2期)都极其相似的病例,一起来看:
病例分享
病例A:
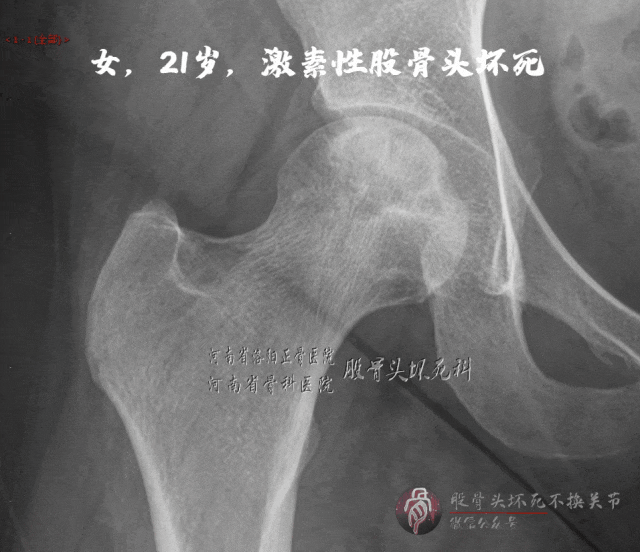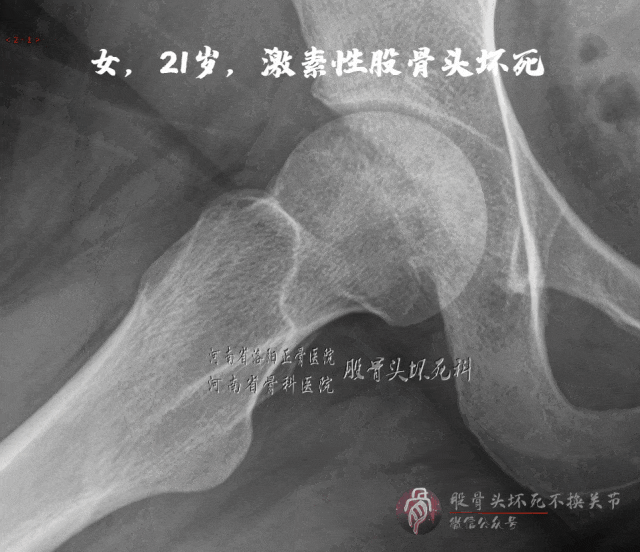
X线可见局部骨密度下降
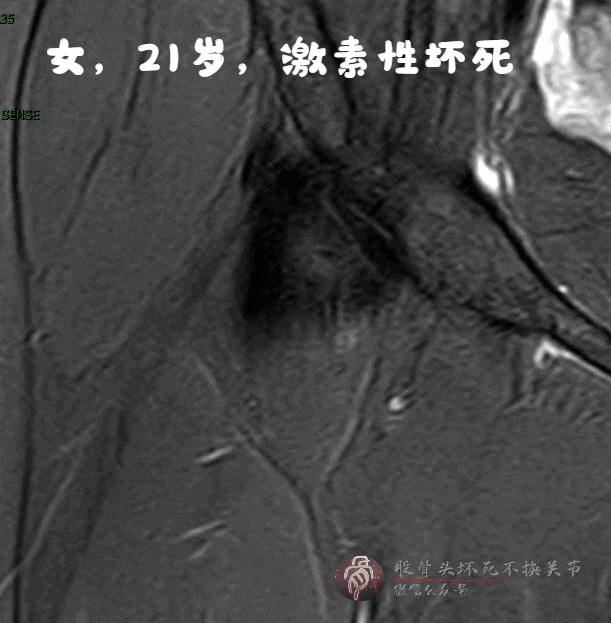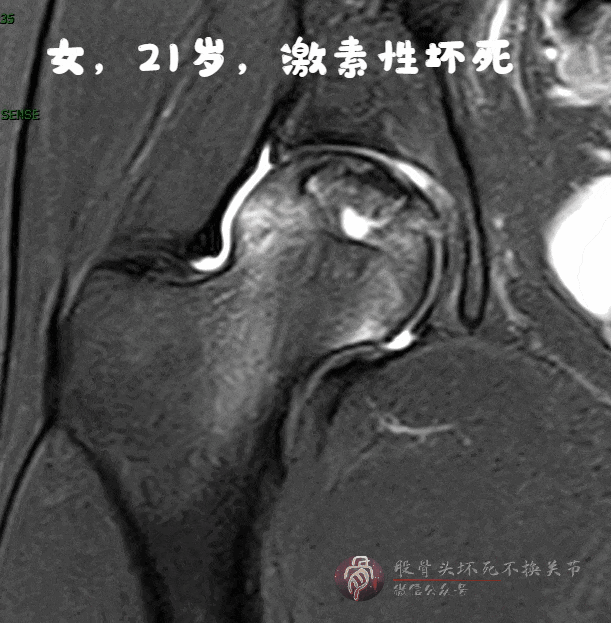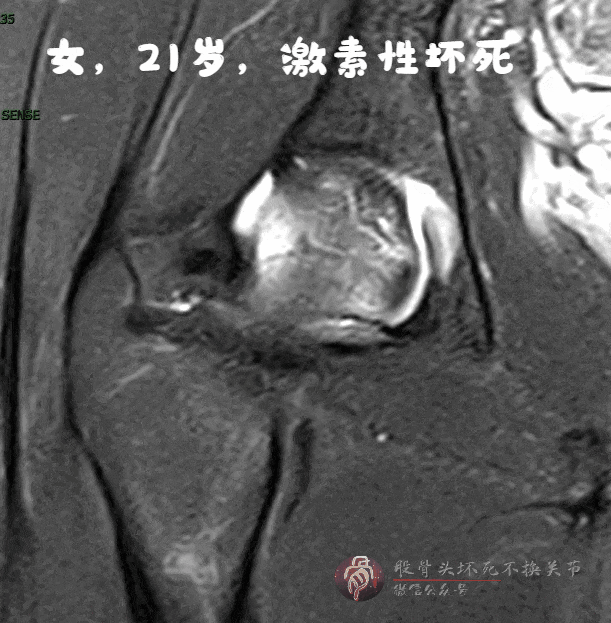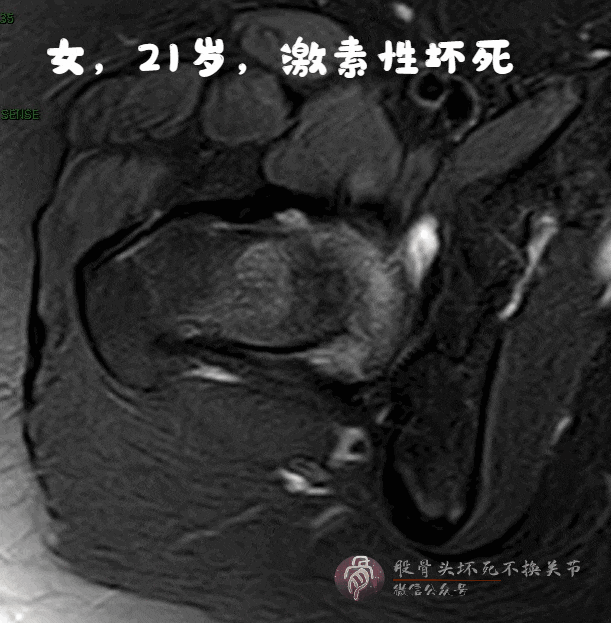
磁共振:骨髓水肿、空洞、关节积液
这是术后两年:
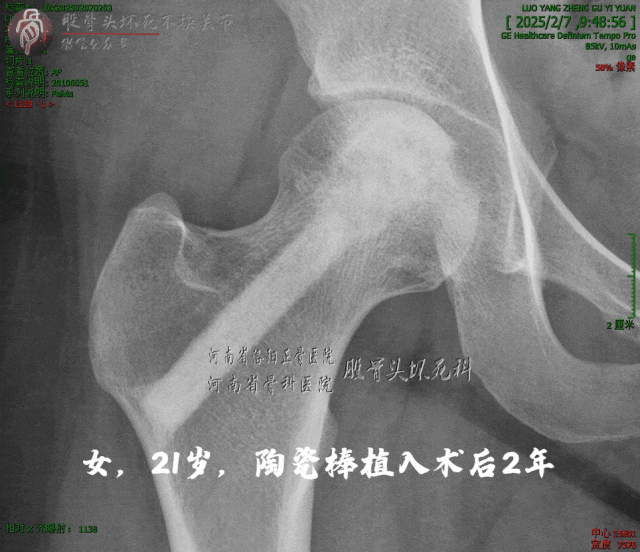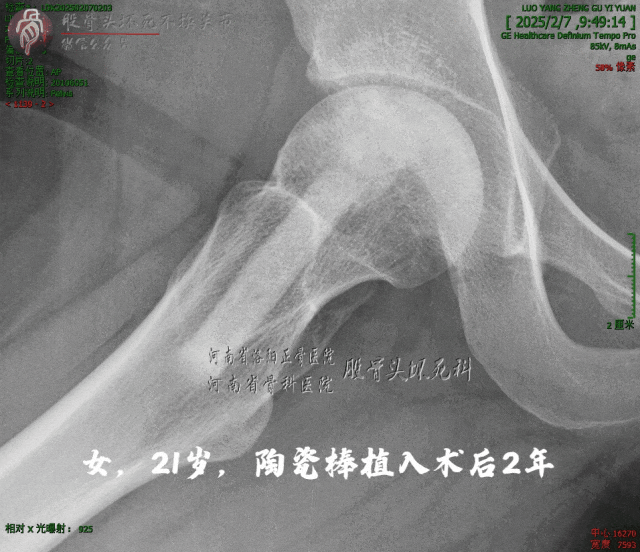
陶瓷骨与周围骨床浑然天成
两年考验期圆满结束,无需特殊治疗,定期每年拍片复查即可。
病例B:
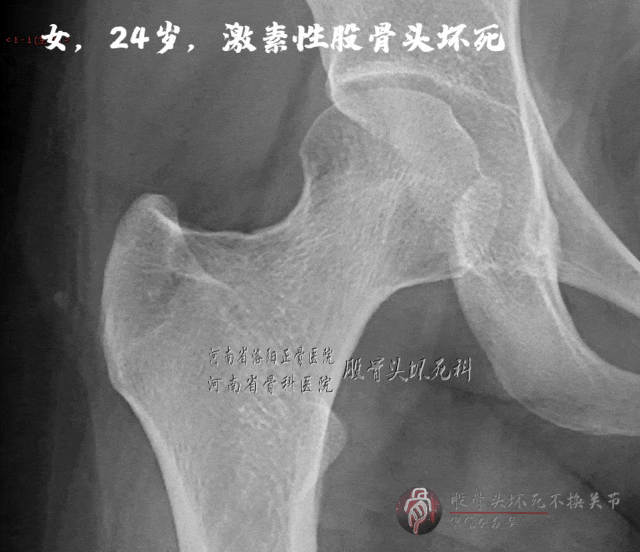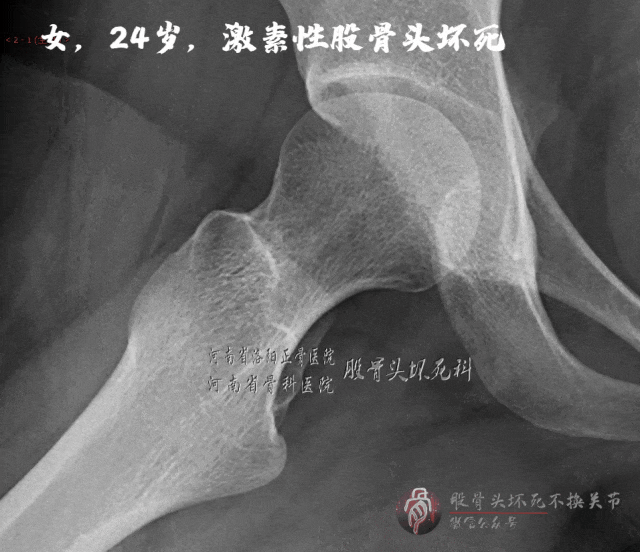
X线片未见明显骨密度下降
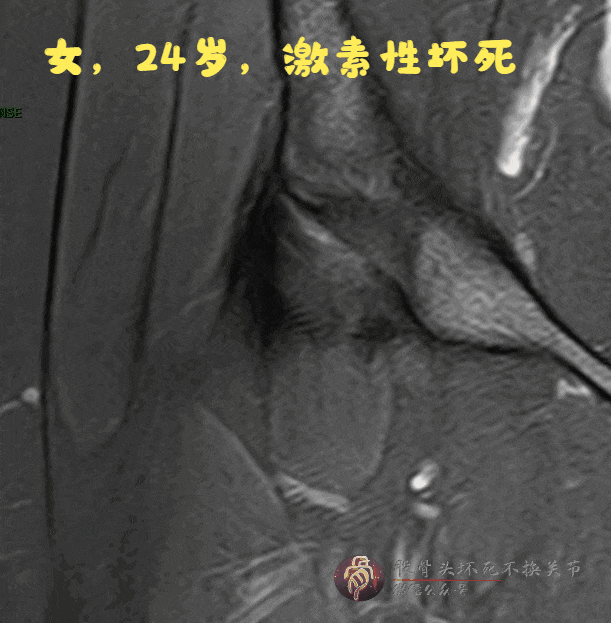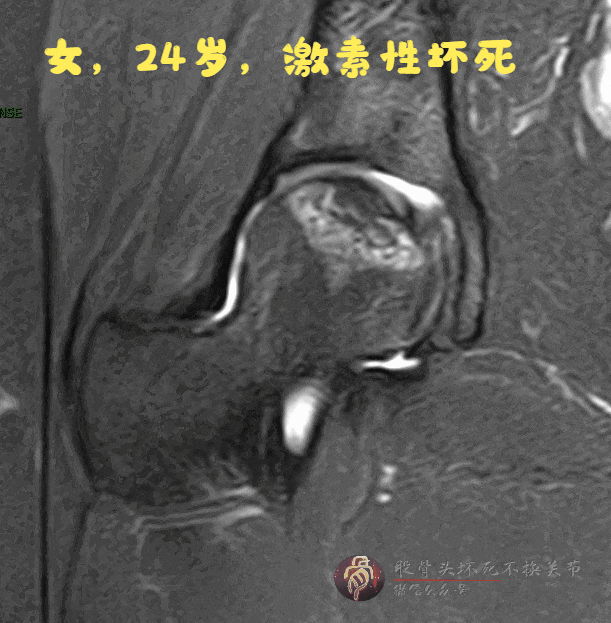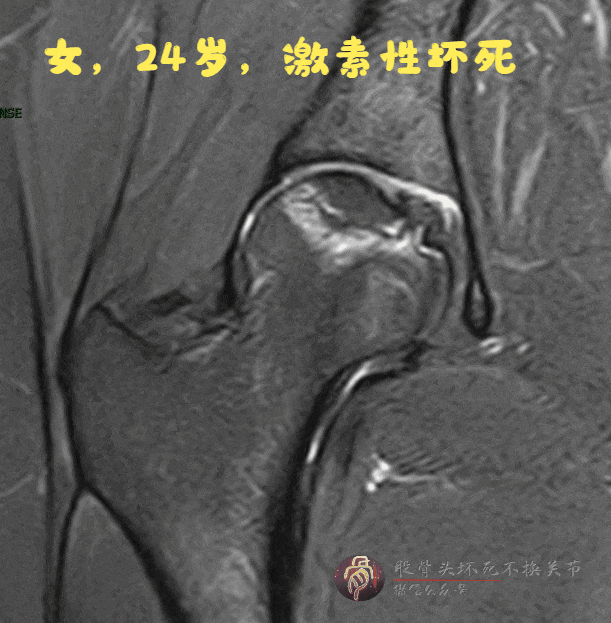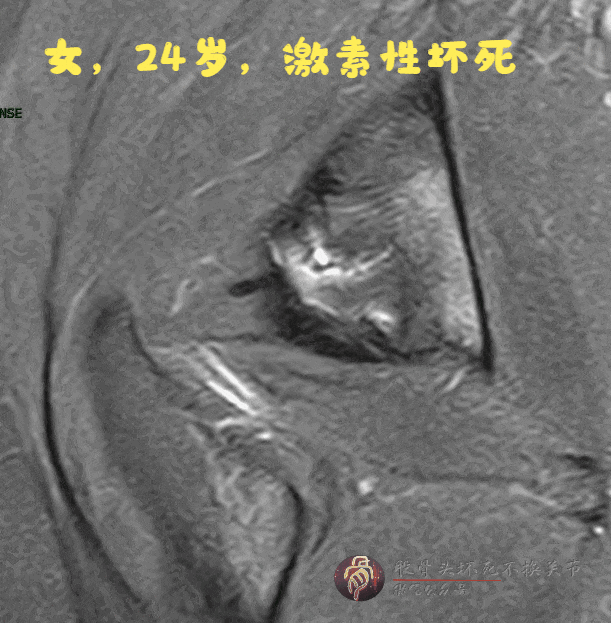
磁共振:双线征,无骨髓水肿、关节积液
按理说,这个病例比前者确诊还早,病情也相对更轻些,但结果令人唏嘘。病人在京城某医院手术,治疗费用是病例A的2~3倍。术后资料太多,为避免浪费时间,咱只看术后2年的X线片:
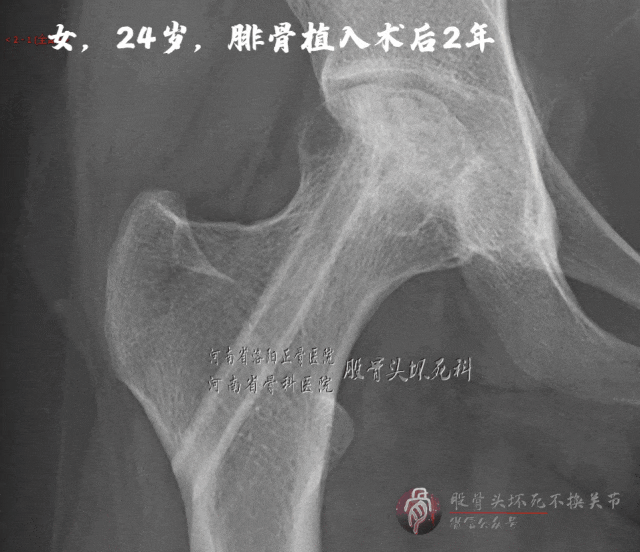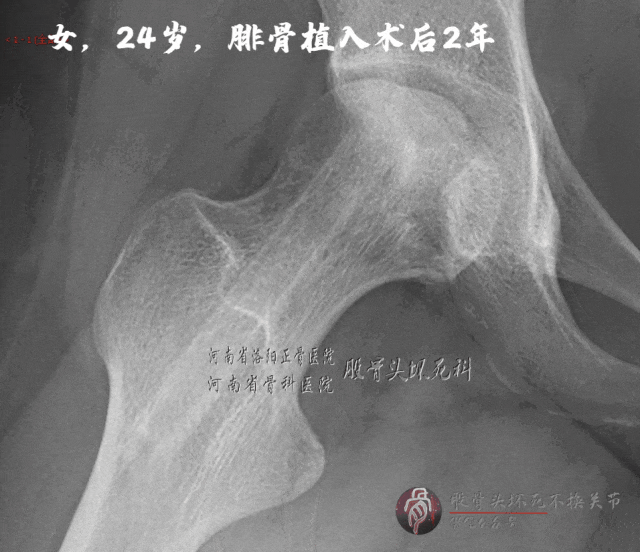
植骨区基本修复,但关节面下的软骨下骨仍存在微小裂隙,关节面轻微塌陷,病人存在疼痛感。
股骨头坏死患者往往心急如焚,尤其是20岁出头的年轻人,可能尚在读书,或刚刚参加工作,急于治疗彻底的心情着实可以理解。
但有些情况就来了,忽视了本病的复杂性和长期性,以为多花点钱就能痊愈更快些,事实上,多点耐心倒反而能更快些。
任何时候,医者需要保持冷静,不被外界因素干扰,客观分析病情,采取最合适的治疗措施,才能取得最大效果。
买东西讲究一分价钱一分货,但看病不是,花钱多可不一定就有相应的结果。
股骨头坏死植骨
ARCO Ⅱ期 / Ficat Ⅱ期股骨头坏死常采用病灶清除微创植骨修复,其治疗效果需结合病情、手术方式及术后管理综合评估。
1. 适应症与手术效果
适用人群:主要针对ARCOⅠ-Ⅱ期或塌陷小于2cm的ⅢB期患者,尤其是年轻、股骨头外形尚完整且坏死区域未累及主要负重区的患者。
治疗效果:
-
短期疗效显著:多数早期患者术后疼痛明显缓解,关节功能改善,Harris评分显著提高。
-
植骨支撑作用:通过清除死骨改善血运,并植入自体骨、异体骨或人工骨,可重建股骨头内部骨支撑,促进骨修复,延缓塌陷进程。
-
长期保髋效果:若术后严格循序负重并配合康复,部分患者可推迟甚至避免髋关节置换。
2. 手术方式与技术差异
-
髓芯减压+打压植骨:通过微创钻孔减压降低骨内压,清除坏死骨后植入骨材料(陶瓷棒、腓骨、空心钉等)。优点是创伤小(切口约2cm)、恢复快,适用于病灶范围较局限的Ⅱ期患者。
-
带血管蒂骨瓣移植:需结合显微外科技术,移植带血供的骨组织,促进血运重建。成功率可能较高,创伤大,术后需长期免负重(6个月~1年),和不带血运的骨移植争论较大。
-
髋关节外科脱位术:针对更复杂的ⅢA/B期病例,通过脱位髋关节彻底清除坏死区,植骨更充分,但创伤较大,需严格筛选患者。
-
需要强调的是,方法只是手段,并不能和疗效划等号。
3. 影响因素与局限性
-
坏死范围与位置:若坏死面积超过股骨头50%或累及外侧负重区,植骨效果可能受限,塌陷风险较高。 -
术后并发症:感染、骨吸收等。 -
患者依从性:术后需严格避免负重3~6个月,配合药物、物理治疗,定期复查。
4. 结论与建议
-
术前评估:通过MRI、CT明确坏死范围及软骨状态,选择个体化术式。 -
术后管理:规范康复训练,定期影像学随访,监测植骨愈合及股骨头形态。 -
综合治疗:可结合中药、冲击波等疗法促进血运重建。
若患者病情进展较快或术后出现塌陷,需及时转为关节置换等其他方案。













