Pilon骨折是胫骨远端负重关节部分的严重损伤。骨折的严重程度以及伴随的软组织损伤常常被低估,这可能导致严重的并发症,不仅会对治疗结果产生负面影响,还会使治疗过程漫长且费用高昂。本文将概述Pilon骨折的标准化治疗方法和手术策略。
Pilon骨折依据广泛应用的AO/OTA分型系统进行描述,占所有小腿骨折的 1%-10%。男性发病率较高(57%-65%),呈双峰分布,发病高峰年龄为25岁和50岁。这类骨折属于踝关节最严重的损伤之一,可能导致不理想的治疗结果,在创伤外科日常工作中仍然是一个复杂且棘手的问题。
原则上,Pilon骨折主要有两种损伤机制。一种是低能量创伤(如平地简单摔倒)导致的扭转骨折,轴向作用力较小。这类骨折形式对软组织的损伤较小,粉碎区域也相对不明显。与之相反,由交通事故或高处坠落等高能量创伤合并轴向作用力,会导致胫骨远端关节面严重撞击,因为距骨就像一个冲头被压入胫骨平台。骨折模式和粉碎区域的范围因作用力向量(轴向和旋转方向)以及受伤时足部的位置而异。根据定义,累及负重关节面和相邻干骺端的骨折线是Pilon骨折的必要特征,而伴随的腓骨骨折则不是必需的,在70%-90%的病例中存在。由于创伤能量不仅会破坏骨骼结构,还会严重损害周围软组织,因此充分认识到合理的软组织管理的重要性,在近年来对治疗流程产生了重大影响。
标准的X线检查包括踝关节的正位和侧位片,应始终作为影像学诊断的第一步。随着CT技术和三维重建技术的发展,人们对复杂骨折模式的理解有了显著提高。这种先进的影像学方法在许多创伤中心已成为常规检查手段,对于制定Pilon骨折的最终手术策略至关重要。不过,CT检查的时机存在争议。应在进行充分的初步稳定(通常通过应用外固定器实现)后再进行CT检查。因此,始终遵循预先确定的流程:固定(Span)、扫描(Scan)、计划(Plan) 。
复杂Pilon骨折的CT分析通常会显示一条主要骨折线,从腓骨切迹发出,在内踝前方和后方穿出。这就定义了3个主要骨折块:前侧骨折块、内侧骨折块和后侧骨折块。次要骨折分支会导致中间骨折块的出现,使整个骨折模式变得尤为复杂。粉碎区域通常位于中央通道(由轴向作用力所致)以及胫骨远端关节面前外侧四分之一区域(由于受伤时距骨向前移位)。
通过分析CT扫描图像,可以识别粉碎区域、倾斜或嵌插的关节骨折块,并推断出原始的作用力向量(内翻、外翻、过伸、过屈)。据此可以制定手术策略,而局部软组织状况极为重要,应纳入每一项手术策略的考量范围。原则上将骨折模式分为以下3种主要类型:腓骨完整时胫骨的轴向压缩;胫骨内翻畸形,伴有外侧牵张力和内侧压缩力;胫骨外翻畸形,伴有外侧压缩力。
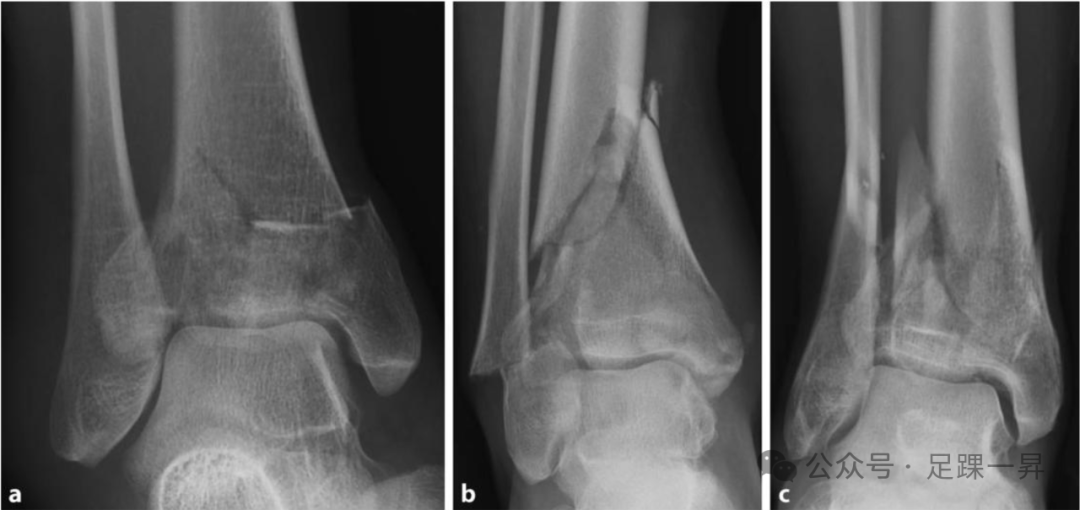 图a 腓骨完整时胫骨的轴向压缩。图b 胫骨内翻畸形,伴有外侧牵张力和内侧压缩力。图c 胫骨外翻畸形,伴有外侧压缩力。
图a 腓骨完整时胫骨的轴向压缩。图b 胫骨内翻畸形,伴有外侧牵张力和内侧压缩力。图c 胫骨外翻畸形,伴有外侧压缩力。
在某些骨折模式中,前外侧骨折块需要特别关注。原则上,完整的下胫腓前韧带将该骨折块与腓骨远端相连。如果伴随的简单腓骨骨折在长度方面得到解剖复位和固定,前外侧骨折块会通过韧带牵引(几乎)自动回到解剖位置。类似地,对于存在的后外侧骨折块(若有),在下胫腓后韧带完整的情况下,也遵循同样的原理。这种认识对于手术策略至关重要。
胫后肌腱通过胫骨后内侧表面的骨槽走行。由于大多数情况下主要骨折线在该区域附近穿出,有时软组织会嵌入骨折处。在选择手术入路时,尤其需要考虑这一点,因为通常需要对嵌入的肌腱进行直接处理。
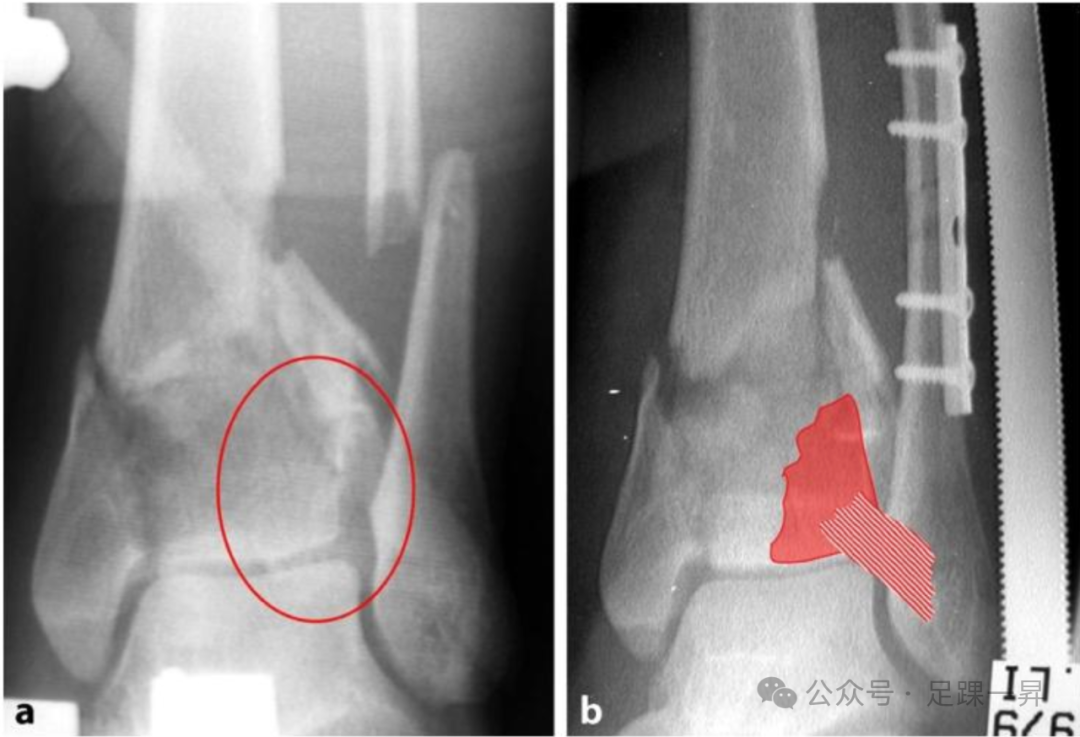
图示“先固定腓骨” 原则。图a X线片显示Pilon骨折伴简单腓骨骨折和脱位的前外侧关节骨折块(红色椭圆)。图b 重建腓骨的正确长度、轴线和旋转后,前外侧骨折块(红色区域)通过完整的胫腓前韧带(红色条纹区域)接近其解剖位置复位。
手术目标
根据关节骨折的基本治疗原则,手术治疗的目标是实现关节的解剖复位,随后至少对关节部分进行绝对稳定的内固定,这通过切开复位内固定来实现。干骺端骨折范围,特别是存在粉碎区域时,通常采用微创技术,使用钢板进行固定(微创钢板内固定术,minimal invasive plate osteosynthesis, MIPO) ;MIPO 提供相对稳定的固定,并遵循功能导向的复位目标(正确的轴线、长度和旋转)。微创手术的明显优势在于保护骨折区域周围已受损的软组织,从而可以将术后伤口愈合问题降至最低。
手术策略
1969年,Rüedi和Allgöwer首次描述了固定Pilon骨折的四个循序渐进的原则。尽管这些原则在近年来略有修改,但在大多数情况下仍然有效。

胫骨关节面重建
需要精确分析关节骨折区域以及距骨的位置。如果关节面为多块骨折且存在嵌插,相对的距骨关节面可作为参考和支撑,以便使用距骨作为模板,从中心向周边逐步重建胫骨关节面。在这一步骤之前,确保距骨与重建(或完整)的腓骨长度合适,并且在胫骨骨干下方良好居中,这一点至关重要。否则,会导致胫骨关节面复位不良。
对于C型骨折,必须根据骨折模式制定差异化的关节重建策略。原则上,可以区分以下两种手术策略:
将C型骨折转变为B型骨折:如果存在一个较大的负重骨折块,且该骨折块与完整的干骺端/骨干区域有直接且简单的延伸,最好将C型骨折转变为B型骨折,方法是先复位该负重骨折块,并将其固定在完整的骨干上。随后,完成关节面的进一步解剖复位,并用相应的植入物稳定整个结构。这种策略适用于那些能够将较大的负重骨折块复位到骨干上,并获得良好骨参照的骨折模式。
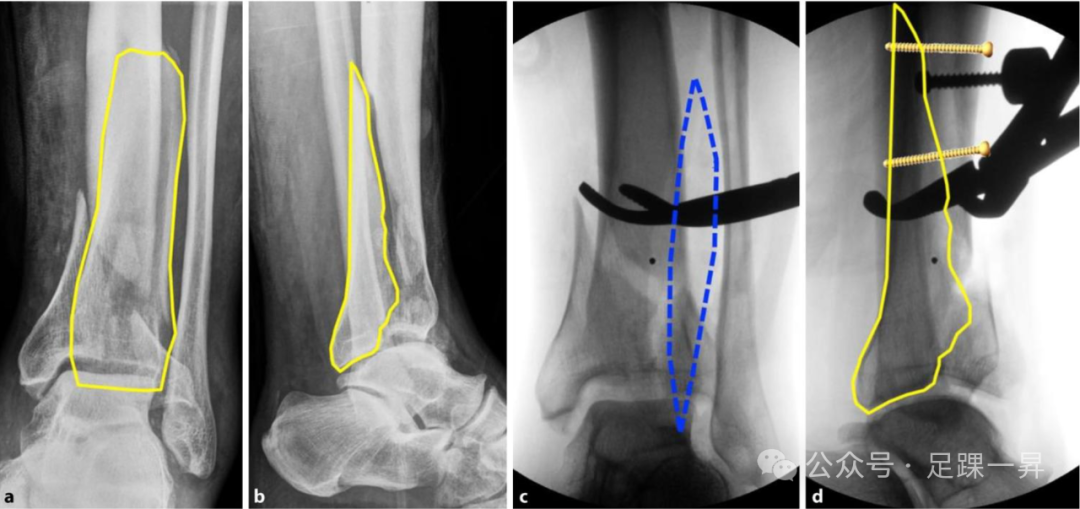
骨移植
特别是在高能量损伤模式下,关节面复位后,干骺端通常会留下明显的缺损区域。骨移植是一种有价值的辅助手段,可额外支撑关节骨折块,防止继发性复位丢失。我们更倾向于使用自体松质骨或取自同侧髂嵴或同侧胫骨近端的自体骨屑,因为它们具有最佳的骨诱导和骨传导特性。
内侧支撑钢板固定
为了对抗典型的内翻畸形,Rüedi和Allgöwer建议使用支撑钢板固定内侧柱。事实上,区分创伤机制中出现的拉力和压力至关重要。此外,如Assal等人所述,确定受累的柱也非常关键。在过去几十年中,锁定加压钢板(locking compression plates, LCP)的发展使许多外科医生不再将内侧支撑钢板作为固定的主要支撑。现在有适用于内侧、前外侧和后侧柱的解剖型预弯钢板,具有可变的角度稳定性。根据软组织情况和所需的骨显露,目前的常见做法是使用一个主要植入物和其他(较小的)辅助植入物。内侧钢板通常可以通过微创钢板内固定术在皮下放置,这一方面可以保护软组织,另一方面为第二次更广泛的(前外侧或后侧)主要入路保留足够的操作空间。这样可以实现平衡的 “生物内固定”,确保受累柱具有足够的稳定性。
手术入路
熟悉手术入路是每位创伤外科医生必备的技能。根据生物内固定原则,必须依据受损的局部软组织情况,仔细规划进入骨折部位的入路。原则上,应考虑多个因素,例如通过所选入路能否充分显露和进入关节面,能否进行合适的复位及后续固定。所有已知的入路对 “目标区域” 的显露程度各不相同,且各有利弊。基于二维和三维CT扫描进行术前规划至关重要,以此确定需要哪种(些)软组织入路,关节重建通常采用切开复位内固定,干骺端/骨干骨折区域则采用微创钢板内固定术。
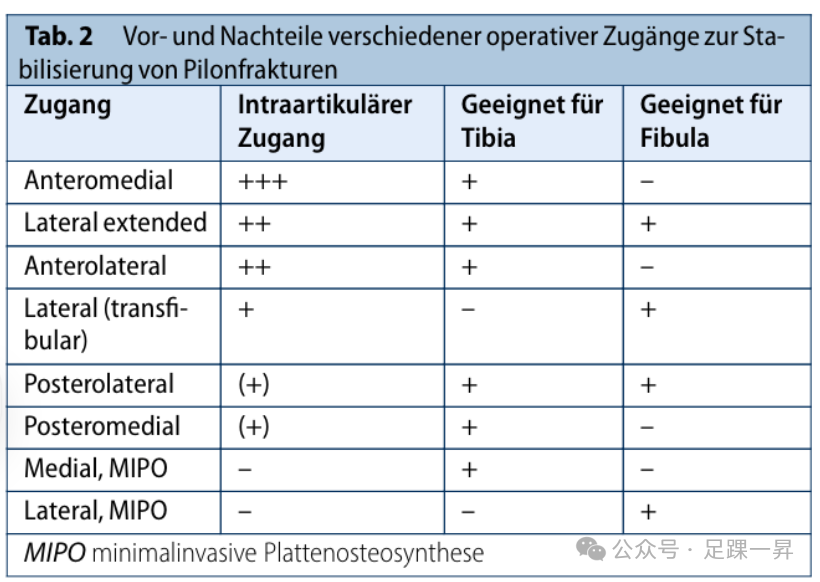
表 2 不同手术入路固定Pilon骨折的优缺点。
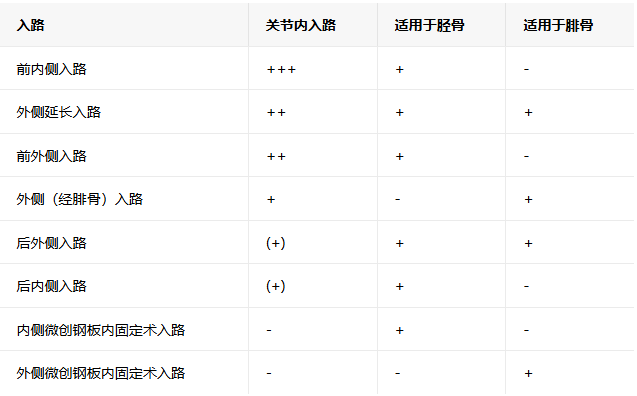
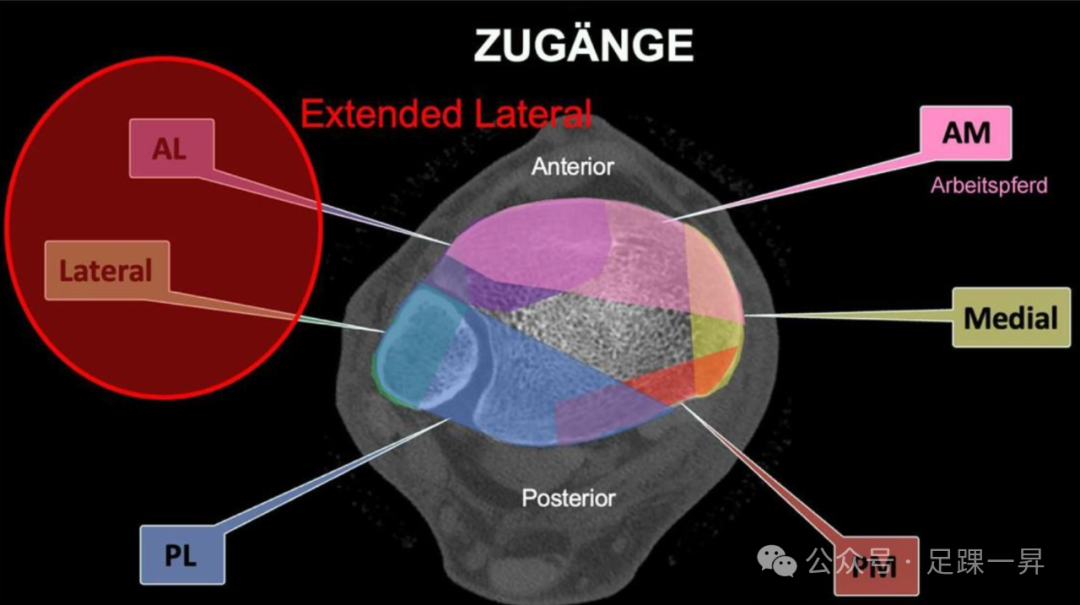
图示不同入路及其显露范围。AM:前内侧;PM:后内侧;PL:后外侧;AL:前外侧。
目前,前内侧、前外侧和(微创)内侧入路是最常用的入路方式。前内侧入路是许多Pilon骨折的标准入路。其他已确立的入路方式在过去使用频率较低,但近年来重要性日益增加。通常会选择一个主要入路用于关节面重建,有3种入路(前内侧、前外侧或外侧延长入路)比较合适,因为只有这些入路能很好地显露关节面和距骨,而距骨是后续关节重建的重要参考。前外侧入路和外侧延长入路的区别在于显露范围,前外侧入路位于胫骨远端前外侧部分更内侧的位置,能最佳地观察到胫骨前侧关节块和关节面,特别适用于某些主要累及前外侧关节面的B型和C型骨折,或存在外翻畸形的情况。但通过该入路,植入物只能放置在胫骨的前方和前外侧。外侧延长入路位于腓骨前缘更外侧的位置,通常切口更长,它除了能处理胫骨,还可经同一入路处理腓骨,且不会增加风险,植入物可放置在胫骨前外侧和腓骨外侧。
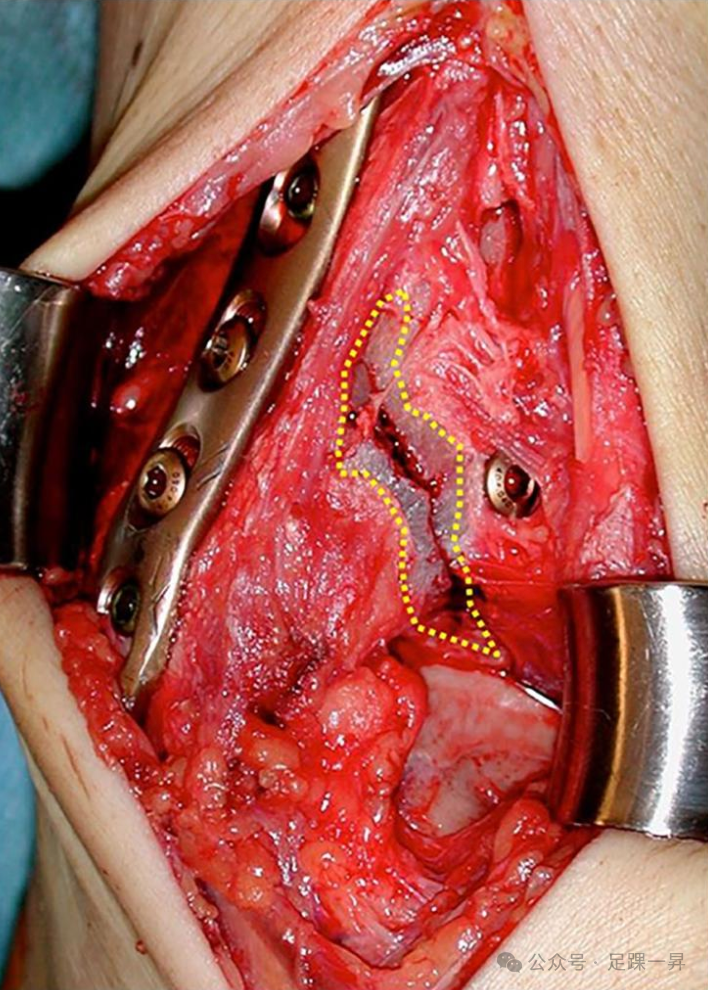
关节切开术应沿骨折线垂直进行(“开窗”),为保护血管,应避免或尽量减少横向关节囊切开术。骨折边缘适度的骨膜剥离(黄色虚线),沿主要骨折线进行纵向关节切开术。
术后处理
如果所在医院具备相关设备,术中使用三维图像增强器有助于精确评估和记录关节重建情况。术后常规拍摄两个平面的传统X线片,若对关节重建质量存在任何疑问,应进行CT检查以客观评估,便于尽早进行可能的矫正内固定手术。通常在主要入路处放置引流管,在术后48小时首次换药时取出。在此之前,建议患者卧床休息并抬高手术肢体,以保护术后软组织。之后,使用双腋拐开始进行10-15千克的渐进负重活动。应避免使用石膏或支具固定,以便通过物理治疗对关节进行被动和主动活动。术后6-8周逐渐增加负重,通常在术后12周可达到完全负重。在能够完全负重前,需进行血栓预防(使用低分子肝素)。
一期踝关节融合术
Pilon骨折的一期踝关节融合术仅适用于极其严重的病例,如因严重粉碎性骨折导致关节面无法重建、开放性骨折伴重要关节块缺失、就诊延迟、慢性感染和(或)存在严重合并症的患者,可能从一期关节融合术中获益。该手术可使用钢板、螺钉、髓内钉或外固定(环形)器进行。然而,这种方法存在明显缺点,邻近的中足和后足关节发生继发性骨关节炎的风险更高,患者的步行速度、步频和步长也会显著降低。
并发症 / 预后
Pilon骨折可能引发不良并发症,如感染、伤口愈合问题、对线不良、植入物位置不当、畸形愈合/不愈合等。据报道,骨折手术治疗的并发症发生率高达55%,治疗效果不佳的比例高达70%。不过,影响并发症发生率和长期治疗效果的因素,不仅包括骨折的复杂性和初始软组织损伤程度,还包括重建质量和手术技术。吸烟对伤口和骨折愈合的明显负面影响已广为人知。其他不可控因素包括患者自身情况、合并疾病和(或)现有药物治疗,如年龄、骨质疏松、酗酒、糖尿病、多发性神经病变、免疫抑制剂使用和外周动脉闭塞性疾病等。因此,手术策略至关重要,尽可能避免对软组织造成额外损伤,优先保护已受损的血管供应。应避免完全暴露骨骼和将骨折块从周围软组织中剥离,一般应谨慎使用牵开器,且使用时间要短、力度不宜过大。
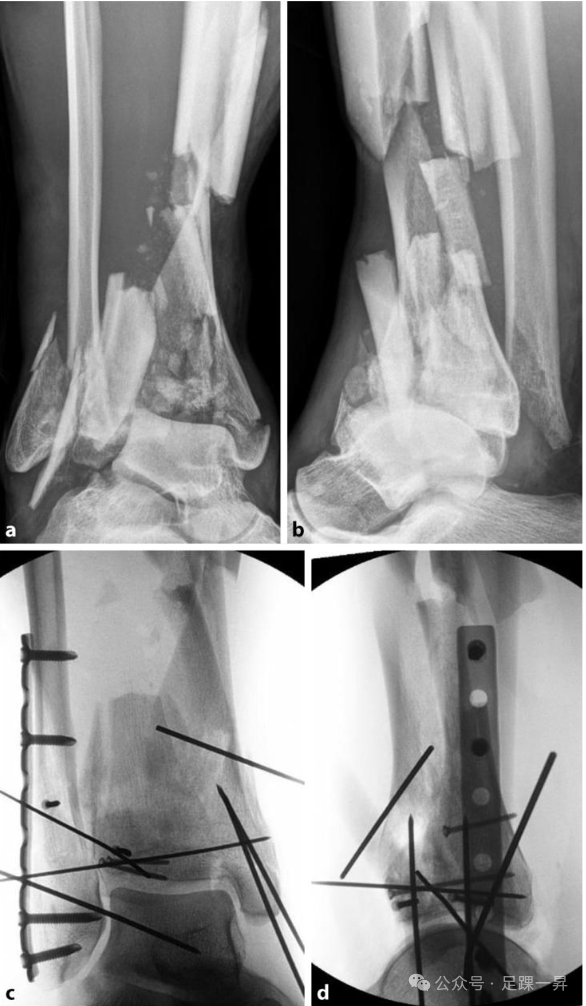
一名42岁的患者在滑翔伞飞行中坠落,造成复杂的双侧Pilon骨折。以下描述左侧骨折的治疗过程。排除其他危及生命的损伤后,决定安置跨关节外固定器。至关重要的是,除尽可能正确地调整肢体长度外,还需将距骨在各个平面上置于胫骨骨干轴线的延长线上,以避免持续性半脱位。这有助于软组织的最佳恢复,并为最终治疗做准备,在最终治疗中,距骨将作为关节重建的模板。为进行精确的骨折分析,进行了CT扫描,结果显示出典型的主要骨折线和前外侧的粉碎区域。经过一段时间的严格抬高患肢和充分的软组织消肿后,进行了最终的内固定手术。由于腓骨为简单骨折,采用了 “先固定腓骨” 的原则。鉴于明显的干骺端粉碎区域,选择通过前内侧入路,将复杂的C型骨折转变为A型骨折作为复位策略。最终的影像学检查显示,关节面和干骺端复位满意,通过角度稳定钢板和螺钉实现了充分的固定。术后两年,在骨折愈合的情况下取出了内固定物,临床检查结果优异。
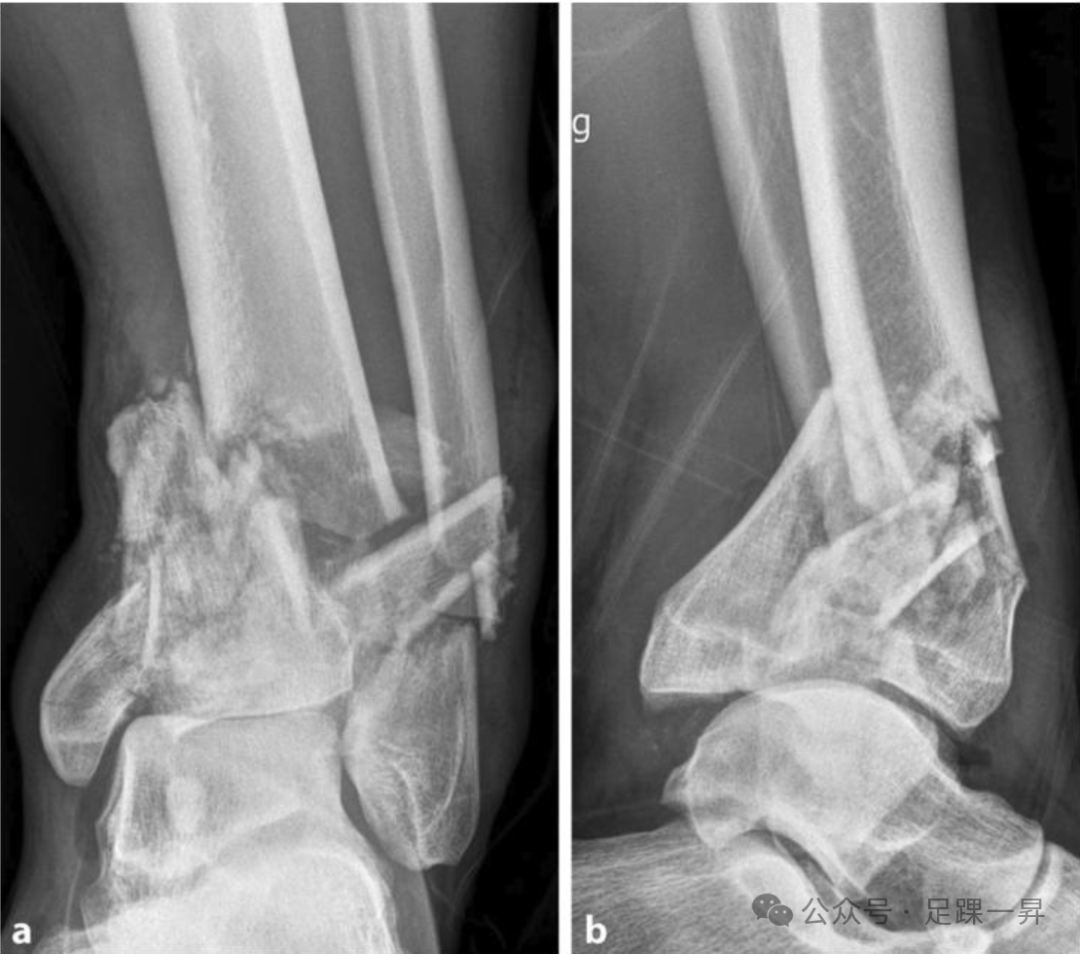
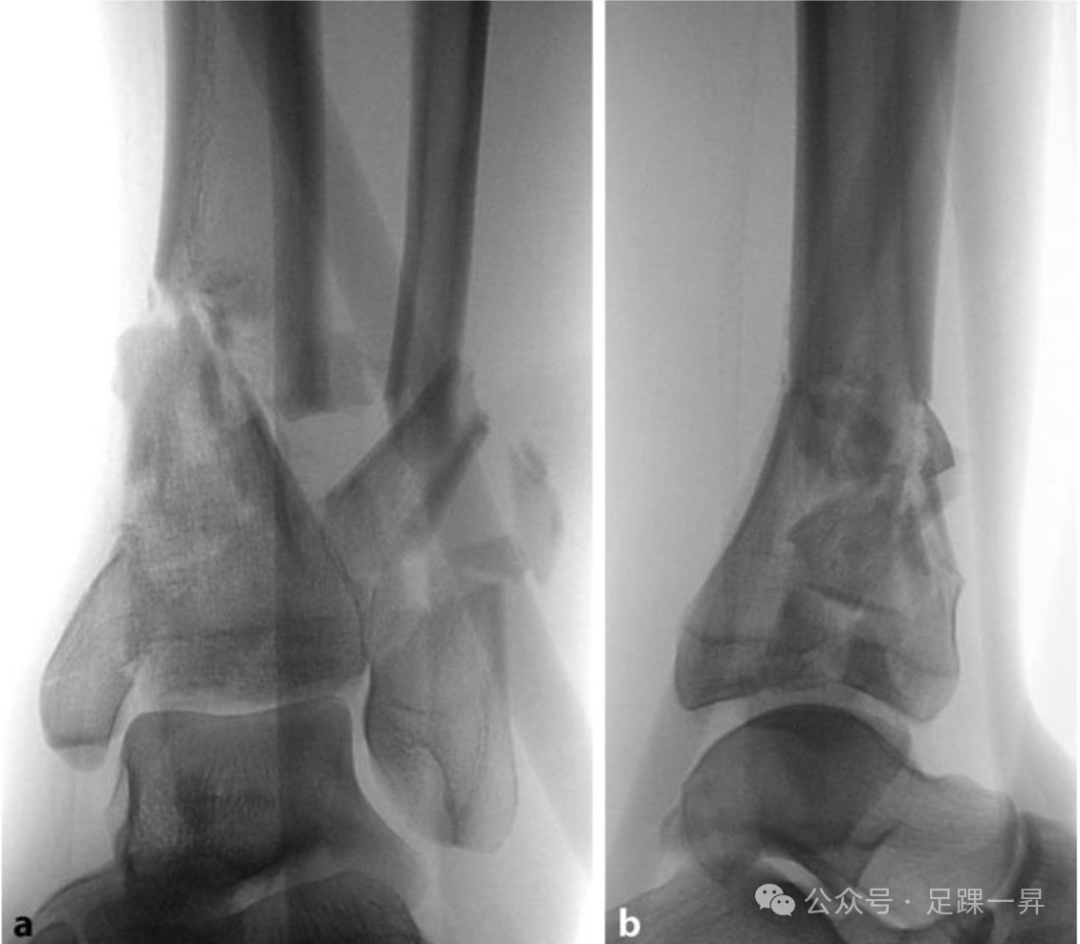
图示术前X线片:左侧复杂Pilon骨折(AO/OTA C3型),伴有短缩和内翻畸形。距骨中心相对于胫骨骨干轴线,明显向后和内侧移位。
图示术中X线片:安置外固定器后,距骨在胫骨骨干轴线下方正确居中,并纠正了初始的内翻畸形。长度也得到了充分重建。
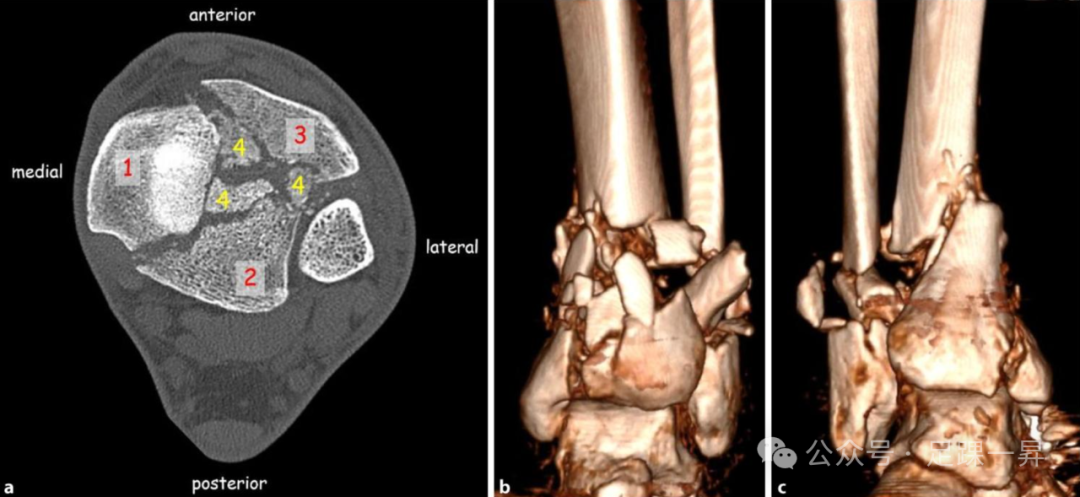
图示Pilon骨折的术前轴向CT扫描。典型的主要骨折线定义了3个主要骨折块:1. 内侧骨折块;2. 后侧骨折块;3. 前外侧骨折块。次要骨折线导致了中间骨折块(4)和粉碎区域的出现。b、c 三维重建显示了骨折的复杂性和干骺端粉碎区域。
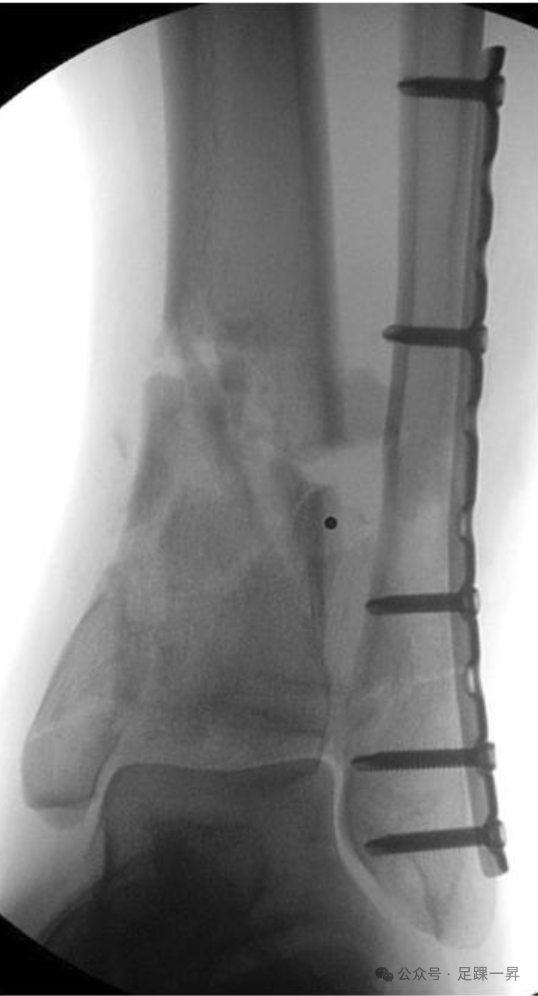
图示简单腓骨骨折的 “先固定腓骨” 原则。腓骨的解剖重建通过完整的胫腓前韧带,借助韧带牵引,确保前外侧关键骨折块良好复位。
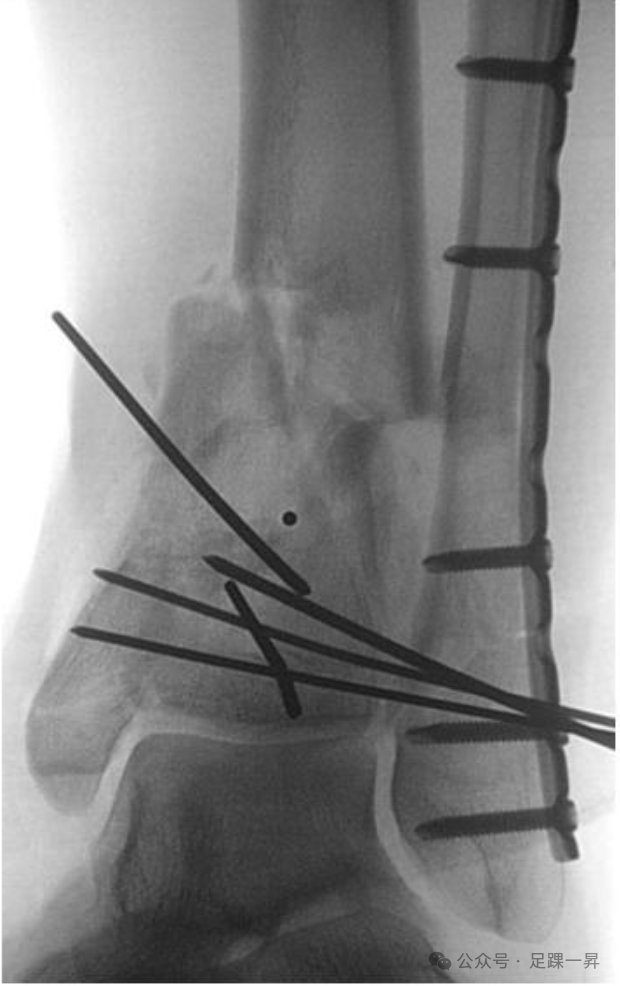
图示通过使用克氏针重建并临时固定胫骨关节块,将C型骨折转变为A型骨折。这种策略在广泛的干骺端粉碎区域情况下特别有用。
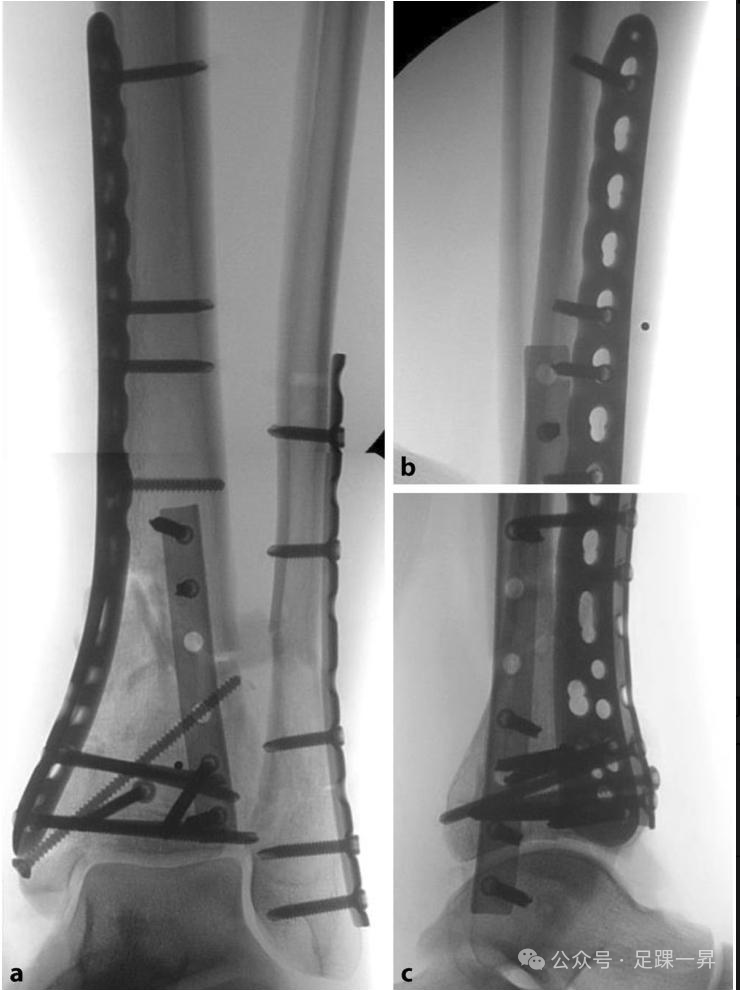
图示术中X线片:胫骨关节面解剖重建,踝关节结构正常,通过角度稳定钢板和螺钉实现了充分的固定。
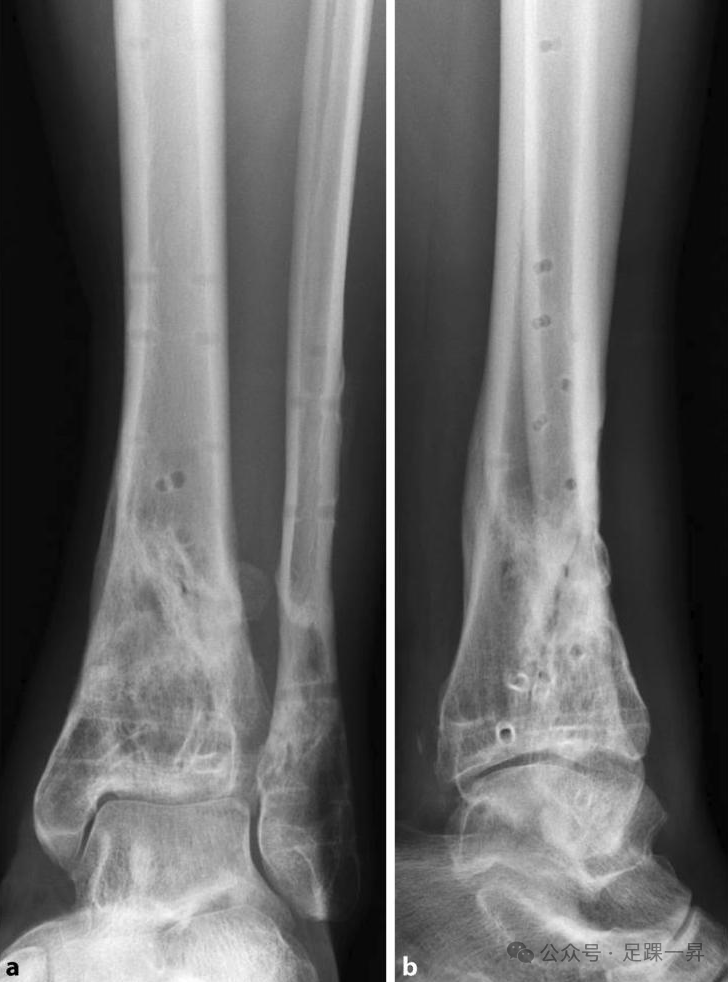
图示术后两年取出内固定物后的X线片,踝关节位置持续正常,仅有少量创伤后改变。
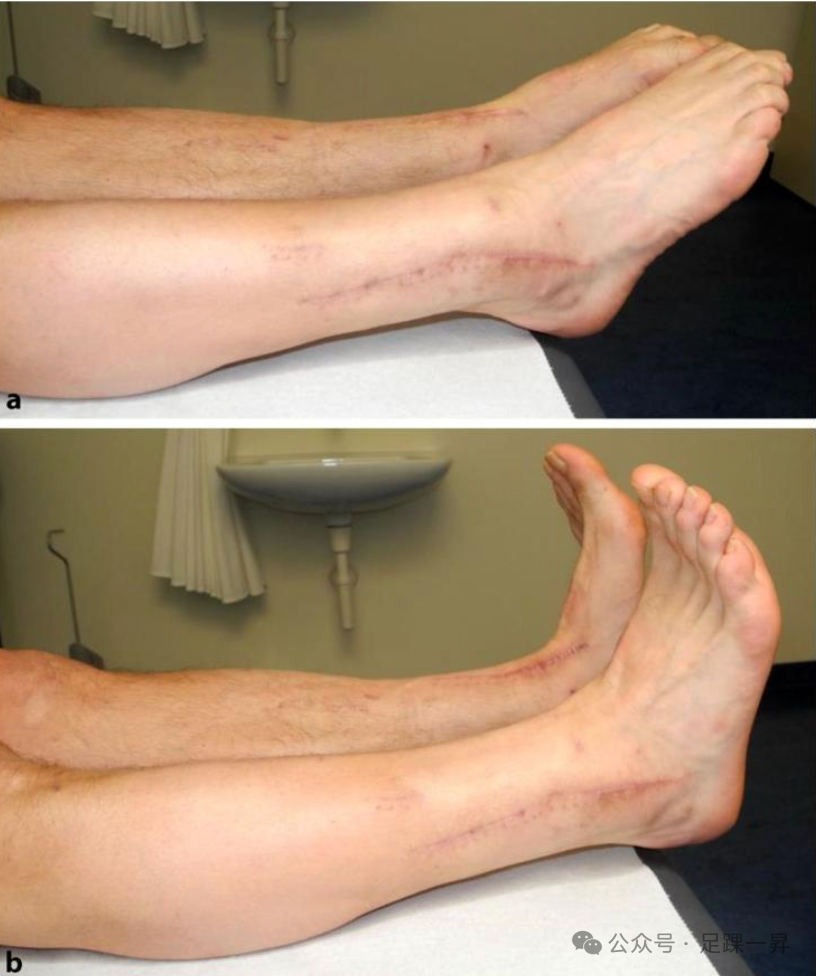
图示取出内固定物后,患者临床症状良好,双侧功能恢复满意。
即使对于经验丰富的外科医生,Pilon骨折也是一项挑战。细致的软组织管理至少与骨折治疗本身同样重要,Pilon骨折也可被视为严重的软组织损伤,只是碰巧发生了骨折。基于二维/三维CT扫描进行精确术前规划的分期手术,是治疗Pilon骨折的金标准。合适的手术时机关乎治疗成败,了解不同手术入路的优缺点是手术治疗的基本前提。手术策略必须根据具体骨折模式和软组织状况进行调整,标准化的术后处理方案可提高最终治疗质量。
-END-
声明:本文转载于<足踝一昇>,版权归原作者所有,仅用于学习交流,未经授权禁止转载!