视网膜色素变性(Retinitis pigmentosa ,RP)是指一组遗传性疾病,其中视网膜的光感受器(视杆细胞和视锥细胞)出现异常,导致视力逐渐丧失。
-
非综合征型RP(nonsyndromic RP),意思是没有影响到其它器官或组织;
-
综合征型RP(syndromic RP),影响到了其它神经感觉系统,如听力系统等。
相对来说,视网膜色素变性伴发脉络膜新生血管形成(CNV)并不是很常见,通常情况下,RP不会直接导致脉络膜新生血管的形成,比较多见的是因为并发其它黄斑疾病如黄斑水肿或某种黄斑病变而出现了CNV。
典型的视网膜色素变性眼底,几乎在简单的眼底镜下就可以辨别出来,比如眼底的色素改变、动脉变细、晚期的视盘颜色变淡等等。
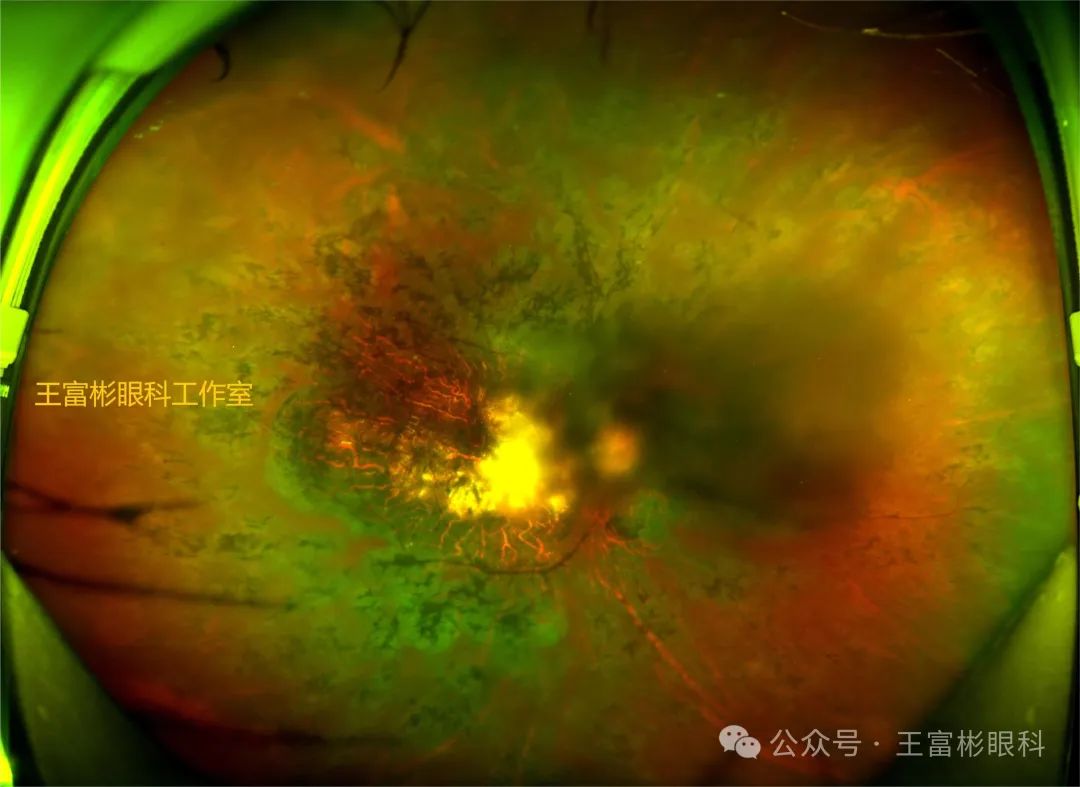
但在有些情况下,RP的眼底可能表现得更加复杂,像这幅图片,黄斑区出现了黄白色斑块样改变,色素表现出以静脉旁明显的特点;后极部出现一片“乌云样”暗区,这个暗区的出现,可能来自于玻璃体,也可能来自于晶体,单纯看图片难以明确,需要对眼球具体检查才能确认,对于这个病人来说,实际是由于后囊下白内障(Posterior subcapsular cataracts )造成的,而后囊下白内障是视网膜色素变性最常见的白内障类型。
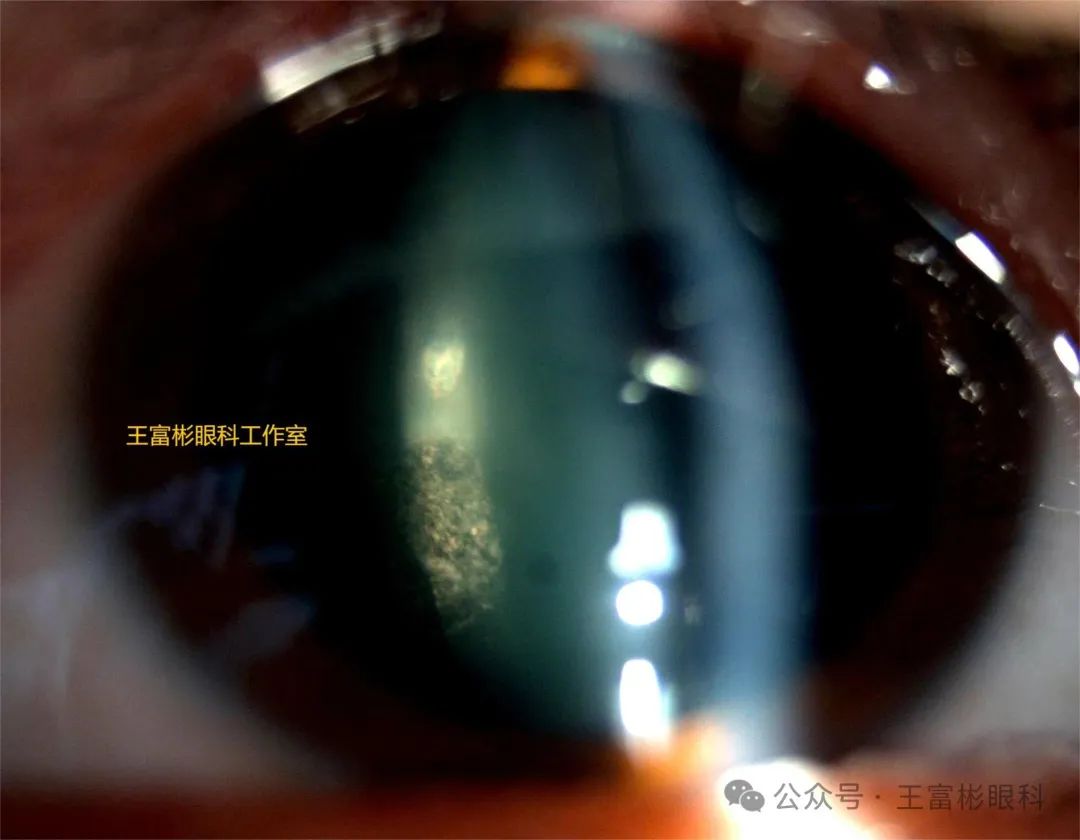
在各种形式的视网膜色素变性中,后囊下白内障很常见,其特征是后囊下晶状体皮质的视轴部位出现黄色结晶样改变。
需要注意的是,白内障的严重程度与患者年龄相关,白内障形成的病因尚不明确,大约有一半的 RP 患者最终需要通过手术来解决。
白内障手术的益处是毋庸置疑的,但是,有一个问题必须引起足够的重视,那就是,当白内障没有摘除前,尽管它导致了视力的降低,但也对外界光线对眼底视网膜产生的危害,起到了一定的过滤防护作用。
在临床上,我们经常看到这种情况,患白内障的视网膜色素变性病人,在摘除了白内障的初期,视力明显改善,这种重见光明的感觉,会让患者十分兴奋,但是过了几个月或者再长一点时间,他们的视力却慢慢地降了下来,尽管没有发生后发性白内障,但这种视力下降不能被矫正。
这种视力的下降,或许不能完全归咎于RP本身的“自然”进展,在很大程度上,可能与白内障术后视网膜的光损伤有关。因此,对于视网膜色素变性病人来说,白内障术后提醒病人配戴有色眼镜可能是有益的。
有时,很难确定视网膜色素变性的黄斑改变究竟是什么时候发生的,如果是老年人,我们或许可以解释为来自年龄相关性黄斑变性,但对于年轻人来说,比如一位30岁左右的病人,似乎不适合这种解读,但这种现象确实是存在的,对于年轻人的CNV,不知道是否与视网膜色素变性本身有相关性。
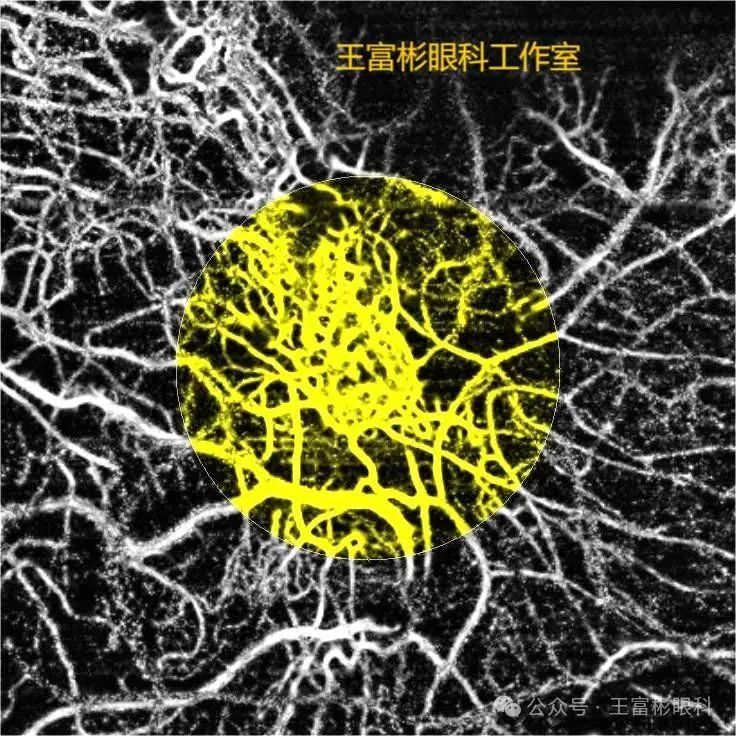
视网膜色素变性时的脉络膜新生血管形成,无论是在B-scan OCT或是在en-face OCTA影像上,表现得十分清楚。但CNV的影像,与常见的nAMD时的CNV并不完全相同。
视网膜色素变性的CNV,由于CNV凸向视网膜内层,因此无论是在无血管层或是脉络膜毛细血管层,都可以体现出来,这与nAMD的CNV并没有明显的不同。
不过,与nAMD相比,视网膜色素变性的CNV却更常见到脉络膜毛细血管层除了那一小片CNV,大部分的脉络膜毛细血管层几乎消失殆尽。在分层分割时,给人的印象是一小片CNV下,裸露出稀疏的中血管层,但大血管层通常并不受累。
点对点分析时,可以清楚显示CNV的血流信号。同时,在OCT影像上,我们可以清楚地看到视网膜色素是如何显现以及如何迁徙的,我们也可以明确地看到色素在B-scan OCT和en-face OCT影像上的不同。
对于晚期的视网膜色素变性,视野常常没有太大的参考价值,因为此时的整个视野报告已经全部“黑屏”。
按道理说,FERG应该具有实际价值,因为它能直接反应视网膜神经元和Müller细胞的功能,但实际情况是,晚期的视网膜色素变性的FERG,常常是熄灭波形。反而是眼底自发荧光(AF),仍然可以显现荧光,使得在这种情况下,可以通过荧光面积的计算,给出这种情况下的临床评价,关于这一点,我曾在《眼视光学杂志》上发表过一项观察结果,并做了初步讨论。
视网膜色素变性时,脉络膜变薄是十分常见的,这一点与病理性近视很相似。从某个角度上说,这种情况下的眼底改变使得CNV赖以生存的脉络膜,像一片土地一样变得瘠薄,会明显影响抗VEGF的治疗效果。
声明:本文转载于<王富彬眼科>,以上仅代表作者本人观点,仅用于学习交流,版权归原作者所有。













