胫骨远端关节内骨折又称为Pilon骨折或者天花板骨折,AO/OTA分型为43-B或C型,常由高能量损伤的旋转或轴向暴力导致。胫骨远端软组织覆盖较少,损伤后软组织处理较为棘手,尽量减少软组织的二次损伤尤为重要。既往文献报道了有限固定和分期治疗的原则,伤后及时跨踝关节外固定可有效避免软组织进一步损伤。
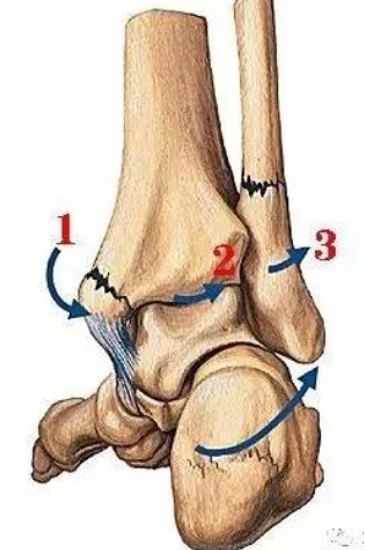
胫骨远端按手术分区可分为内、外、后三柱。内侧柱主要是胫骨内侧三角区域的延续,止于内踝尖和胫骨远端内侧关节面。外侧柱为胫骨前外侧三角区的延伸,包括胫骨干上的腓骨切迹,止于胫骨远端外侧关节面和Tillaux-Chaput结节。后柱为胫骨干骺端的后侧三角区的延伸,止于后踝,该部位高度低于前侧关节面。见图1。
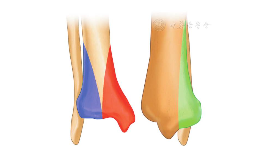
图1:胫骨远端三柱 红色:内侧柱;蓝色:外侧柱;绿色:后侧柱
Pilon骨折冠状面的畸形提示该部位张力性和压缩性损伤。三种基本的损伤类型:(1)胫骨轴向破坏,腓骨完整;(2)胫骨内翻成角,外侧张力性破坏,内侧压缩性损伤;(3)胫骨外翻成角,外侧压缩性破坏。复杂骨折伴随关节面严重损伤需完全暴露整个胫骨穹窿,压缩一侧需早期固定。
Pilon骨折的手术入路按位置不同可分为,内侧入路、前内侧入路、前外侧入路、外侧入路、后外侧入路、后内侧入路和微创入路等(图2)。本文就各种手术入路的不同适应证和技术要点做一叙述,同时阐明不同入路可能对骨和软组织血供造成的破坏。
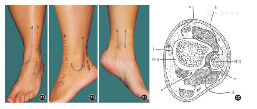
图2: Pilon骨折手术入路示意图 2A 前内侧入路(a)和前外侧入路(b) 2B 前外侧入路(b)、外侧入路(c)和后外侧入路(d) 2C 后内侧入路(e)和内侧入路(f) 2D 横断面各入路
一
手术入路的选取原则
手术入路需结合受伤的方式和钢板放置位置选取。Sirkin认为,钢板应该放置于生物力学上有效对抗原始致伤暴力的部位。当骨折部位内翻畸形时,需选用内侧支撑钢板,此时应选择前内侧入路;反之,外翻畸形时需选用外侧钢板固定,此时应选择前外侧入路。
同时,选择手术入路时,还应该考虑骨折的类型。McCann等对49例Pilon骨折患者根据不同骨折部位选取相应的手术入路治疗,随访取得满意疗效,认为在骨折处根据需要选择不同入路可以避免过多的软组织损伤,并能够获得良好的复位。
手术入路的选择要考虑骨折处软组织情况。一些患者常需使用联合切口,通常认为两个切口间的皮桥宽度要大于7 cm。但Howard等对此提出了异议,他们分析了治疗Pilon骨折的6个主要切口,评估切口间距对伤口愈合的影响:46例Pilon骨折患者共有106个切口,其中32例使用2个切口,14例使用3个切口;60个皮桥,平均皮桥宽度为5.9 cm,只有17%(18/106)超过7.0 cm,结果只有8.7%(4/46)患者发生了软组织并发症;他们认为掌握好手术时机,仔细处理软组织,Pilon骨折的切口间距可以小于7 cm。
二
手术入路
2.1 前内侧入路
前内侧入路是经典入路,最早由Rüedi和Allgöwer提出,适用于胫骨远端内侧柱骨折或骨折端向外成角,以及骨折成角大于90°的Pilon骨折,该切口可暴露内踝及内侧和中间1/3前胫距关节,前侧边缘骨折也可应用此入路。但该入路软组织覆盖较少,容易造成胫骨前内侧置入物突出,影响伤口愈合。同时,该入路难以显露外侧柱,不能直视下复位Tillaux-Chaput骨块、放置外侧钢板,故不适用于外侧柱的骨折。合并外侧柱的骨折需行双侧切口。
前内侧入路起自内踝尖远端1.5 cm处,弧形向前内,经胫距关节中1/3延伸至胫骨近端皮下组织。切口应避开皮下组织中隐神经和隐静脉的分支,垂直切开伸肌支持带,显露胫前肌腱,避免打开腱鞘,将胫前肌腱向外侧牵拉。垂直切开踝关节囊,从前侧打开踝关节,进行骨折的处理。见图3。
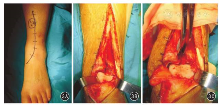
图3 Pilon骨折前内侧入路 3A 皮肤切口位置 3B 深层暴露,不打开胫前肌腱鞘 3C 显露、复位关节面
2.2 改良前内侧入路
Assal等报道了一种改良前内侧入路,适用于胫骨干或干骺端完全分离的三柱骨折,关节面多与骨干分离,且关节面粉碎。迄今为止,尚无单一切口可同时暴露内侧和外侧柱。前内侧切口可清楚显露内侧柱,但不能显露外侧柱和Tillaux-Chaput结节。前外侧切口可清楚显露外侧柱,但不能显露内侧柱。
改良前内侧入路可通过单一切口同时显露内侧柱和外侧柱,钢板可根据需要放在内、外或前侧。对于骨折略偏向近端的患者,可不必延长切口,直接将钢板经皮下组织由远端向近端潜行放置。该切口适用于多柱损伤。对于单柱损伤无需应用该切口。
切口起自内踝尖下1 cm,横过踝关节,在中线稍外侧呈弧形向近端延伸,拐角弧度为105°~110°。向近端延伸时,在胫骨嵴外侧1 cm走行,使该切口位于胫前肌腱外侧,近端可延伸至骨折需要位置。如果胫骨远端外侧柱损伤范围更大,该切口可适当外移。该切口沿皮下组织做全厚皮瓣剥离,切开伸肌支持带,将胫前肌腱向外侧牵拉,纵行切开踝关节前关节囊,显露距骨,骨膜下剥离显露踝关节和骨折部位。向外侧牵拉软组织显露Tillaux-Chaput骨块。见图4。
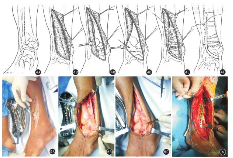
图4 Pilon骨折改良前内侧入路示意图
4A 切口线(L型虚线)
4B 切开伸肌支持带
4C 全层向内侧牵拉,胫前肌腱牵向外侧
4D 向外侧牵拉软组织,暴露Tillaux-Chaput骨块(箭)
4E 钢板置入切口内,可根据骨折线经皮下向近端移动
4F 缝合切口
图5 Pilon骨折前外侧入路
5A 切口始于踝关节远端4 cm,沿腓骨前缘向近端延伸
5B 显露骨间膜和前侧间室间的间隙
5C 前外侧Tillaux-Chaput骨块
图6Pilon骨折外侧入路,一个切口同时处理胫骨和腓骨骨折
2.3 前外侧入路
前外侧入路由Delestang等和Hourlier提出,适用于累及前侧和前外侧的B型骨折,也可用于外侧关节面粉碎的C型骨折及骨折成角小于90°的Pilon骨折;还可用于矫正胫骨外翻畸形,因为此类手术需放置外侧支撑钢板。该入路可暴露胫距关节中1/3和外侧,但不能显露内侧,故不适用于内侧粉碎或内侧压缩骨折、节段性内踝损伤、内翻畸形需支撑钢板固定的治疗。合并内侧骨折需双侧切口或延长切口。当外侧柱骨折合并腓骨骨折时,可选用单纯前外侧切口行两处骨折的复位固定。也有学者提出应用前外侧和后外侧两个切口处理此类损伤,但应注意切口间距,防止缺血坏死。
切口起自踝关节远端4 cm,沿腓骨前侧向近端延伸,至胫骨近端骨折线以上。该切口沿腓骨前缘走行,避免损伤腓浅神经。钝性分离腓骨前缘至骨间膜,撑开骨间膜和前侧间室间隙,前侧间室被牵向内侧,血管神经束随前侧间室肌肉移向内侧。此时,可以直视下显露腓骨的下胫腓前联合附着端和内侧Tillaux-Chaput骨块。见图5。前外侧入路局部软组织较厚,前间隔的肌肉可以更好地覆盖包裹置入物。如果存在并发的足踝损伤,前外侧Bohler切口可以延伸暴露前方距骨顶、距骨颈、外侧距舟关节、距下关节和跟骰关节。Khazzam等采用前外侧入路治疗36例C型Pilon骨折患者,其中16例为开放性伤口,结果有3例患者深部伤口发生感染,他们认为使用前外侧切口有较低的伤口并发症发生率。
2.4 外侧入路
外侧入路的适应证和禁忌证基本与前外侧入路相同。尽管切口位置和先期浅层分离不同,但切口到达的深层位置与前外侧切口相同。外侧入路可同时处理胫骨和腓骨骨折,切口沿着腓骨前缘,可通过向腓骨后侧钝性分离放置腓骨钢板,也可通过骨间膜和前侧间室之间的间隙复位固定胫骨,但不容易显露内侧关节面,有时需在内侧做一个辅助切口(图6)。Grose等采用外侧入路治疗44例Pilon骨折患者,其中18例为开放性骨折,结果41例(93.2%)复位优良,2例(4.5%)发生伤口感染,2例(4.5%)发生伤口裂开,4例(9.1%)发生骨折不愈合。
2.5 后侧入路
后侧入路早有报道。多为治疗三踝骨折(Danis-Weber B或C型)中较大的后内或后外骨块,也就是所谓的Volkmann′s三角。Hansen认为伴有后外侧骨折块的胫骨远端骨折可称为后Pilon骨折。通常可通过前侧入路复位和固定后柱。采用标准前侧入路多可直接或间接复位后Pilon骨折。当后柱(干骺端或骨干)广泛粉碎,伴有短缩或力线不良时,需采用后侧入路重建治疗。此类患者需恢复长度,矫正轴向和旋转不良,使后柱能作为复位前Pilon的支撑。后侧入路主要包括后内侧入路、后外侧入路和改良后内侧入路。
2.5.1 后内侧入路
后内侧入路不常用于Pilon骨折的治疗,Oznur等曾报道过此入路治疗胫骨中段及远端骨折。该入路可用于后Pilon骨折前侧胫骨穹窿完整或Pilon骨折伴有较大的后内侧骨块。对于后侧骨折延伸至外侧的病例,后内侧入路不能有效地暴露术野,提供最佳放置钢板的位置,同时该入路也无法处理腓骨损伤。切口位于踝关节中心,胫骨远端后内侧缘和跟腱之间。近端切口平行于胫骨后内侧缘,远端切口平行于胫后肌腱走行方向。分离皮下脂肪和筋膜,暴露覆盖于胫后肌腱、趾长屈肌腱、胫后血管神经束和长屈肌腱上的深筋膜。为到达胫后远端区域,需自近端切开深筋膜,保护血管神经束。见图7。深筋膜切口位置需根据主要骨块的位置确定。若主要骨块靠后,切口应位于胫骨后侧缘和胫后肌腱间,该切口需从近端进入,尽量避免破坏胫后肌腱远端和腱鞘等位于胫骨后侧的结构。切口也可位于胫后肌腱和趾长屈肌之间。第三种切口选择在趾长屈肌和拇长屈肌之间,需直视下显露血管神经束,将其向后外侧牵拉,血管神经束可向被牵拉至前内或后外侧。后内侧钢板可支撑后内侧骨块。
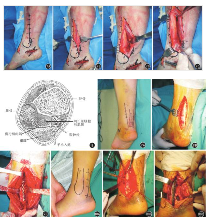
图7 Pilon骨折后内侧入路
7A 切口位于跟腱和胫骨后内侧缘之间
7B 暴露胫后肌腱深筋膜和趾长屈肌腱、胫后血管神经束以及拇长屈肌腱
7C、7D 打开深筋膜后,保护血管、神经束,显露胫骨后间隙
图8 Pilon的横断面解剖
图9 改良后内侧入路
9A 切口在跟腱内侧
9B 切开横行肌间隔
9C 显露胫骨远端骨折端,钢板固定
图10 Pilon骨折患者后外侧入路
10A 切口位于跟腱和腓骨后外侧缘之间
10B 显露胫骨后外侧部、后柱、后侧穹窿
10C 固定腓骨和后踝
2.5.2 改良后内侧入路
Assal等认为改良后侧入路可暴露整个后侧Pilon骨折,同时暴露内、外侧柱,无需过度牵拉软组织。从解剖横断面看(图8),该切口位于跟腱和长屈肌腱内侧。该入路起自跟腱跟骨止点近端内侧1 cm,向近端走行12 cm,切开浅筋膜,暴露跟腱和比目鱼肌远端,向外牵拉跟腱,在此层水平可见比目鱼肌纤维和跟腱深层相连,被一起牵向外侧。向内牵拉胫后肌腱,只能向近端显示胫骨后柱至中间和远端胫骨1/3结合部。钝性分离构成浅层间室的横行肌间隔,在中线位置纵行切开此肌间隔,至后侧深层间室,显露长屈肌的肌腱和肌腹。在此平面可见胫神经伴行于拇长屈肌腱内侧缘。分离长屈肌和胫神经间隙,向外侧牵拉长伸肌,可显露整个胫骨后侧干骺端、后踝关节囊、下胫腓后联合和踝关节内外侧关节面。该切口位于胫骨后侧正中,可最大限度显露后侧骨块,以便复位后为前侧复位提供支撑。如需处理合并的腓骨骨折,可将长屈肌向内牵拉,腓骨肌腱向外牵拉,暴露所需腓骨长度,同时该入路可允许螺钉多角度固定。见图9。
2.5.3 后外侧入路
后外侧入路主要适用于后方骨折和前侧软组织损伤不能选择前侧入路的Pilon骨折患者,只需一个切口即可同时复位固定腓骨和胫骨骨折。该入路可通过复位后外侧干骺端或骨干间接复位后侧关节面。当主要骨块位于后侧时,可通过该入路直接复位骨干或干骺端,恢复长度,纠正旋转,复位的后侧骨块为前侧的复位提供模板,从而使后侧关节面恢复。同时,该切口可通过将腓骨肌腱牵向后内侧处理腓骨骨折。通过此入路固定偏内侧骨块较为困难,需过量牵拉软组织,因此,有时需在内侧做一辅助切口。当切口向近端延伸时,可将肌肉自骨间膜分离。通过该切口可直接复位后柱,恢复长度和力线。在关节平面,后外侧骨块常由于韧带牵拉发生旋转移位,该切口可清楚暴露此类骨折。该切口起自跟腱外缘和腓骨后外侧缘之间的中线,向近端延伸至钢板固定所需位置。注意避免损伤腓肠神经。深筋膜打开后,钝性分离腓骨肌腱和拇长屈肌间隙。腓骨长短肌牵向前外侧,显露腓骨肌腱内侧和拇长屈肌外侧的平面,切开拇长屈肌外侧的肌纤维,胫骨后外侧、胫骨后柱及后侧穹窿就完全显露。见图10。
Bhattacharyya等采用后外侧入路治疗19例Pilon骨折患者,结果相对于其他入路并没有减少并发症,因此不推荐后外侧入路作为Pilon骨折的常规选择。通过后外侧入路解剖复位前侧骨块非常困难,Ketz和Sanders先使用后外侧入路固定腓骨和胫骨后方骨块,再延期通过前侧入路进行Pilon骨折的最终固定,取得了较好的治疗效果。他们认为先通过后外侧入路复位固定后侧骨块改善了关节面的复位质量,并最大限度地保留胫距关节间隙。
2.6 微创切口
微创接骨板技术(minimally invasive plate osteosynthesis, MIPO)最初为治疗AO/OTA 43-A型骨折的手术方法;而此类骨折未伤及关节面,不属于Pilon骨折。近年来,该方法应用于胫骨远端涉及关节面的轻度劈裂(AO/OTA 43-C1型)骨折。Collinge和Sanders最先报道应用此技术治疗Pilon骨折获得满意疗效。微创切口的目的不是更好地暴露干骺端,而是尽可能减少破坏血运。微创固定提供的稳定性是相对的,允许骨折端的微动,并非坚强固定。然而,关节面的骨折需要解剖复位,坚强固定。因此,微创技术不适用于严重关节损伤的骨折,仅适用于关节面较轻的劈裂骨折或软组织条件较差的Pilon骨折,其常见并发症包括骨折延迟愈合或不愈合、隐神经和隐静脉损伤、皮肤撞击。常见两种微创切口包括内侧切口和外侧切口,外侧切口常伴随着血管神经束损伤风险,较少应用。
2.6.1 内侧微创切口
患者仰卧位,可应用牵引床,直接固定胫骨。腓骨骨折相对完整的患者,可先行腓骨固定。腓骨固定后,可为复位胫骨提供支撑。腓侧切口可沿骨折端做纵行切口,1/3管型钢板固定。胫骨的固定,可在内踝尖从前近端向后远端做3 cm斜行切口。该切口必要时可延长,以便充分暴露前侧干骺端和关节面,复位劈裂的关节面。如果劈裂在另一平面,可在骨折端再做一个辅助切口。见图11。
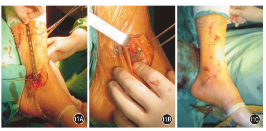
图11 Pilon骨折内侧微创切口入路
11A 切口在内踝尖
11B 钢板置于软组织与骨膜间
11C 缝合切口
2.6.2 前外侧微创切口
一项尸体研究显示,前外侧微创切口较容易伤到腓深神经和胫前动静脉,但对腓浅神经损伤概率较小。钢板插入过程有可能卡压血管神经束,也有可能在置入螺钉过程中将血管神经束戳伤。MIPO技术尽可能选用内侧切口,如选用前外侧切口,应在视野下将血管神经束避开。
Pilon骨折的不同手术入路治疗受多种因素影响,骨科医生的经验和手术操作对治疗至关重要;同时,不能忽视软组织的影响。对于较为复杂的Pilon骨折,必要时可行联合入路。掌握手术入路的解剖,结合术前骨折的CT 3D重建,正确设计手术方案,即使复杂骨折病例也可获得满意疗效。
参考文献:略
本文来源:中华解剖与临床杂志
如果你想把你的临床诊断,治疗经验,与更多的骨科同道交流分享,让更多的人看见你,更多的人获益,欢迎投稿给我们!医无止境,我们的每一份付出都会以另一种方式被这个世界铭记。
投稿邮箱:sherry.hu@haoyishu.org