
摘要
足底筋膜炎是内侧足弓和足跟的重复性劳损,是足部疼痛的最常见原因之一。 足底筋膜的功能有两个方面:静态,稳定内侧纵弓;动态,它恢复拱形,并有助于重新配置脚部,以实现有效的脚趾离地。当该组织受损时,该区域可能出现疼痛和/或无力。
足底筋膜的危险因素包括结构异常,超重,与年龄相关的退行性变化,需要长时间站立,和/或行走的职业或活动,以及训练错误。文献表明足底筋膜炎可以使用保守方法成功治疗。 然而,在足底筋膜炎的顽固性病例中,可能需要手术治疗,以使患者恢复日常生活或运动的正常活动。 本文将回顾足踝的解剖学和运动学,概述足底筋膜炎的常见原因,并描述可行的治疗和预防选择。
引言
足底筋膜炎是一种常见的职业或运动相关的重复性劳损。 每年约有200万人接受足底筋膜炎治疗(1,2,3,4)。早期的症状可能是在早上起床后,或者长期足部非承重以后,开始行走的前几步,脚跟和足弓内侧出现剧烈疼痛。一般情况下,在步行大约10-20步以后,足底筋膜变得伸展并且疼痛逐渐减弱。 然而,在长时间站立后,特别是在坚硬的水泥表面上,症状可能会在脚的内侧足弓中出现悸动,钝痛或疲劳样感觉(5,6,7,8)。
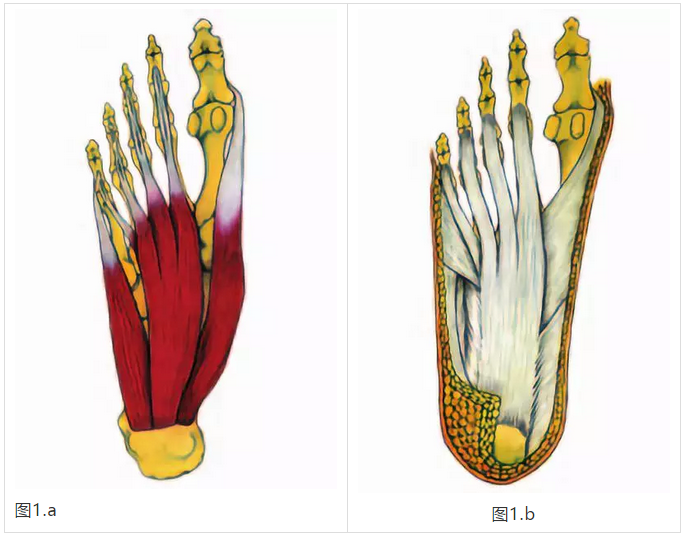
足底筋膜是一种厚的,纤维状的,相对无弹性的结缔组织片,起源于内侧足跟,然后经过足部的浅表肌肉组织并插入每个足尖的基部(图1A和1B)。 足底筋膜是足内侧纵弓与地面反作用力的主要稳定器,有助于在脚趾离地之前将足部重新配置成刚性平台(4,9,10)。 在正常情况下,足底筋膜适当地执行该功能而不会引起伤害。
足底筋膜炎的一些危险因素包括由于结构异常引起的足部力学缺陷,与年龄相关的退行性变化,超重,训练错误以及涉及长期站立的职业;属于这一类别的人包括教师,建筑工人,厨师,护士,军人和运动员训练长跑项目(7,8,11,12,13,14)。在存在这些危险因素的情况下,过大的拉力可能导致足底筋膜出现微小撕裂。 足底筋膜的重复创伤超过筋膜的恢复能力,可能导致退行性变化和增加受伤风险(5,15,16)。
保守治疗和预防方案的实施,已被证明可有效地解决或减轻与足底筋膜炎相关的症状(17,18)。了解足部和踝部的解剖学和运动学,足底筋膜在行走期间的静态和动态功能,以及与足底筋膜炎相关的风险因素的知识,有助于为该病症制定适当的治疗和预防方案。
足底筋膜和脚内侧纵弓解剖
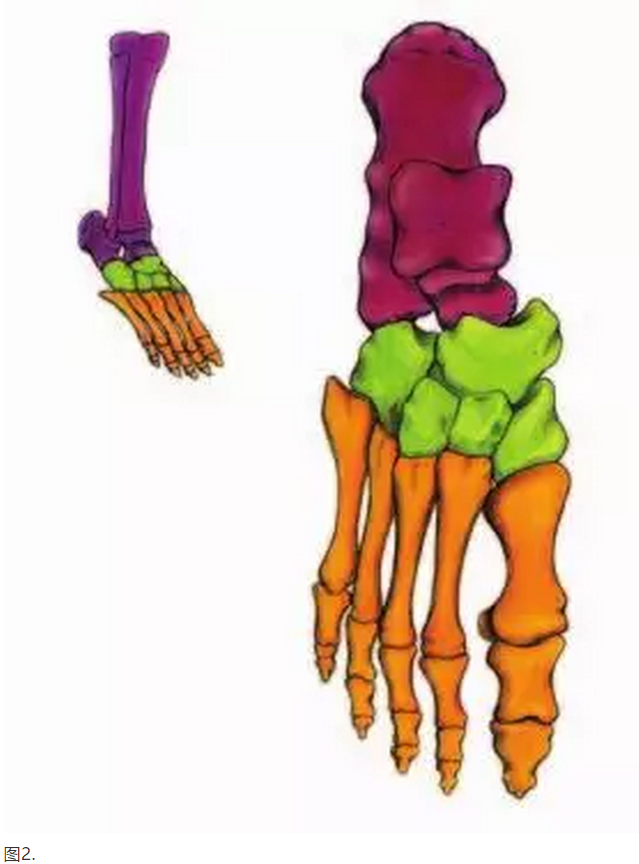
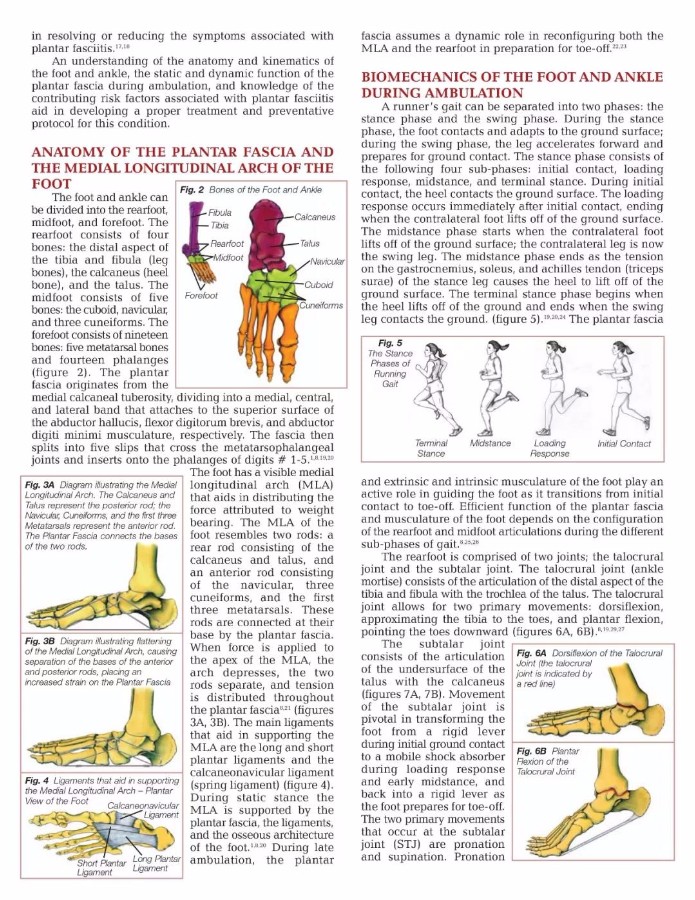
足部和脚踝可分为后足,中足和前足。 后脚由四块骨头组成:远端
胫骨和腓骨(腿骨),跟骨(跟骨)和距骨。 中足由五块骨头组成:长方体,舟状和三个楔形。 前脚掌由十九块骨头组成:五块跖骨和十四块趾骨(图2)。
足底筋膜起源于内侧跟骨结节,分为内侧,中央和外侧带,分别附着于拇外展肌,屈指肌屈肌和肌肉外展肌的上表面。筋膜然后分成五个交叉穿过跖趾关节和插入到#1-5跖趾骨(1,8,19,20)。
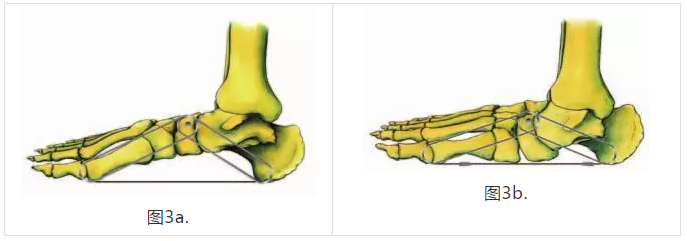
足部具有可见的内侧纵弓(MLA),其有助于分配归因于承重的力。 足部的MLA类似于两个杆:由跟骨和距骨组成的后杆,以及由舟骨,三个楔形和前三个跖骨组成的前杆。 这些杆的底部通过足底筋膜连接。 当力施加到MLA的顶点时,足弓压下,两个杆分开,并且张力分布在足底筋膜上(图3A,3B)(8,21)。
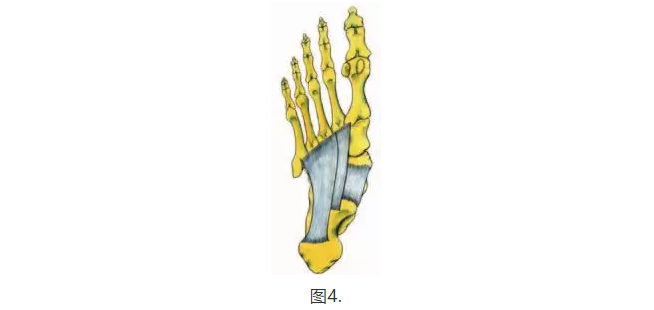
有助于支持MLA的主要韧带是长而短的足底韧带和跟腱韧带(弹簧韧带)(图4)。在静态姿势期间,MLA由足底筋膜,韧带和足部的骨性结构(1,8,20)支撑。 在晚期行走期间,足底筋膜在重新配置MLA和后足以准备脚趾离地时起着动态作用(22,23)。
行走过程中脚和踝关节的生物力学
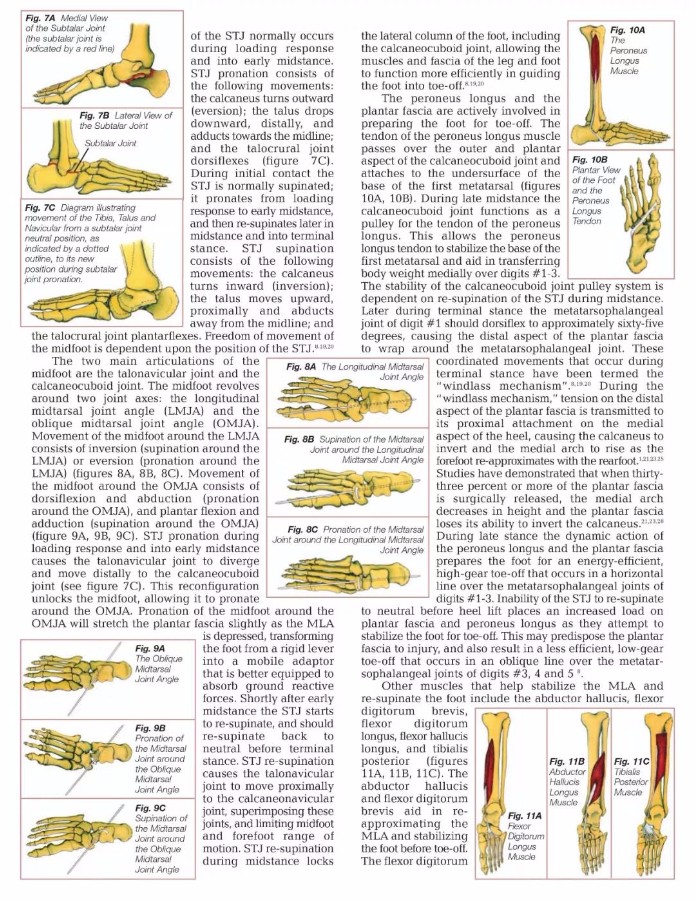
步行者的步态可以分为两个阶段:站立阶段和摆动阶段。在站立阶段,脚接触并适应地面;在摆动阶段,腿向前加速并准备接地。站立阶段包括以下四个子阶段:初始接触,负载响应,中间位置和终端站立。在初始接触期间,跟部接触地面。负荷响应在初始接触后立即发生,在对侧足部抬离地面时结束。当对侧足部抬离地面时,中间阶段开始;对侧腿现在是摆动阶段。中间阶段结束,因为站立腿的腓肠肌,比目鱼肌和跟腱(三头肌腱)的张力导致脚后跟从地面抬起。当脚跟抬离地面时,终端站立阶段开始,当摆动腿接触地面时结束。 (图5)(19,20,24)。足底筋膜以及足部的外在和内在肌肉组织,在引导足部从初始接触到脚趾离开时起到积极作用。 足底筋膜和足部肌肉组织的有效功能,取决于在步态的不同子阶段期间后足和中足关节的构造(8,25,26)。
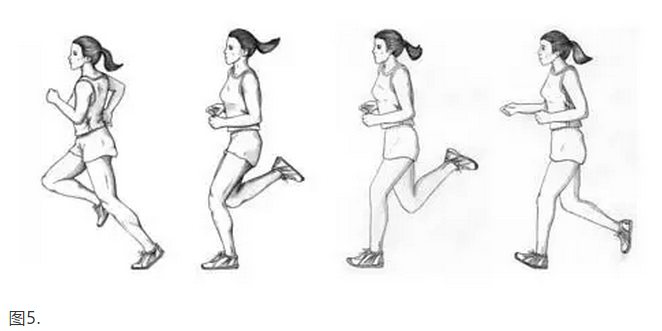
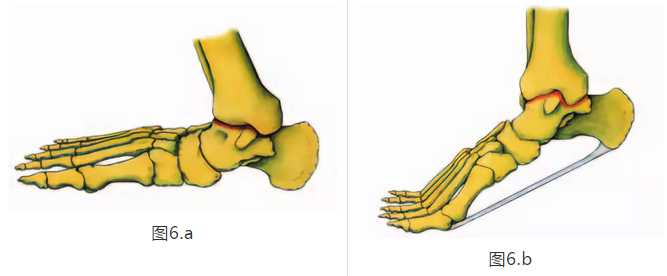
后脚掌由两个关节组成; 在踝关节和距下关节。 踝关节(踝榫)包括胫骨和腓骨的远端方面与距骨滑车的关节。 距下关节允许两个主要运动:背屈,近似胫骨到脚趾,和跖屈,指向脚趾向下(图6A,6B)(8,19,29,27)。
距下关节由距骨下表面与跟骨的关节组成(图7A,7B)。 距下关节的运动对于在初始地面接触期间,把脚从刚性杠杆转换为在装载响应和早期中期期间的移动减震中是关键的,并且当脚准备脚趾离开时返回到刚性杠杆中。两个主要运动在距下关节(STJ)发生的是内旋和旋后。 STJ的旋转通常发生在加载响应期间和早期中期。 STJ内旋由以下运动组成:跟骨向外转(外翻); 距骨向下,向远端下降,并向中线加合; 和距下关节背屈(图7C)。
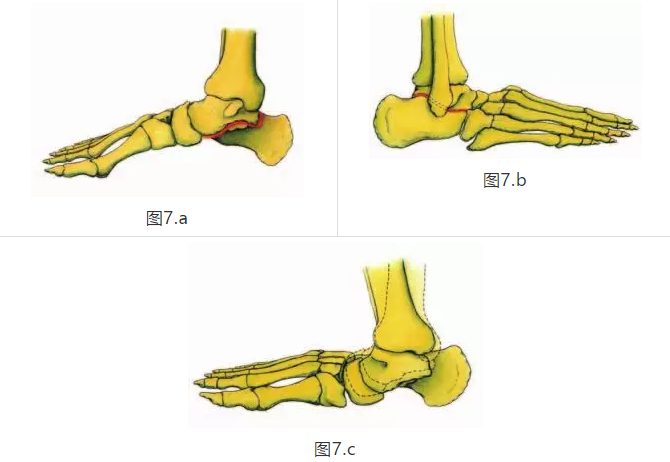
在初次接触期间,STJ通常被旋转; 它从加载响应到早期中期,然后在中间阶段重新旋转并进入终端站立。 STJ旋后由以下运动组成:跟骨向内转(反转); 距骨向上移动,向近端移动并从中线外展; 和距下关节跖屈。 中足的运动自由取决于STJ的位置(8,19,20)。
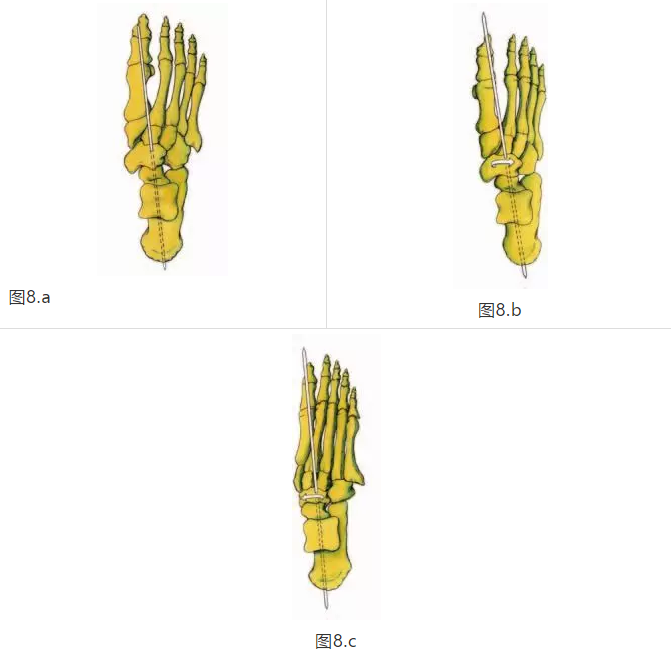
足中的两个主要关节是距舟关节和跟骰关节。 中足围绕两个关节轴旋转:纵向中间关节角度(LMJA)和斜中间关节角度(OMJA)。围绕LMJA的中足移动包括内翻(LMJA周围的旋后)或外翻(LMJA周围的内旋) (图8A,8B,8C)。
OMJA周围中足的运动包括背屈和外展(OMJA周围的内旋),以及足底屈曲和内收(OMJA周围的外旋)(图9A,9B,9C)。 在负荷反应期间和早期中期的STJ内旋导致talonavicular关节发散并向远端移动到跟骨关节(参见图7C)。 这种重新配置解锁了中足,允许它在OMJA周围旋转。
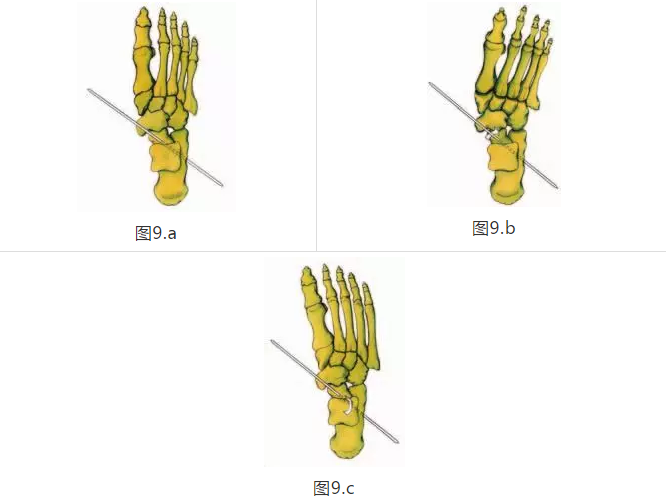
当MLA被压下时,OMJA周围的中足的旋前将稍微拉伸足底筋膜,将足部从刚性杆转变为移动适配器,其更好地装备以吸收地面反作用力。在早期中期之后不久,STJ开始重新旋转,并且应该在发挥作用之前重新恢复到中立状态。 STJ再次旋后导致距舟关节关节向近端移动到跟骨关节,叠加这些关节,并限制中足和前足活动范围。 在中间位置STJ再次锁定足部的侧柱,包括跟骨关节,允许腿部和足部的肌肉和筋膜更有效地引导足部进入脚趾离开(8,19,20)。
腓长肌和足底筋膜积极参与脚趾的准备。腓长肌的肌腱经过跟骨关节的外侧和足底,并附着到第一跖骨基部的下表面(图10A,10B)。 在中间晚期,跟骰关节作为腓长肌腱的滑轮起作用。 这使得腓长肌腱能够稳定第一跖骨的基部,并有助于将体重转移到趾骨#1-3的内侧。跟骨关节滑轮系统的稳定性取决于中间期间STJ的再次旋后。 在终端站立期间,趾骨#1的跖趾关节应背屈至约65度,导致足底筋膜的远端部分缠绕在跖趾关节周围。 在终端站立期间发生的这些协调运动被称为“锚机机制windlass mechanism”( 8,19,20)。在“锚机机制”期间,足底筋膜远端方面的张力传递到足跟内侧的近端附件,导致跟骨反转,内侧足弓在前足重新接近时上升 用后脚掌(1,21,23,25)。
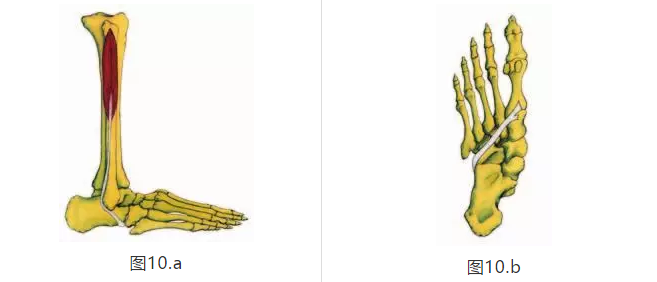
研究表明,当筋膜的33%或更多通过外科手术释放时,内侧弓的高度会降低,足底筋膜会失去其逆转跟骨的能力(21,23,28)。 在晚期姿势中,腓长肌和足底筋膜的动态作用,使足部能够在足以在趾骨#1-3的跖趾关节上方的水平线上发生高速的脚趾离地。 在脚跟抬起之前,STJ无法重新旋转至中性位置,因为他们试图稳定足部以便脚趾脱落,从而增加足底筋膜和腓长肌的负荷。这可能使足底筋膜易于受伤,并且导致效率降低,在趾骨3、4,5的跖趾关节上方以斜线出现低速脚趾离地。
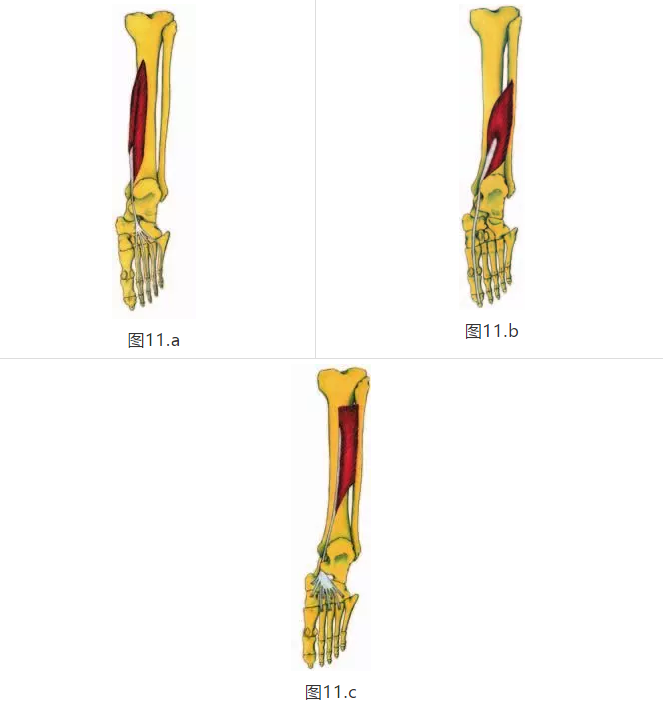
有助于稳定MLA并重新旋转足部的其他肌肉包括拇外展肌,屈肌腱屈肌,屈肌趾长肌,拇长屈肌和胫骨后肌(图11A,11B,11C)。 拇趾外展肌和屈指肌短肌,有助于重新接近MLA并在脚趾离地前稳定足部。屈肌趾长屈肌,拇长屈肌和胫骨后肌在MLA附近具有腱附着部位。 两个以前的肌肉在从中间到脚趾离开时阻止内旋的活动,并且胫骨后肌减速从负荷反应到早期中期的内旋(8,19,20)。
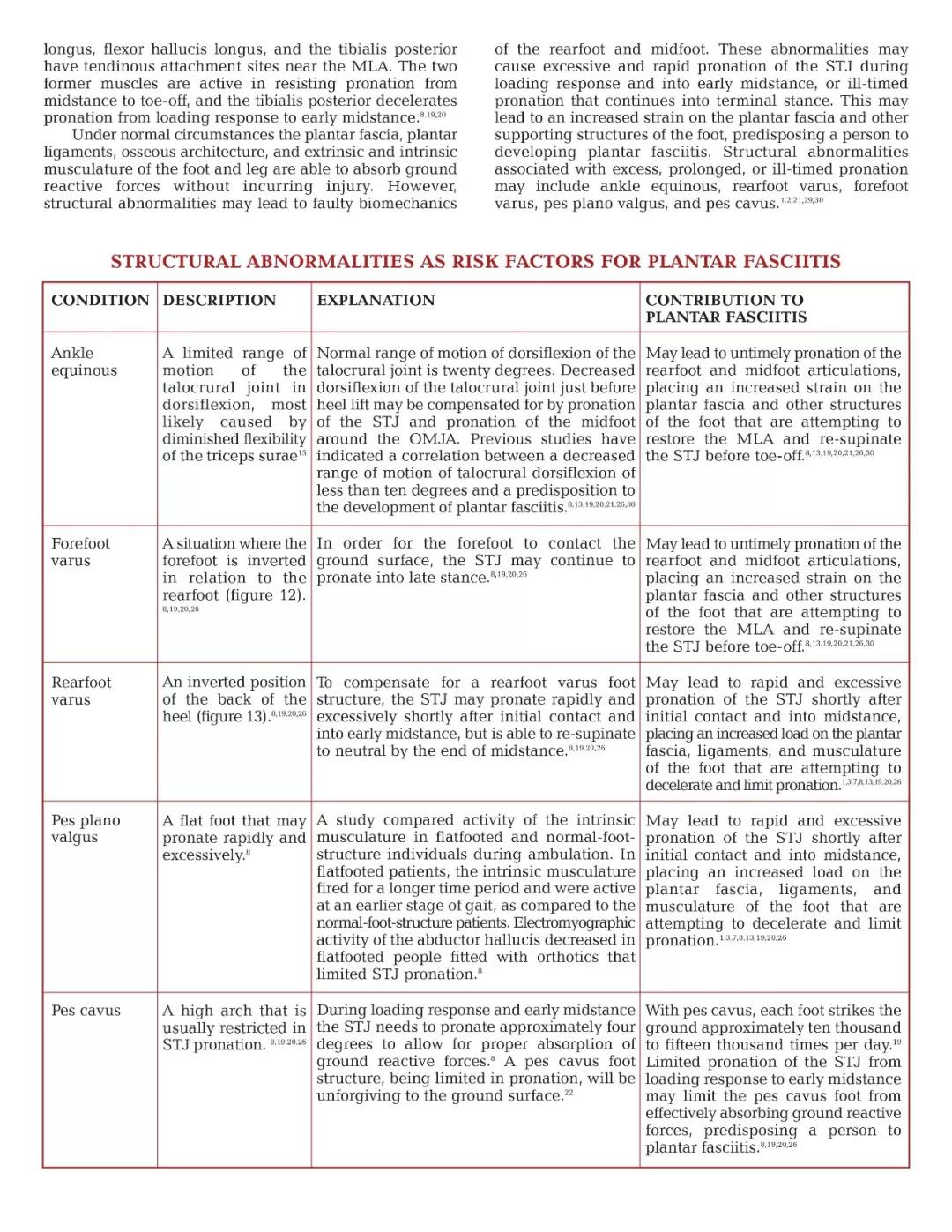
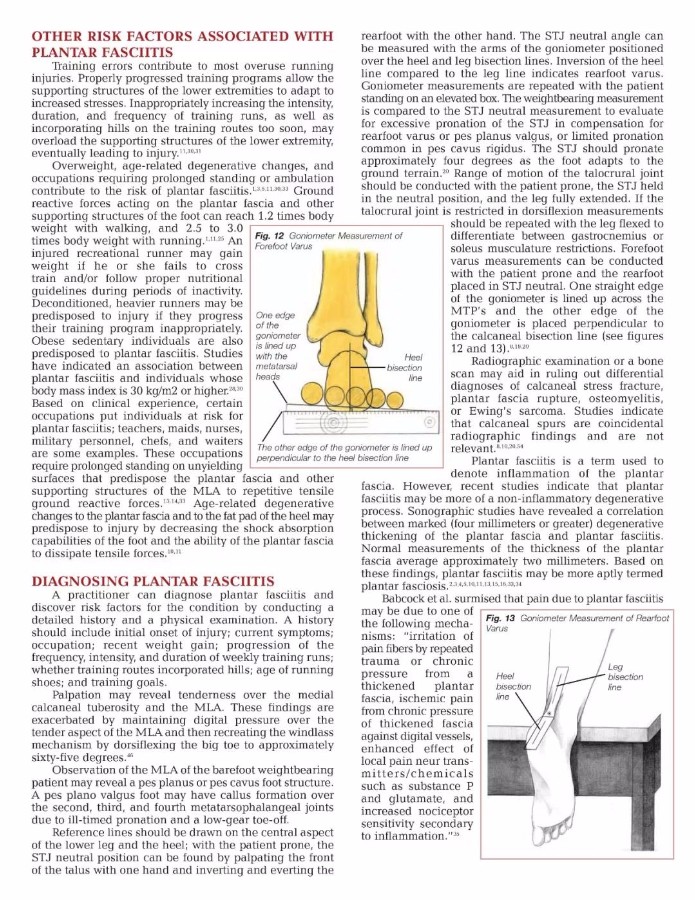
在正常情况下,足底筋膜,足底韧带,骨质结构以及足部和腿部的外在和内在肌肉组织能够吸收地面反作用力而不会引起伤害。 然而,结构异常可能导致后足和中足的生物力学错误。 这些异常可能导致STJ在负荷反应期间和早期中期过度快速内旋,或者持续进入终末姿势的不合时宜的内旋。 这可能导致足底筋膜和足部其他支撑结构的应变增加,使人易患足底筋膜炎。 与过度,延长或不合时宜的内旋相关的结构异常,可能包括马蹄足,后足内翻,前足内翻,扁平足和高弓足(1,2,21,29,30)。
足底筋膜炎结构异常的危险因素

训练错误导致过度使用的跑步伤。 适当进展的训练计划,允许下肢的支撑结构适应增加的压力,不适当地增加训练的强度、持续时间和频率,以及过早的在训练路线上加入山丘,可能使下肢的支撑结构超负荷,最终导致伤害(11,30,31)。
足底筋膜炎相关的其他危险因素
超重,与年龄相关的退行性变化,以及需要长时间站立或走动的职业会导致足底筋膜炎的风险(1,3,5,11,30,33)。 作用于足底筋膜和脚的其他支撑结构的地面反作用力,可以在行走时达到体重的1.2倍,并且在跑步时可以达到体重的2.5至3.0倍(1,11,25)。如果受伤的休闲跑步者在不活动期间未能交叉训练和/或遵循适当的营养指导,则可能会增加体重。 如果他们不适当地推进他们的训练计划,不适应的,较重的跑步者可能易于受伤。这些久坐不动的人也易患足底筋膜炎。 研究表明足底筋膜炎与体重指数为30 kg / m2或更高的个体之间存在关联(28,30)。根据临床经验,某些职业使个体处于足底筋膜炎的风险中, 教师,女佣,护士,军人,厨师和服务员就是一些例子。 这些职业需要长时间站立,这使得足底筋膜和MLA的其他支撑结构易于发生重复的拉伸(13,14,33)。 足底筋膜和足跟脂肪垫的年龄相关性退行性变化,可能通过降低足部的减震能力和足底筋膜消散拉力的能力而易于发生损伤(10,11)。
诊断足底筋膜炎
临床医师应根据以下详细的病史和体格检查诊断足底肌腱炎,包括:休息一段时间后行走的最初几步,足跟内侧疼痛加重;负重时间越长,疼痛加重;近期疼痛增加,疼痛常常发生;触诊足底筋膜近端附着部时疼痛;卷扬机试验(windlass test)阳性;跗管综合征试验(tarsal tunnel test)阴性;主动与被动踝关节背屈活动度受限;足部姿态指数评分异常;非运动员BMI较高(B)。
赤脚负重病人的MLA的观察,可能揭示扁平足或高弓足足部结构。 足外翻可能在第二,第三和第四跖趾关节上形成愈伤组织,以实现不合时宜的内旋和低速趾关节。
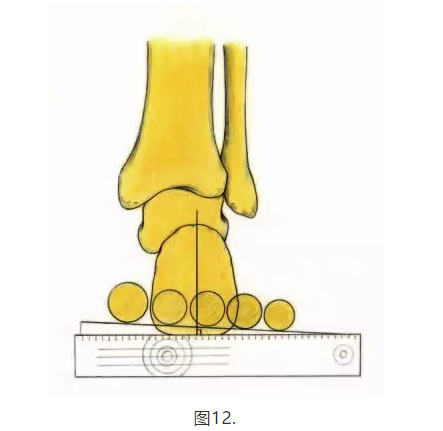
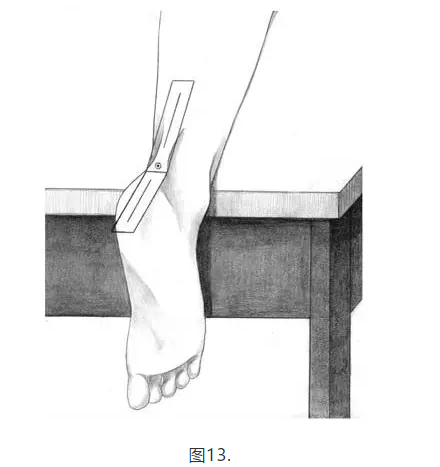
应在小腿和脚后跟的中央部分绘制参考线; 在患者俯卧的情况下,可以通过用一只手触摸距骨前部,并用另一只手翻转后足来找到STJ中立位置。 STJ中性角可以通过测角仪的臂定位在跟部和腿部分割线上来测量。 与腿线相比的脚跟线的反转表示脚后掌内翻。当患者站在高架箱上时,重复测量仪测角。 将负重测量值与STJ中性测量值进行比较,以评估STJ过度内旋以补偿后足内翻或足弓外翻,或足外翻中常见的有限内旋。当脚适应地面地形时,STJ应该旋转大约四度(20)。 应该在患者俯卧,STJ保持在中立位置并且腿完全伸展的情况下进行踝关节的运动范围。 如果屈曲关节受到背屈限制,则应在腿屈曲时重复进行测量,以区分腓肠肌或比目鱼肌组织的限制。 可以在患者俯卧的情况下进行前足内翻测量并且将后脚放置在STJ中性。 测角仪的一个直边在MTP上排成一行,测角仪的另一边垂直于跟骨二分线(见图12和13)(8,19,20)。
足底筋膜炎是用于表示足底筋膜炎症的术语。 然而,最近的研究表明,足底筋膜炎可能更多是非炎性退行性过程。 超声研究显示足底筋膜明显(4毫米或更大)退行性增厚与足底筋膜炎之间存在相关性。 足底筋膜厚度的正常测量值平均约为2毫米。 基于这些发现,足底筋膜炎plantar fasciitis可能更适合称为跖腱膜炎plantar fasciosis 放射检查或骨扫描可能有助于排除跟骨应力性骨折,足底筋膜破裂,骨髓炎或尤因氏肉瘤的鉴别诊断。 研究表明,跟骨骨刺是巧合的影像学检查结果,并不相关(8,10,20,54)。
(2,3,4,5,10,11,13,15,16,33,34)。
Babcock等人推测足底筋膜炎引起的疼痛可能是由于下列机制之一:
“反复创伤或慢性刺激,致使足底筋膜纤维增厚,压力增大,引起疼痛;增厚的筋膜对趾血管压力增大,引起缺血性疼痛;部疼痛神经传递物/化学物质如P物质和谷氨酸的增强作用;继发于炎症的伤害感受器敏感性增加”(35)。
治疗足底筋膜炎
足底筋膜炎的保守治疗应侧重于减轻疼痛,促进愈合,恢复运动和力量范围,纠正训练错误,限制由结构异常引起的生物力学偏差,以及最大化良好营养(1)。 根据我的经验并根据文献回顾,建议采用以下治疗方案:
•手动调整踝关节和足部,以释放踝关节,距下关节和中间关节关节的关节运动(33,34)。
•深层组织程序,如Graston技术(使用特殊设计的手动治疗)和Active Release Technique(专利手动治疗技术),可以打破疤痕组织,恢复软组织运动。 根据我的经验,我发现Graston工具作为一种肌筋膜技术特别有用,可以破坏跟骨内侧结节上足底筋膜起源的粘连(图14A,14B)。
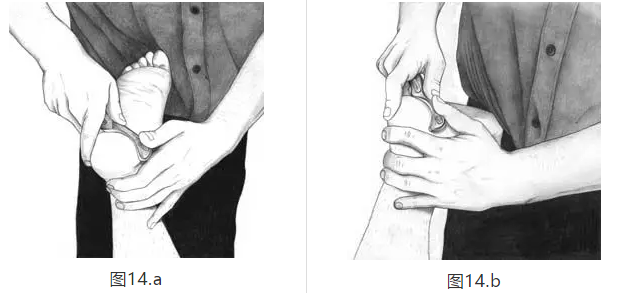
有相当多的临床证据支持深部组织手术治疗应变/扭伤的有效性(36,37,53)。 Myofascial技术已被证明可刺激成纤维细胞增殖,导致胶原蛋白合成,可通过用更强和更多功能的组织替代退行性组织来促进足底筋膜炎的愈合(2,50)。
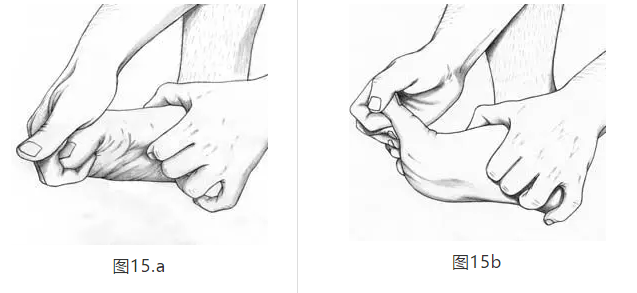
•可以向患者传授用于肌筋膜释放疗法的家庭锻炼计划。 在该示例中,患者具有右脚足底筋膜炎。 就座的患者用右手抓住第一,第二和第三近端趾骨的基部,并通过弯曲跖趾关节(MTP)的脚趾来缩短足底筋膜。 左手将在足底筋膜的内侧或中央带上施加趾骨压力。 然后患者将用右手在MTP处伸展脚趾,同时用左手施加远端至近端牵引力(图15A,15B)(38)。可以根据需要重复该操作。 还可以教导患者如何在MLA下滚动高尔夫球,带有小块的洗衣球或冷冻塑料瓶以刺激足底筋膜。
•实施足部外在和内在肌肉组织的力量训练计划。 站立和坐着小腿抬高加强了腓肠肌,比目鱼肌和脚的内在肌肉组织,毛巾夹持练习用脚趾加强脚的内在肌肉组织。 利用背屈辅助阻力装置,加强腿部胫骨前肌和伸肌肌肉组织,使脚部减速。足部抵抗外翻运动加强腓骨肌肉组织(4,8,31,52)。
•常规伸展三头肌和足底筋膜。 膝盖伸展和弯曲的可以拉伸三头肌,弯曲可以在斜板上,使用拉伸装置或在平坦的地板表面上进行。 足底肌筋膜的拉伸可以与自体肌筋膜释放技术类似地进行。 三头肌和足底筋膜的拉伸已被证明可以改善背屈中的踝关节活动范围,并有助于治疗足底筋膜炎(4,31,38)。
•使用预制夜间夹板。 夜间夹板应包含大约五度的坐骨神经关节背屈和趾骨伸展。夹板被动地将筋膜拉伸过夜,有助于缓解因筋膜缩短引起的早晨足跟疼痛(3,8,38,39)。然而,与夜间夹板相关的依从性差,因为它很笨重(40)。
•可暂时使用四分之一英寸或四分之三英寸的提升脚跟,来限制由脚踝引起的代偿性内旋。 随着治疗,跗跖关节的运动范围得到改善,脚跟提升最终可以被移除(20,31,39)。
•跑鞋每300-500英里应更换一次。运动鞋在300-500英里后失去约50%的吸收地面反作用力的能力(4,31,32)。
•购买合适的跑鞋。 高弓足脚结构可受益于带衬垫的运动鞋。 可以移除运动鞋衬垫并用缓冲衬垫替换。 后足内翻,前足外翻和扁平足结构可受益于运动控制运动鞋(41)。
• 时使用适当的足弓支撑。可以利用半径不超过五分之八英寸的半球形矫形器来帮助限制过度内旋(11,19,20,31,39,42,43)。
• 足部的胶带(kinesio tape)已被证明可有效限制内旋(34,44,45)。
•建议适当的培训限制。对于马拉松运动员,最初应建立一个四英里的训练基地,最大心率的百分之六十五到百分之七十五。之后,应遵循渐进式训练计划,以允许脚的支撑结构适应以承受未来增加的应力负荷。通常在周末进行的长时间训练,应限制在需要65%至75%的最大心率以提高有氧能力的速度。在这一周内,建议以最大心率的85%至90%运行,以及较短的4到8英里间隔,以提高无氧能力。由于下肢负荷增加,应逐渐增加山地训练。平均马拉松训练计划包括一周内的3次短跑,以及周末的1次长跑。总里程不应每周增加10%以上。 24,31,47
•为游泳,骑自行车和踏步机等跑步者,提供改进的训练(2,8,31)。
•可以在内侧跟骨结节上放置粘弹性鞋跟杯或小垫圈,以减少作用于足底筋膜近端的地面反作用力(39)。
•缓冲垫可以放置在坚硬的工作表面上,减少了在固定点上长时间站立的专业人员的地面反作用力。
•营养建议。 营养师可以计算每日运动的燃烧率,然后制定适当的每日膳食计划,以便健康减肥或维持。
•超声和电肌肉刺激联合治疗,恢复正常肌张力,帮助愈合过程,减轻疼痛(34,51)。
•每次处方服用非甾体类抗炎药物,并在一天内重复使用冷敷包给MLA 20分钟,一整天重复,从而减少炎症。 离子电渗疗法与地塞米松一起也是减少炎症的有效方式。 足底筋膜炎的组织学表现已显示退行性改变,无炎症前体4; 因此,NSAID,冰疗和离子电渗疗法治疗足底筋膜炎的疗效可能有限。
•佩戴短腿石膏模型约6周,可能会限制作用在筋膜上的地面反作用拉力,从而限制重复劳损并促进愈合(39)。
如果保守措施不能成功缓解症状,或使患者能够舒适地控制与足底筋膜炎相关的症状,则可能需要考虑可的松注射或手术治疗。皮质类固醇注射可用于缓解由于炎症变化引起的疼痛。但是,应该明智地进行治疗,因为多次注射可能导致足底筋膜破裂(1,3,4)。
在顽固性足底筋膜炎病例中,限制日常生活活动或阻止参与运动,手术治疗可能是一种可行的选择。足底筋膜内窥镜检查涉及释放一部分增厚的弹性较小的筋膜。 足底筋膜的手术释放,然后进行适当的治疗,可以降低MLA中存在的僵硬度,并且在日常生活活动或恢复运动期间允许可控或无痛的运动范围(4,8,9,28,34,49)。足底筋膜的手术释放不应超过百分之三十三,这有助于在静态姿势下支持MLA,并可能限制STJ从中间到脚趾重新旋转的能力(28)。释放任何更多的足底筋膜,可能会导致韧带和骨结构的应变增加。
结论
足底筋膜炎是下脚跟疼痛的最常见原因之一。 结构异常,过度使用,虚弱,超重和训练错误都会导致这种情况的风险。 对足底筋膜施加的重复,过度负荷可能导致退行性变化,从而降低足底筋膜吸收地面反作用力的能力,并重新接近MLA并重新旋转STJ以准备脚趾离地。 在许多情况下,已发现保守治疗成功地减轻或控制与足底筋膜炎相关的症状。 如果保守治疗无效,可的松注射可能有助于减轻疼痛症状。 在顽固性足底筋膜炎病例中,内镜保守性手术是一种可行的选择。



本文来源:医疗互动













