一
导读
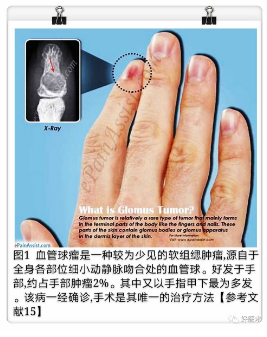
血管球瘤,又名球状血管瘤、血管球血管瘤、血管神经肌瘤,是一种发生于血管球的罕见的血管性错构瘤(图1),占软组织肿瘤的不到2%。可发生于身体的任何部位,多见四肢末端(如甲床、指/趾侧),约75%发生于手部,其中95%发生于甲下,亦可发生于气管、肺、纵膈、胃、阴茎、神经和骨等部位,多为良性,极少数为恶性;多为单发,偶见多发。血管球瘤的病因目前尚不明确,近年来研究报道多无明确的外伤史。通过学习本文内容来提高对血管球瘤疾病的认识,减少对该疾病的漏诊与误诊。另外,本文最后重点讲述了甲下血管球瘤的手术治疗方法,以及手术注意事项。
二
病因及发病机制
血管球瘤的病因不明,可能与性别、年龄、创伤或遗传有关。一些作者认为,血管体结构的薄弱可能导致创伤后反应性肥大。
血管球是一种皮肤中的正常结构,位于真皮网状层下,正常血管球直径约1 mm,是小动、静脉之间的短路,包含以下结构:入球小动脉、动静脉吻合 (Suquet-Hoyer canal)、出球小静脉,球内网织纤维,外层覆盖有包膜,其中有大量无髓鞘的感觉神经纤维及交感神经存在,具有控制末梢血管舒缩,调节血流量和体温的作用。其内有血管球细胞,是一种内皮细胞,外被很薄的胶原网包绕,血管球的神经纤维过度增生形成血管球瘤。
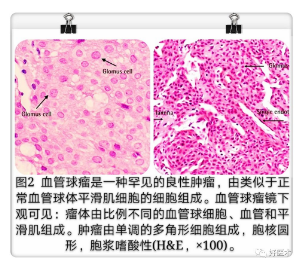
1812年,Wood首先报道了血管球瘤的临床症状特点,Masson在1924年详细描述了血管球瘤的病理结构。组织学上,血管球瘤是一种边界清楚的真皮结节,由血管球细胞、血管系统和平滑肌细胞组成(图2)。实性血管球瘤是最常见的变异型,其有很少的血管系统成分及很少的肌肉成分。不太常见的变异型包括:具有显著血管成分的血管球血管瘤,以及具有显著血管成分和平滑肌成分的血管球肌瘤。
虽然目前还不清楚血管球瘤疼痛的原因,但已经提出了几种假设:
①球瘤的存在对压力敏感
②肥大细胞释放肝素、组胺和5-羟色胺等物质使压力和热感受器敏感
③过度支配神经的许多无髓神经纤维渗透到球瘤已被认为是疼痛的原因之一
三
流行病学
血管球瘤以单发多见,其发生率占四肢末端软组织肿瘤1%~5%,约3/4见于手部,50%~90%发生甲下,多见中青年女性。多发的血管球瘤最早约占整个血管球瘤10%,多发小于20岁儿童和青少年,偶发现有家族史。
四
临床表现
四肢末端血管球瘤症状:
典型“三联征”(间隙性疼痛、触痛和冷刺激痛)。疼痛可沿同侧放射至上肢或肩部,不小心触碰指尖或外界温差变化大可诱发加剧疼痛,一般口服止痛药物无效。
体征:粉红色或紫色的血管性丘疹或结节,甲下紫色或蓝红色充血等颜色改变。
检查试验:
①Love's pin试验:其方法为用大头针的尾部自肿瘤的周围触压,逐渐向中心移动,触到肿瘤表面的皮肤时,立即出现疼痛和患手不自主地回缩,称之为Love试验阳性。加强的Love试验则通过针尖样物体加压刺激使得疼痛加剧。
②Hildreth's试验:其方法是抬高患肢数分钟以驱血,这时患者的疼痛可减轻。而加强的Hildreth试验则在驱血后将患肢迅速放下,血流的冲击可诱发疼痛。
③Cold sensitivity试验:将病变部位浸入冷水或冰水中,观察是否诱发患指疼痛加重。
五
辅助检查
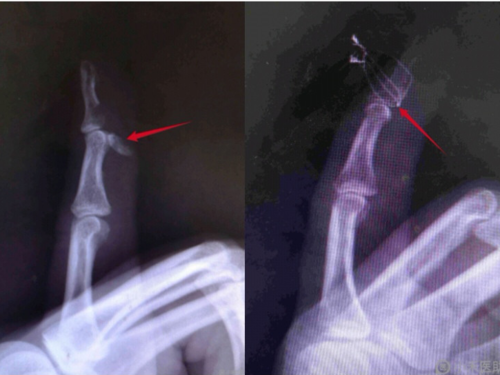
X 线检查:可对血管球瘤观察有无临近骨质的侵蚀及。常显示末端指/趾骨压迹明显,对该疾病诊断具有重要价值,必要时双手对照有助于发现微小病变。
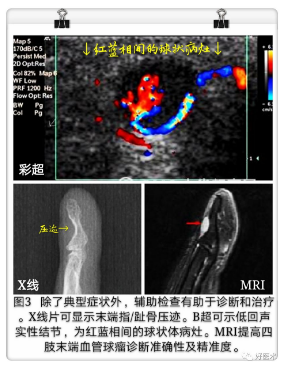
超声检查:高频B超对血管球瘤为低回声实性结节,可见大量的血管成分的组织(红蓝相间的球状体病灶),可显示瘤体大小、形态及位置等,但对于小于2 mm瘤体,超声不易检出。
MRI具有良好的软组织和空间分辨率,能较好地显示病变部位、形态、范围、信号特征、肿瘤的组织成分以及与周围组织的关系,因而被广泛用于软组织肿瘤的定位、定性诊断和肿瘤分期。肿瘤在T1WI上呈等或稍低信号,T2WI上呈高信号,信号均匀,PDWI及脂肪抑制T2WI呈明显高信号,增强后明显均匀强化。因此MRI是诊断手指血管球瘤的首选方法。
六
鉴别诊断
甲下血管球瘤应与骨疣、纤维瘤、黑色素瘤等鉴别,甲下以外部位应与神经纤维瘤和血管瘤相鉴别。
甲下病变
甲下骨疣
骨的一种错构瘤,源于生长软骨异常的骨膜下增生,最常见于足踇趾,好发于青少年,常无自觉疼痛症状,常因指/趾甲畸形或不适就诊。
甲沟炎
最容易误诊,多因甲沟及附近组织嵌甲、刺伤或拔“倒皮刺”引起,外敷、抗感染等有效,出现甲下脓肿,拔甲或引流有效;
甲下血肿
多外伤引起,急性出血引起疼痛,消毒的针钻穿甲板,放出血液疼痛缓解,慢性甲下出血多随甲板逐渐前移而消失,不需特殊处理;
黑色素瘤
67%位于甲下,甲板逐渐纵裂变黑,破溃,甲板破坏或缺损,可发生血行和淋巴转移,病理特点是瘤细胞呈梭形及圆形Paget细胞样。
末梢神经炎
部分末梢神经炎的患者也会出现患者疼痛及冷刺激敏感等症状,对于有些症状不典型的血管球瘤患者应注意与末梢神经炎相鉴别,末梢神经炎多为双侧对称性感觉异常,并伴有运动障碍,且MRI检查没有明显的病灶,营养神经的药物对其有效果。
甲外病变
血管瘤
无特定的生长部位,MRI信号相似,无典型的疼痛“三联征”表现。
腱鞘囊肿
好发于关节和肌腱附近,T1WI呈低信号或中等信号,T2WI及STIR呈高信号,内部多有薄的线样间隔,增强后囊肿壁可强化。
腱鞘巨细胞瘤
好发于手指掌面关节旁,T1WI上多呈等信号,T2WI上呈高低混杂信号为特征。
神经鞘瘤
以四肢屈侧较多,较少位于甲床,T1WI呈低或中等信号,T2WI呈明显高信号,囊变率高。
七
治疗
手术切除是目前公认的有效治疗方法,一旦确诊应尽早手术。手术目的:完全切除瘤体,减少术后并发症,提高生活质量。
术前对肿瘤部位进行准确标记。麻醉之前,术者应在患指按压最痛的部位找到痛点并标记。术中应用显微外科技术切除血管球瘤,镜下可看到肿瘤组织与周围组织有较为明显的区别,保证无创操作和完整切除肿瘤,减少肿瘤复发率。
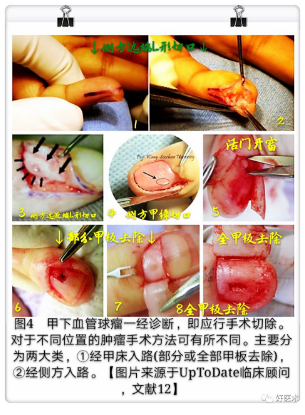
对于不同位置的肿瘤手术方法可有所不同:如瘤体位于指腹,可直接于瘤体表面切开皮肤完整摘除。而位于甲下的瘤体,可采用甲床开窗或沿甲缘的弧形切口,对于开窗的甲床应行显微修复。对于累及甲床导致甲床缺损较大的患者考虑足趾甲床移植,如需移植则麻醉可选择全麻。
注:甲单元的外科解剖学 — 甲单元由甲母质、甲床、近端和侧缘甲襞及甲下皮组成。
一、甲母质是具有生发能力的上皮结构,来自甲母质的角质形成细胞分化,最终形成甲板。
①甲母质大部分隐藏在近端甲襞之下,但远端1/3的甲母质呈一个半月形结构,被称为甲半月。
②近端甲母质形成甲板的背侧部分(上层),远端甲母质形成甲板的腹侧面(下层)。
二、约80%的甲板是由甲母质的近端部分产生的,随着甲板向远端生长,使其形成一定的自然曲度。
①甲床在两侧甲皱襞间横向延伸,并从甲半月远端纵向延伸至甲下皮。
②甲床上皮细胞与甲板下表面紧密贴合。因此,甲床手术有时可并发轻度甲剥离。
③甲床的表皮真皮界面是由纵向表皮突和乳头体脊组成的。每个乳头体脊均包含3-5根纵向生长的毛细血管,由此可解释裂片形出血呈纵向的原因。
④在甲床真皮和远节指/趾骨的骨膜间,无皮下组织分隔。
三、近端甲襞和侧缘甲襞被统称为甲周表皮。甲襞的作用是保护甲板并引导甲板沿正确方向生长。
四、甲下皮位于甲板远端游离缘,紧邻远端沟的近端;甲下皮与掌/跖皮肤相连,其作用是封闭并保护远端甲单位免受环境因素的侵害。
八
以下重点介绍甲下血管球瘤的手术治疗方法及手术并发症
甲下血管球瘤的治疗方法是手术切除。在注射麻醉剂或使用止血带前,必须标记甲板下血管球瘤的位置。为暴露肿瘤,首选部分甲板撕脱,如活门撕脱或外侧卷曲撕脱。术中显露肿物后,使用钝头弯剪将肿瘤从周围组织中分离出来。如果甲床的缺损大于3-4mm,可用可吸收缝线进行缝合。有一部分学者习惯将撕脱的甲板放回原处并固定至近端甲襞和侧缘甲襞,以保护手术创面。虽然甲板并不能永久地再次附着于甲床上,但它可保护创面数周,直至新生甲板将其推出。
常用的手术方法:
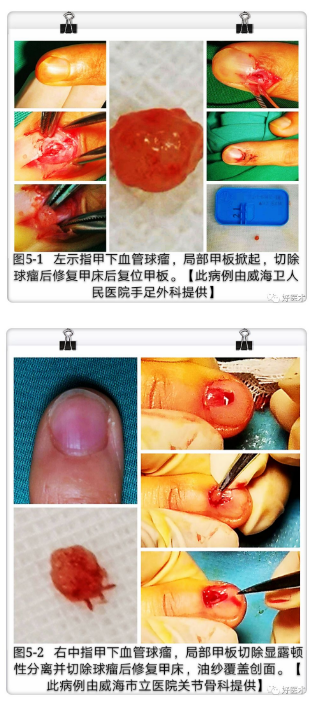
①Transungual术式(图5):即甲床开窗法,甲板部分或全部拔除后,在肿瘤处纵行切开甲床,完整切除肿瘤后修复甲床。这种方法常用于甲下中央或近端血管球瘤,能很好地暴露肿瘤,提供良好的手术视野,完整的切除肿瘤及其包膜,但术后高发指甲畸形率。
②改良Transungual 术式,即活门法(图4.5):在手指远端及侧边做一平行切口,指甲刀游离甲板边缘,指甲铲在甲板下面推动,向近端小心地抬起来甲板,纵向切开甲床并切除瘤体,甲床及甲板予以原位缝合。该改良术式避免伤及甲上皮、近端甲襞和角质层,防止术后形成后翼状胬肉,同时预防术后甲沟炎的发生,缩短愈合时间,保留了甲板,降低了术后指甲畸形的发生率,但是若瘤体位置靠近甲根深面或存在多发瘤体,则可能导致瘤体切除不彻底。
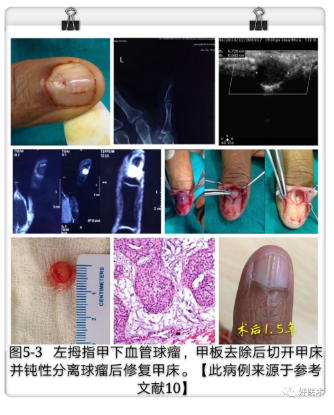
③Lateral Subperiosteal术式(图4.3):甲缘行弧形切口,将甲板及甲床一并掀起,切除瘤体后原位缝合。这种方法不破坏甲床及甲基质,很好的避免了术后指甲变形,然而由于手术视野的局限性,肿瘤往往不能完全切除,因此导致高复发率,故一般适用于位于甲下周边的血管球瘤。
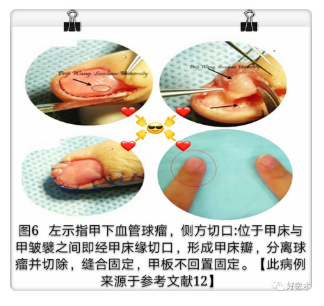
④改良 Lateral Subperiosteal 术式(图4.1,图6):即保留指甲的外侧骨膜瓣术式,在靠近瘤体的一侧给予小高侧向切口,向远侧延伸,并在指髓处弯曲,形如 L 状,深部直接剥离到骨,提起远节指骨骨膜下背侧皮瓣,甲基质、甲床及甲板,暴露瘤体,完整切除肿瘤及其包膜。该改良术式直接暴露甲下区域,无甲床剥离或干扰远端指骨骨间支持结构,减少瘤体复发的可能性。适用于甲下外周的肿瘤,若瘤体位置靠近甲下中央及近端,可能存在视野不足的问题,引起瘤体切除不完全。
术后的并发症主要涉及两方面,瘤体复发和甲板畸形。
①瘤体复发,主要考虑两方面,一方面是单发瘤体及其包膜未完整切除,另一方面是未意识到存在的多发卫星病灶或新出现的瘤体。总之,为预防复发,必须摘除全部血管球瘤。甲母质中或甲母质下的血管球瘤最难摘除;由于摘除不完全,其复发的风险最高。
②甲板畸形,往往需要临床医师针对具体的病灶选择正确的手术方式,及在手术过程中在显微技术辅助下精细操作,减少对甲床甲基质的损伤,促进术甲床愈合,降低甲板畸形发生率。
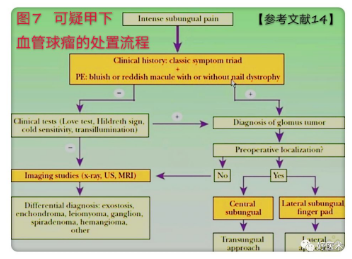
总之,对手指长期疼痛的患者要能够想到血管球瘤的诊断,对于可疑甲下血管球瘤病例可以参考此图处置流程(图7),提高对血管球瘤的认识,避免漏诊。
参考文献
1. Morey VM, Garg B, Kotwal PP. Glomus tumours of the hand: Review of literature. J Clin Orthop Trauma. 2016;7(4):286–291.
2. 张英琪, 张世民, 王欣. 手指血管球瘤的诊治[J]. 中国矫
3. 形外科杂志, 2011, (14):1167-1170.
4. 赵颖, 陈亚玲, 李培岭等. 手指血管球瘤的MRI表现[J]. 中国CT和MRI杂志, 2017, 第15卷(11):122-124.
5. 张英琪, 张世民, 王欣. 手指血管球瘤的诊治[J]. 中国矫形外科杂志, 2011, (14):1167-1170.
6. Dwidmuthe S, Nemade A, Rai S. Glomus tumor of thumb occurring at unusual location. J Surg Tech Case Rep. 2013;5(2):92–94.
7. 蒋华军,吴成波,曲巍.甲下血管球瘤的手术疗效分析[J].中华手外科杂志,2018,4(34):278-280.
8. 颜屈伦,刘永光,旷甫国,等.指端血管球瘤的显微外科治疗[J].中华手外科杂志,2018,5(34):396-397.
9. 夏志勇,张奉琪,孙亚宁.右足拇趾甲下单发性血管球瘤一例[J].足踝外科电子杂志,2016,3(4):36-37.
10. Dhillon MS, Vasishtha RK, Bali K. Glomus tumor of Hoffa's fat pad and its management by arthroscopic excision. Clin Orthop Surg. 2013;5(4):334–337.
11. Jalan D, Elhence A, Rathore DS, Maley DK. A recurred subungual glomus tumour of the thumb. BMJ Case Rep. 2016;2016:bcr2015212963.
12. 黄文停.手指血管球瘤临床诊治分析[D].安徽医科大学,2018.
13. 唯医网视频:王培吉《手指末节血管球瘤的显微外科治疗》.
14. 美迪康会务通学术会议服务平台:樊翌明《CT血管造影对指尖和甲下血管球瘤的诊断价值》https://www.medmeeting.org/video/Index/46651.
15. 搜狐英文:https://www.epainassist.com/hands/what-is-glomus-tumor-and-how-is-it-treated.
闫行超
威海卫人民医院
2012年~2015年在吉林大学白求恩第一医院手足外科功攻读硕士学位,毕业后一直在威海卫人民医院手足外科工作,2017年参加国家骨科住院医师规范化培训,现在威海市立医院进行规范化培训。