强直性脊柱炎(Ankylosing spondylitis,来自希腊语ankylos, crooked; spondylos, vertebrae; -itis, inflammation),以前称为Bechterew病或综合征(病变始于颈椎,并逐渐向下延伸,此种类型的强直性脊柱炎称为Bechterew病)和Marie-Strümpell病,是一种轴向骨骼的慢性炎症性疾病,周围关节和非关节结构的可变受累。
脊柱关节炎(SpA)包括一组具有临床、遗传和放射学特征的风湿性疾病,包括银屑病关节炎、反应性关节炎和炎性肠病的关节炎。这些疾病影响2-3%的人群,是类风湿性关节炎的两倍。由于它们经常导致长期残疾,因此早期识别很重要。
本综述将重点关注强直性脊柱炎(AS)和最近定义的非放射性轴向SpA疾病。这些病症人群的发病率为0.5%,但大多数全科医生从未发现新的AS病例,这表明在初级保健中需要更加重视该病的筛查。
MRI在评估早期疾病方面可能特别有用,但是在普通X射线上可以更好地看到骶髂关节炎的慢性变化。非甾体类抗炎药(NSAIDs)是一线治疗,最近的研究表明,AS患者常规使用NSAIDs,可以减缓了放射学进展。肿瘤坏死抑制剂治疗,显着改善了对NSAID的反应不足的超过三分之二的AS患者的生活质量。
背痛
大约5%的慢性下背痛可归因于SpA。 炎症性背痛(IBP)的存在--AS的原型特征,使SpA的可能性增加至约14%。 表1显示了炎性和机械性背痛的区别特征。 IBP的两个非常具体的特征是:交替的臀部疼痛和仅在下半夜出现脊柱疼痛或僵硬的觉醒。 临床医生只能通过主观症状来评估IBP的活动:疲劳、脊柱疼痛,早晨僵硬的严重程度和持续时间。 确定IBP应提示更详细的评估和考虑多模式治疗方法。
| 炎性 | 机械 | |
|---|---|---|
| 症状发作时的年龄 | <40岁 | 任何年龄 |
| 病程 | 隐匿,持续超过3个月 | 变量 |
| 活动 | 通过锻炼改善 | 休息改善 |
| 晨僵 | 中等,持续时间超过45分钟 | 温和,短暂 |
| 炎症标志物 | 升高50-70% | 正常 |
脊柱活动度减小
下面列出了最常见的脊柱活动度量。
修改的Schober试验(图1):连续测量对于评估脊柱受限制的进展是有价值的; 椎间盘疾病和退行性腰椎疾病可能有异常。
腰侧屈曲:整体脊柱活动限制和疾病活动的最佳衡量标准。
枕套距离:正常人应该为零。
胸部扩张(在第四肋间隙):在疾病的最初几年中,只有少数患者出现异常(<5 cm)
值得注意的是,在疾病早期,脊柱活动可能是正常的。
图1.脊柱移动性 测量
- 修改的Schober 测试
A)患者站立直立。画一条连接两侧髂后上棘的直线,在脊柱对应的皮肤上做标记A;
B)在A上方10cm处,在脊柱对应皮肤上做上标记B;
C)让患者最大程度地向前弯曲,用软尺测量A与B之间的距离。报告增加量(以厘米为单位,精确到0.1厘米)。记录两次尝试中最好的一次。
经ASAS手册许可转载,Ann Rheum Dis 2009; 68(Suppl II)
脊柱以外的特征
周围关节炎发生在SpA的所有变体中。高达50%的AS患者出现不对称的少关节炎(≤4个关节),通常针对下肢关节。肌腱,韧带和关节囊插入骨中的附着炎或炎症可表现为跟腱炎、足底筋膜炎和肋间附着炎--这会引起胸壁疼痛。趾(指)炎Dactylitis('sausage digit')是由趾(指)屈肌腱的腱鞘炎引起的手指或脚趾的弥漫性肿胀,并且在银屑病和反应性关节炎中更常见。
关节外特征
AS 是一种系统性疾病 这 可能 涉及到 多个 器官, 例如在:
-
眼 (引起的葡萄膜炎)
-
心脏 (引起 主动脉 瓣 疾病)
-
肺
-
皮肤 (导致 一鳞片状皮肤状况,或牛皮癣)
-
胃肠道 ( 回肠炎, 结肠炎)
大约40%的患者出现单眼前葡萄膜炎,通常表现为急性疼痛性红眼,视力模糊和畏光。在第一次怀疑发生前葡萄膜炎时,必须进行裂隙灯检查的眼科检查。一线治疗是皮质类固醇和散瞳滴眼液的组合。约60%的AS患者在结肠镜检查中有粘膜炎症,而10%的患者出现症状性炎症性肠病。通常发生骨量减少和骨质疏松症,特别是在长期持续活动性的疾病中,并且椎骨骨折的风险增加大约七倍。重要的是,脊柱中的骨密度测定法可能会被AS的韧带钙化虚假地增高。AS患者有发生肺尖纤维化(高达15%)和主动脉瓣膜功能不全(高达10%)的风险。这些特征通常在疾病晚期发展并且通常是无症状的。
少年SpA
重要的是要了解青少年SpA,并且50%的病例将演变成典型的AS。 不对称的少关节炎,通常与严重的中足疼痛(tarsitis)有关,是一种常见的表现。 HLA-B27,tarsitis和髋关节受累是AS进入成年期持续存在疾病的预测因子。
成像
X-射线
骨盆前后位X线片(而不是专用的骶髂关节片)应足以评估骶髂关节。AS由IBP定义,至少双侧2级或单侧3级改变(图2)。
图2.骶髂关节的放射学分级。
1级:关节面存在可疑的变化,不是确定的。2级:关节面存在破坏或硬化的局部小区域; 正常的关节空间宽度。3级:破坏,硬化,关节间隙变窄或部分融合的明确变化。4级:完全融合
放射学检查结果代表对早期急性炎症的反应的修复变化。 因此,通常X线的异常表现,延迟于症状出现。 在脊柱中,存在从反应性硬化(‘shiny corner’ 或 Romanus lesion),从椎体的边缘平直和破坏,到韧带骨赘形成和骨桥接(图3)。 经典的“竹节样改变”是典型的AS的特征。
图3. AS中的腰椎变化。 A)椎体前上角密度增高和破坏; B)早期的韧带骨赘syndesmophytes ;C)脊柱融合或关节强直
磁共振成像(MRI)
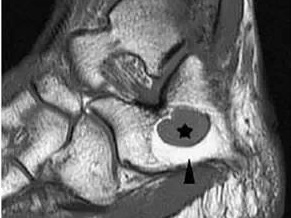
当X射线正常但临床上怀疑SpA时,通常会考虑MRI。 MRI在早期疾病中可能特别有用,尽管即使在活动性SpA中也可能是正常的。 脂肪抑制的短T1反转恢复(STIR)序列显示骶髂关节和/或椎骨角处的骨髓水肿。 骨髓水肿与骨硬化或融合的后期发展有关,无论是骶髂关节还是脊柱。
|
|
|
图4.椎骨角处的骨髓水肿
在活动性疾病中,这些病变被描述为T1 图像上终板边缘的信号强度降低,以及STIR图像上信号强度增加,代表骨髓水肿或骨炎。在这个阶段,X线片上看似正常或可能显示罗曼努斯破坏。在疾病过程的后期,骨骺环在T1WI上可能出现高信号。这种高信号病变代表炎症后脂肪骨髓变性的局限区域。只有在这个阶段才会出现传统放射线所描绘的闪亮角落 - 也就是说,在炎症消失之后很久。
超声检查 Ultrasonography
超声检查可用于检测附着点炎,例如跟腱炎。 它在检测骶髂关节炎中的作用仍有待确定,因为这种方式主要取决于操作者。 然而,有一些建议,彩色多普勒超声可用于诊断早期骶髂关节炎和监测对治疗的反应。
实验室测试 Laboratory tests
急性期反应物如红细胞沉降率(ESR)和C-反应蛋白是炎症的有用标志物,但仅在50-70%的AS患者中升高。 患有并发外周关节炎和炎症性肠病的患者更容易升高。
HLA-B27和其他基因的作用
HLA-B27与AS的关联已经确立,并且在85-90%的患者中发生。 HLA-B27在一般人群中占5-15%,其中一些变异与种族背景相关,但只有5%的HLA-B27阳性人群发生AS。 因此,具有SpA临床特征的患者中的HLA-B27可以支持诊断,但是不作为脊柱疼痛的一般筛查试验。
延误诊断 Delay in diagnosis
症状发作和医师诊断AS之间的延迟平均为5 - 7年。 慢性背痛是常见的,对早期疾病的认识需要临床经验和高度怀疑指数。 此外,炎症标志物并非总是升高,并且X线表现通常是晚期发现。 女性患者的诊断延迟时间较长,占AS患者的三分之一,这可能与女性AS罕见的误解有关。
SpA的特征对于早期识别是重要的,包括交替的臀部疼痛,不对称的外周关节炎,足跟痛,葡萄膜炎,阳性家族史和对非甾体抗炎药(NSAID)的良好反应。 这些特征中的一个或两个的存在将SpA的可能性增加到35-70%,并且三个或更多特征将可能性增加到80-95%。
非X线检查的中轴SpA Non-radiographic axial SpA
即使在MRI的现代时代,也必须存在骶髂关节的X射线变化以便建立AS的诊断。 然而,从症状发作到X射线变化的延迟可以是10年或更长。 许多但不是所有早期诊断的患者,在MRI扫描中都有活动性骶髂关节炎。 如果发现MRI异常,如果存在SpA的至少一个临床特征,则可以建立非X线脊柱SpA的诊断。 如果MRI正常,则需要HLA-B27和两个或更多SpA特征。 SpondyloArthritis国际学会(ASAS)的评估,已经开发并验证了这些分类标准(图4)。
图4.轴向脊柱关节炎的ASAS分类标准。这些分类标准对于检测所有轴向SpA的灵敏度为83%,特异性为84%。 (IBD =炎症性肠病,CRP = C-反应蛋白,NSAID =非甾体类抗炎药)
尽管具有非X线轴向SpA的患者,在MRI上具有较少的强烈炎症变化,并且具有较低水平的炎症标志物,但是它们具有与具有已确诊AS的那些相似的疾病活动和疼痛水平。 因此,非X线轴位SpA患者需要及早进行评估和治疗。
结局的预测
在AS中发现了与预后不良相关的几个因素,最重要的是青少年发病和髋关节炎。 其他因素包括持续性活动性疾病,吸烟,对NSAID的反应不足以及基线脊柱放射学改变。
中医对强直性脊柱炎的观点
㈠ 寒凝瘀阻证
【病证表现】
1.主要症状 腰背及骶髂僵硬、疼痛。
2.辨证要点 因受凉加重,口淡不渴,舌质暗淡瘀紫,苔白,脉沉涩。
3.可能伴随的症状 关节畸形,或夜间痛甚,或疼痛固定不移,或手足不温,或畏寒怕冷,或肢体活动不利等。
【治则与选方】 温阳散寒,活血止痛;可选用桂枝附子汤与生化汤合方。
㈡ 痰瘀寒湿证
【病证表现】
1.主要症状 腰背及骶髂僵硬、疼痛。
2.辨证要点 因受凉加重,肢体困重,舌质暗淡瘀紫,苔白腻或厚,脉沉涩。
3.可能伴随的症状 关节畸形,或头沉头昏,或夜间痛甚,或疼痛固定不移,或手足不温,或畏寒怕冷,或肢体活动不利,或大便不爽等。
【治则与选方】 温阳散寒,燥湿化痰,活血化瘀;可选用二陈汤、活络效灵丹与平胃散合方。
㈢ 气虚痰瘀证
【病证表现】
1.主要症状 腰背及骶髂僵硬、疼痛。
2.辨证要点 因劳累加重,肢体困重,舌质暗淡瘀紫,苔白腻或厚,脉沉弱涩。
3.可能伴随的症状 倦怠乏力,或头晕目眩,或心悸,或气短,或关节畸形,或夜间痛甚,或疼痛固定不移,或肢体活动不利,或大便不爽等。
【治则与选方】 益气化痰,活血化瘀;可选用香砂六君子汤与蛭虻归草汤合方。
㈣ 阴虚瘀血证
【病证表现】
1.主要症状 腰背及骶髂僵硬、疼痛。
2.辨证要点 口干咽燥,痛如针刺,舌质暗红瘀紫,少苔,或苔薄黄,脉沉细涩。
3.可能伴随的症状 盗汗,或潮热,或头晕目眩,或关节畸形,或夜间痛甚,或疼痛固定不移,或肢体活动不利,或大便干结等。
【治则与选方】 滋补阴津,凉血化瘀;可选用六味地黄丸、二至丸与蛭虻归草汤合方。
㈤ 阴虚痰瘀证
【病证表现】
1.主要症状 腰背及骶髂僵硬、疼痛。
2.辨证要点 五心烦热,肢体烦重,痛如针刺,舌质暗红瘀紫少苔,或苔薄腻,脉沉细涩。
3.可能伴随的症状 盗汗,或潮热,或头晕目眩,或关节畸形,或夜间痛甚,或疼痛固定不移,或肢体活动不利,或大便干结等。
【治则与选方】 滋补阴津,化痰通络;可选用大补阴丸、贝母瓜蒌散与失笑散合方。
㈥ 阳虚瘀热证
【病证表现】
1.主要症状 腰背及骶髂僵硬、疼痛。
2.辨证要点 手足不温,痛如针刺,舌质淡红瘀紫,苔薄黄,脉沉细涩。
3.可能伴随的症状 口干欲饮热水,或畏寒怕冷,或头晕目眩,或关节畸形,或夜间痛甚,或疼痛固定不移,或肢体活动不利,或倦怠乏力,或消瘦,或大便溏泄等。
【治则与选方】 温补阳气,凉血化瘀;可选用桂枝人参汤、乌头汤与桃核承气汤合方。
㈦ 阳虚湿热证
【病证表现】
1.主要症状 腰背及骶髂僵硬、疼痛。
2.辨证要点 畏寒怕冷,肢体困重,口干不欲饮水,舌质淡红,苔黄腻,脉沉弱。
3.可能伴随的症状 口干欲饮热水,或手足不温,或头晕目眩,或关节畸形,或肢体活动不利,或大便溏泄等。
【治则与选方】 温补阳气,清热燥湿;可选用右归饮与四妙丸合方。
㈧ 血虚寒凝脉络证
【病证表现】
1.主要症状 腰背及骶髂僵硬、疼痛。
2.辨证要点 口淡不渴,面色苍白,肢体困重,舌质暗淡瘀紫,苔白腻,脉沉弱涩。
3.可能伴随的症状 畏寒怕冷,或手足不温,或头晕目眩,或指甲无泽,或心悸,或失眠多梦,或关节畸形,或肢体活动不利,或大便溏泄等。
【治则与选方】 温经散寒,燥湿化痰,养血化瘀;可选用当归四逆汤、四物汤与通脉四逆汤合方。
药物治疗
NSAIDs
NSAIDs是症状性AS患者的一线治疗方法。最近的研究表明,常规NSAID在AS中的使用减缓了放射学进展,而不是按需使用.8在建议长期每日使用NSAID之前,应与风湿病学家协商进行个体化的长期NSAID使用风险评估。
肿瘤坏死因子(TNF)抑制剂
TNF抑制剂治疗显着改善了超过三分之二的AS患者的生活质量,对NSAIDs反应不足.9这些药物在药物福利计划(PBS)中被列为活动性AS对运动和NSAID没有充分反应,但不适用于非射线照相轴向SpA。因此,需要骶髂关节炎的X射线变化。然而,随机对照试验表明早期非放射学疾病的临床反应更好。
对于IBP,所有TNF抑制剂具有相似的功效,并且药剂的选择通常由关节外特征和患者偏好决定。大约94%的AS患者在墨尔本奥斯汀健康中开始接受TNF抑制剂治疗仍然需要长期治疗(个人通讯)。迄今为止,几乎没有证据表明用TNF阻断剂减缓脊柱融合。
其他DMARD
传统的DMARD如甲氨蝶呤和柳氮磺胺吡啶对脊柱疾病几乎没有影响,但可用于相关的外周关节炎。澳大利亚可用于类风湿性关节炎的其他生物制剂在AS中尚未发挥作用。
参考文献:
-
Braun J, Sieper J. Ankylosing spondylitis. Lancet 2007;369:1379-–90. Search PubMed
-
Rudwaleit M, van der Heijde D, Khan MA, Braun J, Sieper J. How to diagnose axial spondyloarthritis early. Ann Rheum Dis 2004;63:535–43 Search PubMed
-
Kain T, Zochling J, Taylor A, et al. Evidence-based recommendations for the diagnosis of ankylosing spondylitis: results from the Australian 3E initiative in rheumatology. Med J Aust 2008;188:235–37. Search PubMed
-
van der Linden S, Valkenburg HA, Cats A. Evaluation of diagnostic criteria for ankylosing spondylitis. A proposal for modification of the New York criteria. Arthritis Rheum 1984;27:361–68. Search PubMed
-
Weber U, Lambert RG, Ostergaard M, Hodler J, Pedersen SJ, Maksymowych WP. The diagnostic utility of magnetic resonance imaging in spondylarthritis: an international multicenter evaluation of one hundred eighty-seven subjects. Arthritis Rheum. 2010;62:3048–58. Search PubMed
-
Reed MD, Dharmage S, Boers A, Martin BJ, Buchanan RR, Schachna L. Ankylosing spondylitis: an Australian experience. Intern Med J 2008;38:321–27. Search PubMed
-
Sieper J, Rudwaleit M, Baraliakos X, et al. The Assessment of SpondyloArthritis international Society (ASAS) handbook: a guide to assess spondyloarthritis. Ann Rheum Dis 2009;68(Suppl 2):ii1–44. Search PubMed
-
Wanders A, Heijde D, Landewe R, et al. Nonsteroidal antiinflammatory drugs reduce radiographic progression in patients with ankylosing spondylitis: a randomized clinical trial. Arthritis Rheum 2005;52:1756–65. Search PubMed
-
van der Heijde D, Sieper J, Maksymowych WP, et al. 2010 Update of the international ASAS recommendations for the use of anti-TNF agents in patients with axial spondyloarthritis. Ann Rheum Dis 2011;70:905–08. Search PubMed
本文来源:医疗互动
本文作者:牛志刚