影像学检查在脊柱诊断治疗中占据着非常重要的地位,可以更清楚的定位相关组织结构,为临床诊断及手术治疗提供重要依据。骨科医生虽然每天跟影像检查打交道,但要想快速、精准阅片依然存在很大的难度,尤其是初入门的年轻医生。今天为大家整理了一份超详细的脊柱影像解剖及诊断要点,助力快速阅片,值得学习借鉴!
(一)脊柱与脊髓X线解剖
平片:
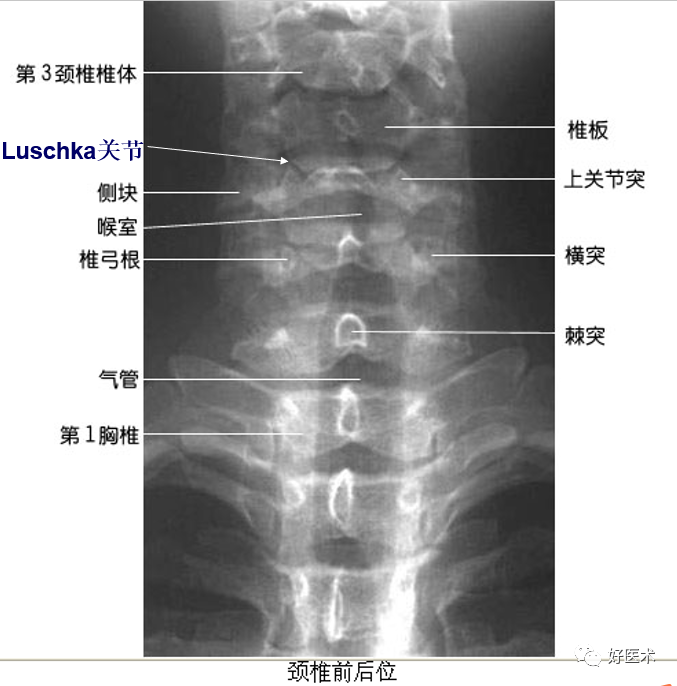
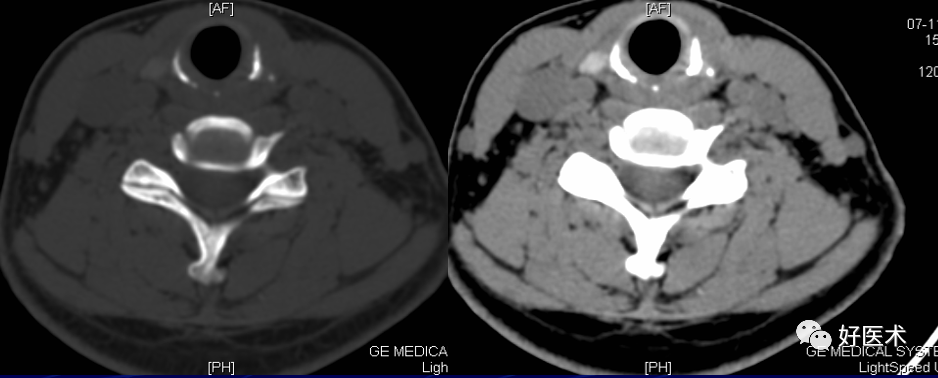
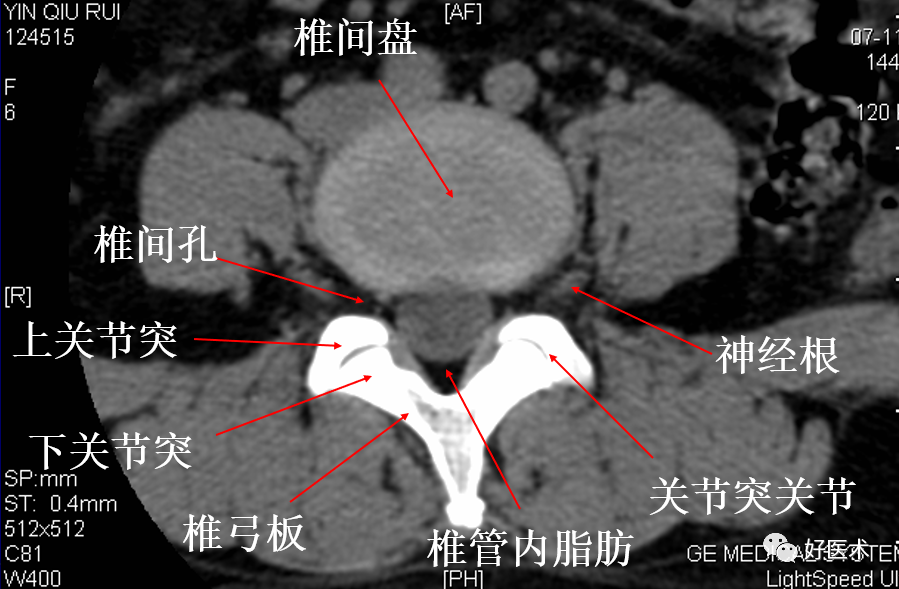
 椎体、椎板、椎弓根、关节突、横突、棘突
椎体、椎板、椎弓根、关节突、横突、棘突
-
椎间关节:相邻上下关节突构成的
-
椎弓峡部:同一脊柱的上下关节突之间,椎弓板由椎弓根向后内方延续,并与中线联合成棘突。
-
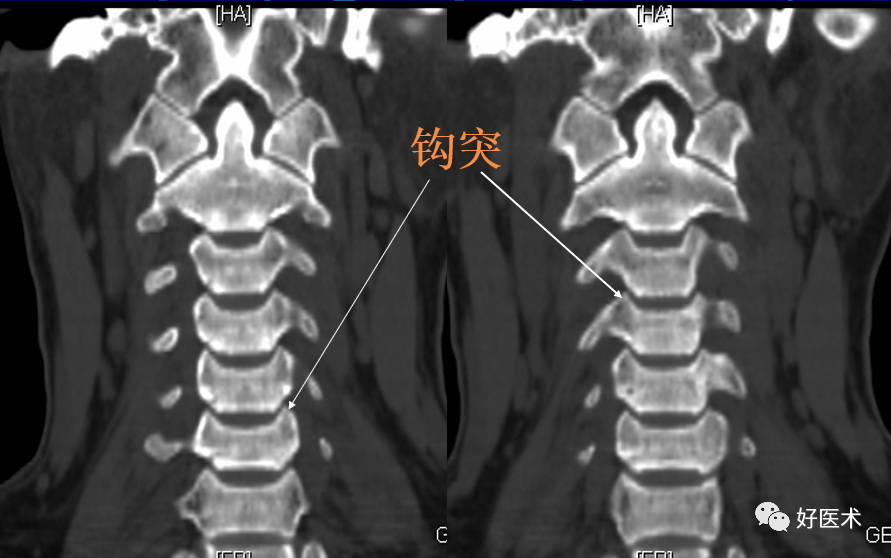
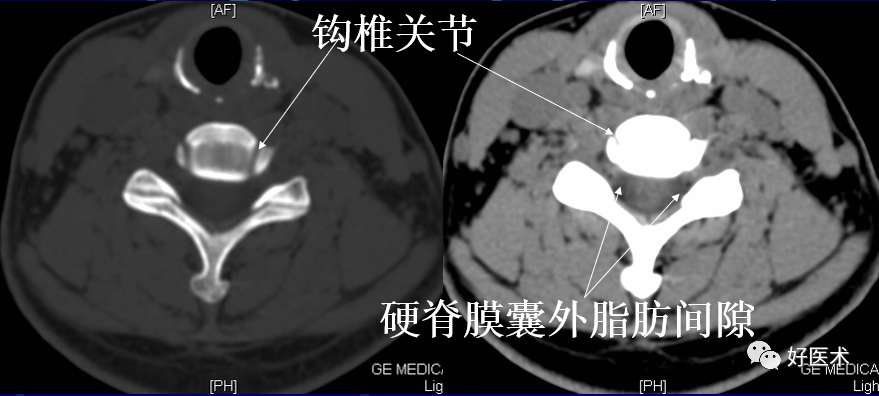
颈椎钩突:第3~7颈椎体上缘两侧斜向外上方的致密小突起,与上位椎体后外下缘构成钩椎关节,又称Luschka关节。
-
终板:椎体上下缘致密线状影,其间的透亮间隙为椎间隙,是椎间盘的投影。
-
椎管:椎体后方,纵行半透明区。
-
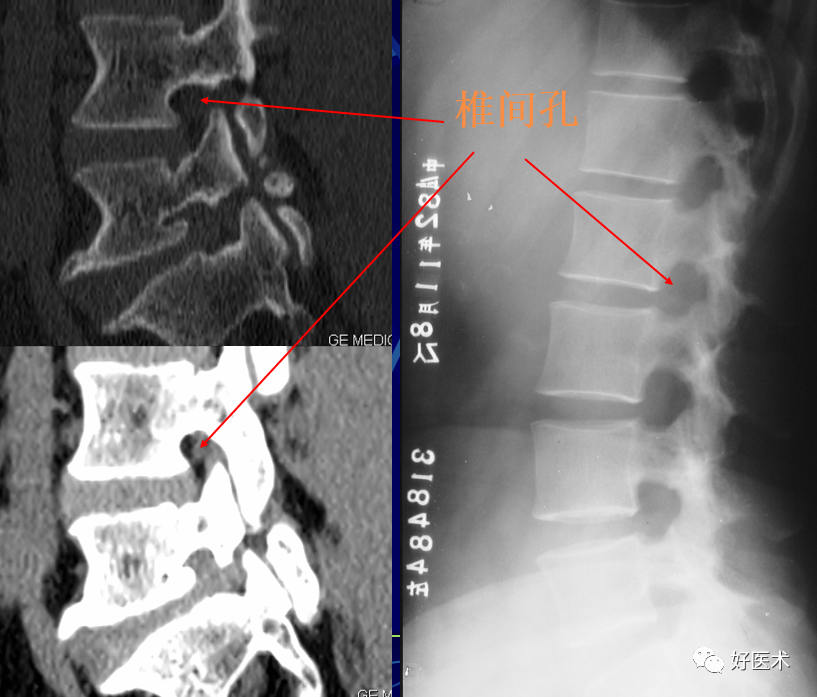
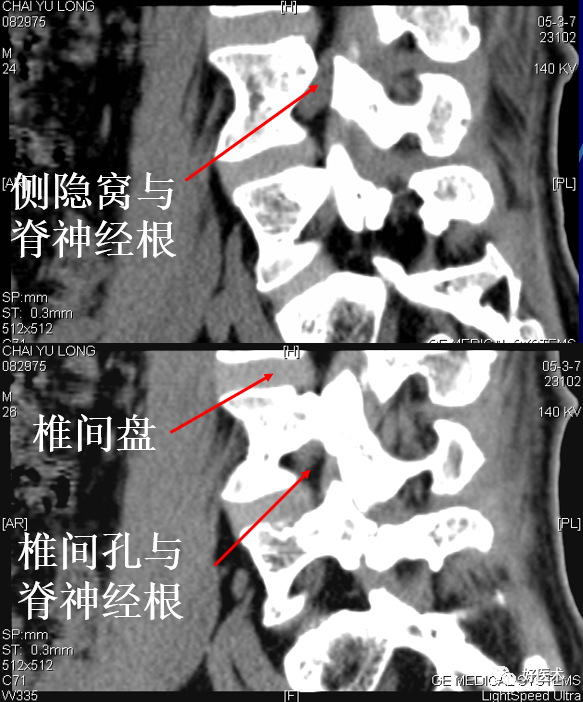
椎间孔:相邻椎弓根、椎体、关节突和椎间盘之间,颈椎在斜位清楚,胸腰椎在侧位清楚。
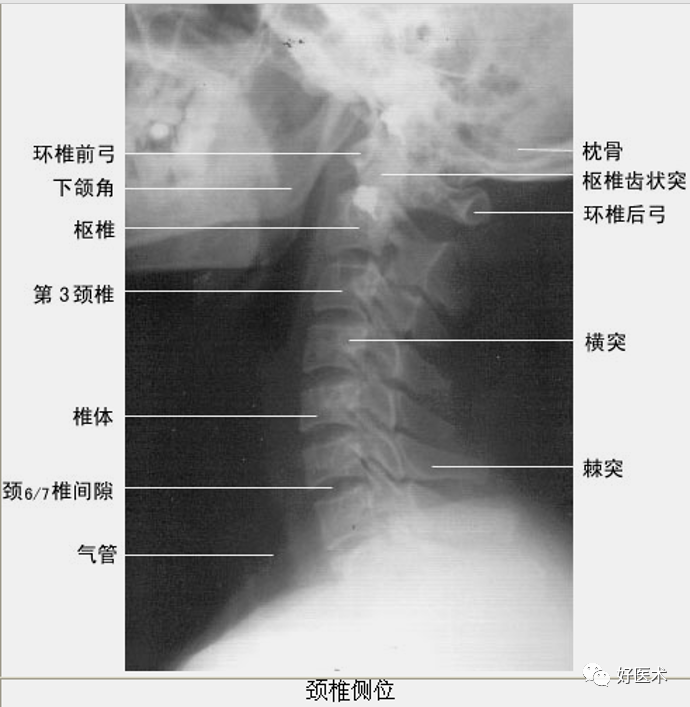
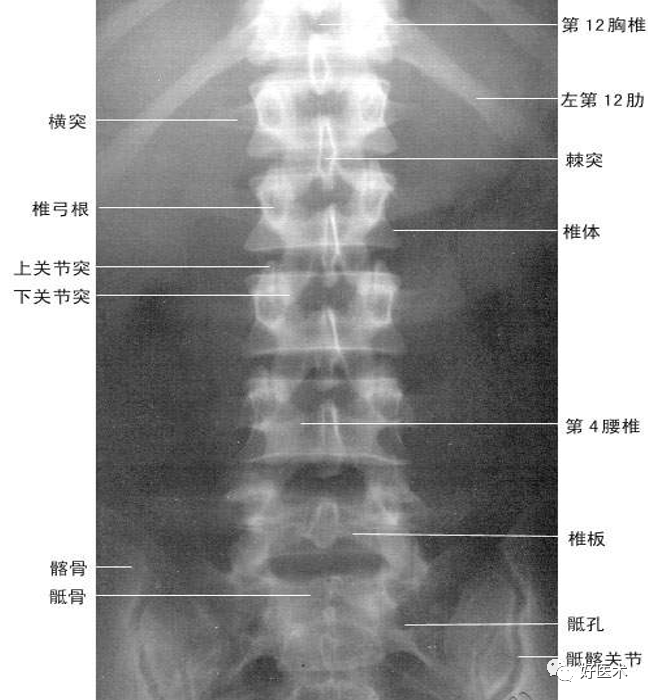
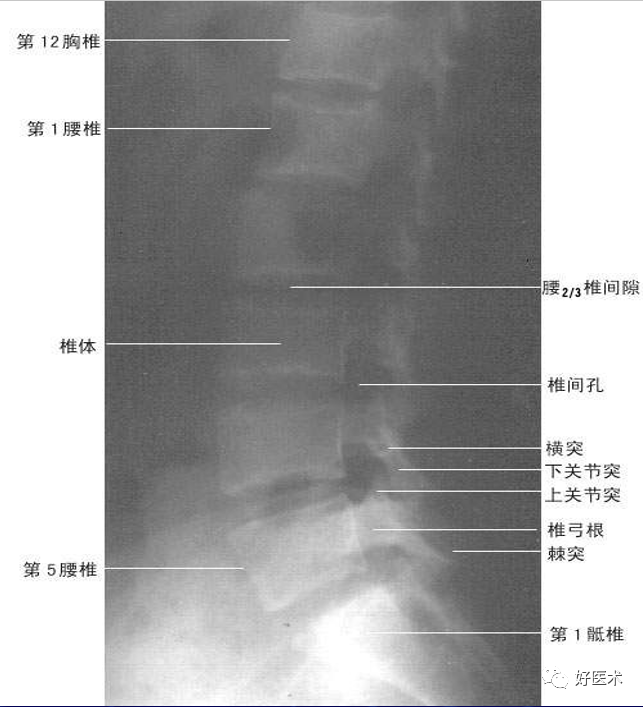
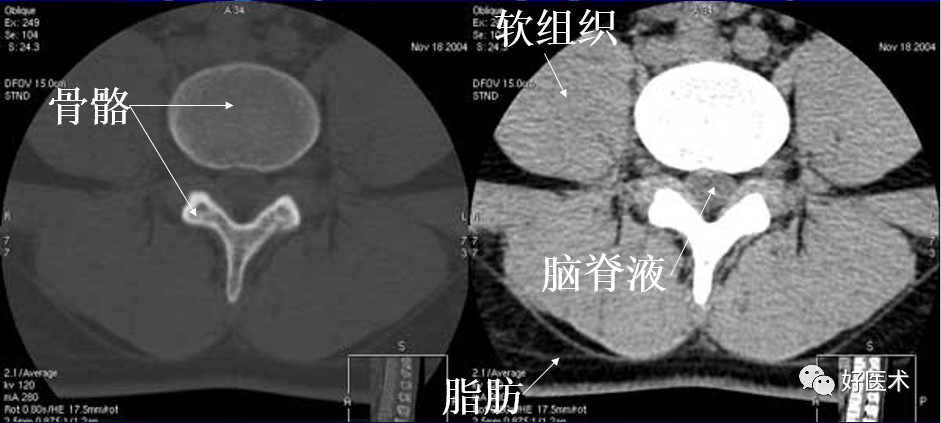
(二)脊柱与脊髓断面影像解剖
(1)横断面影像解剖
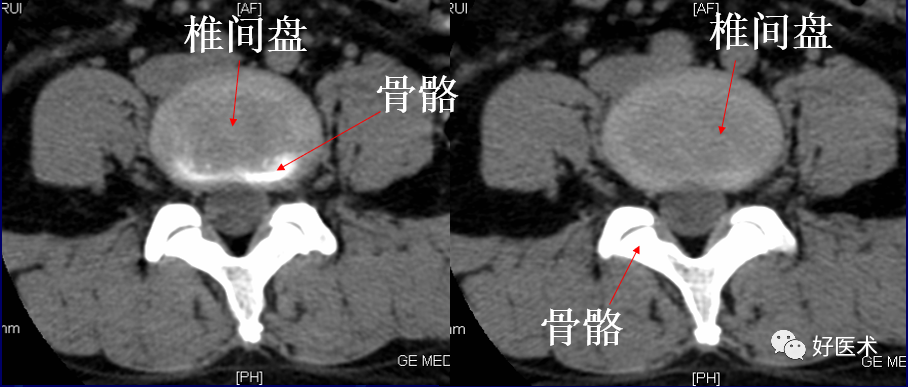
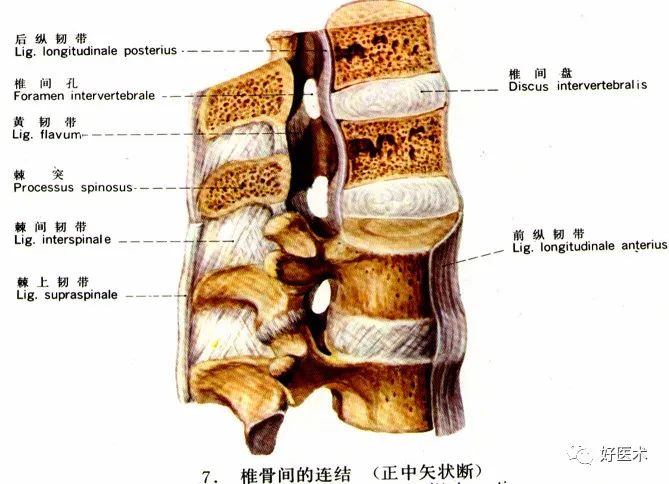
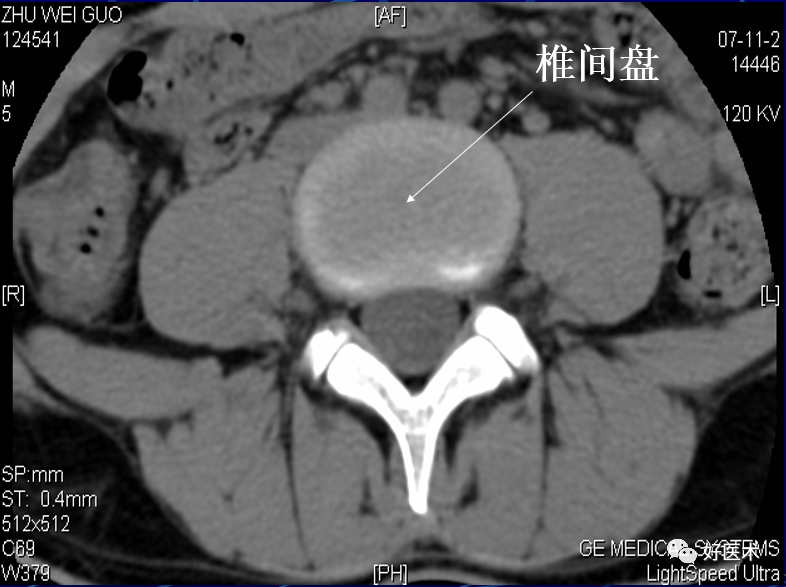
椎间盘:由髓核、纤维环、上下的透明软骨终板和Sharpey纤维构成
正常椎间盘:呈均匀一致的软组织密度影,CT值为80-120Hu,密度低于椎体, CT不能区分髓核、纤维环。
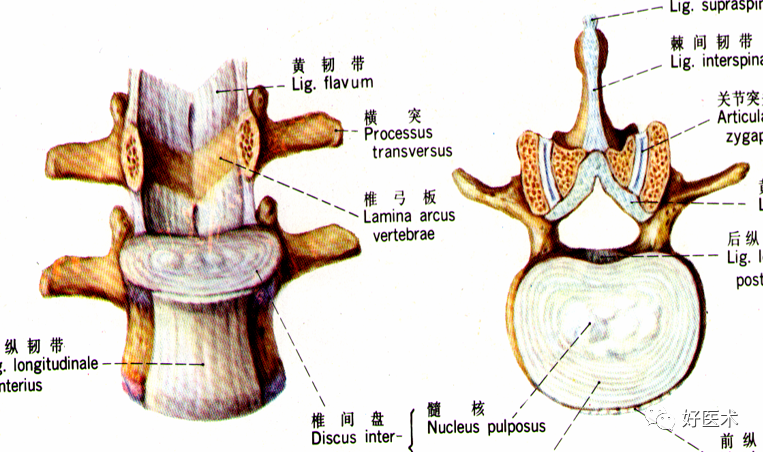
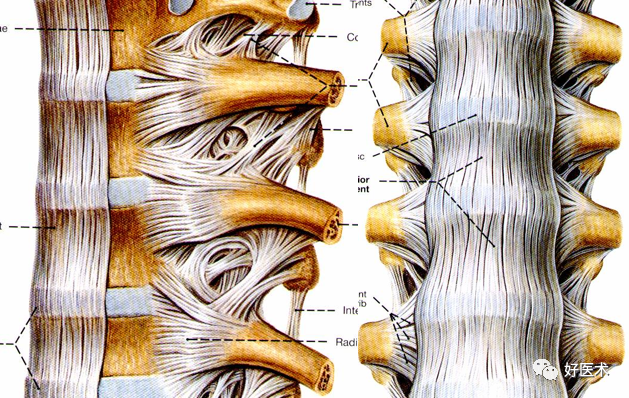
韧带:
-
前纵韧带:正常不显影
-
后纵韧带
-
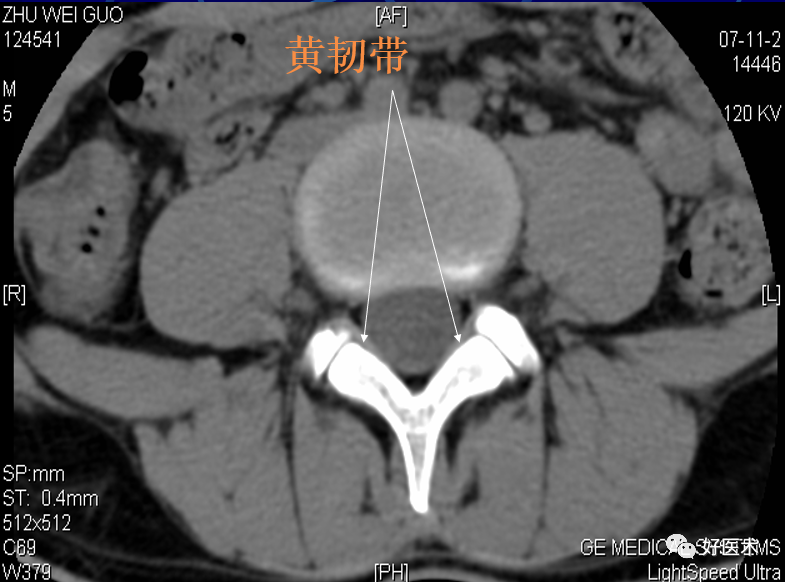
黄韧带:节段性位于椎弓板之间,横断面呈“V”字形,正常厚度为3-5mm
-
棘上韧带
-
棘间韧带
-
横突间韧带
硬脊膜与蛛网膜粘贴在一起,统称为硬脊膜囊。
硬膜外间隙:骨性椎管与硬脊膜囊之间的间隙,内含脂肪密度影。
蛛网膜下腔:蛛网膜内侧的间隙
-
马尾神经在蛛网膜下腔呈均匀排列的多个圆点状低密度影,含脊神经根。
-
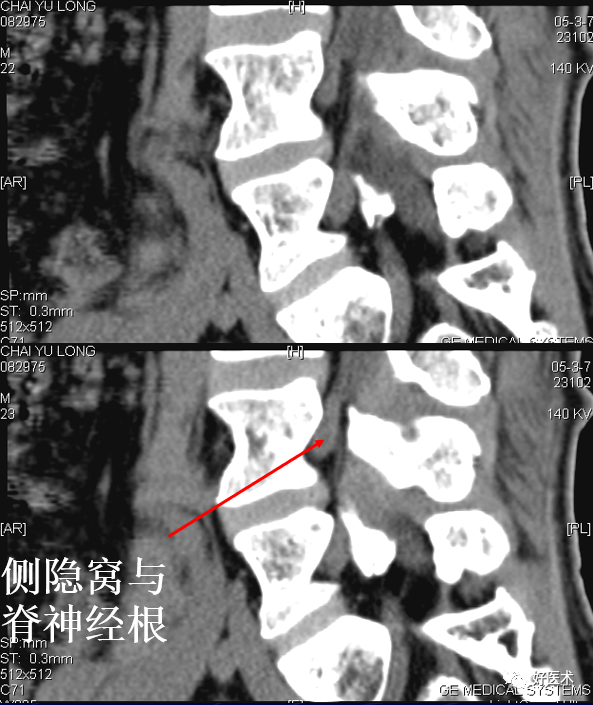
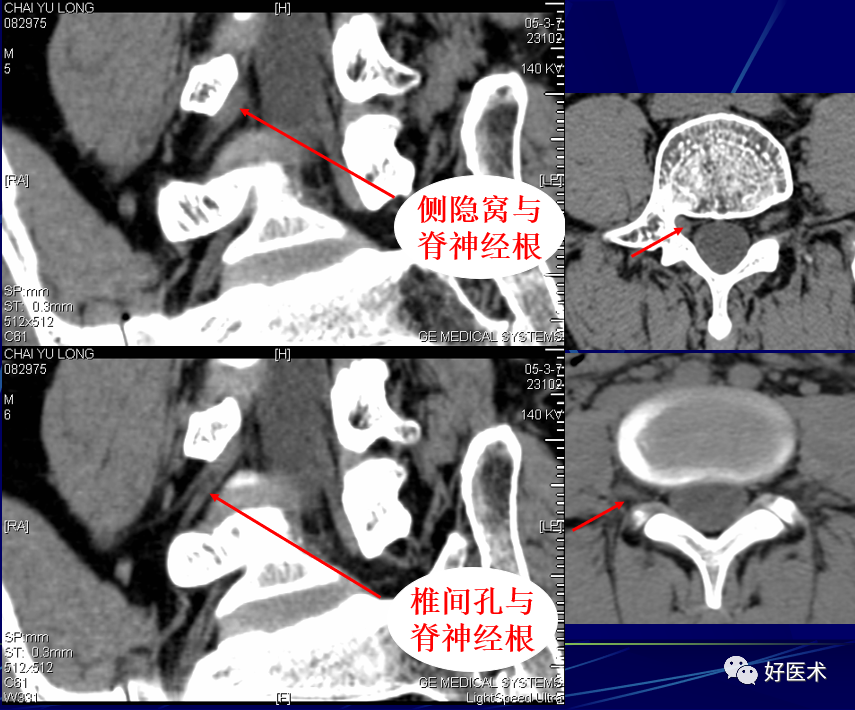
神经根鞘为直径约1~3mm的圆形影,位于硬脊膜囊前外方侧隐窝内。
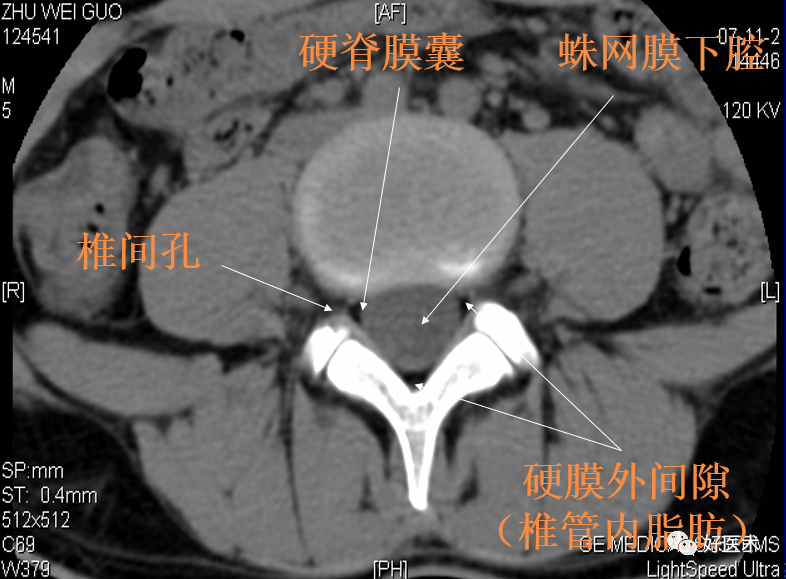
椎间孔:前为椎体,后为椎小关节,上下为椎弓根,内与侧隐窝相连,有脊神经根通过。
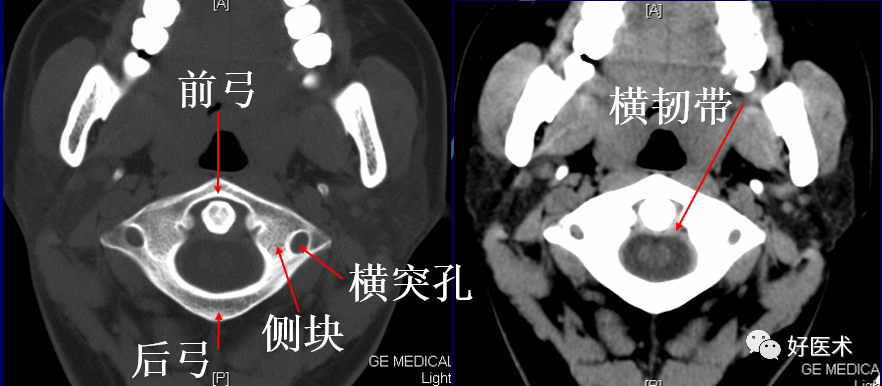
1)寰枢关节层面
寰椎分为前弓、后弓和两侧侧块。前弓后方为枢椎齿状突。齿状突呈圆柱形,前缘稍平,与前弓后面的关节面构成寰枢正中关节;齿状突后方为寰椎横韧带;两侧为翼状韧带。侧块上下方的关节面分别与枕骨和枢椎相关节,侧块外侧方的骨结构为横突。第1颈椎的横突较其他颈椎的横突长且粗,内有横突孔,孔内有椎动脉、椎静脉等通过。正常环齿关节间隙不超过3mm
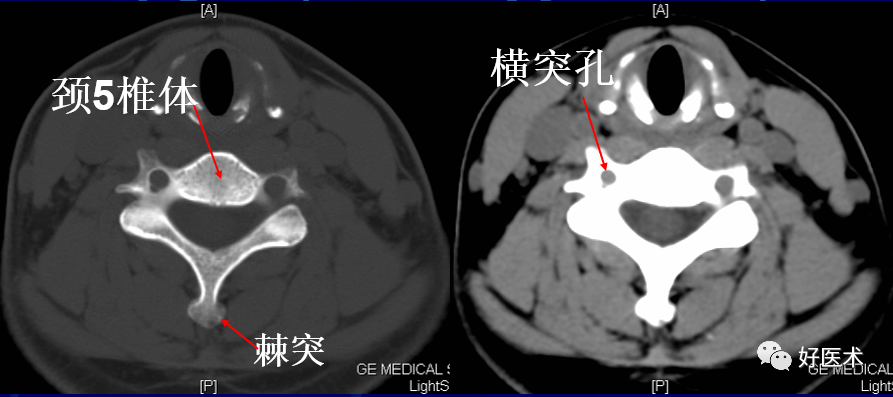
2)颈5椎弓层面
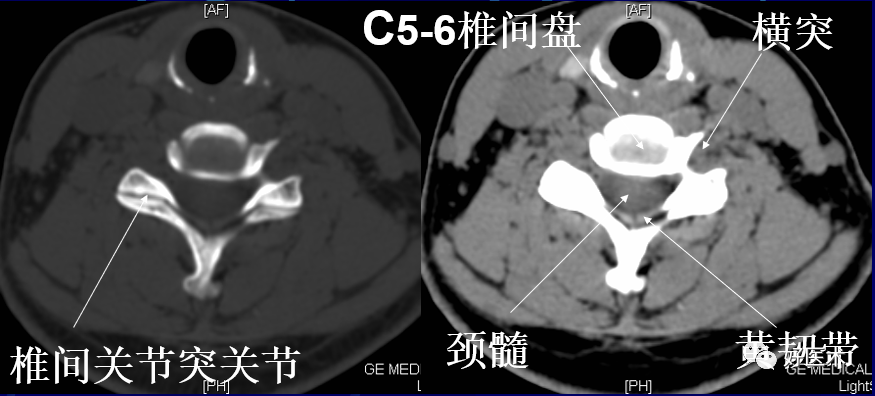
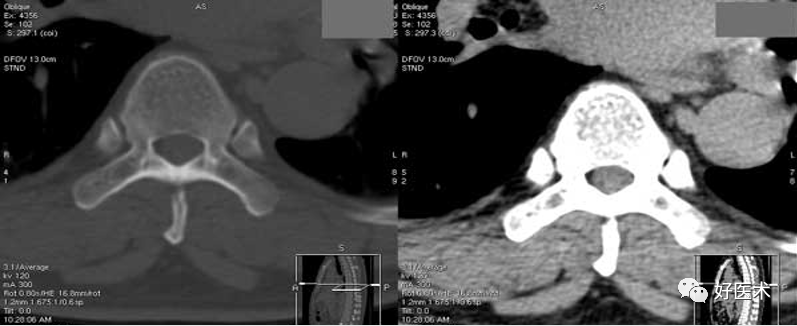
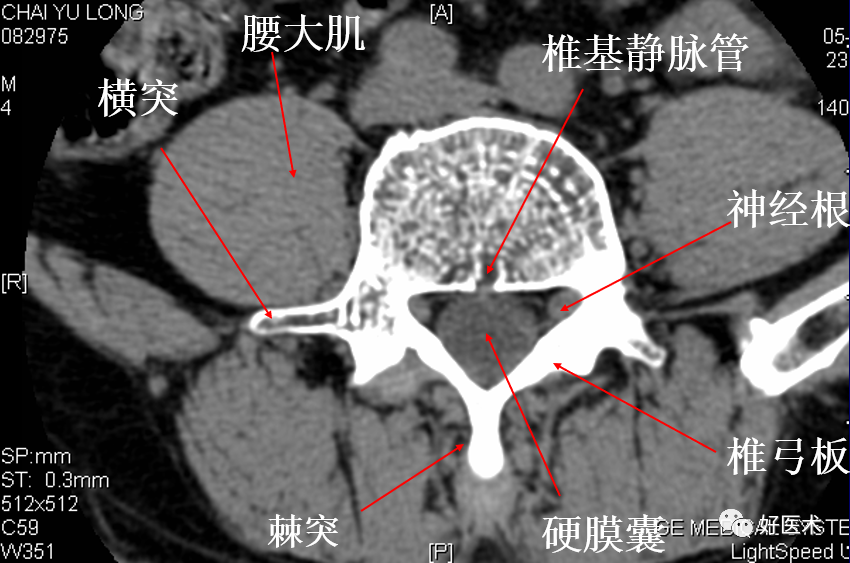
显示颈5完整的椎管。椎管由前方的椎体、侧方的椎弓根和后方的椎板围成,呈尖端向后的三角形。关节块由上关节突和下关节突构成,连接椎弓根与椎板。两侧椎板在中线处呈钝角相连接。从连接处可见颈5棘突斜向后下方,呈分叉状。椎体与关节块的外侧为横突,其根部有横突孔,内有椎动、静脉通过。椎管内可见颈髓。
3)颈5椎间孔上部层面
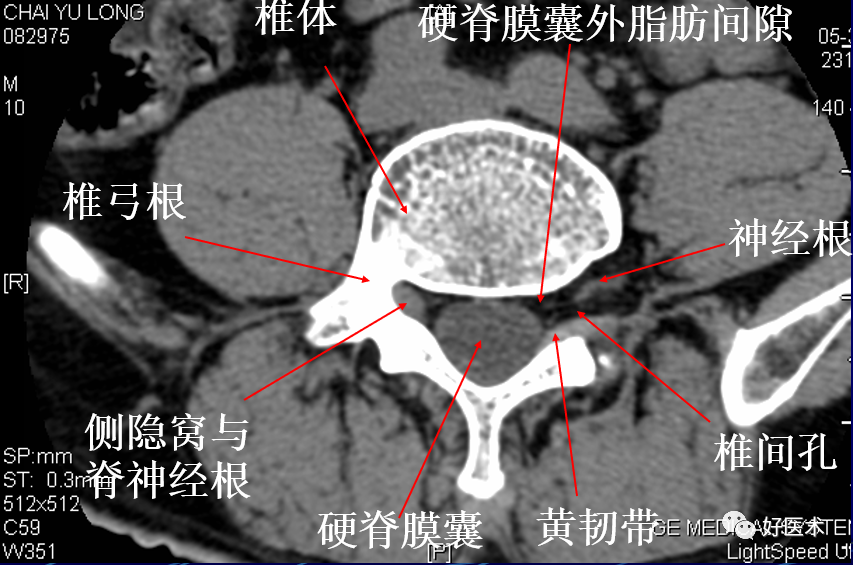
显示颈5至颈6椎间孔的上部。椎体形态及硬脊膜囊、 硬膜外腔及脊髓的形态与上一层面相同。骨性椎管不完整,前方为椎体,侧后方为椎板。椎板的前端与第5颈椎下关节突相连,关节突关节与椎体后外缘之间的间隙为椎间孔的上部。脊神经根经椎间孔向前外方行走。
4)颈5~6椎间盘层面
椎间盘的前方见颈5椎体的前下缘,后方见颈6椎体的后上缘,两侧见颈6椎体的钩突,钩突后外方为椎间孔,椎间盘的后缘是颈5~6的关节突关节,颈6椎体的上关节突位于前方,颈5椎体的下关节突位于后方。椎间孔内充满脂肪,其中有神经根影。
颈椎前曲,椎间盘前部较后部稍厚,后外侧受到钩突的限制,椎间盘的边缘和相邻椎体的边缘一致。
第3-7颈椎体上面侧缘的椎体钩突与上位椎体的前后缘相接,形成钩椎关节,又称Luschka关节。
颈椎横突孔内有椎动静脉穿行。
正常椎间盘呈均匀一致的软组织密度影,CT值为80-120Hu。
5)胸8椎体层面
显示胸8完整的椎管。椎体前缘凸出与纵隔相邻,后缘凹陷。椎体内见“Y”形的椎基静脉影。椎弓根自椎体上部垂直向后伸出,与椎板相连。椎板短而宽,向内后方斜行,于中线处汇合,汇合向后伸出第8胸椎棘突。横突自关节块向后外方伸出,与第9肋骨并行,横突末端的前外侧面有肋凹,与肋骨形成肋横突关节。胸椎椎管近似圆形,胸髓断面呈圆形,位于蛛网膜下腔正中稍偏前。脊髓两侧可见脊神经的前根和后根。硬脊膜囊前方有椎内静脉丛。
6)腰1椎体层面
通过腰1椎体的中部及椎弓根。椎管呈完整的环状骨结构,其内腰髓亦呈圆形。椎体外形较大,前缘圆隆,后缘平滑微凹,椎体内见“Y”形椎基静脉影。椎体侧后方与椎弓根相连,在椎弓根与椎板相连处见横突伸向外方,两椎板汇合处见棘突伸向后方。
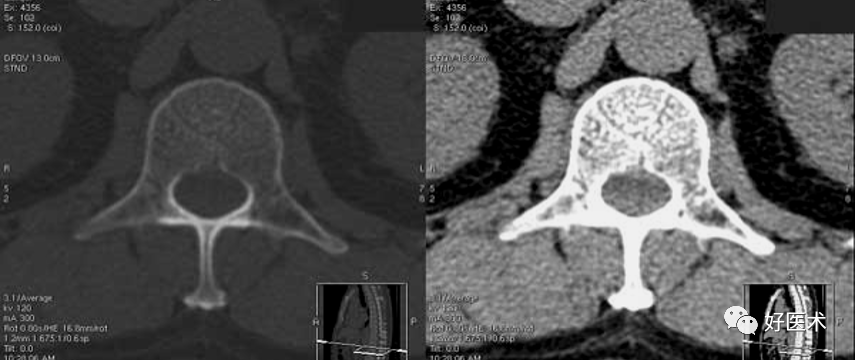
7)腰4-5椎间孔上部层面
显示第4、5腰椎间孔的上部。椎管呈不完全的环状结构。椎体呈椭圆形,后缘平滑微凹。椎体后外侧与第4腰椎下关节突之间为椎间孔,内见腰4脊神经的后根神经节,神经节的内侧为硬膜外静脉。第4腰椎下关节突前方有黄韧带附着,后方与椎板相延续。两侧椎板在中线汇合处后方见棘突。硬脊膜囊前缘平直,囊内见散在点状的马尾神经根位于终丝周围。硬脊膜外脂肪在椎间孔处和硬脊膜前、后方最为丰富,两侧有粗大的腰大肌。
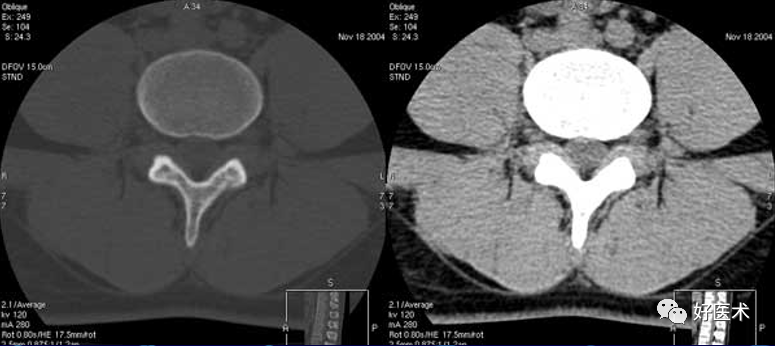
椎间孔:前为椎体,后为椎小关节,上下为椎弓根,内与侧隐窝相连,有脊神经根通过。
侧隐窝:向下外续于椎间孔,有脊神经经过
-
前壁为椎体后外缘
-
后壁为上关节突前面与黄韧带
-
外界为椎弓根
正常前后径为3-5mm,<3 mm 侧隐窝狭窄,>5mm 肯定不狭窄。
腰椎侧隐窝是椎管两侧的延伸部,是容纳脊神经的通道,当椎间盘纤维环破裂后髓核突出,尤其侧方突出,可直接压迫神经根,并将神经根压向本已狭窄的侧隐窝,从而加重神经根的卡压损害,临床症状往往较单纯LDH严重且顽固。
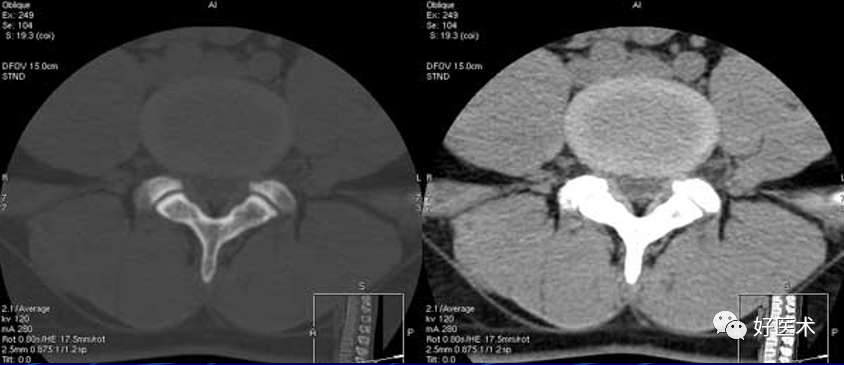
8)腰4-5椎间盘层面
椎间盘的形态与邻近椎体一致,后缘微凹。椎间盘侧后方为椎间孔,孔内见硬膜外静脉和脂肪,孔的外侧见第4腰神经斜向外侧走行。椎间孔后方可见腰4-5椎间关节,关节面呈浅弧形,从前内斜向后外方。关节前部为腰5上关节突,后为腰4下关节突。下关节突与椎板相延续,椎板前方见条状的黄韧带附着 。
L1-2至L4-5的椎间盘形态大致相似,呈肾形,后缘年轻人稍凹,凹陷部与后纵韧带走行一致,随着年龄的增长,后缘可变得平直。
椎间盘由髓核和纤维环组成,略高于软组织密度影,CT值为80~120HU,CT不能区分髓核和纤维环。
黄韧带厚约2~4mm,超过5mm为肥厚;
 正常小关节面光滑、完整,关节间隙为2~4mm。
正常小关节面光滑、完整,关节间隙为2~4mm。
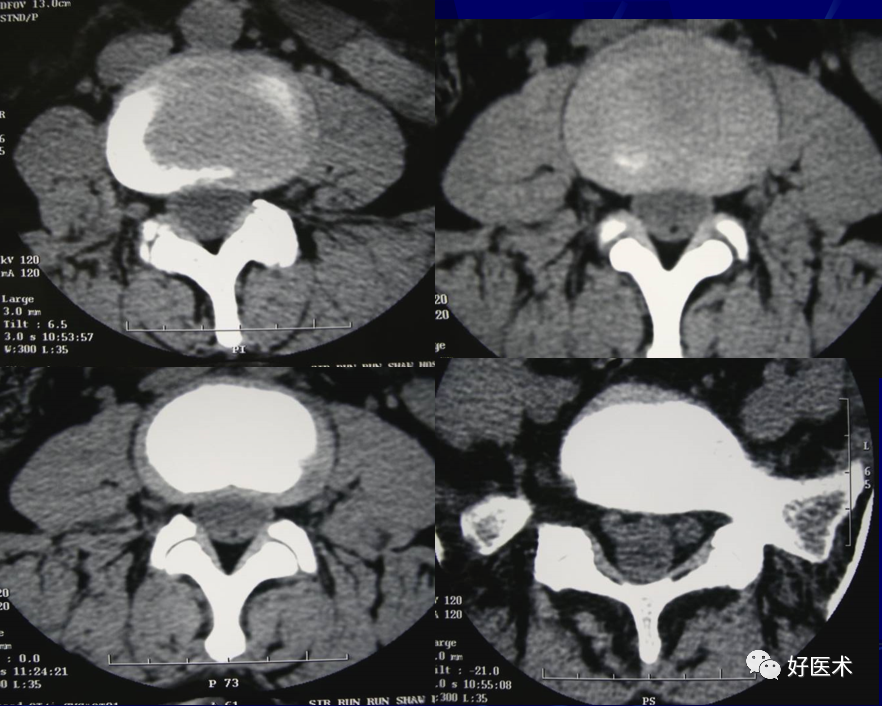
(三)腰椎间盘膨出
腰椎间盘膨出(Lumber Disk Bulding LDB)是指椎间盘退行性改变,髓核体积缩小,不能充盈纤维环;失去弹性的纤维环承受的压力增加,高度下降,纤维环周边膨出,椎间盘直经增大,边缘超出椎体的边缘。在CT或MRI横断面上显示较椎体周边超出1.6~2.3mm。
一般是测量椎间盘超出椎体边缘的数值来分度,如小于3mm为轻度,3~6mm为中度,大于6mm为重度。
分度标准:
-
Ⅰ度:椎间盘膨出不超过椎体后缘2mm, 硬膜囊前脂肪间隙存在或无明显改变者,为椎间盘的正常活动范围,属正常变化。
-
Ⅱ度:椎间盘膨出超过2mm,硬膜囊前脂肪间隙消失,而硬膜囊无明显受压变形者。
-
Ⅲ度:椎间盘膨出超2mm,硬膜囊前脂肪间隙消失,并压迫硬膜囊,但神经根无明显受压变形者。
-
Ⅳ度:椎间盘膨出超2mm,压迫硬膜囊、并压迫神经根者。
(四)椎间盘突出
椎间盘突出又称椎间盘疝,最多发生于腰部,其次是颈部,胸部极少。腰椎间盘突出90%发生在L4~5和L5~S1。依突出组织的类型不同,分为纤维环和髓核突出。
在一定的诱因作用下,如反复的损伤或一定量的冲击力使压缩载荷的力度加大,髓核便通过纤维环薄弱处,尤其是退变的裂隙或断裂处疝出。
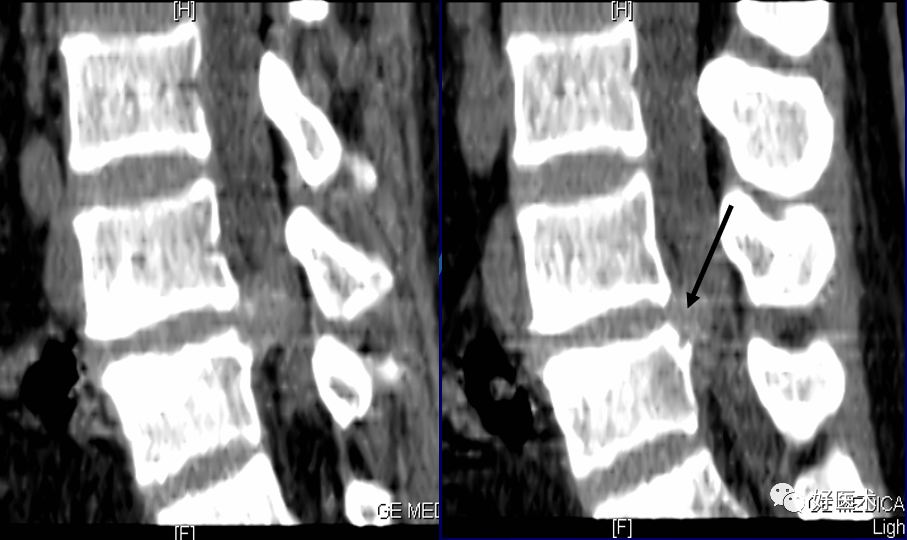
如髓核仅冲出破裂的纤维环而外层纤维环仍保持完好,并推挤这部分纤维环突向椎间盘的轮廓之外,称为椎间盘突出。表现为局部突出于椎体后缘的的弧形软组织密度影,边缘光滑,突出缘与纤维环后缘呈钝角相交,大多数呈丘状、新月形或半月形突出椎管。疝块密度较高,偶可钙化。
当纤维环全层破裂、髓核或含有部分破碎的纤维环及软骨板一起疝入到椎管内,称为椎间盘脱出,往往突出的髓核已穿过韧带进入硬膜外腔。诊断依据是突出髓核呈孤立状位于硬膜囊外,脱出缘模糊与椎体后缘呈锐角相交,或突出髓核中心位于椎管内。髓核在椎管硬膜外疏松脂肪间隙内可滑移,但滑移的距离一般不超过20 mm。
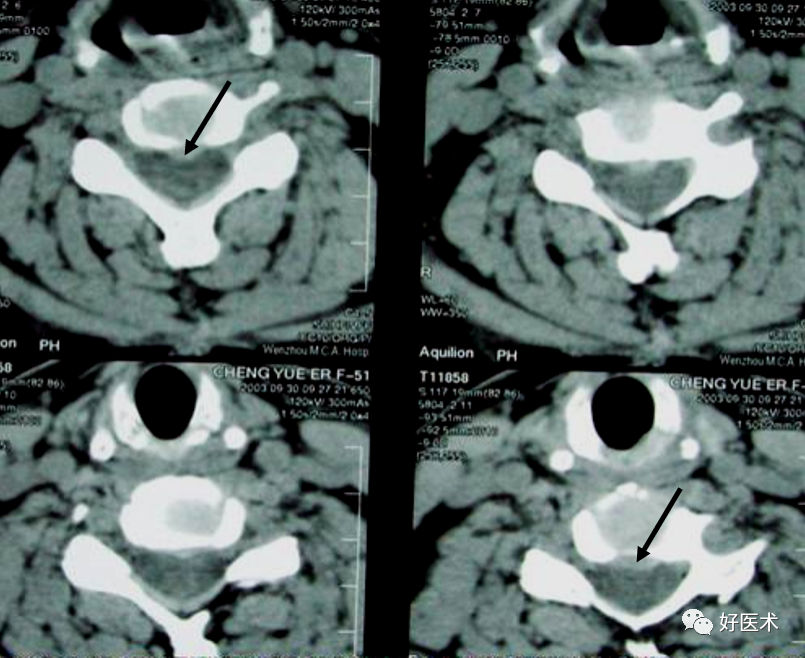
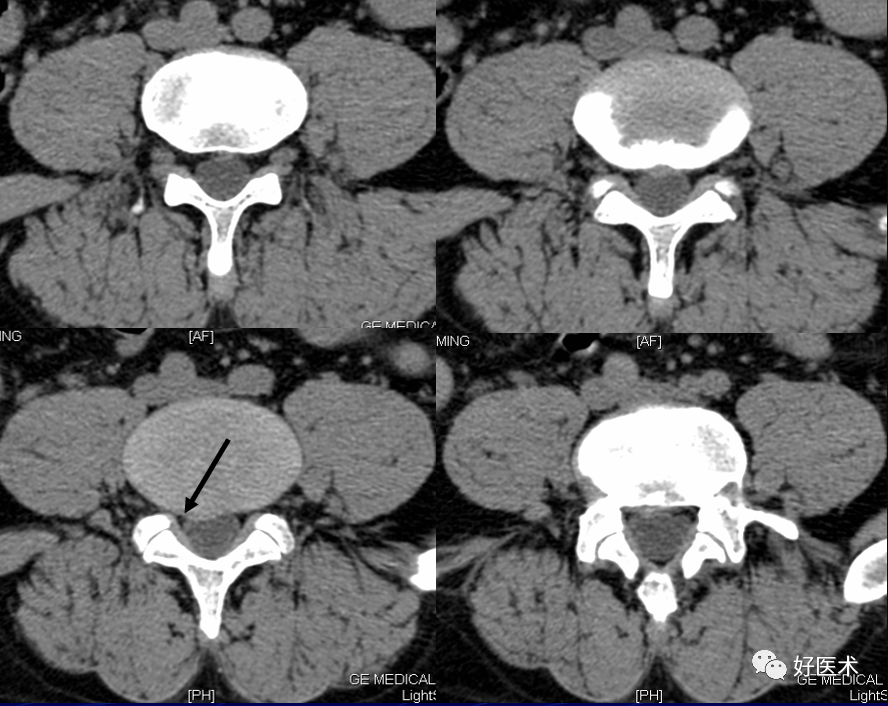
据椎间盘突出部位分为:中央型、旁中央型、椎间孔型、椎间孔外侧型。
椎间盘脱出的特殊类型:纵向型
-
中央型:许莫氏结节
-
边缘型:椎体后缘软骨结节
髓核脱水变硬,在垂直外力的作用下,通过变薄的终板突入椎体,形成Schmorl结节或是椎间盘组织断裂的软骨板向上、下方向疝入椎体形成的软骨结节。
软骨结节:
腰椎后缘软骨结节是椎间盘组织经终板疝入椎体后缘松质骨内,使腰椎后缘小骨块突入椎管,致椎管狭窄及压迫脊神经根的一种疾病。
病理证实除骨块外均系透明软骨和退变的椎间盘组织。MRI检查T1WI及T2WI均显示病变椎体后下缘低信号改变,压迫硬膜囊及神经根。
CT诊断依据:椎体后缘类圆形多囊状或不规则形的骨缺损,密度与椎间盘相似,周围有反应性硬化带,骨块后缘与突出的腰椎间盘后缘在CT扫描下显示一致,说明骨块是伴随椎间盘同时向椎管内突出的,CT能显示骨块突入椎管对硬膜囊及神经根挤压情况及中央椎管、神经根管狭窄情况。
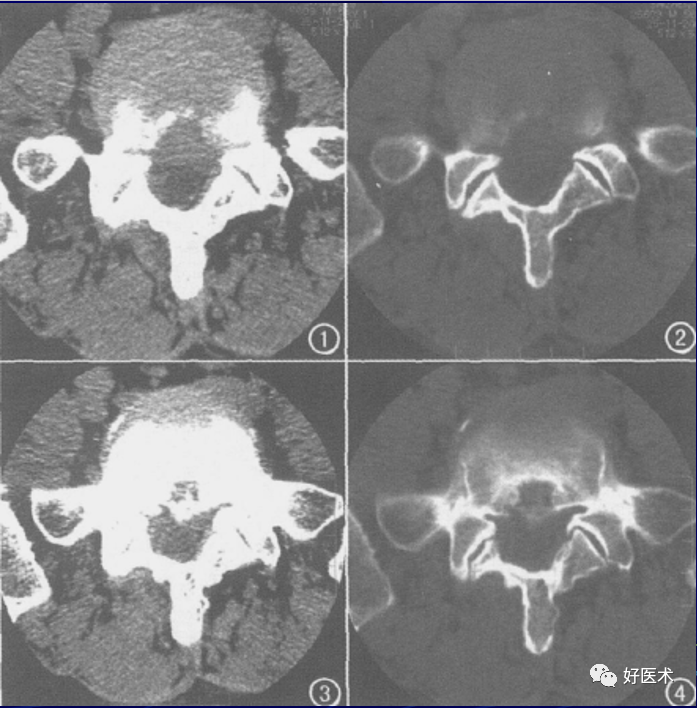
腰椎间盘突出的CT表现:
1)直接征象:
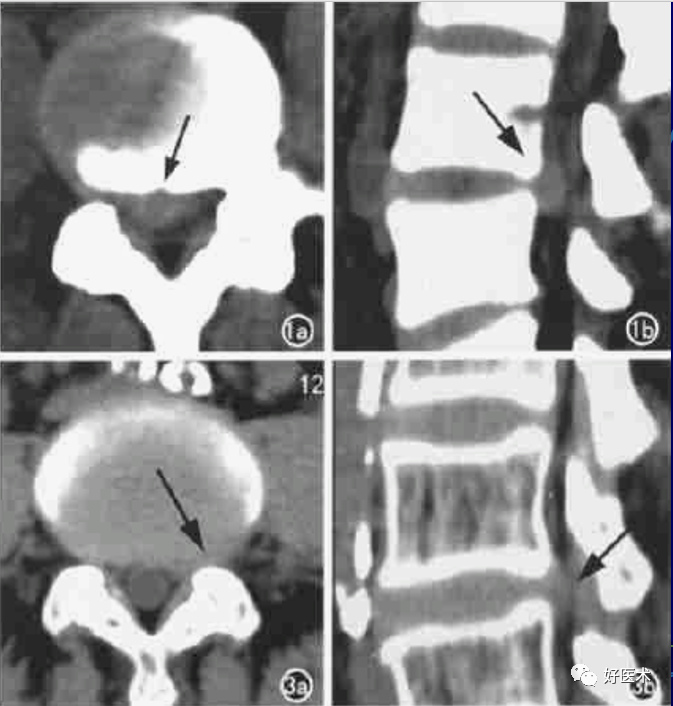
自椎间盘向后局限性突起的高密度软组织块影,由于椎间盘纤维环放射状撕裂、退变,在该处形成薄弱点,造成髓核在该处突出而形成。软组织块影大多数呈丘状、新月形或半圆形突入椎管内,轮廓多不规则,基底部与椎间盘组织相连,CT值60~100HU左右。
2)间接征象:
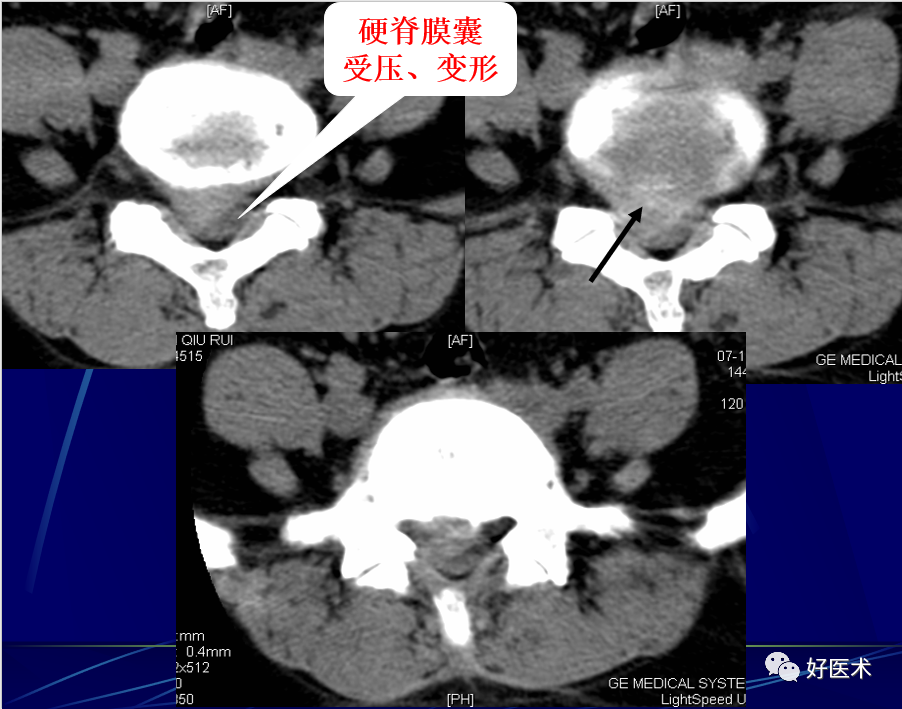
-
硬脊膜囊受压、变形、移位:偏侧型突出绝大多数存在不同程度的硬膜囊受压 ,呈刀削状变形。
-
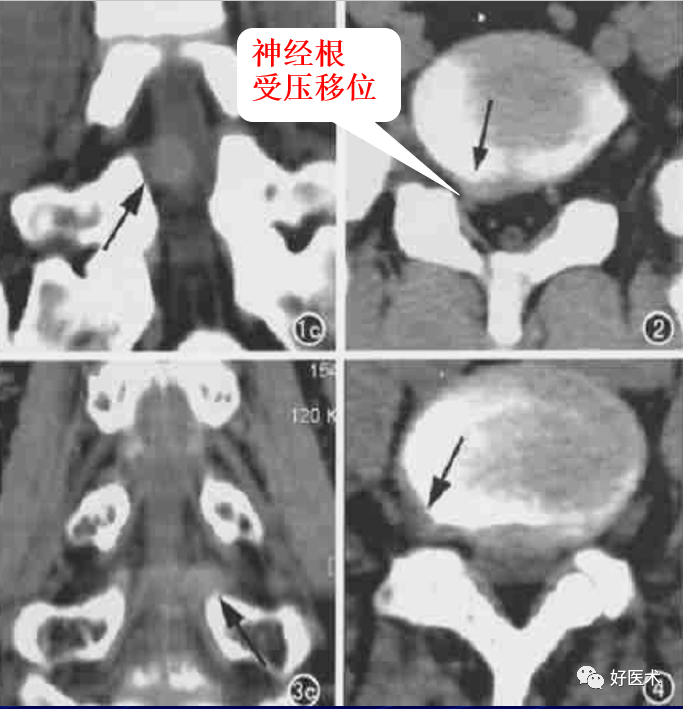
神经根肿胀、受压移位:神经根肿胀为水肿所致,神经根受髓核推挤时可向内、外后方移位。
-
神经根湮没:由于神经根与突出的髓核为等密度,所以在后外侧型突出时,髓核与神经根两者难以区别,此称为神经根湮没。
-
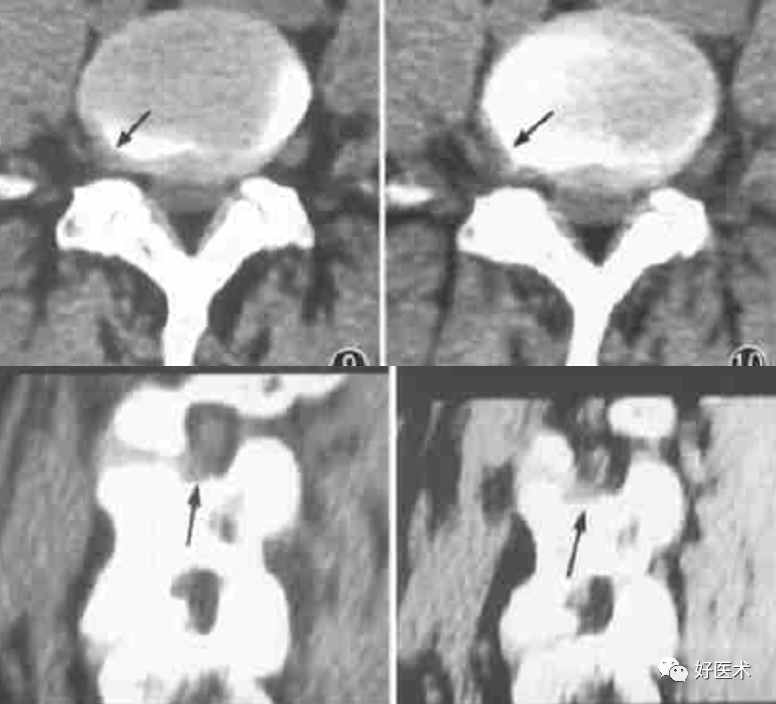
碎块形成、滑移:椎间盘纤维环完全破裂则突出的髓核可断裂,穿过并沿后纵韧带边缘进入硬膜外间隙,游离于突出节段的上下方椎管内。碎块大小约5~15mm,形状不规则,部分边缘光整呈卵圆形。碎块在椎管的硬膜外疏松脂肪间隙内可产生滑移,滑移的距离一般不超过20mm。
-
钙化:少数病例突出的髓核中可见钙化,钙化灶可为一个或数个,形状呈圆点状或密度不均匀的不规则形,CT值一般大于120HU。
-
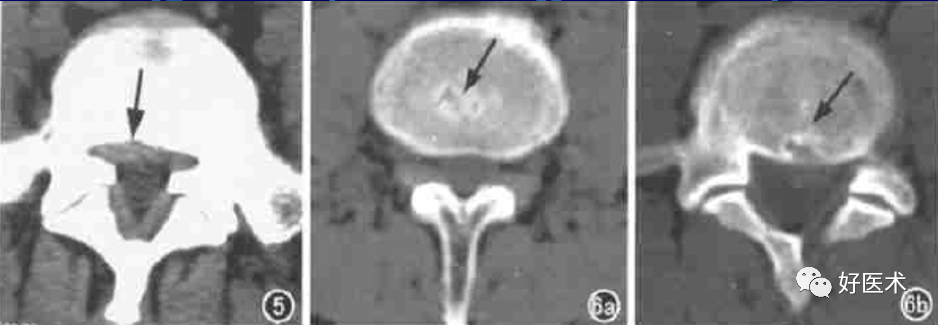
许莫氏结节:是椎间盘组织断裂的软骨板向上、下方向疝入椎体内形成的软骨结节,为腰椎间盘脱出的一个类型(纵向脱出)。分为中央型和边缘型。中央型位于椎体上缘或下缘的中1/3部,呈单发或多发,表现为类圆形或不规则形的低密度灶,周围是宽窄不一的硬化带;边缘型位于椎体上、下的后缘,病灶呈类圆形或多环形,周边骨质硬化,结节的骨性后壁呈弧形凸入椎管,后壁与椎体相连或不连。
椎间盘突出伴随的其它异常CT表现:
1)椎体后缘的骨质缺损与硬化:
可能是椎间盘在疝出过程中对相应椎体后缘产生持续性挤压,受累骨质发生营养障碍而被不断吸收,最终形成缺损,同时产生骨的修复再生而形成硬化。骨质缺损多为切迹样、压迹样或不规则形,骨质硬化多为短剌状或不规则形。
2)骨性椎管狭窄:
腰段椎管中央前后径≤12 mm,应视为比较狭窄,≤10 mm为绝对狭窄。
3)黄韧带肥厚:
正常黄韧带厚度一般<3mm,超过5mm为肥厚,如CT测量超过3mm时,提示肥厚可能。
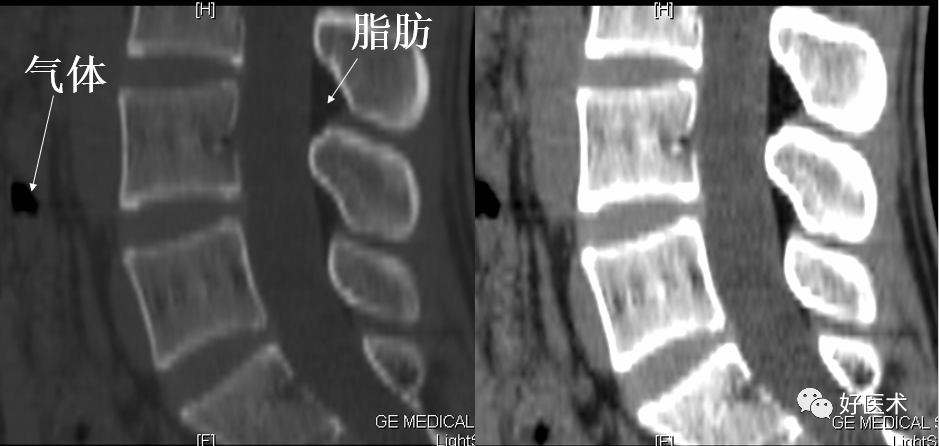
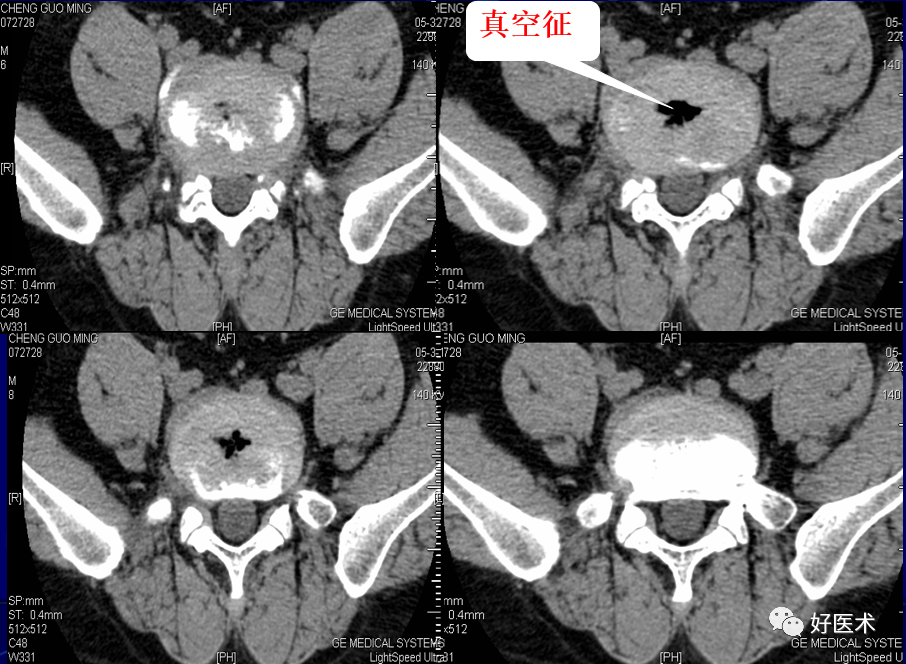
4)椎间盘真空征:
在椎间盘退变的基础上,由于髓核体积的皱缩,纤维环的玻璃样变或髓核因变性脱水而碎裂呈负压状态,使血液中的气体向椎间盘弥散所致,主要成分(90%~92%)为氮气,CT表现为不规则斑片状散在低密度气体影。
5)小关节退变:
表现为小关节骨质增生、硬化、变形和关节间隙变窄。
诊断中要注意与几种征象鉴别:
1)与椎间盘膨出的鉴别:椎间盘膨出几乎都发生在腰椎,CT表现为椎体上下终板边缘之外出现对称规则的环形软组织影,多不压迫神经根,可发生在单节或多节段,与髓核突入椎管内的局限性块影不难区别,但当伴有脊柱侧弯时,因膨出的椎间盘不对称造成鉴别困难,结合临床上无神经根或马尾受压表现可资区别。
2)突出的椎间盘块影内钙化与骨赘的鉴别:突出的椎间盘块影内钙化多不直接与椎体融合,有时钙化较大只能见到致密的钙化影而看不到软组织块影,则不易与骨赘区别,此时可行2mm薄层扫描,避开椎体上下边缘以显示突出的椎间盘。
来源:本文综合整理自网络,仅用于学习交流,转载请标注来源!
















