摆脱和降低肱骨近端骨折内固定治疗最多并发症的复位不良问题,是临床很多医生的迫切需要。对于肱骨近端骨折复位治疗、钢板螺钉与髓内钉治疗技术的技巧、肱骨近端骨折假体置换的选择适应症的认识与技术的应用,很多临床医生并没有完全掌握且存在诸多困惑和误区。今天我们来详细学习相关知识,值得学习借鉴!
摆脱和降低肱骨近端骨折内固定治疗最多并发症的复位不良问题,是临床很多医生的迫切需要。对于肱骨近端骨折复位治疗、钢板螺钉与髓内钉治疗技术的技巧、肱骨近端骨折假体置换的选择适应症的认识与技术的应用,很多临床医生并没有完全掌握且存在诸多困惑和误区。今天我们来详细学习相关知识,值得学习借鉴!
流行病学
(1)发病特点
占全身骨折的4%-5%,占肩部骨折的26%。多见于高龄人群,占高龄骨折的1/3。
(2)治疗状况
大部分患者经过保守治疗,配合康复锻炼均可获得良好效果。但保守治疗也存在一些问题,比如说:
-
无法改善力线及功能;
-
延迟愈合或不愈合;
-
肱骨头坏死;
-
腋神经损伤:平均在13周后出现,约半数可在1年内缓解。
手术治疗指征:
对于大多数移位且不稳定的肱骨近端骨折,手术更为可取
-
肱骨头相对移位>50%
-
内外翻角度>20°
相关解剖
肩关节是人体活动范围最大的关节,能在三维空间进行功能活动。这不仅是由于肩关节解剖结构上的特点所决定,也是由于盂肱关节的活动与胸锁、肩锁关节以及肩胛胸壁之间的联合活动所致。当臂外展超过40°-60°,继续抬高时,就伴随胸锁和肩锁关节的运动及肩胛骨的旋转运动。
(1)正常肩关节X光正位片解剖
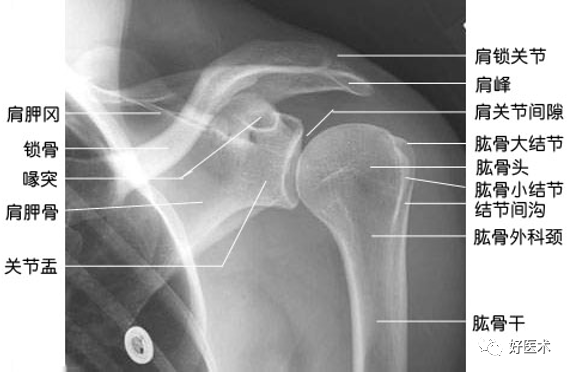
(2)肱骨近端解剖特点
-
肱骨头关节面呈半圆型
-
前外为大小两结节
-
大结节靠外,其下为大结节嵴
-
小结节居前,相当于肱骨头中心,下为小结节嵴
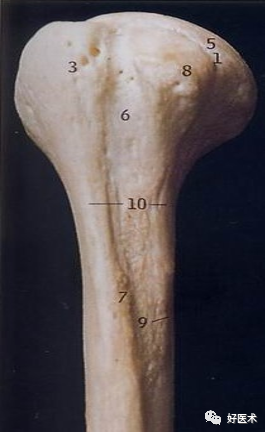
肱骨近端解剖(前面观)
1:解剖颈 3:大结节 5:肱骨头 6:结节间沟 8:小结节 10:外科颈
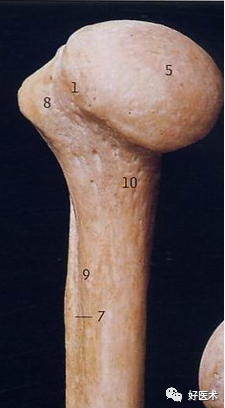
肱骨近端解剖(内侧面观)
1:解剖颈 5:肱骨头 8:小结节 10:外科颈

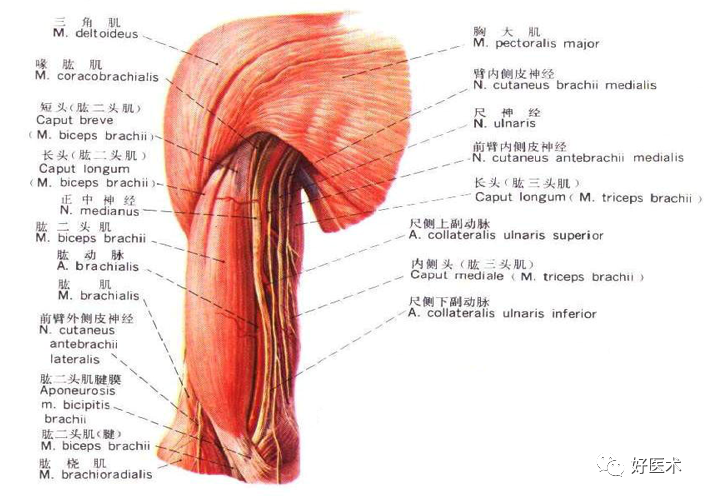
1.腋神经 2.肱二头肌 3.喙肱肌 4.三角肌 5.肋间臂神经 6.外侧束 7.肱三头肌外侧头 8.正中神经外侧根 9.背阔肌 10.肱三头肌长头 11.肩胛下神经下部 12.内侧束 13.臂内侧皮神经 14.前臂内侧皮神经 15.肱三头肌内侧头 16.正中神经内侧根 17.正中神经 18.肌皮神经 19.胸小肌和胸外侧神经 20.后束 21.桡神经 22.至肱三头肌的桡神经分支 23.肩胛下肌 24.大圆肌 25.胸背神经 26.尺神经 27.肩胛下神经上部
(3)肩关节的血供
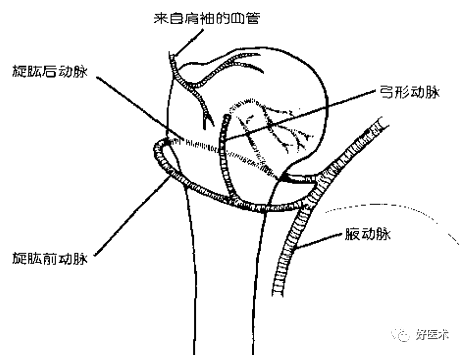
腋动脉 旋肱后动脉 旋肱前动脉
主要是旋肱前动脉→肱骨头血运。
旋肱前动脉沿着肩胛下肌下缘向外于喙肱肌深面通过,到达肱二头肌腱沟处,并发出一条升支,于大结节水平进入肱骨头。
(4)肱骨近端肌肉、血管及神经的分布
损伤机制及分型
(1)致伤因素
-
直接暴力
-
传达暴力
-
电击、癫痫时肌肉不规律收缩
(2)骨折分型
-
Koher分型
-
Watson分型
-
Codman分型
-
Neer分型
-
AO分型
1.Neer分型(基于关节部分和大、小结节和肱骨干的位置关系,骨折块的移位取决于附着肌肉韧带组织的牵拉):
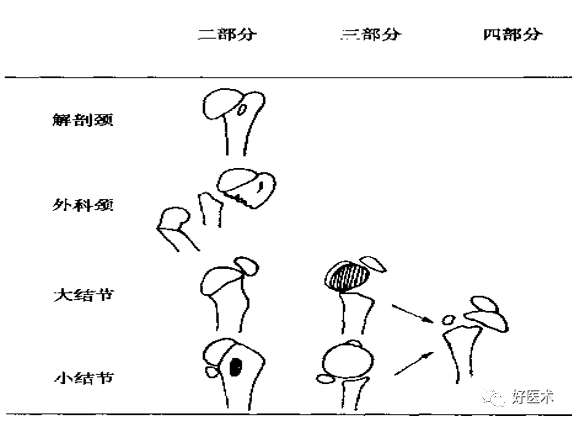
肱骨近端骨折Neer分型
一部分骨折:无移位的肱骨近端骨折,占所有的85%,常见于60岁以上的老年人,常是非手术治疗。三角巾或石膏托悬吊。
二部分骨折:常见外科颈和大结节的撕脱骨折。
三部分骨折:常见为外科颈骨折合并大结节撕脱骨折并移位。肱骨头仍保留良好的血运,主张切开复位内固定。
四部分骨折:
-
软组织损伤严重
-
血运破坏严重
-
肱骨头坏死率大
-
手术并发症多
-
功能恢复慢
对于60岁以上的老年病人人工肱骨头置换是手术适应征。
2.AO分型
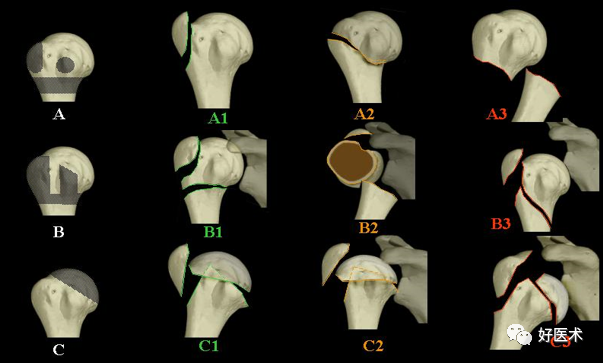
AO分型
临床表现及诊断
(1)临床表现:
-
局部肿胀、压痛
-
骨擦感
-
主被动活动受限
-
患肢紧贴胸壁,用健侧手托住
-
合并肩关节的半脱位(肩关节内出血、积液压力增高)
诊断依靠症状及放射检查
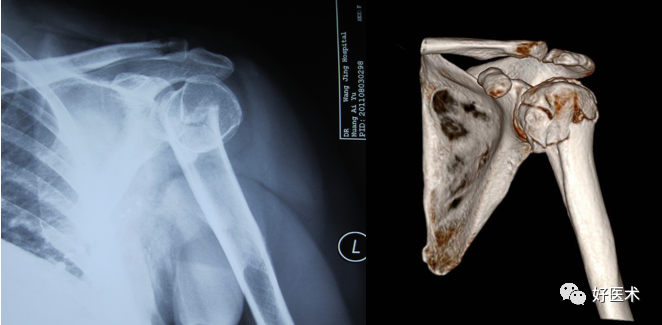
(2)常见骨折类型
-
结节撕脱骨折
-
肱骨外科颈或解剖颈骨折
-
移位骨折
-
骨折-脱位
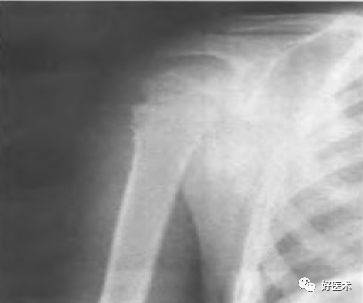
肱骨外科颈骨折 无移位型
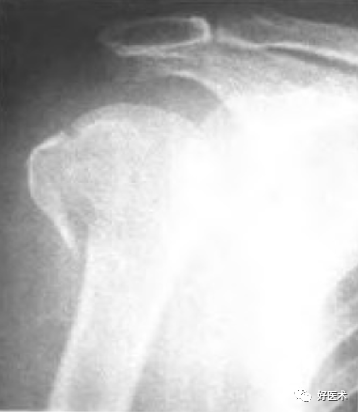
外科颈骨折 外展型
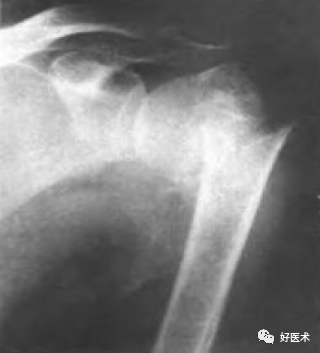
外科颈骨折 内收型
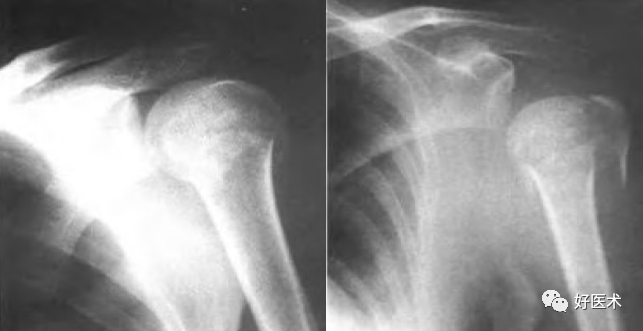
外科颈骨折 伸展型
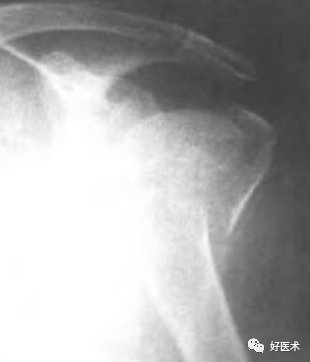
解剖颈骨折
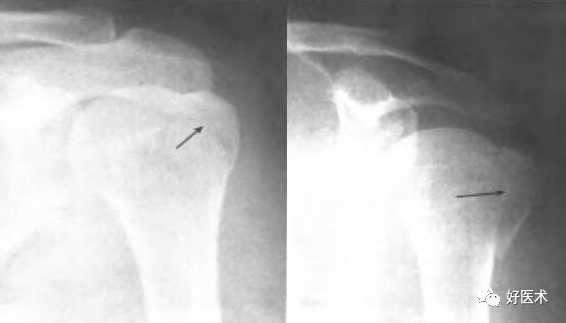
大结节骨折
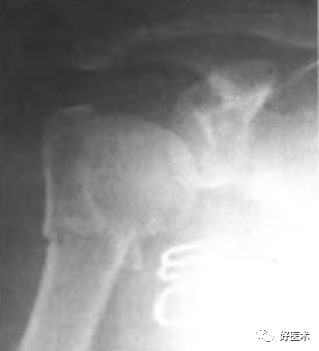
合并肩关节半脱位,大结节撕脱性骨折
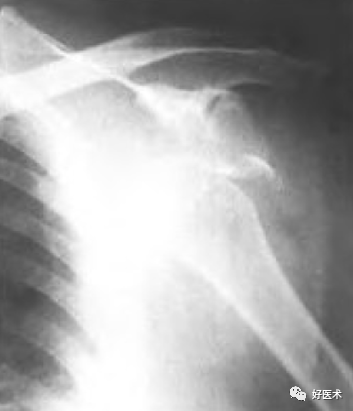
合并肩关节脱位的大结节骨折
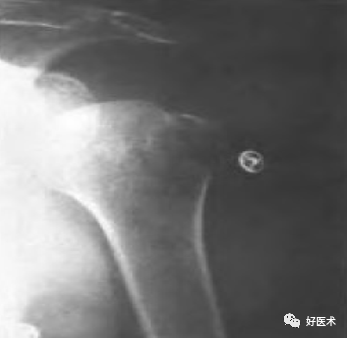
合并肩关节脱位的大结节骨折
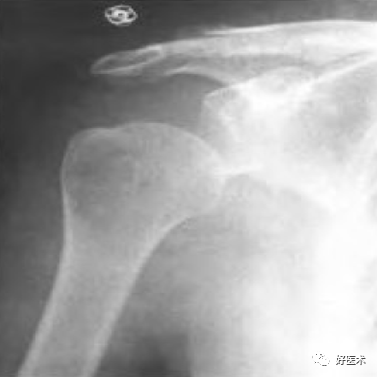
肩关节半脱位
治疗及手术入路
肱骨近端骨折中有85%左右为轻度移位骨折,Neer分型中:一部分骨折常采取保守治疗;二部分骨折中,部分外科颈骨折可以保守,大结节撕脱明显移位的需手术治疗;三、四部分骨折只要情况允许,应尽可能手术治疗。
(1)手术治疗:
-
经皮穿针克氏针或空心钉固定
-
切开复位克氏针、钢丝、钢板、髓内钉内固定
-
人工肩关节置换
-
肩关节融合
-
内固定手术治疗
(2)内固定:
1.普通板固定:
-
适用肱骨近端简单骨折固定
-
容易出现螺钉松动、退钉等情况,导致内固定失败
-
不宜早期功能锻炼
2.锁定板固定:
-
适用肱骨近端粉碎性骨折
-
不容易出现螺钉松动、退钉等情况,碎骨片固定后不容易发生二次移位
-
更适用于老年骨质疏松的患者
-
可以进行早期安全的功能锻炼
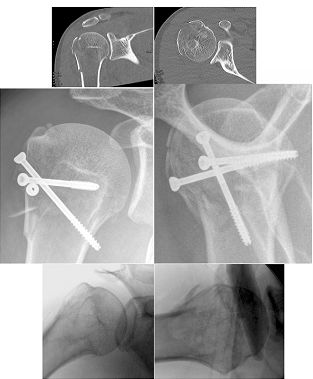
3.钢板螺钉内固定
对于骨质疏松的老年人三部分骨折,选用AO的LCP系统锁定钢板。
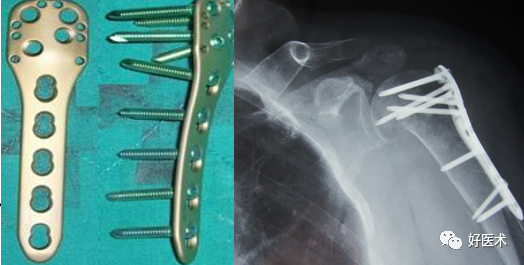
4.肱骨距螺钉:
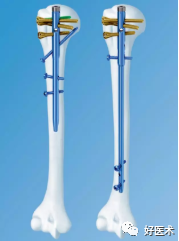
5.经皮穿针克氏针或空心钉固定
适用无移位一部分骨折,结节撕脱性骨折。
6.髓内固定
适应征:The indications for intramedullary locking nail osteosynthesis are three and four-part fractures with metaphyseal comminution or diaphyseal involvement but only minor displacement of the tuberosities. 干骺端粉碎或骨折累及骨干 (结节移位不明显)
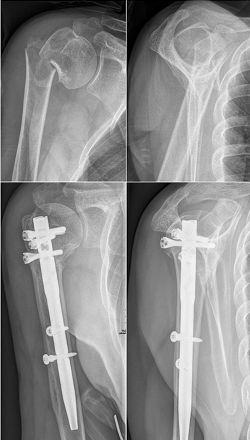
髓内固定不足与特点:
-
医源性肩袖损伤(2.6%)
-
与锁定钢板相比不一定存在优势
-
对于骨质疏松骨折有较好的生物力学稳定性
合理的说法是,手术创伤会造成微循环损伤,但是其本质是一过性的,并不一定造成实质性的肩袖损伤。
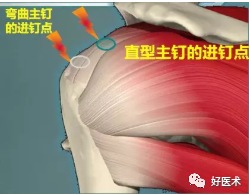
7.微创内固定:
-
Resch Humerusblock(动力固定装置)
-
关节镜辅助下经皮螺钉固定
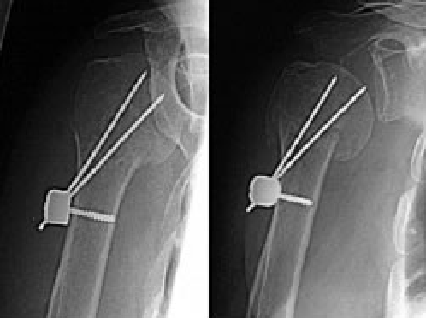
微创内固定不足:
-
骨折移位(Humerusblock better than only Kirschner wire)
-
骨折不愈合、骨折固定不够牢靠、影响早期功能锻炼
→追求弹性固定、髓内骨折而缺少锁定机制,骨折移位发生率高!
仅关注骨质忽视软组织,这是不可行的,因为很难掌握肩袖的状况!
(3)手术入路
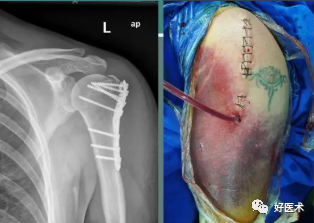
1.肩峰下前外侧入路
缺陷:
-
切口长度有限,无法向远端延长
-
肱骨大结节骨折是最佳适应症
-
也可用于肱骨外科颈骨折
-
稍远端的肱骨骨折需要改行肩关节前方入路
-
劈分三角肌,对肌肉损伤大
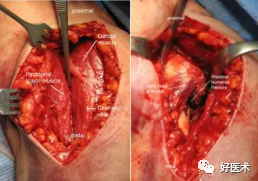
2.肩关节前方入路
优点:
-
切口长,但从三角肌、胸大肌间隙进入,损伤小
-
适用于肱骨近端各部分骨折及稍远端的肱骨骨折
-
可向远方延长切口可显露肱骨
-
部分松解三角肌、胸大肌止点,影响小
从三角肌胸大肌间隙进入,看似切口大,实则损伤小,三角肌易于拉开。
软硬兼施
(1)什么是软硬兼施:
-
软硬结合--肌腱与骨块的结合
-
要充分了解骨块和对应的肌腱附着
-
大结节--冈上肌、小圆肌--向上向后移位
-
小结节--肩胛下肌--内侧移位
(2)如何软硬兼施:
识别肱二头肌长头腱
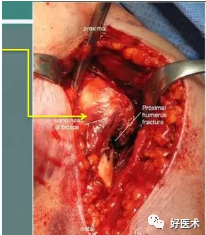
识别分离的骨块和附着肌腱
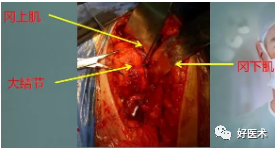
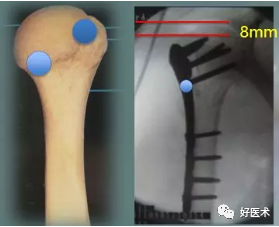
钢板--肱骨距螺钉的支撑
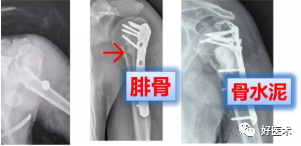
植骨-内侧结构的支撑(人工骨或腓骨)
(3)大小结节用不可吸收线穿骨质后捆绑拉拢
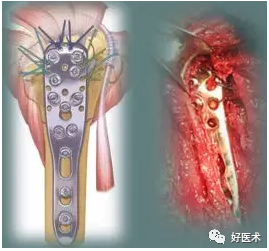
(4)双钢板的使用
不能作为主流,只是在NeerⅢ型、NeerⅣ型的时候,特别严重的骨折或骨质疏松时,通过双板钢板的固定,来达到稳定内侧皮质,增强愈合能力。
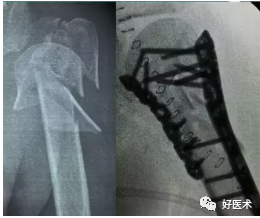
附:大结节撕脱骨折内固定
适用经手法复位失败,骨折移位超过1cm者;骨折块拉至肩峰下。
麻醉:颈丛麻醉 。
体位:仰卧位,患肩垫高与手术台成30°角。
操作方法:
切口:自肩峰外侧缘,约5cm,平行于三角纤维方向。
劈开三角肌纤维,切开三角肌肩峰和锁骨外侧端的附着点,显露结节部
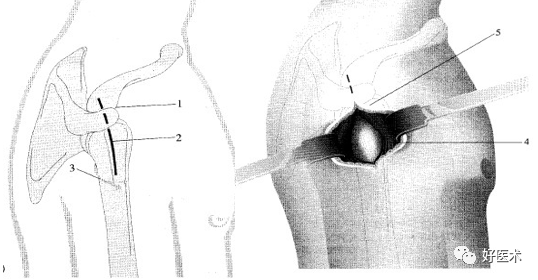
在结节上用3.0钻头朝肱骨头方向钻孔,深约12-20mm
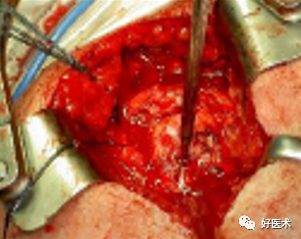
用钛丝穿过肩袖
将钛丝缠绕螺钉钉帽一圈
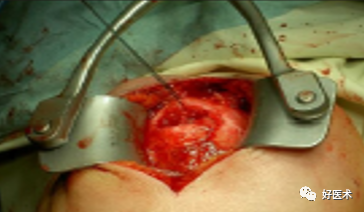
选择合适长度螺钉
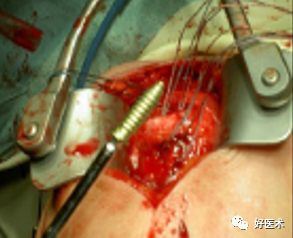
拧入干预螺钉至钉帽外露3mm深度
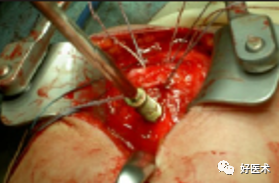
用钢丝钳把钛丝缠绕拧紧,检查骨折复位情况
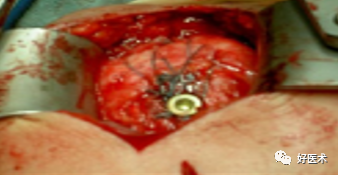
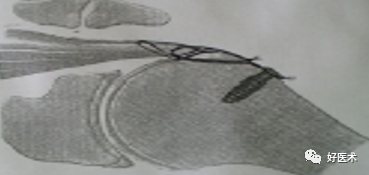
冲洗伤口,逐层缝合肌肉,皮肤切口
曲肘90°位三角巾悬吊制动,2周后开始被动活动
总结
-
切开复位钢板内固定仍是肱骨近端骨折手术治疗的首选
-
刚柔并济,软硬兼施
-
要充分了解骨块和对应的肌腱附着
-
刚性:骨折复位、植骨、内侧支持和钢板坚强固定
-
柔性:肩袖组织通过缝线技术收拢包裹,减少移位的发生
说明:本文为好医术作者原创整理,部分内容来源于陈文钧主任课件,仅用于学习交流,未经授权禁止转载!