掌腱膜挛缩是一种起源于掌筋膜的慢性进行性纤维增生性疾病,是一种良性病变。1831年因Dupuytren对掌腱膜挛缩的解剖及治疗做了深入的研究工作,所以也将该病称之为Dupuytren病或Dupuytren挛缩。临床上,掌腱膜挛缩最初表现为手掌侧的结节和凹陷,随后出现条索状改变,最后发展为手指掌指关节和指间关节屈曲挛缩畸形,会严重影响手部功能活动,降低了患者的生活质量。掌腱膜挛缩在人群中的发病率为0.5%至11%,最常见的治疗方法包括保守治疗、物理疗法、局部注射药物治疗以及手术切除等。目前对于最佳的治疗方案还没有达成统一共识,本文主要对掌腱膜挛缩的发病特点、病理生理机制、临床分期以及常用治疗方法进行简单介绍。
(一)掌腱膜挛缩的发病特点
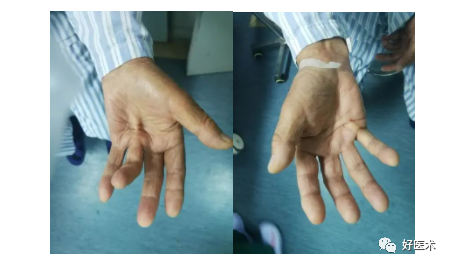
掌腱膜挛缩在欧洲白人中的发病率高于黄种人,发病率存在人种差异。多发生于老年人,60岁以上者发病率最高,具有一定遗传性,常双侧发病,男性病人占大多数(90%左右),大多数情况下是环指和/或小指受累(约占79.4%),最常见的是环指,然后依次为小指、中指,而示、拇指发病较为少见。有研究指出在掌腱膜挛缩患者中体力劳动者明显多于非体力劳动者。掌腱膜挛缩处的皮肤一般会失去弹性,变得粗糙、坚韧,与挛缩的掌腱膜紧密贴合在一起,皮下脂肪变薄,受累局部可有轻微压痛。手部受累关节主动、被动伸直活动均会受限,被动伸直活动时可因掌腱膜挛缩而出现剧烈疼痛。
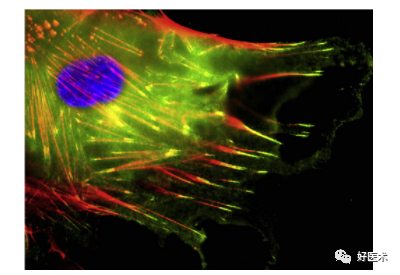
上图为培养的掌腱膜挛缩肌成纤维细胞的免疫荧光染色(来自参考文献9)
(二)掌腱膜挛缩的病理生理机制
掌腱膜挛缩的发病原因及病理机制虽无确切结论,但是既往有诸多研究报道。掌腱膜挛缩的发病可能与种族、遗传、年龄、性别、外伤、糖尿病、癫痫、慢性心肺功能不全、吸烟饮酒不良嗜好等因素有关,其中年龄、性别及种族相关性较为明显。
掌腱膜挛缩的病理生理学主要围绕肌成纤维细胞,肌成纤维细胞增生会导致掌腱膜短缩,出现手指屈曲挛缩畸形。肌成纤维细胞来源于制造胶原的成纤维细胞,成纤维细胞向肌成纤维细胞的转化是由多种细胞因子介导的,包括TGF-b、PDGF和IL-1。
根据最近的研究,Wnt通路和转录因子MafB在掌腱膜挛缩的发病机制中也起到了重要作用。
在1959年Luck将掌腱膜挛缩的进展过程分为三个阶段,第一阶段为增殖,即成纤维细胞增殖和结节形成。第二阶段这些成纤维细胞被上调并转化为肌成纤维细胞,III型胶原沉积,结缔组织逐渐变为条索状,然后开始收缩。由于成纤维细胞密度的增加和“正常”Ⅰ型胶原的减少,Ⅲ型胶原相对过剩。最后一个阶段称为残留期,结节消退,形成瘢痕样组织,导致进一步的挛缩。
在每一个阶段,多种因素促成了这一病理过程。作为内部因素,遗传学起着至关重要的作用,如激活生长因子,细胞因子和自由基。掌腱膜挛缩具有很强的遗传倾向和潜在的可变常染色体显性遗传模式,但是目前为止还没有明确某个基因为掌腱膜挛缩的致病基因。
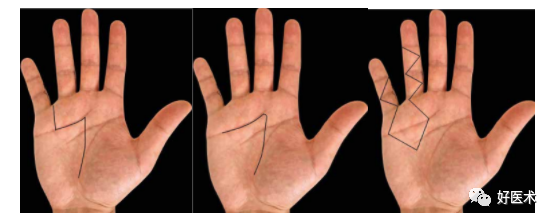
上图为掌腱膜挛缩三种手术切口的设计(来自参考文献10)
(三)掌腱膜挛缩的临床分期
1990年Meyerding将掌腱膜挛缩分为IV期:
0期:仅出现小结节,无手指屈曲挛缩;
Ⅰ期:屈曲挛缩仅限于1个手指;
Ⅱ期:屈曲挛缩超过1个手指,但挛缩手指屈曲角度的总和不超过60°;
Ⅲ期:挛缩手指中,至少有1个手指屈曲角度超过60°;
IV期:5个手指均出现屈曲挛缩。
1992年黄硕麟将掌腱膜挛缩同样分为IV期:
Ⅰ期:手掌部可触及皮下结节;
Ⅱ期:手掌存在皮下结节的同时又出现挛缩束带,未累及掌指关节(MP)和近侧指间关节(PIP);
Ⅲ期:在Ⅱ期基础上出现掌指关节(MP)受累,近侧指间关节(PIP)正常;
IV期:在Ⅲ期基础上出现了近侧指间关节(PIP)的受累。
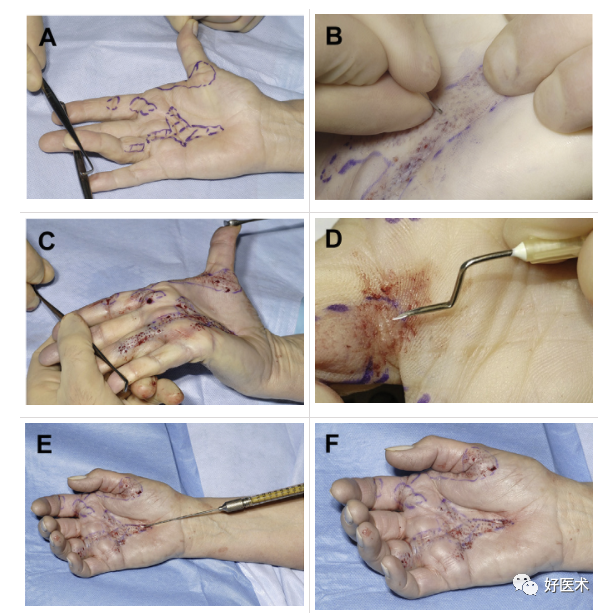
上图为经皮微创治疗掌腱膜挛缩的手术过程
A.术前展示病变组织区域;B.用19号针头多次穿刺松解挛缩掌腱膜;C.完全松解后伸直挛缩的手指;D.用一枚角针通过皮下组织进一步松解皮肤;E.手术区的脂肪填充;F.脂肪填充后手掌部皮肤轻微膨胀(来自参考文献9)
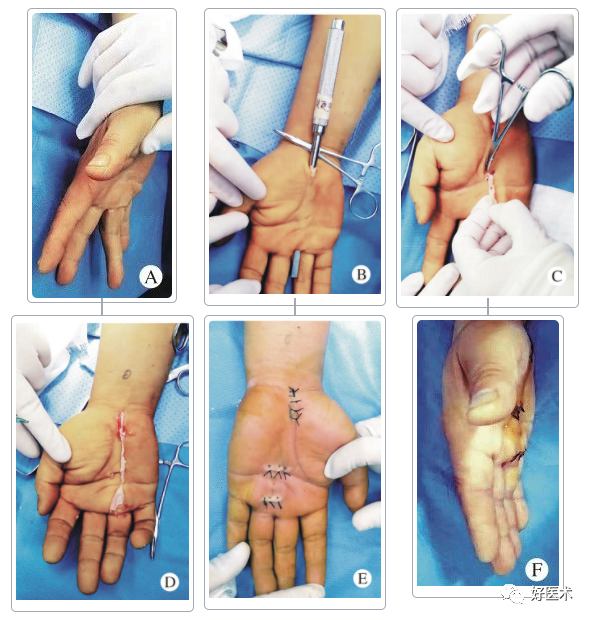
上图为小切口掌腱膜切除术手术过程
A:术前掌腱膜挛缩图片;B:腕部掌侧正中纵行切口,利用肌腱探子和隐形小切口分离皮下病变掌腱膜;C、D:取出病变掌腱膜;E:术后切口缝合情况;F:术后2周切口情况及功能状态(来自参考文献1)
(四)掌腱膜挛缩的常用治疗方法
掌腱膜挛缩的主要治疗目标是在较短的恢复期内完全矫正受影响的手指,同时降低复发风险并避免并发症出现。保守治疗包括放射治疗、夹板固定、按摩、局部使用维生素E软膏、类固醇激素注射、超声波、冲击波和激光治疗等。
物理疗法(超声波、冲击波、激光等):通常会导致结节软化,但原则上不会改变挛缩束带。
因此,保守治疗通常不作为一线治疗,可以作为外科治疗的补充,也可以作为延缓疾病早期进展的方法。
介于保守治疗和开放手术治疗之间的微创治疗是一组相对较新的治疗方法,包括经皮针头穿刺腱膜切开术和溶组织梭菌胶原酶治疗。
经皮针头穿刺腱膜切开术:是在局麻麻醉下进行的,用一根细的注射器针头反复地在挛缩的掌腱膜上穿孔,直到手指可以伸直。有报道指出经皮针头穿刺腱膜切开术可辅以脂肪填塞术,通过向萎缩的皮下填塞脂肪,可以缩短恢复时间,减少皮肤疤痕发生。
溶组织梭菌胶原酶注射疗法于2011年问世,已被证明是一种有效的治疗方法,但长期复发率有待进一步研究。微创治疗越来越多地被用作一线治疗,在治疗过程中需要格外注意医源性神经和肌腱损伤的发生。
开放性切除手术治疗一直是掌腱膜挛缩最常用的治疗方式,包括掌腱膜部分切除术和掌腱膜全部切除术。目前,手术治疗的最佳时间仍存在争议。早前,文献报道近侧指间关节挛缩30°通常作为进行手术治疗的临界值。近年来有学者认为当近侧指间关节挛缩达到40°或患者手功能严重障碍时才是手术适应证。
掌腱膜部分切除术是指切除病变的掌腱膜和和少部分未发生病变的掌腱膜,症状畸形改善明显,术后手指功能活动恢复良好,但正常掌腱膜和病变掌腱膜界限有时难以肉眼分辨,若残留病变掌腱膜会导致掌腱膜挛缩复发。
掌腱膜全部切除术是指切除全部掌腱膜,术后并发症发生率低,但是对机体创伤大,有时会导致切口感染、皮肤坏死等严重并发症发生。
此外,开放手术并发症还包括皮下血肿、感觉异常、神经血管损伤、肌腱断裂和复杂性局部疼痛综合征(CRPS)等。由于掌腱膜挛缩发生于成人,机体生长发育已停止,所以继发于掌腱膜挛缩的肌腱、神经、血管挛缩均不是真正意义上的挛缩,故只要将挛缩的掌腱膜充分切除,被束缚的肌腱、神经以及血管会自然伸展,无需进一步矫正。
手术治疗效果在某种程度上取决于术者的临床经验和手术技术。在选择治疗方案时应根据患者的个人具体情况具体分析,要充分考虑患者个人需求和期望值。
参考文献
[1]周笑,胡长青,连勇,等.小切口掌腱膜切除术治疗掌腱膜挛缩症的疗效分析[J].解放军医学院学报,2020,41(2):167-169
[2]许福生,张伟,倪欢,等.手指挛缩程度对手术治疗掌腱膜挛缩症疗效的影响[J].中华手外科杂志,2019,35(4):313-315
[3]陈旭辉,王西迅.铍针经皮多节段切断术微创治疗掌腱膜挛缩症[J].中国骨伤,2018,31(6):514-517
[4]李秀存,路来金,崔建礼,等.掌腱膜挛缩症的临床回顾性研究[J].中华手外科杂志,2015,31(1):31-33
[5]刘海旺,王培达,李彦平.手掌深筋膜下注射联合手指对掌训练治疗掌腱膜挛缩症的疗效观察[J].临床和实验医学杂志,2017,16(15):1559-1561
[6]Therkelsen LH, Skov ST, Laursen M, et al.Percutaneous needlefasciotomy in Dupuytren contracture: a register-based, observationalcohort study on complications in 3,331 treated fingers in 2,257patients[J].ActaOrthop,2020,91(3):326-330
[7]Zhang AY, Kargel JS.The Basic Science of Dupuytren Disease[J].HandClin,2018,34(3):301-305
[8]Nordenskjöld J, Lauritzson A, Waldén M, et al.Surgical fasciectomyversus collagenase injection in treating recurrent Dupuytren disease:study protocol of a randomised controlled trial[J].BMJOpen,2019,9(2):e024424
[9]Hovius SER, Zhou C.Advances in Minimally Invasive Treatment ofDupuytren Disease[J].HandClin,2018,34(3):417-426
[10]Kníže J, Miletín J, Nejedlý A, et al.CURRENT TREATMENT OPTIONS OFDUPUYTREN´S DISEASE[J].ActaChir Plast,2018,59(3-4):142-148
张成
淄博市第七人民医院
现于淄博市第七人民医院手足外科工作,近年来以第一作者身份在核心期刊发表论文6篇,现任淄博市医学会足踝学组委员。