
CT模拟定位是以CT图像为基础的放疗模拟定位技术,是放疗中最为常用的放疗定位技术,更是精确放疗的基础条件之一。其制定目的是为了规范CT模拟定位临床操作技术、精确肿瘤靶区勾画和为计划设计提供放疗定位质量保证。本文介绍了常见肿瘤的模拟CT定位要点。
头颈肿瘤
体位
一般采用仰卧位,,耳垂与床面相垂直。双手自然下垂置于身体两侧,去除义齿、助听器、假发、耳环及项链等位于治疗区域的各种穿戴。
固定装置
建议使用头颈肩热塑膜,联合塑胶头枕或者热塑成形垫或发泡胶头枕作为固定装置,有效减少肩部、 头颈部与头枕间虚位, 提高精度 与 舒适度。下颌上仰使颈部充分显露,热塑膜固定后要使之与人体轮廓如前额、鼻骨、下颌和两肩部位贴合,保证患者体位重复性 。
CT 定位标记点放置
应尽量靠近肿瘤靶区,体中线与矢状位激光线重合,并利用横断面激光线使 3 个标记点位于同一层面(即“0”层面)。
CT 扫描范围及参数
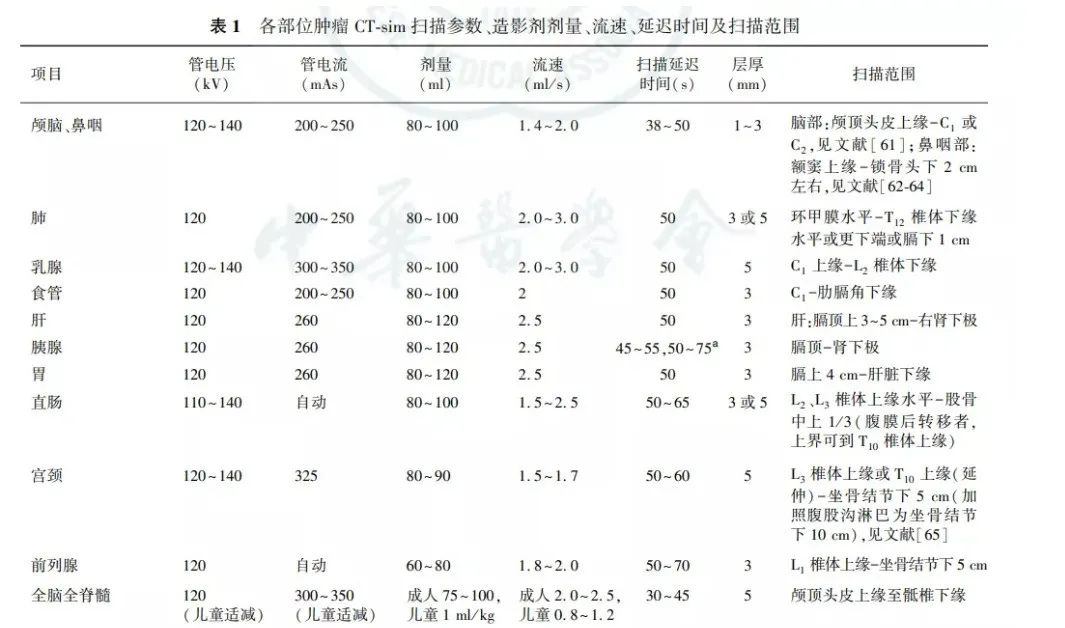
扫描层厚:1-3mm。
扫描范围
脑部:颅顶头皮上缘-C1 或C2 ;鼻咽部:额窦上缘-锁骨头下 2 cm左右。
视野(FOV)要求包全人体轮廓及体位固定装置。
肺癌
体位
患者一般取仰卧位。
固定装置
可采用负压真空垫(或塑形垫或发泡胶)、或结合热塑膜方式加以体位固定;体部固定注意使体中线与矢状位激光线重合,平躺,控制旋转误差。
肺部 SBRT 治疗也可考虑应用负压垫结合腹压板固定方式,对减少头脚方向误差及肿瘤的运动有一定效果。
CT 定位前应对患者进行呼吸训练,使其保持平静、均匀呼吸。
CT 定位标记点放置
头脚方向一般靠近肿瘤区几何中心处,尽量靠近肿瘤靶区;体中线与矢状位激光线重合,水平方向一般以腋中线为准,并利用横断面激光线使 3 个标记点位于同一层面(即“0”层面)。
CT 扫描范围及参数
扫描层厚:3或5mm。
扫描范围:应超出肿瘤大小一定范围。环甲膜水平-T12 椎体下缘水平或更下端或膈下 1 cm。
4DCT 定位:部分肺部肿瘤因为随呼吸运动位置变化较大,可以采用 4D-CT 定位。通过采集 10 个呼吸时相 CT 影像进行数据重建,能供医师精确勾画肿瘤运动边界,帮助定义个体化靶区 ,以利于精确制订计划。
乳腺癌
体位
一般采取仰卧位。
固定装置
首选采用乳腺托架和负压真空垫,其余可考虑使用一体化板、发泡胶、翼型板等进行固定。
需注意对头颈部和上胸部的固定,提高锁骨上、下靶区的固定精度。
针对保乳患者需关注治疗侧乳腺的开放状态,保证其不受压迫。
对于左侧乳腺癌,通过呼吸管理技术如深吸气屏气 (DIBH)技术和呼吸门控技术等也可以显著减少心脏受量。
计 划 靶 体 积 ( PTV) >1 000 cm3 的全乳放疗更倾向于使用俯卧位以降低心脏及左前降支冠状动脉受量 ;但从摆位效率以及相关装置的剂量学效应来说,采取仰卧位仍是优先选择。
CT 定位标记铅点放置
保乳术者:头脚方向一般放置在乳头水平处,可适当向头侧移动2cm 左右;水平方向一般以腋前线为准,左右方向定在锁骨中线处。
为了便于医生确定肿瘤靶区范围,体位固定时沿着乳腺原发灶瘤床、手术瘢痕、腋下前哨淋巴结切口瘢痕以及可触及的乳腺边界放置标记线并能明显成像;如有引流口需单独标记。锁骨上野照射还应在锁骨下或锁骨下 0.5 cm 处进行标记。
根治术后或改良根治术者
头脚方向一般设在隆突下3cm 处;水平左右方向参照保乳术者,常规仍需依据胸壁手术瘢痕、腋窝切口瘢痕、胸壁缺损或皮色改变的内外侧边界作为参考放置;同时锁骨下或锁骨下 0. 5cm 水平与胸壁缺损下1 cm 水平处以及引流口需进行标记。
使用组织等效补偿物(Bolus)时,Bolus 需紧贴皮肤放置,并需作位置标记。
CT 扫描范围及参数
扫描范围:C1 上缘-L2 椎体下缘。
扫描层厚:5mm。
食管癌
体位
胸中下段食管癌一般采用仰卧位,双手置于身体两侧。
固定装置
通常采用真空垫、热塑膜、发泡胶、塑形垫,使用体表光学系统者需露出体表皮肤使用无热塑膜的固定技术。
颈段或上胸段如采用双手上举的体位,则应当进行手部固定。因靠近颈部,固定方式参考头颈部的固定方法和固定体位。
采用 4D-CT 技术或者其他呼吸运动管理技术如腹部压迫在食管肿瘤CT 模拟定位时有积极意义,特别是在靠近胃食管连接处 。
在 CT 定位时为了减少充盈程度的影响,建议 CT 模拟定位前禁食 2 h。
CT 定位标记点放置
头脚方向一般靠近肿瘤区几何中心处,尽量靠近肿瘤靶区;体中线与矢状位激光线重合,水平方向一般以腋中线为准,并利用横断面激光线使 3个标记点位于同一层面(即“0”层面)。
CT 扫描范围及参数
扫描层厚:3mm。
扫描范围:C1-肋膈角下缘,通常包含食管全段和淋巴结转移区域。
腹部肿瘤
体位
常规采用仰卧位。
固定装置
采用热塑体模、真空垫、发泡胶等固定方式。行 SBRT 治疗推荐使用立体定向体架+真空垫固定方式 ,在限制模拟定位时肿瘤患者因呼吸运动导致位移的同时保证体部甚至腿膝部有更好的适形度与舒适度。
定位前的准备
腹部(肝脏、胰腺、胃)肿瘤患者在模拟定位前空腹,胃部肿瘤患者定位及放疗前在空腹状态下建议定时定量口服造影剂。CT 定位前应对患者进行呼吸训练,使其尽量保持平静、均匀呼吸。
CT 定位标记点放置
标记时应选择有骨性标记(建议剑突下)且身体刚性较好的位置,尽量接近肿瘤中心 。
在患者呼气末时标记参考点定位标记线,标记线建议标记在位置平坦且运动幅度小的胸廓中下位置。
CT 扫描范围及参数
扫描层厚:3mm
扫描范围
肝:膈顶上3~5 cm-右肾下极;
胰腺:膈顶-肾下极;
胃:膈上 4 cm-肝脏下缘。
推荐使用 4D-CT 扫描技术进行模拟定位,以准确记录肿瘤在呼吸周期内的轨迹,精确定位放疗靶区位置,减少外扩范围。
宫颈癌
体位
一般为仰卧位,平躺。
固定装置
可采用热塑体膜、负压真空垫、发泡胶、塑形垫、俯卧位板等方式进行体位固定。术后及肥胖患者,小肠进入盆腔较多时,可使用俯卧位 。
CT定位标记点放置
头脚方向可设定在脐下 5 ~ 10 cm,水平方向一般以腋中线为准,左右方向则在体中线或髂前上棘内侧附近处。
CT 扫描范围及参数
扫描层厚:5mm。
扫描范围:L3 椎体上缘或 T10 上缘(延伸) -坐骨结节下 5 cm( 加照腹股沟淋巴为坐骨结节下 10 cm)。
定位时可在患者阴道内插入标记物,用于标记阴道的长度及顶端位置。
前列腺癌
体位
采用仰卧位或者俯卧位。
固定装置
可采用热塑体膜、负压真空垫、发泡胶、塑形垫、俯卧位板等方式进行体位固定。
俯卧位时前列腺分次内运动对靶区覆盖率的影响大于采用仰卧位,采用 5 mm 的 PTV 边界时,两者的影响无明显差异。
但俯卧位可减少小肠、膀胱、直肠等与PTV 相邻近或进入 PTV 的体积,减少其照射剂量,在保证局部控制率的同时减少毒副作用。
同时俯卧位盆腔骨组织与前列腺相对位置的一致性优于仰卧位,有条件者建议使用俯卧位。
定位前准备工作
前列腺癌定位扫描前,也可在直肠前列腺间隔注入凝胶和可吸收生物材料等增加间隔,减少直肠受量。
直肠气囊虽可增加直肠充盈度,但是增加了直肠前壁受量,在使用时应谨慎 。
膀胱充盈可以减少膀胱和小肠受量,膀胱体积需充盈至 150 ~ 300 ml 较为适宜,有条件医院可以使用膀胱容积测量仪进行监测。
CT 定位标记点放置
头脚方向:对于低风险前列腺癌患者一般只做前列腺放疗,定位中心在前列腺肿瘤中心处,约在耻骨联合水平;如为中高危前列腺癌患者,定位中心约在耻骨联合上 2 ~ 4 cm;水平方向一般以腋中线为准;左右方向为体中线处。
CT 扫描范围及参数设置
扫描层厚:3mm;
扫描范围:L1 椎体上缘-坐骨结节下 5 cm。
直肠癌
体位及固定装置
首选俯卧位固定,减少小肠受照范围,选择带有腹孔的真空垫、发泡胶、塑形垫或配合热塑膜固定体位。采用俯卧专用体位固定板和俯卧垫固定时,患者俯卧于固定垫上,调整位置使小肠位于专用的腹孔中,腿部及膝关 节予以塑形;在此基础上增加热塑膜予以固定。
CT 定位标记点放置
头脚方向以肿瘤原发灶为准,水平方向一般以腋中线为准,左右方向设在体中线处。
定位前准备工作
直肠肿瘤定位前 1 周内不能服用钡餐或进行钡剂灌肠,以免残留钡剂造成伪影。定位前需要排空直肠,定位前1. 5 ~2. 0 h 口服稀释后的造影剂,用于肠腔显影。排空直肠既可以保证靶区位置的稳定性,也可以避免造成进入高剂量区的直肠体积增大,照射剂量增加,加重放疗反应。
CT 扫描范围及参数
扫描层厚:3或5mm;
扫描范围:L2 、L3 椎体上缘水平-股骨中上 1 / 3 ( 腹膜后转移者,上界可到 T10 椎体上缘)。
全中枢神经系统(全脑全脊髓)
体位及固定装置
分俯卧位和仰卧位两种。
传统的全脑全脊髓放疗多采用俯卧位,患者俯卧于 10 cm 厚的泡沫板上,头部采用船型枕+热塑膜固定,身体中线成一直线。
儿童患者或不耐受俯卧位的情况可采用仰卧位,仰卧位可更好保持体位。仰卧位采用一体化板固定装置,患者平躺,双手置于身体两侧,头颈部和躯干部采用热塑膜或真空垫做体位固定。
CT 定位标记点放置
常规加速器放疗通常将靶区分成 3 段,3 个等中心分别设置在颅脑、胸椎段和腰骶段,可按此分段分别放置标记点。
螺旋断层治疗技术可仅设置一个摆位参考中心,通常以颅脑中心作为参考中心 。
CT 扫描范围及参数
扫描层厚:5mm;
扫描范围:颅顶头皮上缘至骶椎下缘,根据临床需求决定是否做增强 CT 扫描。未成年人可酌情降低管电压和管电流。
声明:本文由好医术作者整理,仅供学习参考,如有侵权请联系删除。













