概述和历史
(2)然而,关节镜是一种技术要求苛刻的手术,因为股骨头的球面形状及致密的关节囊和肌肉组织包绕着髋关节。
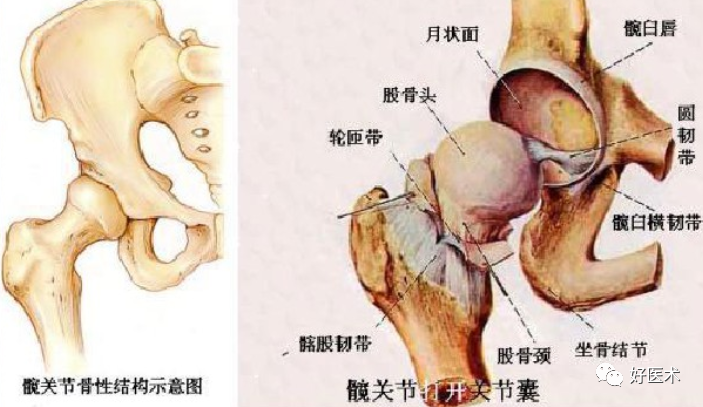
(3)髋关节镜能进入髋关节中央间室和外周间室。中央间室包括股骨头和髋臼关节面,盂唇和圆韧带。外周间室包括股骨颈和周围关节囊及滑膜。
(3)早在1931年,由Burman首先进行髋关节镜应用的尸体研究,认为髋关节不适于应用关节镜治疗。因为髋关节是一个 深在的杵日关节,关节间隙狭窄,关节囊紧张不易进行镜下操作。
(4)然而,在1939年TaKagi首次报道了4例髋关节镜手术的临床应用。其中两例为夏科关节病(神经性关节病),1例结核性关节炎,1例化脓性关节炎。
(5)但此后再也没有相关报道,直到20世纪70年代后期才又见髋关节镜的临床应用报道。
(6)最近20年,随着设备和技术的发展、磁共振的出现,对髋关节疾病的诊断水平提高,髋关节镜的应用才迅速发展起来。
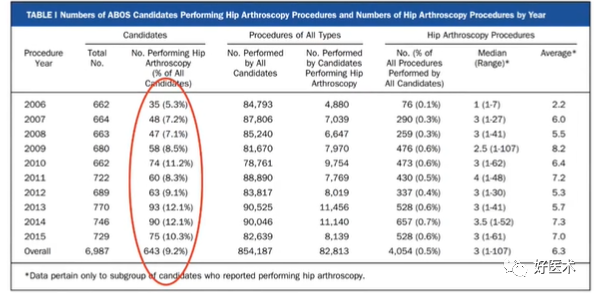
自2006年到2013年,髋关节镜的年手术量增加了25倍;
自2006年到2015年,美国骨科注册医师中髋关节镜医师数量增长了2倍。
髋关节镜面临问题及原因
(1)问题
1)失败率:16.8%;
2)二次手术率:4.03%-6.3%;
3)并发症发生率:15%。
(2)原因
1)患者:期望值过高;配合度太低;
2)医生:适应症选择低(“得过且过”,评估不充分;“盲人摸象”,疾病认识不足);
3)手术技术低。
提升诊疗技术
(一)髋关节镜诊疗综述
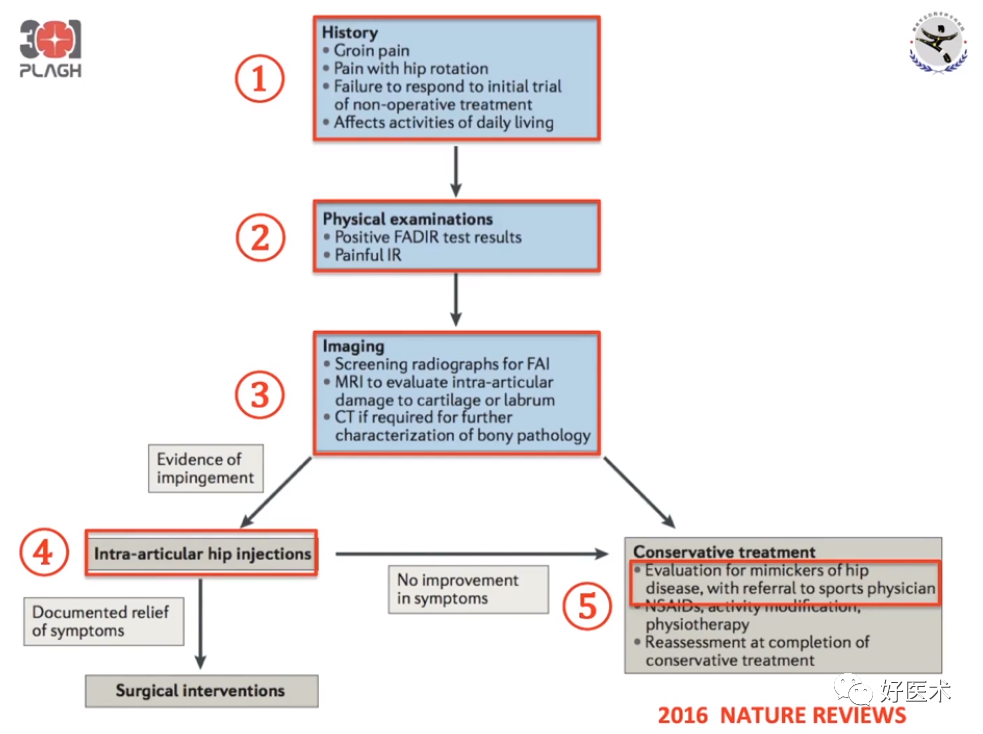
髋关节镜手术诊疗基本过程
(1)病史;
(2)体格检查;
(3)影像学检查;
(4)关节内注射;
(5)保守治疗。
(二)髋关节临床发病特点
1)好发人群:各年龄段,以爱好运动的青壮年多见;
2)症状:疼痛、酸胀、闪痛、隐痛、绞锁、弹响等;
3)部位:腹股沟区;
4)放射痛:股骨后侧或外侧、臀部深处、大转子、膝关节、腰背部、骶髂关节、大腿、(上不过腰、下不过膝);
5)活动受限:屈曲内收内旋、臀中肌无力步态。

(三)髋关节体格检查
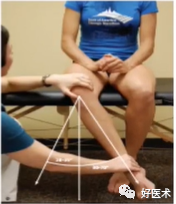
(1)ROM检查
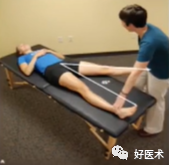
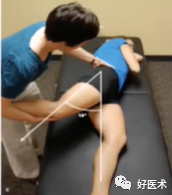
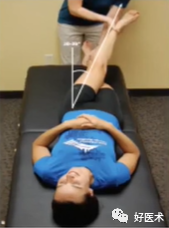
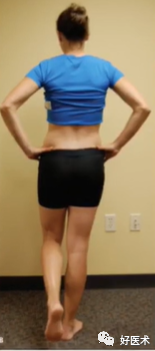
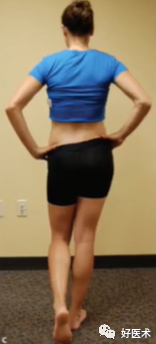
(2) 肌肉力量-单腿站立试验(髂嵴水平下降2cm说明对侧肌力弱)
(3)髋关节标志体格检查
1)髋关节解剖
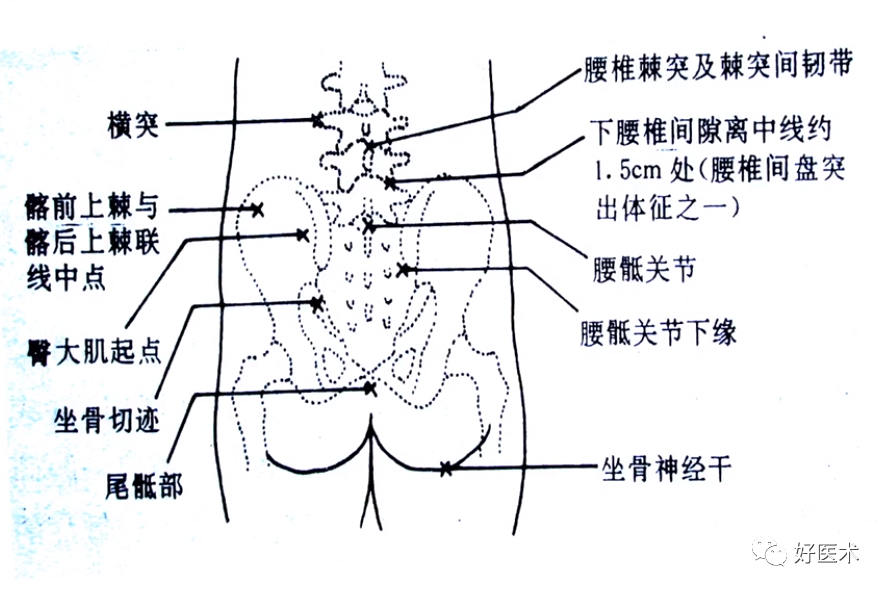
不同疼痛区域代表不同的髋部组织紊乱。
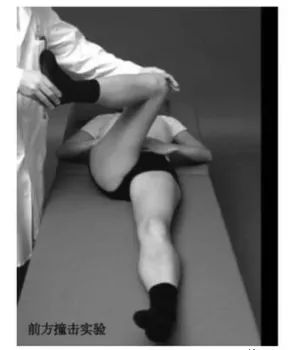
2)屈髋内收内旋试验:又称前方撞击试验
①检查时患者仰卧,被动屈髋至90°时,通过内收内旋髋关节模拟股骨头颈部和髋臼的异常接触和撞击;
②阳性:腹股沟区疼痛;
③意义:髋臼盂唇和/或软骨已出现损伤,当损伤严重或处于急性期时,部分患者可产生剧烈疼痛;
④研究显示,该试验对诊断FAI的敏感度高达84%。
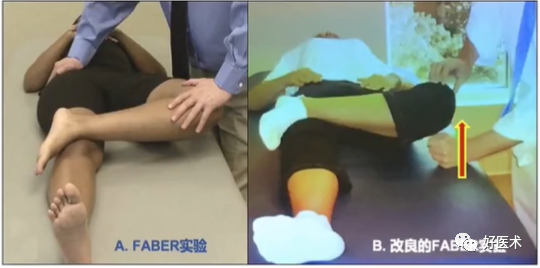
3)屈髋外展外旋试验:又称“4”字征或Patrick试验
①患者仰卧,患髋屈曲、外展、外旋,患侧足置于对侧膝上;
②检查者一手置于对侧髂前上棘以稳定骨盆,另一手向下按压患侧膝关节 ;
③阳性:
a 腹股沟区疼痛提示盂唇损伤、FAI、关节囊、髂腰肌;
b 后方腰骶部的疼痛提示骶髂关节病变。
改良的FABER实验
1)即在行FABER试验时同时测量患侧膝关节距离检查床面的距离,如大于4cm,提示存在Cam型撞击或关节囊过紧等;
2)研究显示该试验对诊断FAI的敏感度为60%。
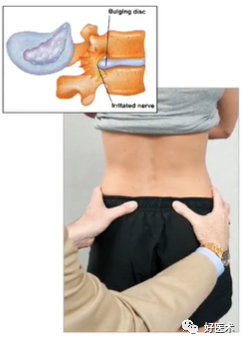
4)骶髂关节疾病:骶髂关节扭转试验
①患者仰卧,健侧髋膝屈曲,患侧大腿垂于床缘
②外检查者一手按住健侧膝关节,另一手按压患侧膝关节,使大腿后伸,以扭转骶髂关节;
③阳性骶髂关节处疼痛;
④意义:可能存在骶髂关节疾病。

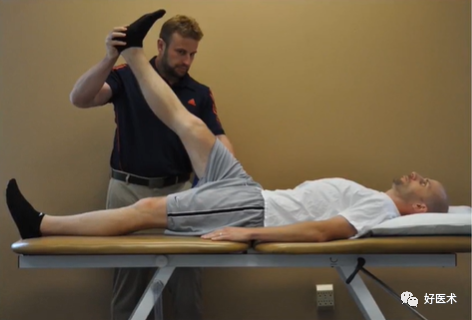
5)腰部疾病:直腿抬高试验
(3)常规检查
(四)影像学评估
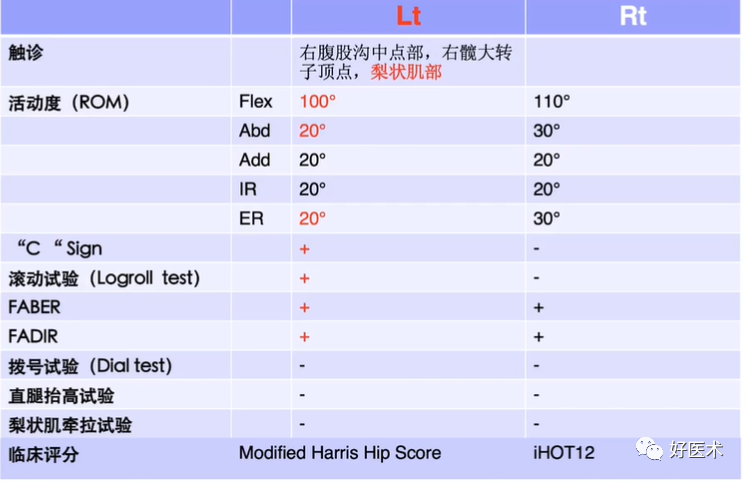
(1)正常髋关节X线表现
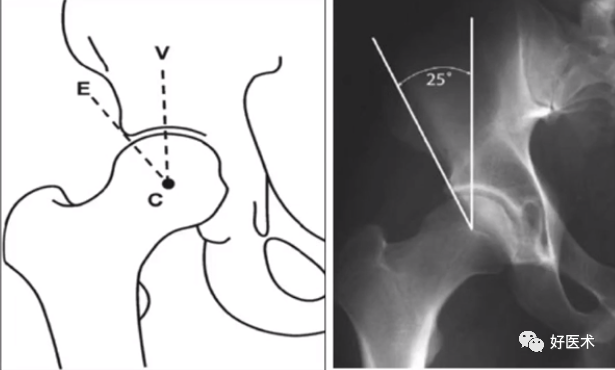
①中心边缘角(LCE角): 25-39°;
②髋臼窝线(F)位于髂坐线(IIL)外侧;
③髖白指数(Al): >0°;
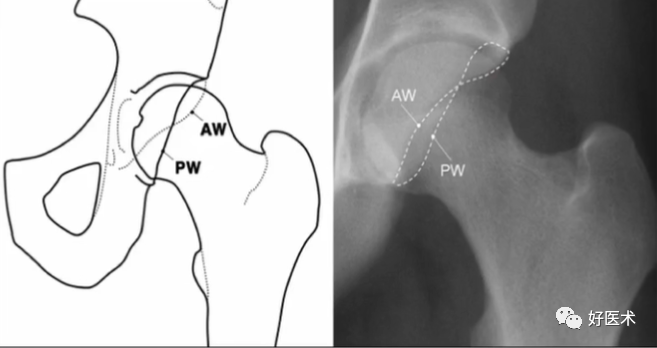
④髖白前缘投影线(AW)位于后缘投影线(PW)内侧;
⑥挤压指数(E/ A+E): <25% ;
⑦后缘投影线通过股骨头中心点。
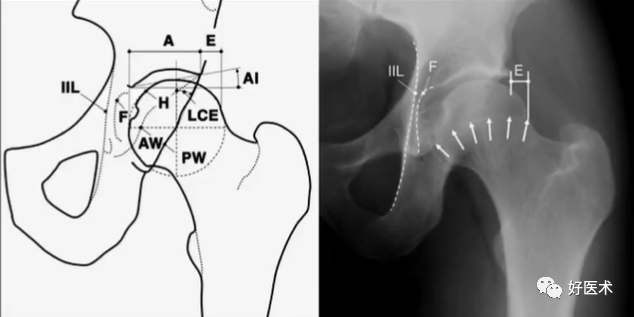
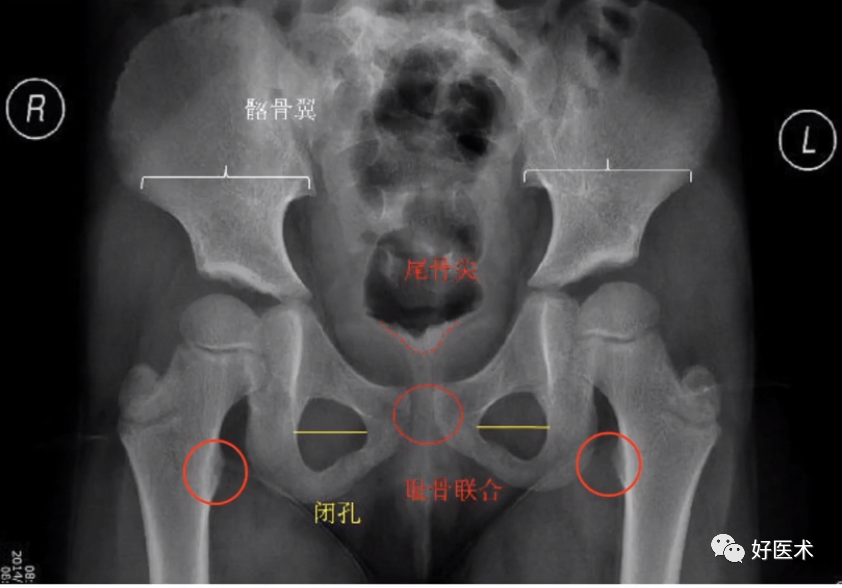
(2)X线检查:骨盆正位
① 双下肢内旋15°;
② 放大率115%;
③ 十字瞄准器对准耻骨联合上缘至双侧髂前上棘连线中点处。
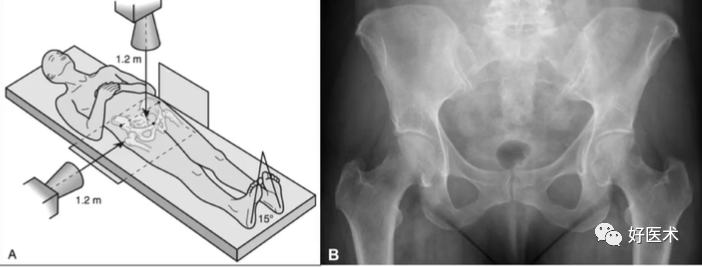
(3)Dunn位X片(髋关节特殊侧位)
① 患者体位:髋关节外展20位, 屈髋45°、60°和90°;
② 投射要求:十字瞄准器对准髂前上棘连线与耻骨联合之间的中点,X线管球与桌面垂直,且与片盒的垂直距离为100cm;
③ 作用:用于诊断髋关节撞击征,显露股骨头颈交界处情况(60°、 首选)。
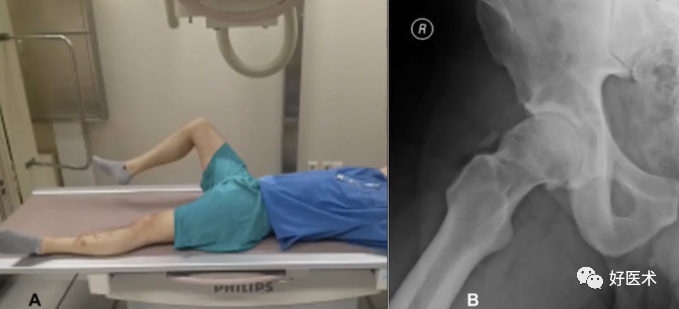
(4)蛙式位X片
患者足跟紧贴对侧膝关节。
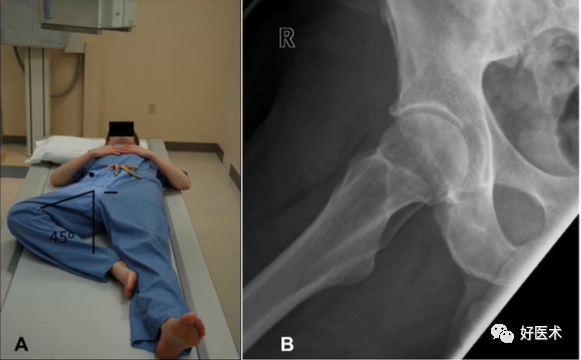
(5)假斜位X片(髋关节特殊侧位)
① 患者体位:站立位,患侧紧贴片盒;
② 投射要求:骨盆与射线的方向呈65°,十字瞄准器对准患侧髋关节中心,X线管球片盒的垂直距离为100cm;
③ 作用:评估股骨头前方覆盖情况和髋臼前方前倾角。
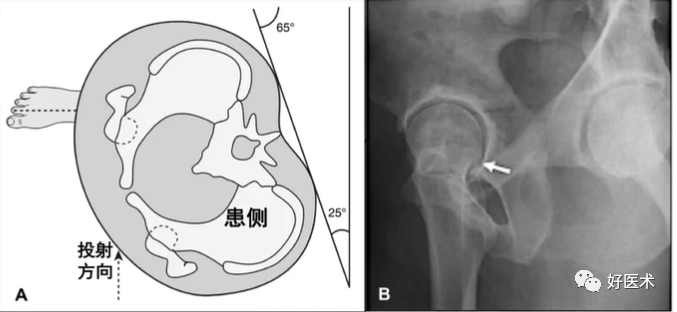
(6)骨盆标准位
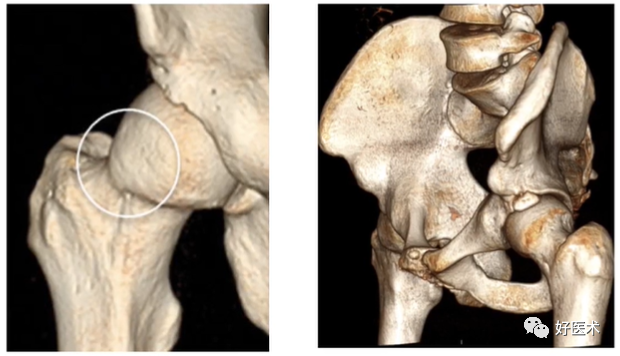
(7)枪柄征评估
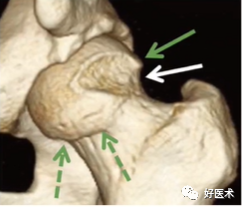
股骨头颈交界区异常凸起呈手枪柄状畸形
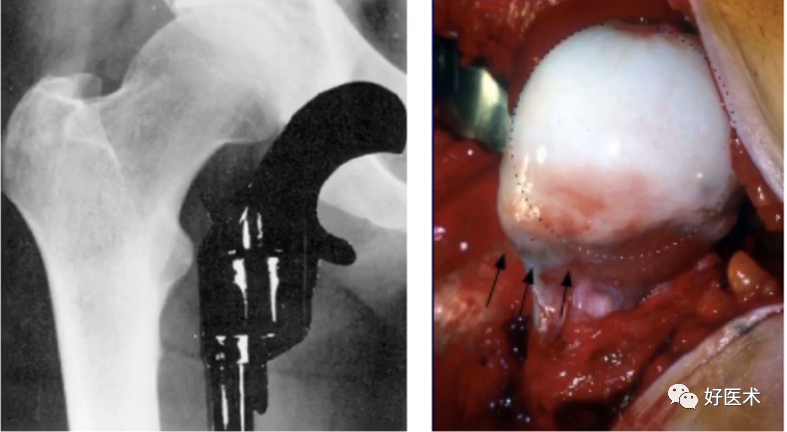
1)偏心距及偏心距比
① off-set 正常约11.6mm,小于9mm为异常,FAI小于7.2mm;
② 偏心距比:头颈偏心距与股骨头半径的比率,FAI小于0.17。
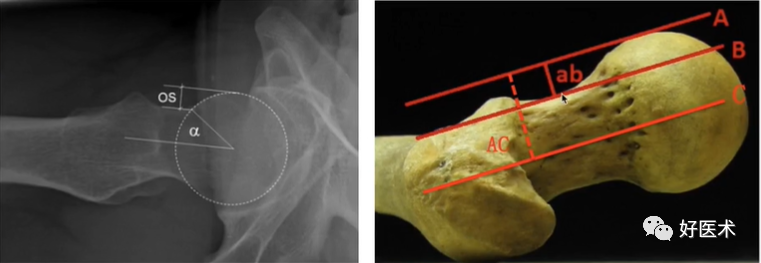
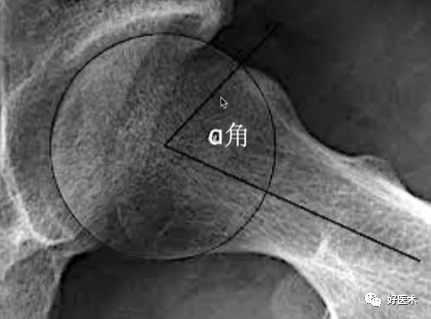
2)α角
① 反应头颈交界区骨赘突出程度,α角越大,越容易发生撞击;
② 正常α角小于48°,α大于50°是诊断FAI的临界值。
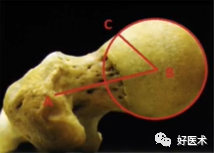
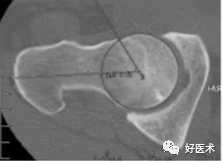
3)字征
阳性:髋臼前缘线位于髋臼后缘向线的外侧。
4)中心边缘角
①外侧CE角;
②正常值:>25°;
③髋臼发育不良:<20°;
④髋臼过度覆盖:>40°。
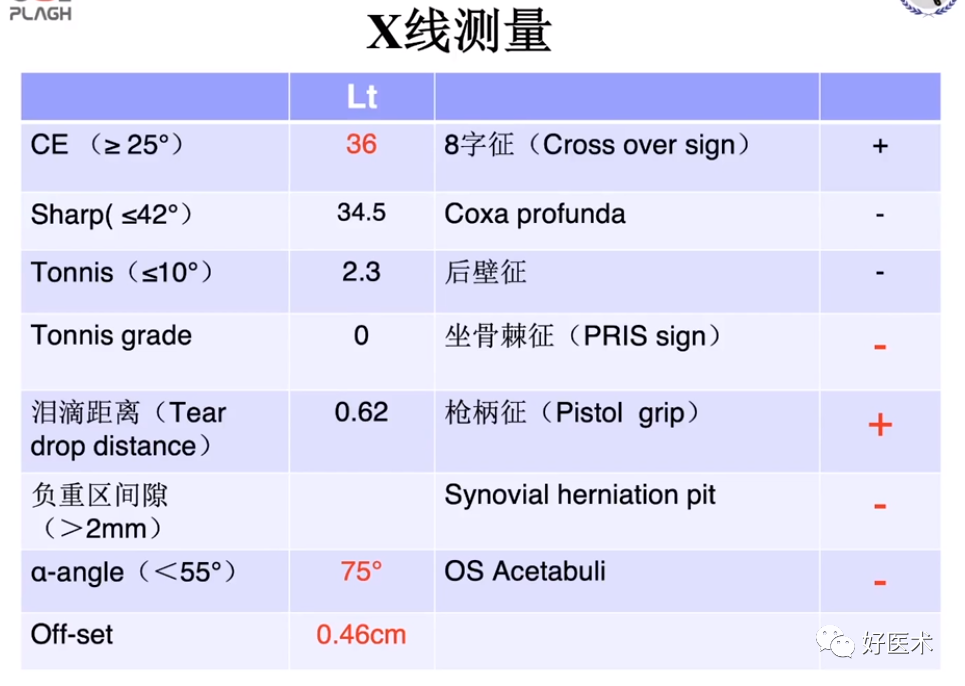
(8)X线测量
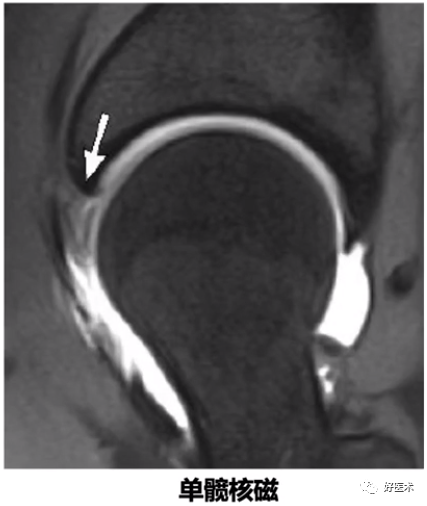
(9)单侧髋关节磁共振
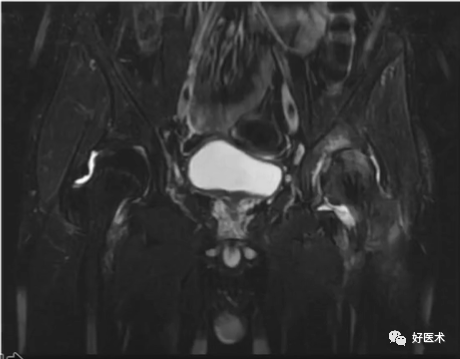
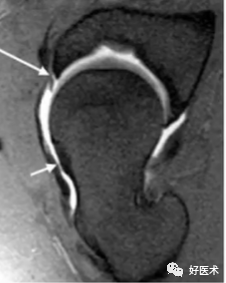
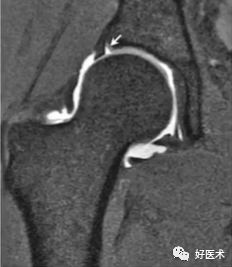
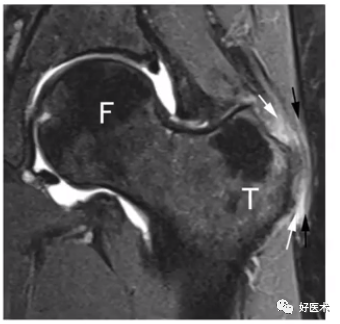
1)直接表现
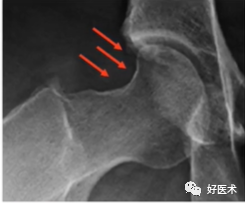
①股骨头颈交界区异常凸起;
②髋臼盂唇撕裂基底可见高信号;
③股骨颈疝窝。
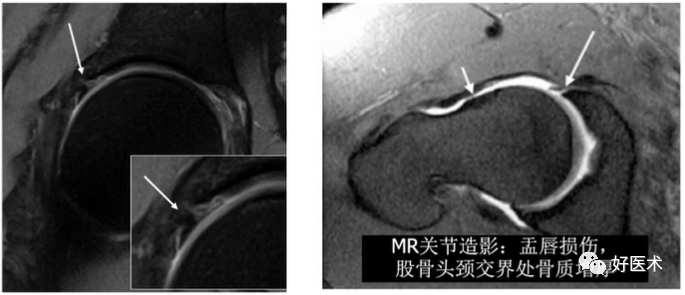
2)MRI/MRA间接表现-头颈交界区软骨下骨囊性变
①病因:头颈交界区与盂唇的反复撞击;
②FAI中发生率:1/3。
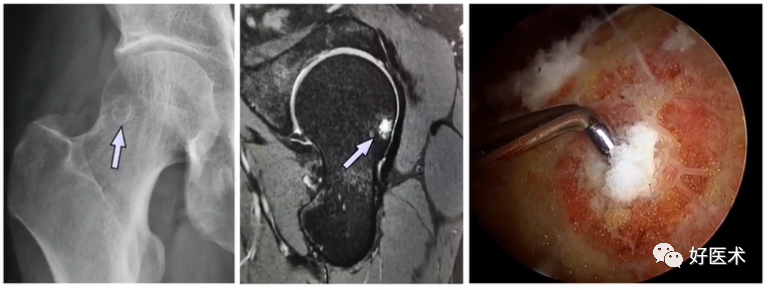
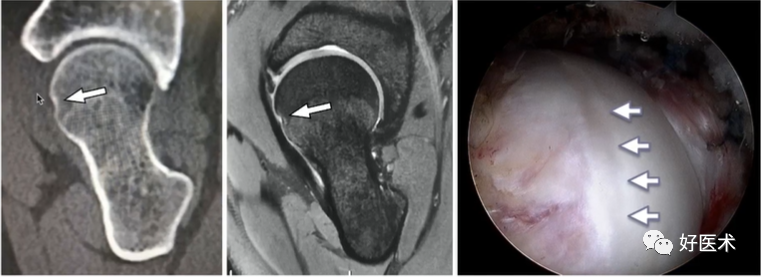
3)凹陷征
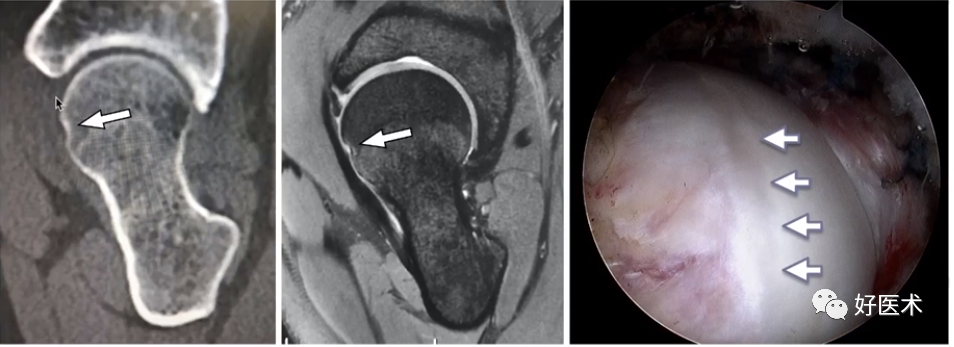
(10)CT平扫+三维重建
1)髋臼侧CT表现
①CT表现与X线平片相同;
②能更清晰显示细微骨质结构改变:髋臼边缘的骨赘、股骨颈疝窝、关节面下囊变等细节。
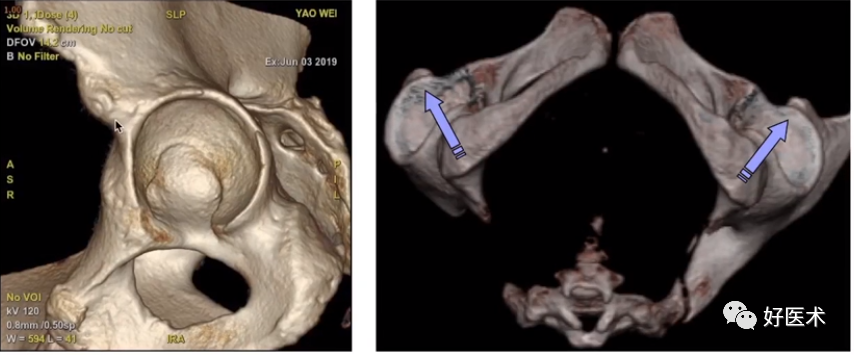
髋关节疾病
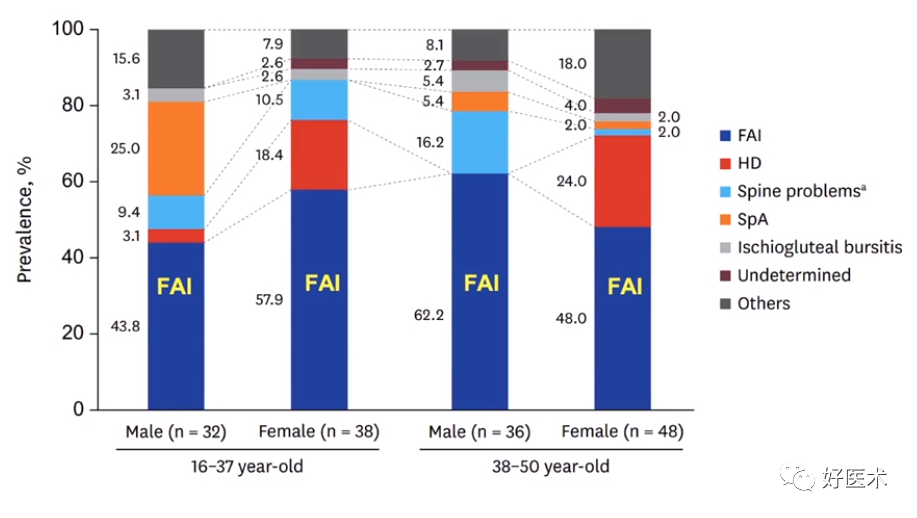
(一)髋关节撞击症发病率
1)中国无症状人群中,25%女性和34.5%男性至少有一项FAI的影响学特征(基于CT检查);
2)pincer型(19.1%)高于cam型(9.1%);
92.8%(180hips,欧美,无症状);
3)就医人群89.1%(262人);
4)95%(134hip,大学足球运动员)
有影像学异常不一定发病
(二)有盂唇撕裂并非一定有症状
无症状:
1)盂唇损伤:69%;
2)软骨损伤:24%;
3)圆韧带损伤:2.2%;
4)盂唇及周围囊肿:13%。
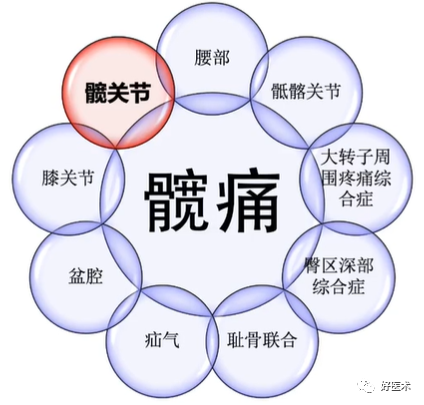
(三)髋周疾病
(四)引起髋痛的原因
(1)正视局限性:适合做髋关节镜手术的只占很少数。
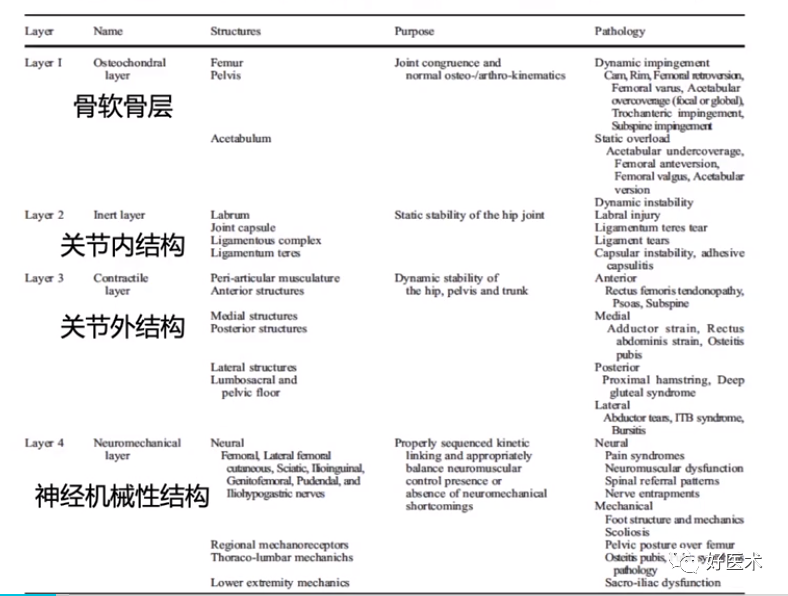
机械性髋部疼痛的分层法(4层)
(2)髋部简单分为四个间室
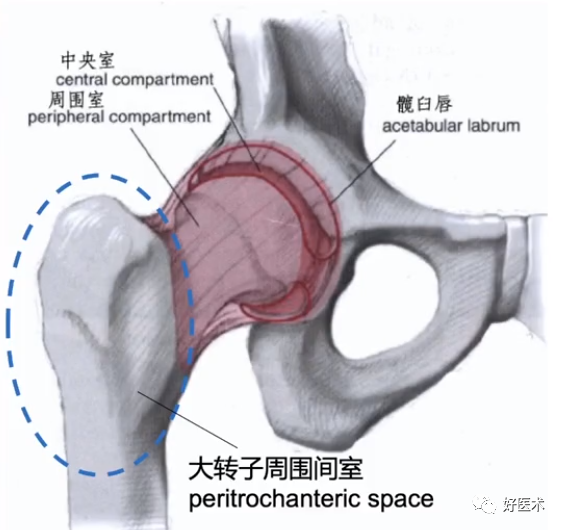
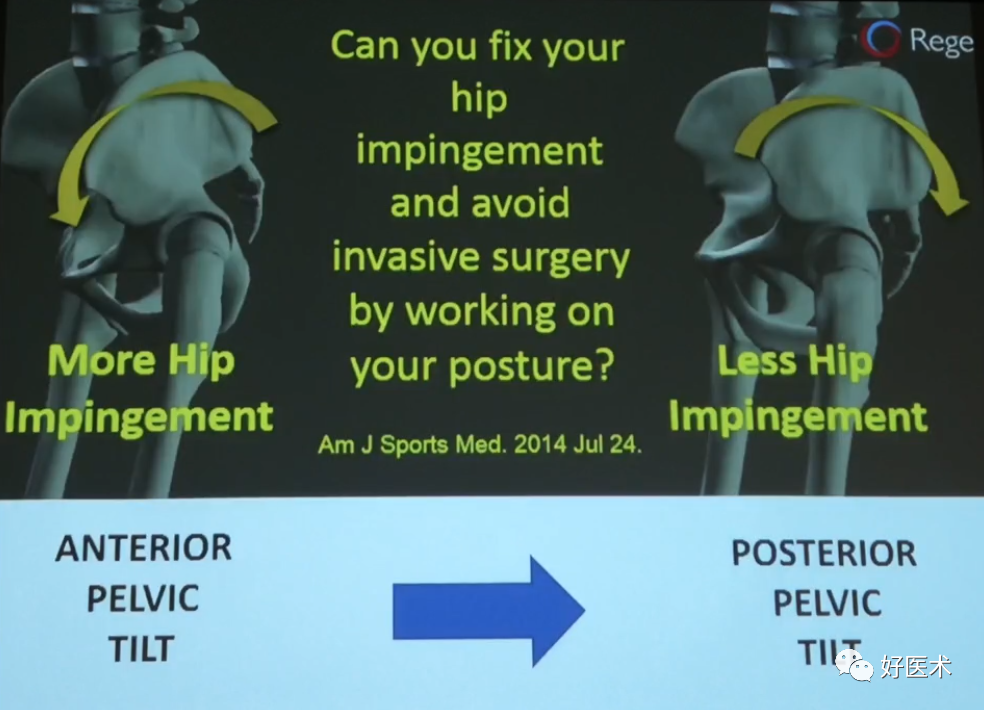
(3)髋脊柱综合征
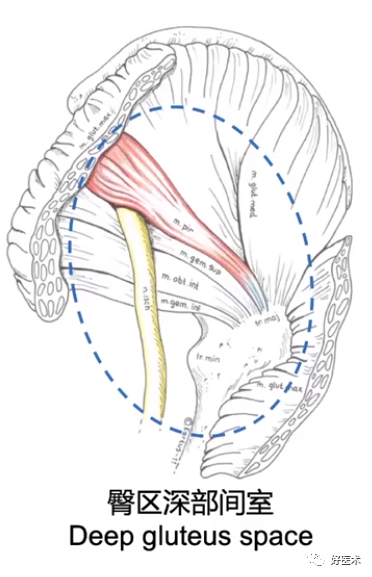
(4)臀区深部综合征-髋部疼痛来源之一
1)坐骨神经刺痛;
2)梨状肌综合征;
3)闭孔内肌综合征;
4)腘窝肌肌腱病;
5)股骨坐骨撞击;
6)坐骨结节滑膜炎。
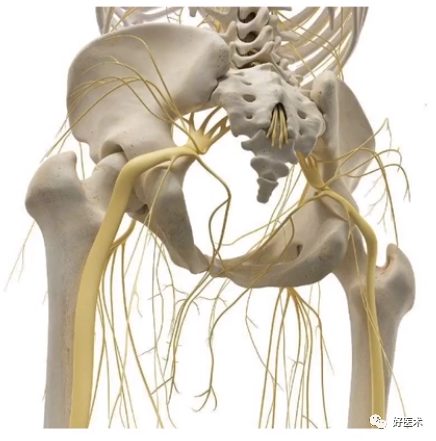
(5)大转子疼痛综合征
滑膜炎发病率在4%-46%,臀肌腱病变在18%-50%。

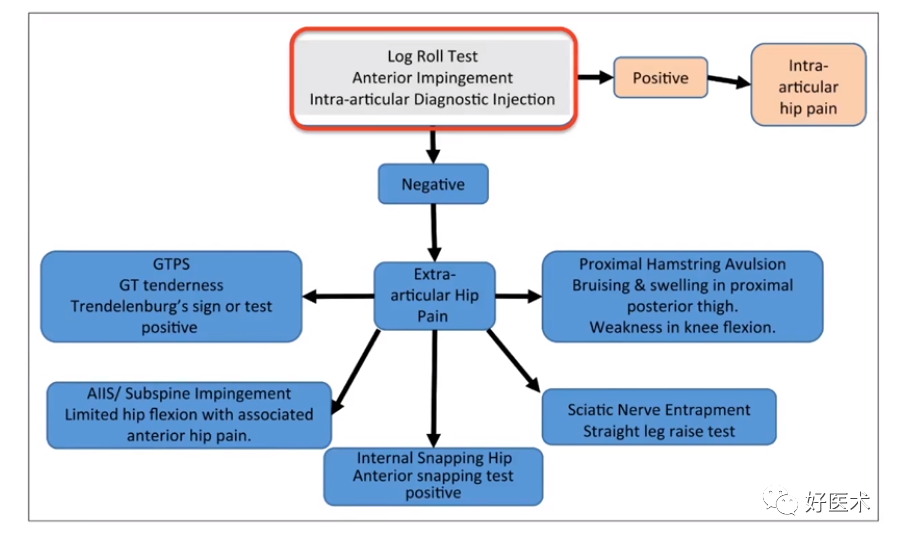
关节镜疾病诊断思路
患者筛选、手术时机以及适应症
(一)患者筛选注意问题
(1)临界型先天性髋关节发育不良
1)先髋患者42%在2点有CAM畸形;
2)82%在1:30点offset减小;
3)因此,CAM畸形和offset减小在先髋病人中较为常见。
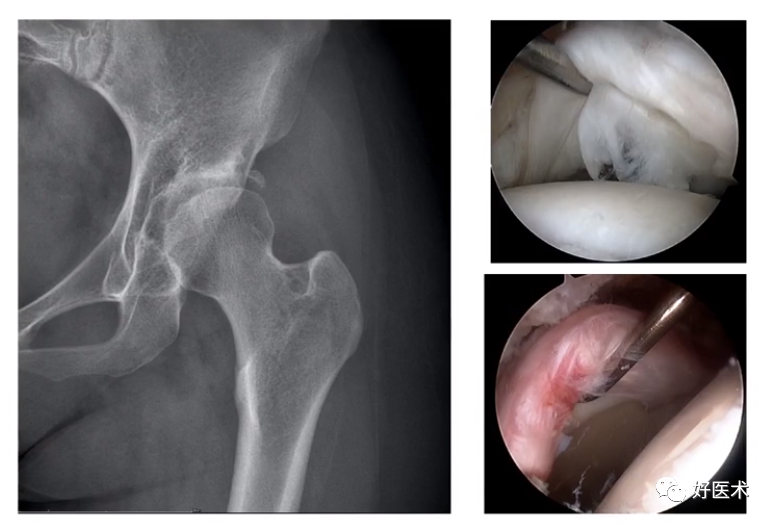
(2)BDDH髋关节镜的“禁忌症”

(3)影响盂唇修复结果因素
1)术后5年mHHS和HOS-SSS评分显著较低;
2)术前骨关节炎Tonnis2级;
3)BMI>30KG/㎡;
4)年龄>35岁。
(4)抑郁

(二)手术时机
1)FAIS患者症状持续超过2年再手术,其手术效果显著降低且二次手术率显著增高;
2)FAIS患者从症状出现,6个月内手术效果显著优于推迟手术。

(三)适应症问题
1)加强沟通,使患者有一个合理的期望值一个成功的手术如果没有达到患者的期望值也会被认为是失败的;
2)病例选择必须严格,只有适应征正确才可能获得理想结果;如果适应症选择不当,即使手术操作成功,疗效也会不佳。
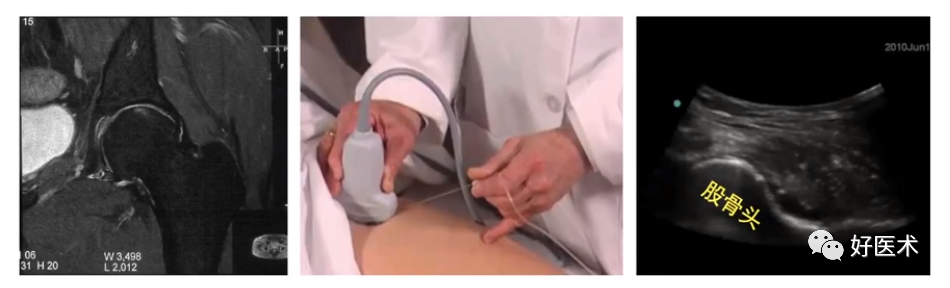
推荐:超声引导下关节穿刺注射
(1)诊断疼痛来源;明确髋关节镜手术适应症;预测髋关节镜手术预后。
(2)局麻药(利多卡因,罗哌卡因);局麻药+激素;局麻药+激素+生物制剂(TNFα拮抗剂);富血小板血浆(PRP)。
声明:本文为原创文章,原课件作者李春宝老师,仅用于学习交流,如想观看完整视频讲解,打开好医术APP观看!













