
腰椎间盘突出症 (lumbar disc herniation)是因椎间盘变性,纤维环破裂,髓核突出刺激或压迫脊神经根、马尾神经所表现的一种综合征,是腰腿痛常见及重要的原因之一。1932年,美国医生Barr和Mixter最先提出腰椎间盘突出是腰腿痛的原因,并把研究结果发表在著名的NEJM上。
重要提示:本文篇幅较长,建议收藏、分次阅读
临床上,腰椎间盘突出症很常见,但在门诊和住院部,常看到患者对其认识存在一些误区,导致不能有效的诊断与治疗。
场景一 (骨科门诊)
医生:您哪儿不舒服?
患者:我腰椎间盘突出。
医生:您有那些具体症状?您怎么知道是腰椎间盘突出了?
患者:我就腰痛,别人都说, 我腰椎间盘突出了。
或者
患者:我就腰痛,做了个磁共振,报告上面写着腰椎间盘突出。
医生:那您片子呢?
患者:片子没带,我有报告。
一、 腰痛≠腰椎间盘突出
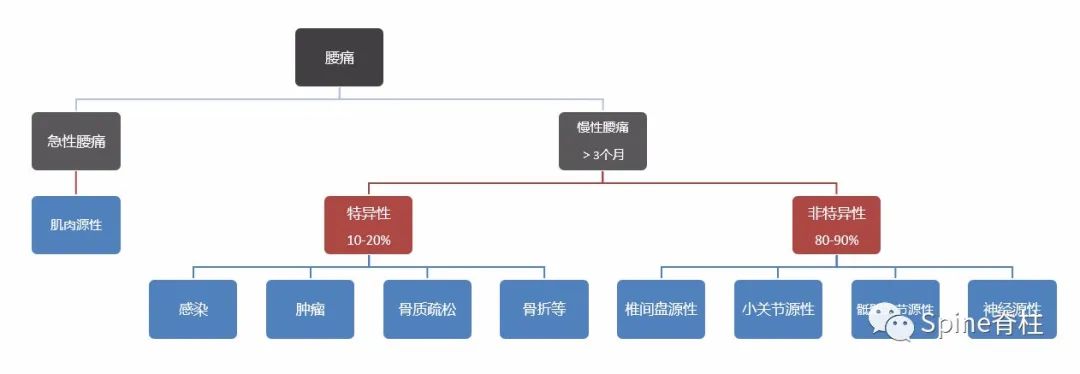
腰痛原因有很多,也很常见。据报道,一生中80%的人都会经历腰痛。急性腰痛多为肌肉源性,经休息、理疗等对症治疗可明显缓解,常规不需拍摄任何影像学检查 (但超过2周的持续腰痛,则需进一步检查)。如腰痛反复发作、持续加重,超过3个月即为慢性腰痛。慢性腰痛常被分为两类:特异性腰痛和非特异性腰痛。特异性腰痛就是有明确病因的,如:感染、肿瘤、骨质疏松、骨折或炎症性疾病等。然而,80%-90%的慢性腰痛是非特异性的,常没有公认的、特定的病因,且多为慢性、反复发作,可能为椎间盘、小关节或骶髂关节源性,也可能是腰突压迫神经引起的神经源性(图1)。因此,不是所有腰痛都是腰椎间盘突出引起的。
二、检查报告不是给患者解读,仅是给临床医生作为诊断参考
目前,在大多数医院,给你做磁共振检查的人(技师)与写磁共振报告的人(影像科医师)多不是一个人,也就是说,写影像学报告的人只看你的片子,但看不到你人,他们仅对片子的征象进行客观描述,给出一个“影像诊断”,并呈现在白底黑字的报告上(赫赫的腰椎间盘突出的字样,图2)。而临床医生,除了看片子、检查报告的同时,还会当面问诊、查体,必要时结合抽血化验、肌电图等,最后才得出一个“临床诊断”。另外,有经验的骨科医生,是从不看影像报告的,因为比起他们几十年的工作经验,其阅片能力远超过幕后写报告的年轻影像科医师。因此,就医请携带片子,不要仅仅拿着影像报告,请相信医生最后的“临床诊断”,不要自个过度解读影像报告。

三、腰椎间盘突出≠腰椎间盘突出症
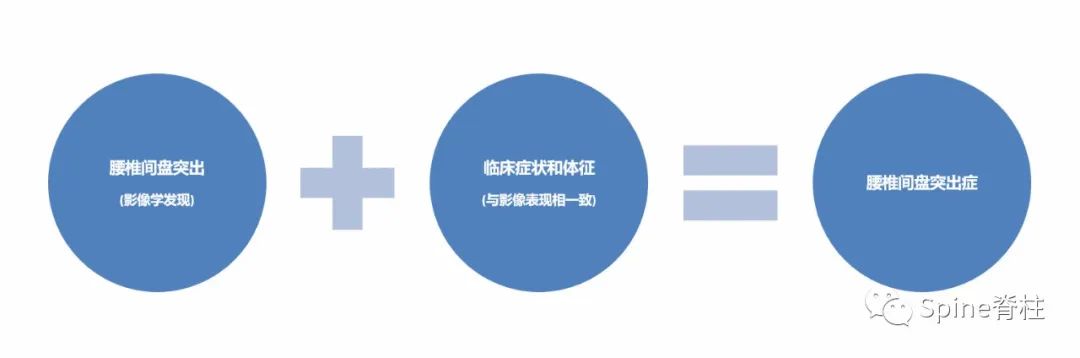
腰椎间盘突出很常见,但不一定引起症状。磁共振(MRI)经常可以看到无症状的椎间盘突出,且年龄越大,影像学椎间盘突出的发生率越高。影像学腰椎间盘突出(影像诊断),如不结合临床,是无意义的,只是对片子的一种描述和表达而已。只有结合了临床症状和体征,且与片子表现相一致,我们临床医生才会给予“腰椎间盘突出症”的诊断(临床诊断)。因此,报告上写的“腰椎间盘突出”字样并不代表你的症状就一定是突出的椎间盘引起的。
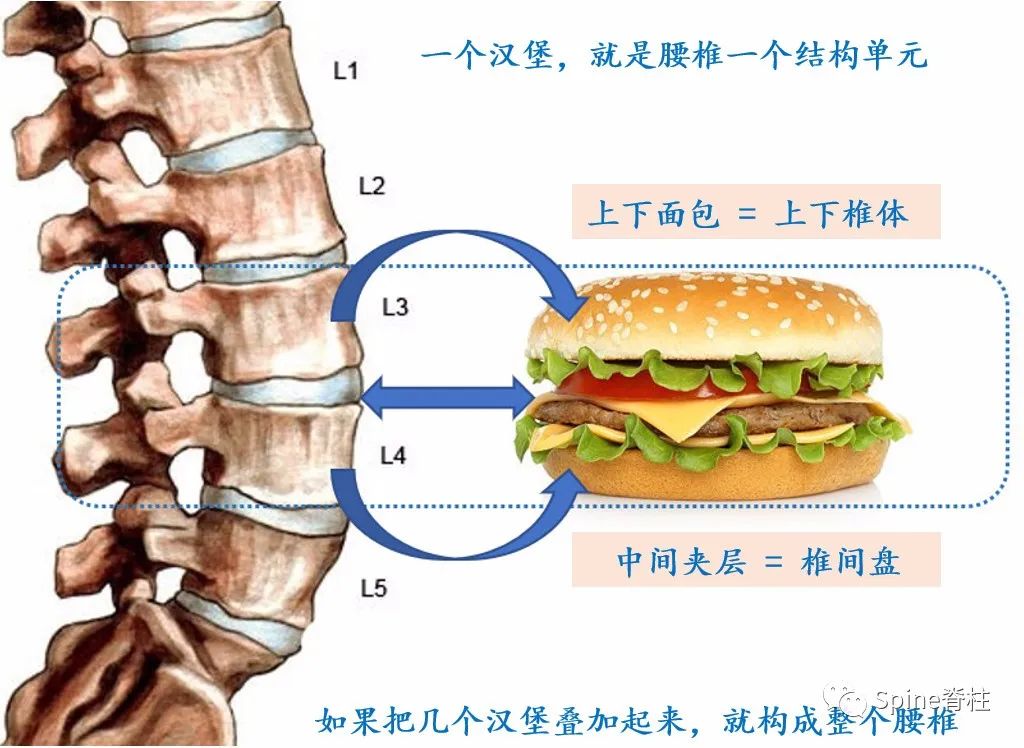
椎间盘与上下椎体构成的结构单元,就好比“汉堡”(图3)。最容易发生椎间盘突出的是最下面的两个结构单元(L4-5和L5-S1),约占95%。
椎间盘由中间的髓核、周围的纤维环和上下的软骨终板组成(图4)。
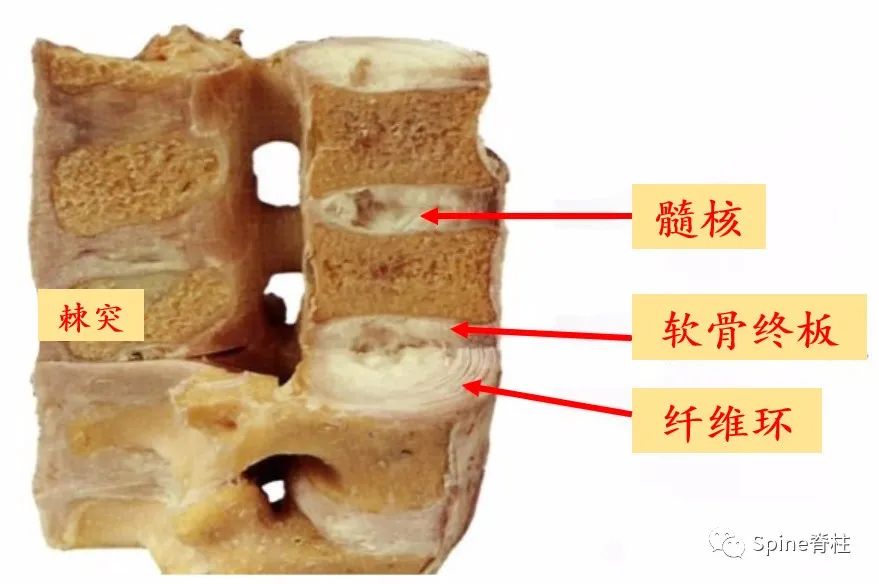
髓核富含水分,具有弹性,犹如果冻;周围及上下的软骨终板犹如包在果冻外面的包装一样,限制其过度活动。但从整个椎间盘来看,这样的结构赋予其合理的弹性,来辅助完成腰部的弯曲、后伸和旋转,同时人类跑步、跳起时,缓冲压力、吸收震荡,避免僵硬的骨头“干磨”导致损伤。而腰椎间盘突出相当于外包装破裂,果冻从破口突出至外面。
椎间盘跟头发类似,随着年龄的增长,头发会变白,椎间盘则会退变。首先,应接受自己的生理性衰老,如果30多岁椎间盘退变的就很厉害,也就是医生常说的长了个60岁的腰椎间盘,则属于病理性椎间盘退变。病理性椎间盘病变会出现各种表现,如退变、膨出、突出、椎间隙变窄、骨赘形成等(图5)。
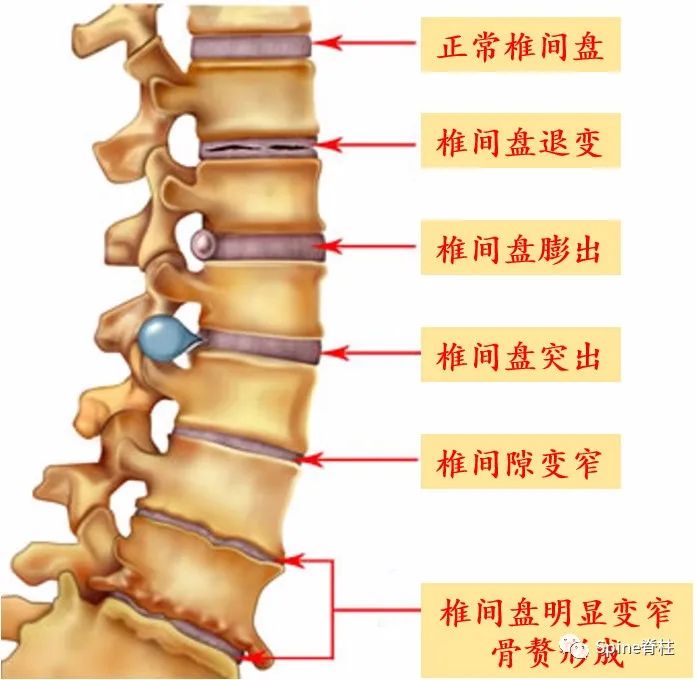
我们常说的腰椎间盘突出,其实指的是髓核的突出。因椎间盘突出的类型、位置、大小及周围炎症、症状耐受反应不同,其临床表现也不尽相同,关键要看突出的椎间盘对脊神经和/或马尾神经的影响大小(图6-8)。因此,同样是腰椎间盘突出,有些人可能痛不欲生,而有些人却是安然无恙。
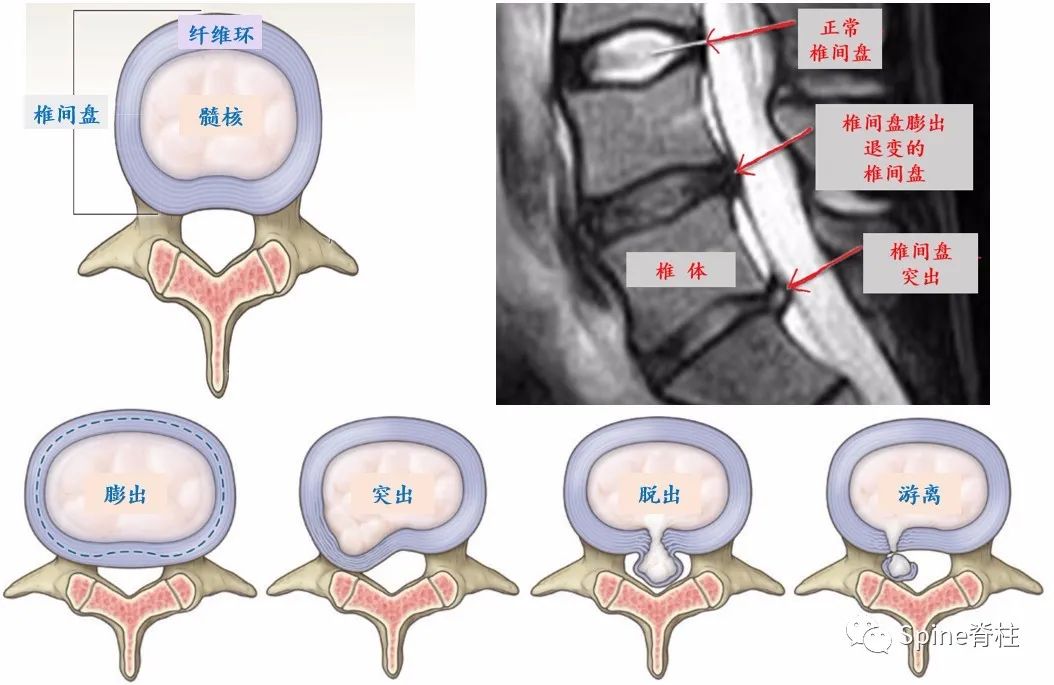
图6A:不同类型的腰椎间盘突出
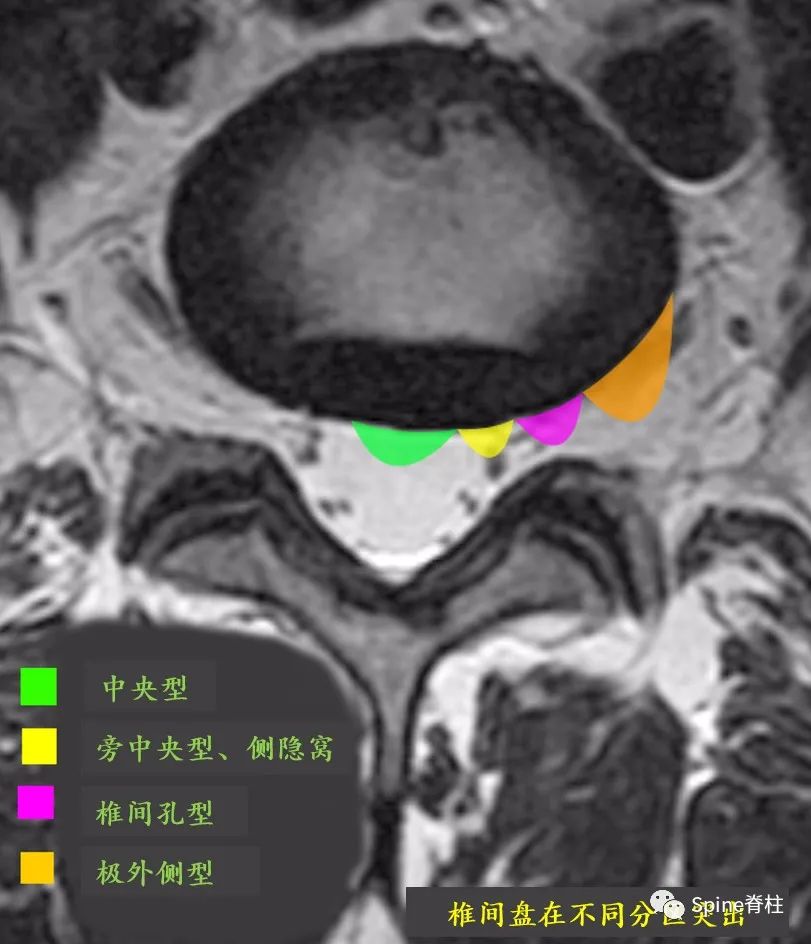
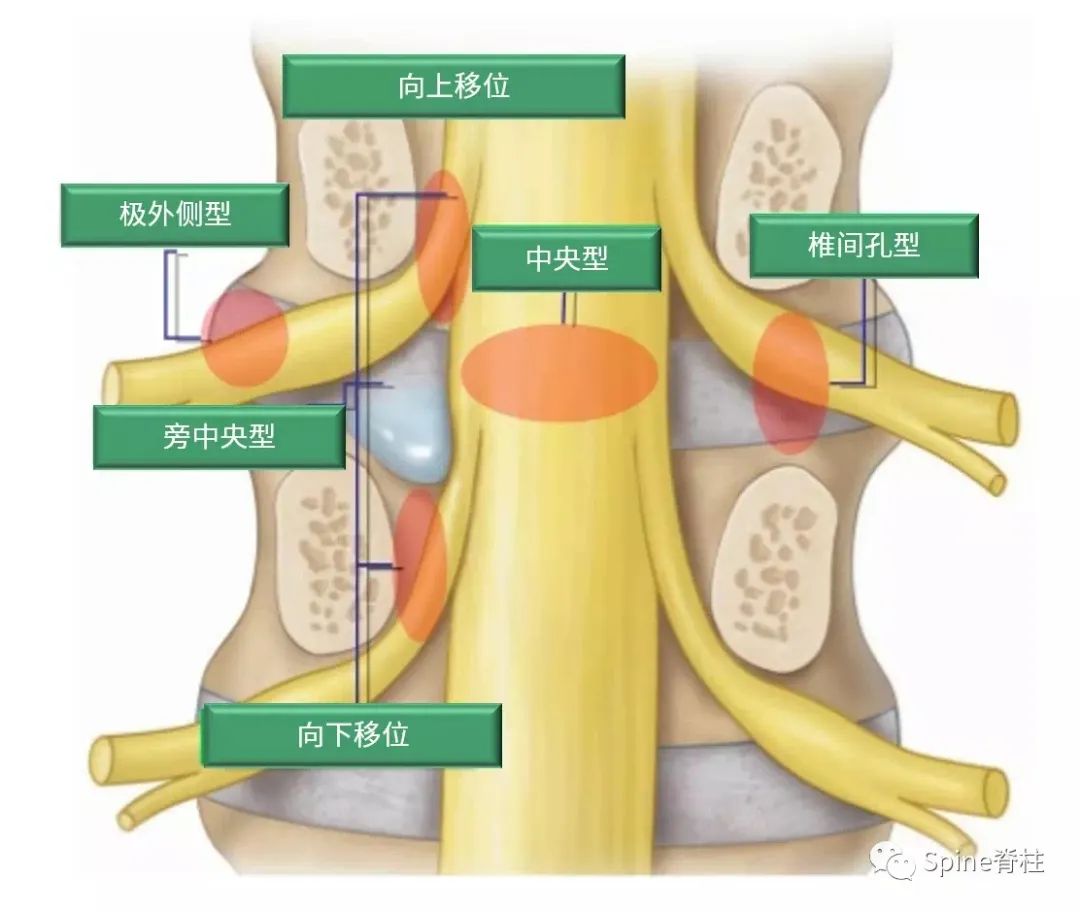
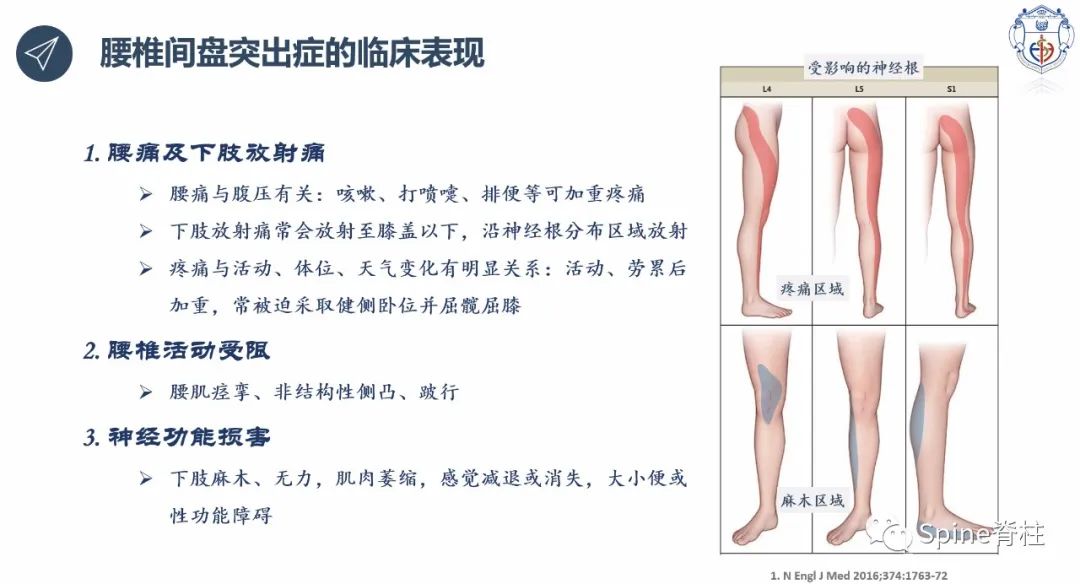 图7A:腰椎间盘突出症的临床表现
图7A:腰椎间盘突出症的临床表现
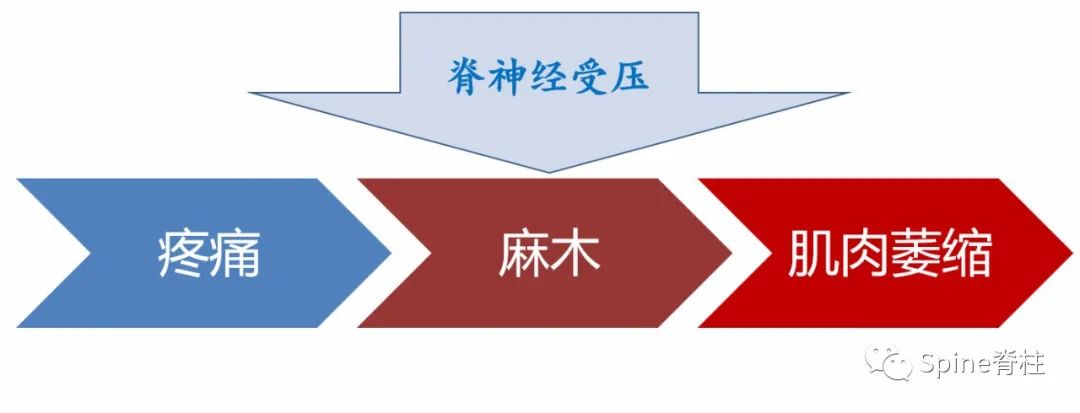 图7B:脊神经受压后症状出现的一般顺序
图7B:脊神经受压后症状出现的一般顺序
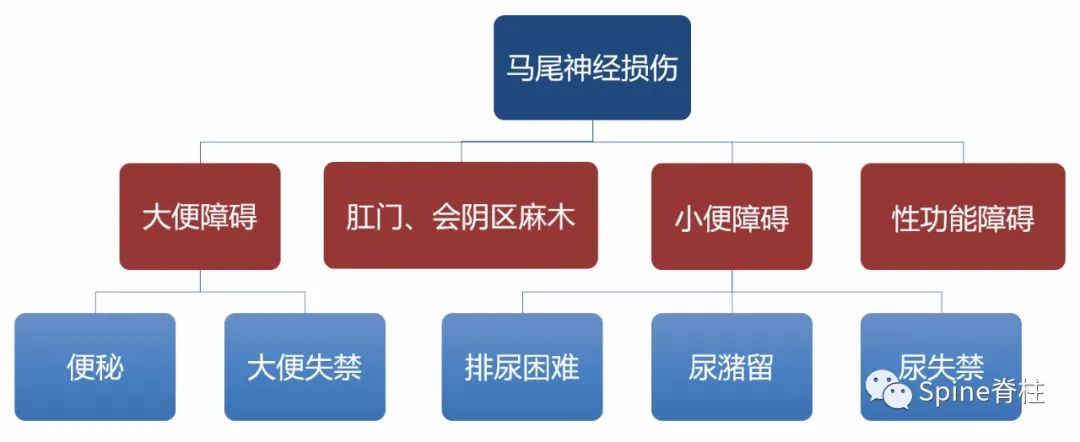 图8:马尾神经损伤的临床表现
图8:马尾神经损伤的临床表现
术前谈话,常跟患者说,腰椎间盘突出压迫脊神经后,一般先出现疼痛,随后麻木,然后肌肉萎缩、无力,手术解除压迫后,症状恢复的顺序跟出现的顺序一样。疼痛首先完全恢复,随后麻木(一般需要3-6个月左右,有的时间更长),最后肌肉萎缩(图 8B)。
 图8B:腰椎间盘突出症状恢复顺序
图8B:腰椎间盘突出症状恢复顺序
值得关注的是,受传统思想熏陶,国人很忌讳提起性功能情况,有时医生问起性功能时候,患者总是闪烁其词。殊不知有时候腰椎间盘突出症,会引起性功能障碍,如不及时治疗,很容易影响性福生活。
此外,腰椎间盘突出压迫一侧神经根引起同侧神经根受压症状是其典型表现。然而,临床上也有少数部分腰突患者,除引起同侧症状外,还会导致对侧下肢放射痛。更少数的是根本无同侧症状,仅仅有突出侧的对侧下肢放射痛症状(还以为影像检查片子出反了或者病人拿错片子了)。这种情况下,如果不认真阅片,很容易误诊误治。
场景二(骨科住院部)
患者:医生,我拍过腰椎MRI了,为啥还要拍CT和X线呢?别人都说MRI和CT拍一个就行了。
X线、CT和MRI评估腰突的侧重点是不同的。X线和CT侧重于看骨骼结构,它们对软组织的辨别能力差于MRI;椎间盘突出其实是髓核的突出,而髓核属于软组织,所以MRI看的最清楚。举个不恰当的例子:这三个检查就犹如剖析一根香蕉,X线侧重于香蕉的大体结构;CT则是看香蕉果肉(骨骼)实在不;而MRI重点看香蕉的胎座(髓核)如何(图9)。
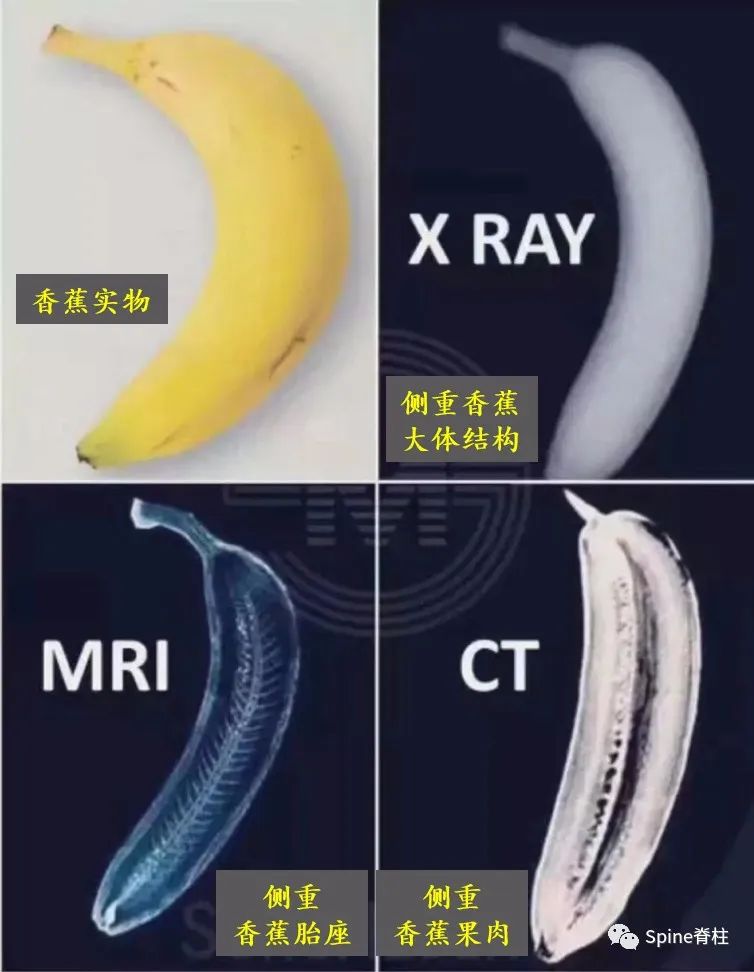
另外,需要明确的是,CT和MRI都是躺着拍的,而X线是站者拍的。对于需手术的腰突症患者,拍X线片可从整体评估腰椎结构、序列,尤其对腰椎滑脱的诊断意义更大,因为平躺后滑脱可能会自行复位,此时拍CT和MRI会导致漏诊。另外,MRI对骨质的分辨要差于CT,对于伴有骨化的椎间盘突出,手术难度要明显大于单纯的软性髓核突出。术前CT可甄别骨化的椎间盘,有助于评估手术难度(图10)。
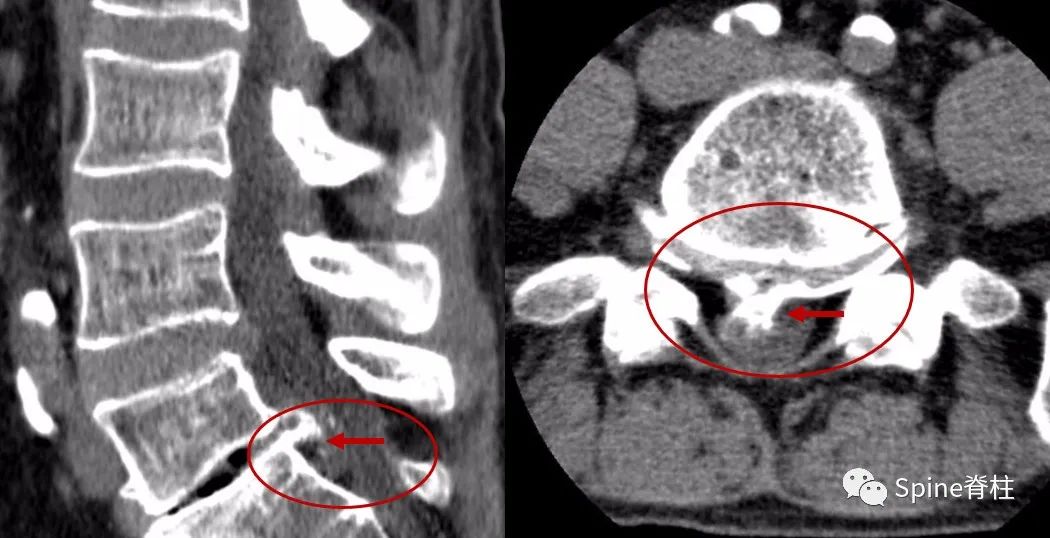
因此,建议需手术治疗的腰椎间盘突出症患者,完善腰椎X线、CT和MRI平扫,可全面评估腰突情况,为顺利手术保驾护航。
场景三
患者:听别人说,微创治疗腰椎间盘突出,术后非常容易复发。
腰椎间盘突出症的发病与进展不是一簇即成,因此其治疗也不是一下子就能康复,是个循序渐进的过程。从另一个角度来说,只要病情不进展,就是治疗有效。
因其加重进展因素与生活、工作方式密切相关,有时保守治疗有效,但有反复发作、不断加重的可能。因此,所有治疗的前提是改变不良的生活和工作方式,合适休息,适度功能锻炼。没有这个前提,其他的治疗都很难起效。
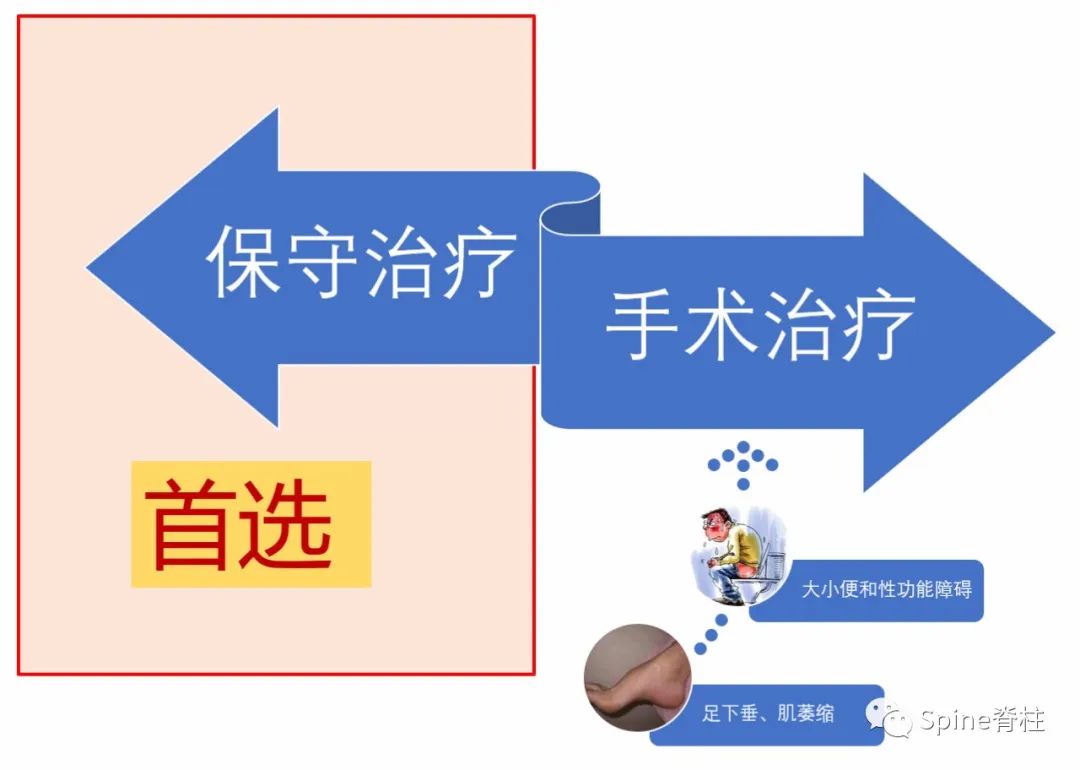
腰椎间盘突出症的治疗主要分为保守治疗和手术治疗。根据不同的病程、体征及不同的分型其治疗是有所不同的。除存在明显大小便、性功能障碍等马尾综合征症状或严重足下垂、肌萎缩等脊神经明显受损症状外,均应首选保守治疗,包括休息、腰背肌功能锻炼、药物、理疗等。如严格保守治疗3个月无效且严重影响生活质量,则需手术干预。值得注意的是,对于存在明显手术指征的腰椎间盘突出症患者,一味的追求过度、无效的保守治疗会延误病情,造成严重后果。
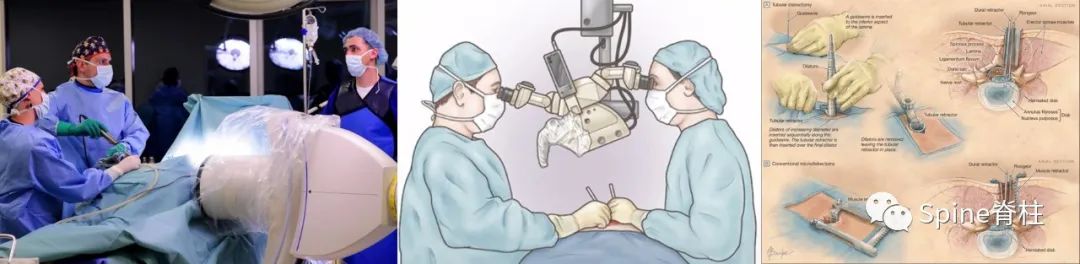
具体选择微创手术还是传统开放手术,需医生根据你的症状、体征及影像学资料,共同决策适合你的最佳手术方案。但值得一提的是,微创是一种理念,微创手术不仅仅是椎间孔镜,显微镜、通道下、小切口等也都属于微创范畴(图11)。
微创髓核摘除术后有一定的复发率(5%左右),但正常的椎间盘都有突出的可能,更何况已经“坏”的、经过修理过的椎间盘呢。预防术后复发,关键在于术后如何“保养”,避免诱发突出的不良生活方式和姿势(图12)。

临床上,很多医生建议患者上网搜索“五点支撑”法锻炼腰背肌,但又有多少患者做的是正确呢?比如权威的百度百科或部分科普文章都是建议以足跟、双肘、头部为支点(图13)。这种错误的方法会明显加重颈椎的应力和损伤,也可能会引起头晕头痛。正确的做法,应该是以双足、双肘和后肩作为支撑点,避免腰痛好转,却导致颈痛不适(图14)。
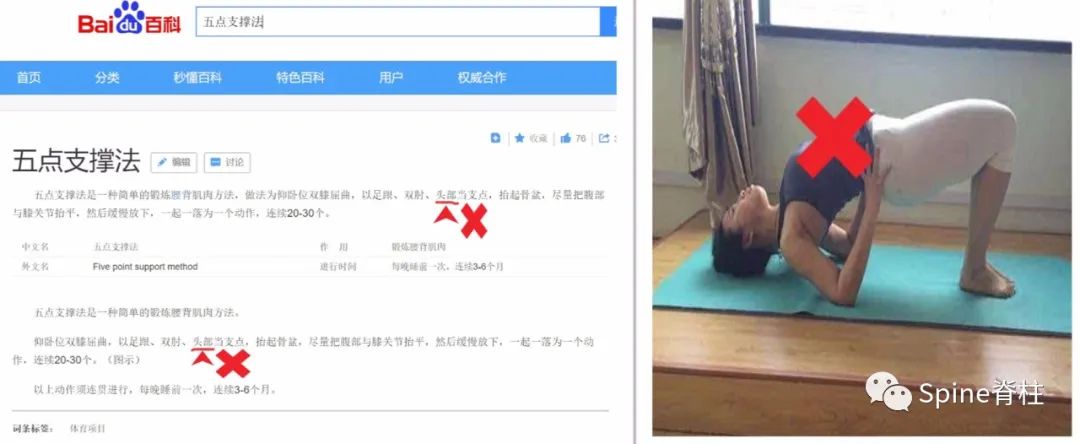
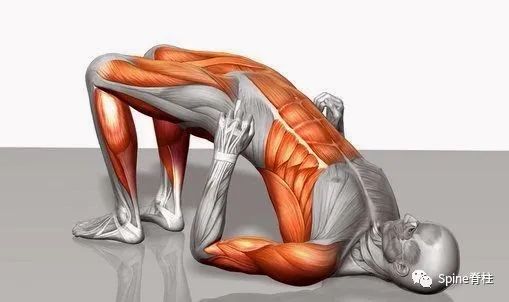
图14:正确的“五点支撑”做法
总之,科学认识腰椎间盘突出症,走出“别人都说”的误区,到正规医院,配合医生进行腰突症的规范化治疗。
腰椎间盘突出症常影响下位神经根
临床上,95%的腰椎间盘突出症发生在L4-5或L5-S1椎间盘,一般都是下位神经根受刺激,但极外侧L4-5椎间盘突出不仅仅可引起L5神经根受压,也可能会导致L4神经根受损。
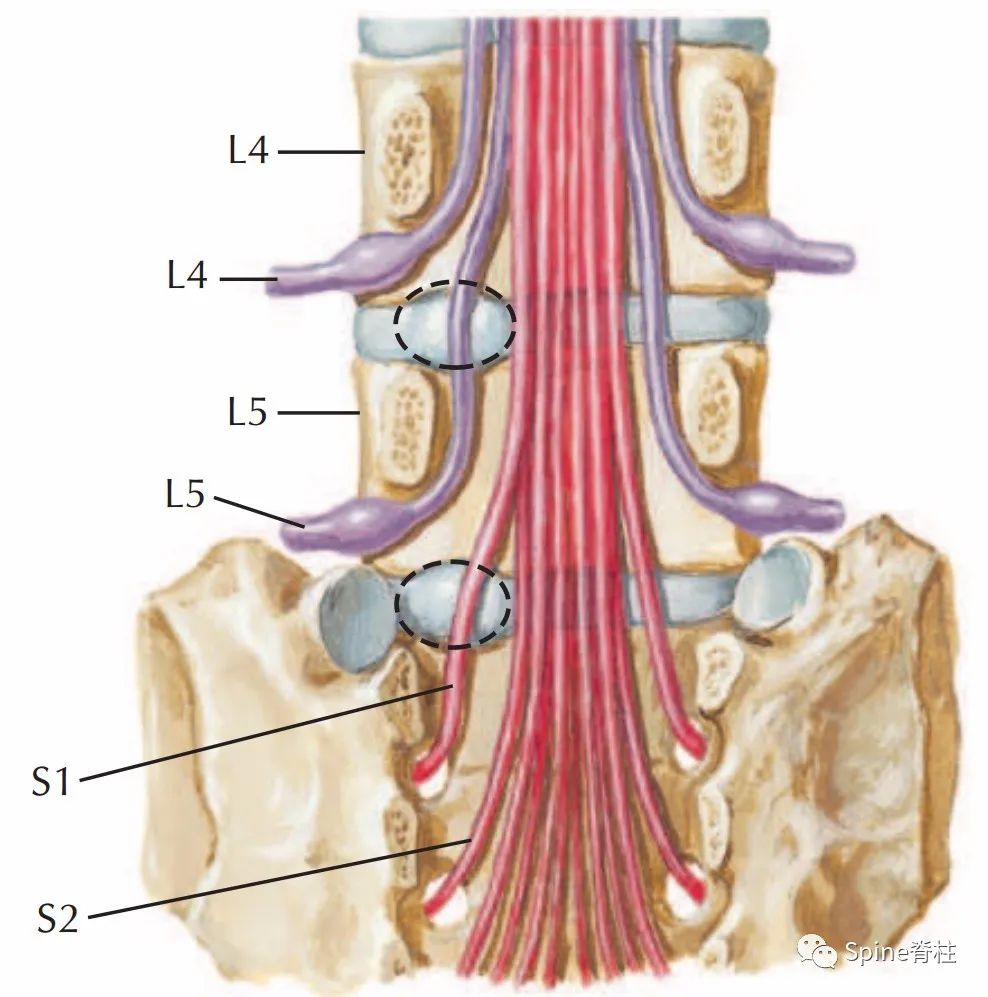
图:腰椎间盘突出(卵圆形虚线)通常不影响椎间盘上方的神经根,但L4-5极外侧突出可能会影响L4根。L4-5椎间盘向外侧突出影响的是L5根,而不是L4根,而L5-S1椎间盘向外侧突出影响S1根,而不是L5根。
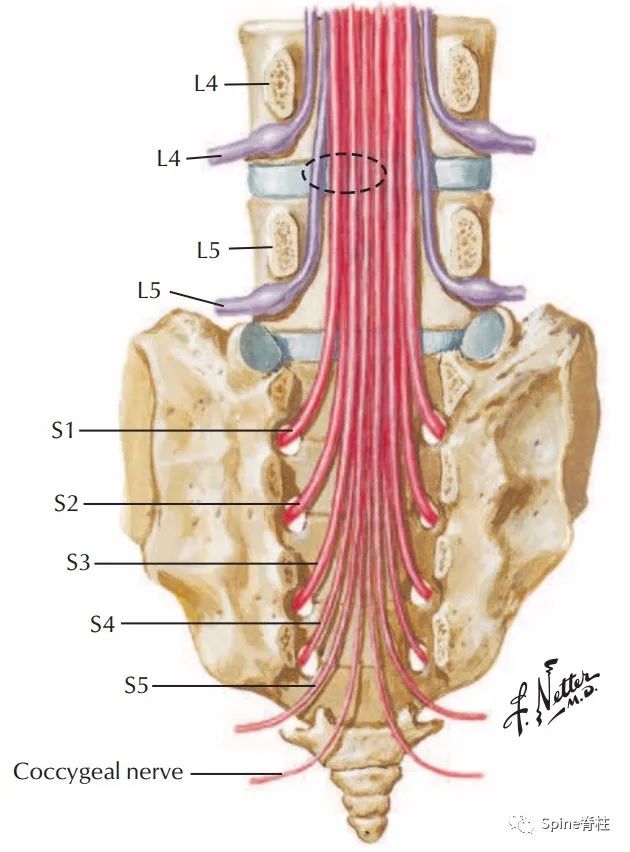
图:L4-5椎间盘向内侧突出(卵圆形虚线)很少影响L4根,但可能影响L5根,有时影响S1-4脊神经。
背侧硬膜外椎间盘突出症
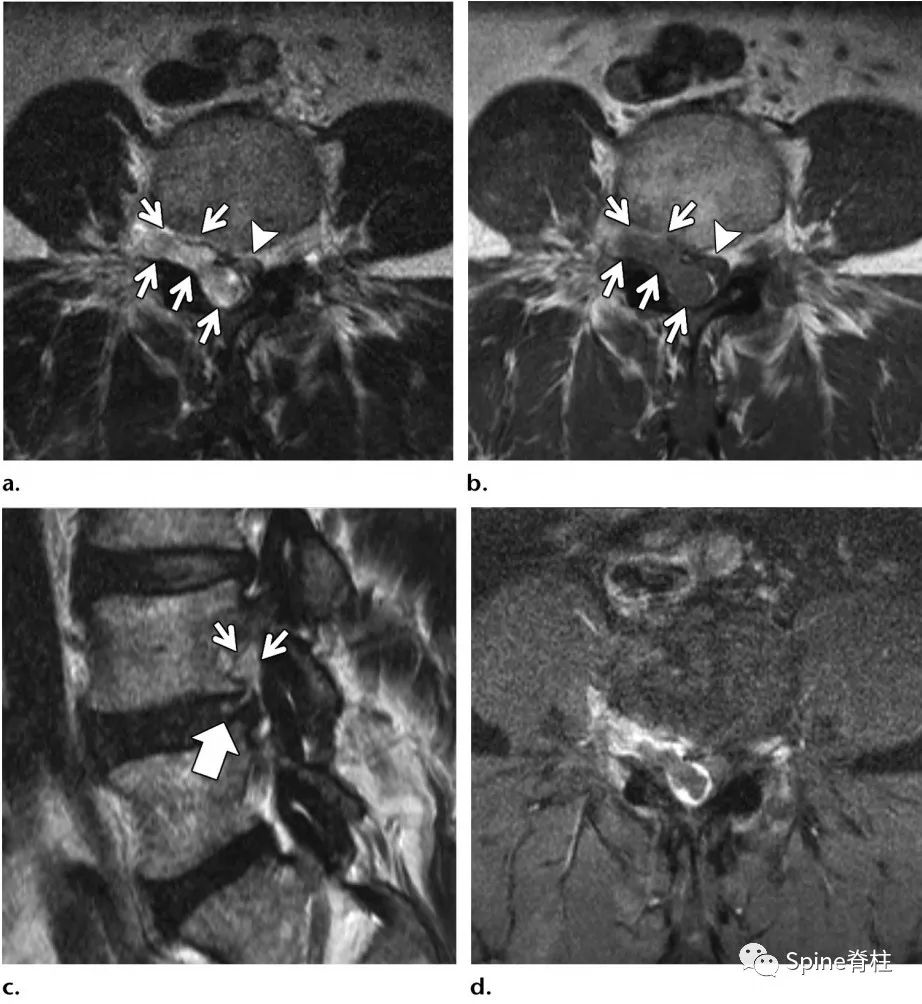
60岁,男性患者,因进行性、严重的接近L5根支配区的下肢放射痛3周入院,诊断为背侧硬膜外椎间盘突出症。
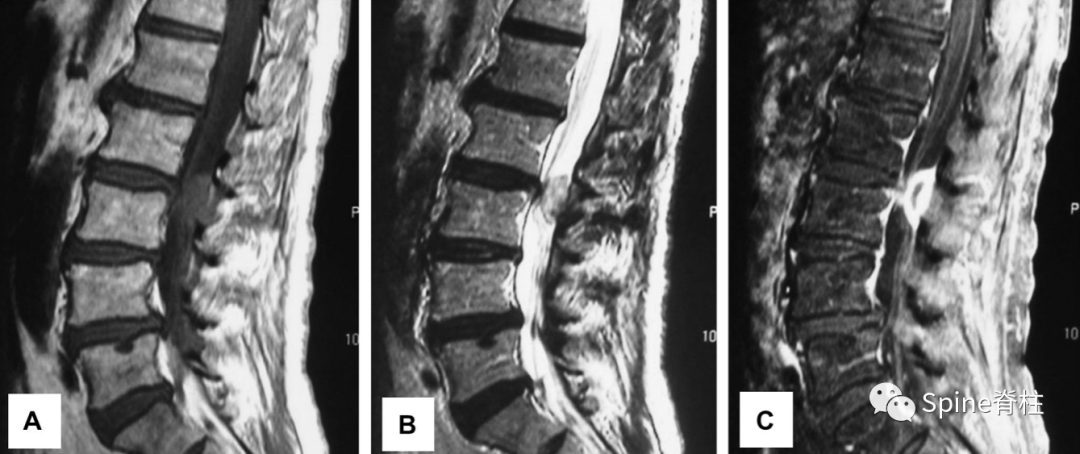
L2-L3水平背侧硬膜外占位,磁共振增强提示病灶边缘强化(c)
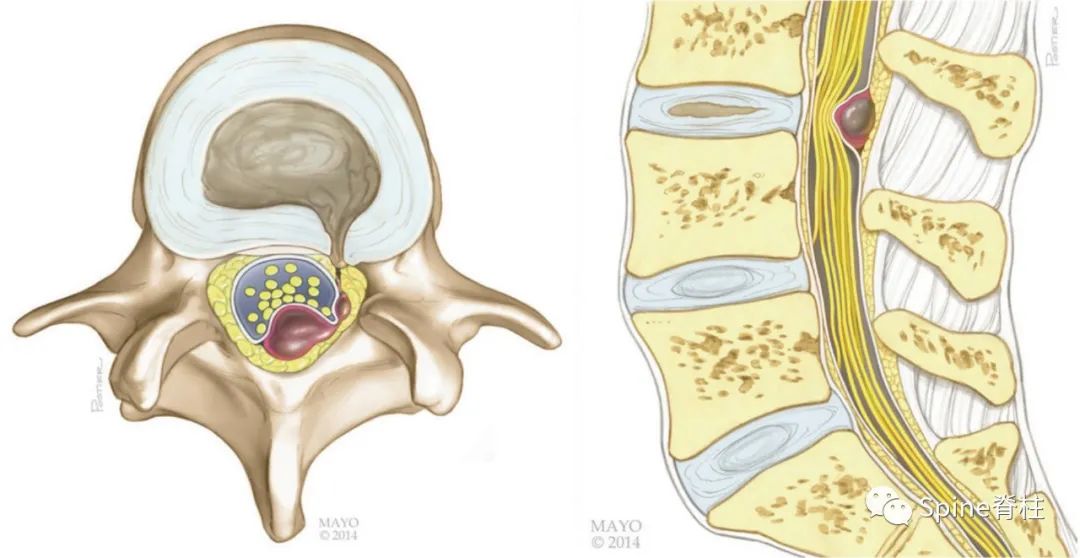
背侧硬膜外椎间盘突出示意图
突出的椎间盘迁移至硬膜外后间隙,硬膜外背侧和腹外侧均有异常软组织(椎间盘内容物或肉芽组织)。L3-4是最常见的节段,其次是L4-5。
背侧硬膜外椎间盘突出症(dorsal epidural disk herniation)常发生在常L3-4,其次为L4-5,易误诊为滑膜囊肿、血肿、脓肿或肿瘤。常急性发病且常伴发马尾神经综合征。
坐骨神经痛(根性痛)≠腰椎间盘突出症
同时,我们也应该要知道,坐骨神经痛(虽有争议)是不等于腰椎间盘突出症的,除了腰椎间盘突出症外,Bertolotti综合征、远端综合征(Far-out syndrome)、梨状肌综合征(Piriformis syndrome)都可以引起典型的坐骨神经痛(点击蓝字了解更多)。
为了阐述这个问题,我们需详知脊神经的走行。以L5神经根为例,L5神经除了在入口根、走行根或出口根处受椎间盘影响外,也可在远离椎间孔区域,受L5椎体侧缘骨赘压迫,或在L5肥大的横突与骶翼之间受压迫,引起典型的L5神经根病,从而出现与腰椎间盘突出症相似的下肢放射痛,也有学者称之为远端综合征。然而,L4-S3脊神经出椎间孔后逐渐汇成骶丛,而后形成坐骨神经(sciatic nerve),如果坐骨神经受损则同样会出现类似于腰椎间盘突出症的下肢放射痛。临床中,坐骨神经常在梨状肌周围受卡压或刺激,而出现臀部及坐骨神经分布区域的疼痛或麻木等一系列综合症状,称之为梨状肌综合征(虽有争议)。
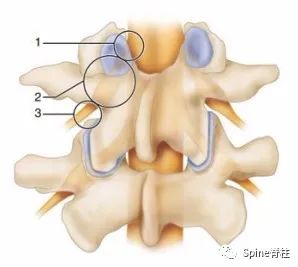
图示:脊神经的入口根(1)、走行根(2)和出口根(3)
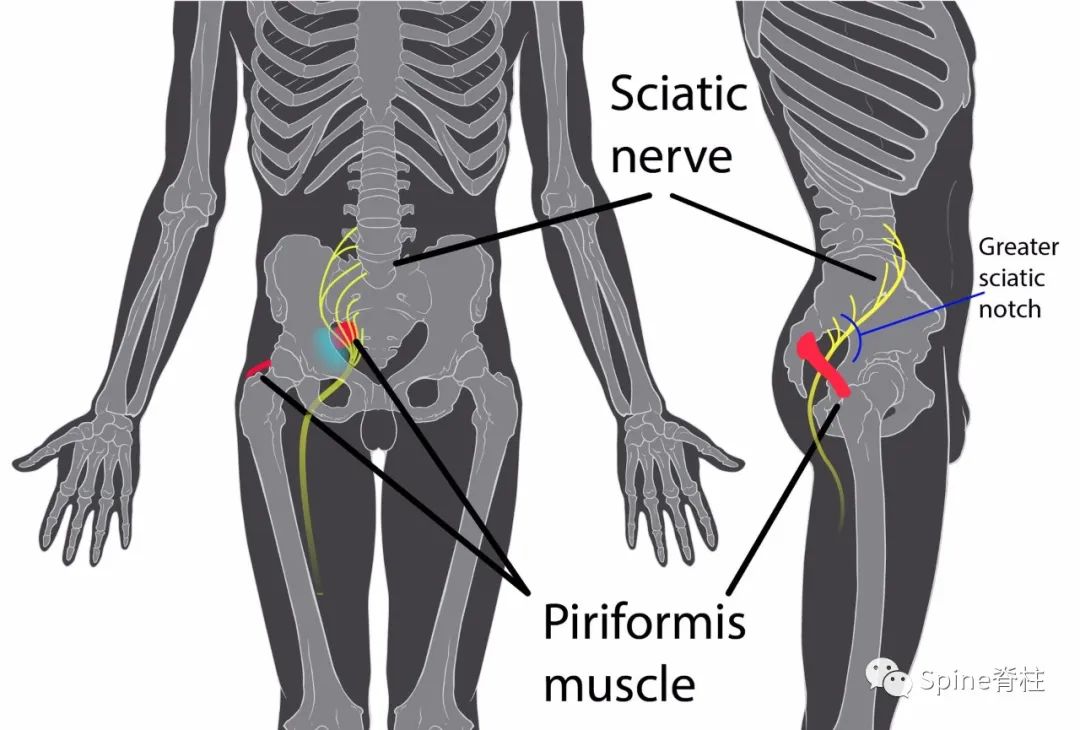
图:梨状肌刺激坐骨神经引起下肢坐骨神经痛
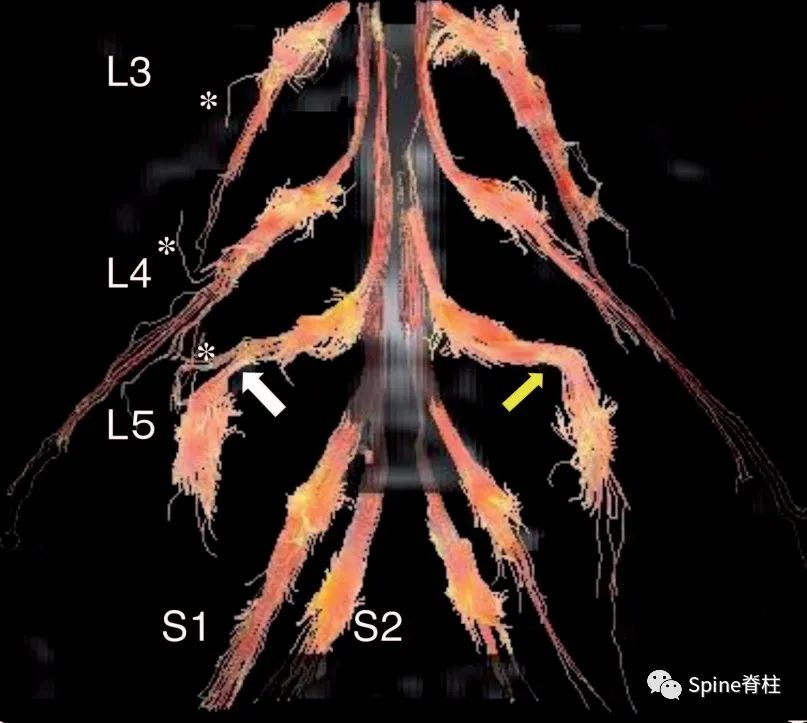
图示:远离综合征患者的MRI弥散张量成像显示的L5神经根在椎间孔外受卡压(箭头)
图示:远离综合征患者的MRI弥散张量成像显示的L5神经根在椎间孔外受卡压(箭头)
根性痛与腰痛、牵涉痛和神经根病的区别
目前,很多临床医生仍对腰痛(back pain)、牵涉痛(referred pain)、根性痛(radicular pain)和神经根病(radiculopathy)的具体定义存在迷惑,以至于在临床实践、教学、学术交流和文章发表上很难达到统一。
1. 伤害性腰痛 (nociceptive back pain)
是指伤害性刺激腰椎结构所引起的疼痛。一般来说,存在神经支配的腰椎结构都可能是腰痛的来源。实验研究已表明,椎间盘、肌肉、棘间韧带、小关节、骶髂关节、硬膜囊等均可引起腰痛,而椎间盘是慢性腰痛的主要来源。
2. 躯体性牵涉痛 (somatic referred pain)
伤害性刺激除了引起腰痛外,还会导致牵涉痛,可延伸至下肢。公认的牵涉痛机制的是“汇聚理论”,即病变区域神经纤维与所感知疼痛部位的神经纤维汇聚于同一脊髓节段。经典的牵涉痛案例是胆囊炎可引起右肩部疼痛和阑尾炎引起脐周疼痛 (内脏牵涉痛)。
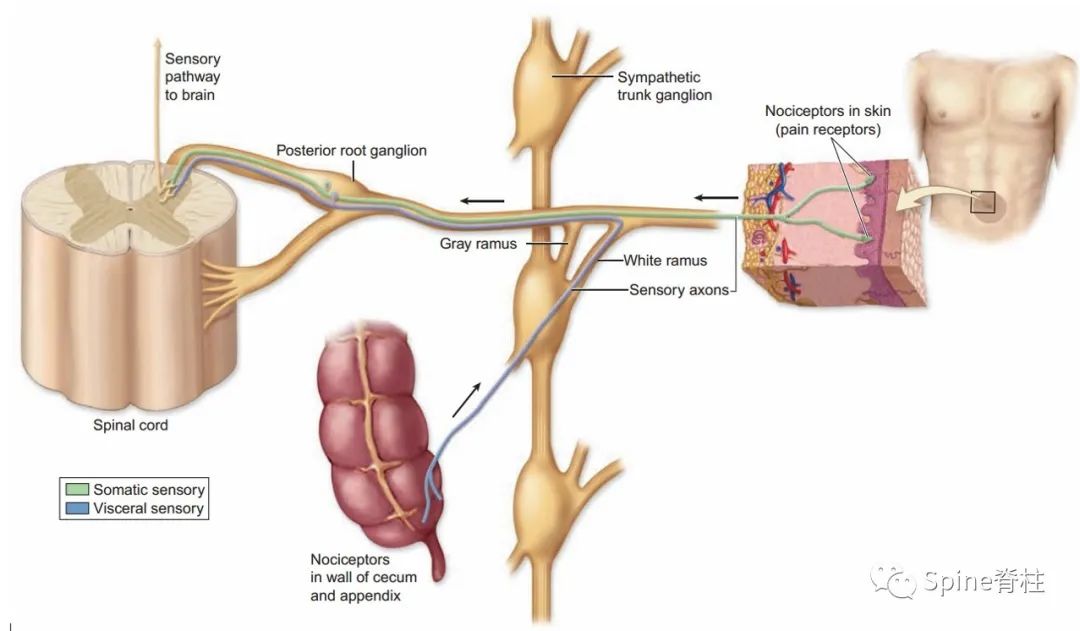
阑尾炎引起脐周疼痛机制
腰椎为躯体结构,为了与内脏牵涉痛(visceral referred pain)相区别,则伤害性刺激腰椎结构所引起的牵涉痛也成称为躯体性牵涉痛。
躯体性牵涉痛的本质:疼痛是由刺激支配椎体及其附件的传入纤维的神经末梢引起的,而牵涉部位的传入纤维不受病灶刺激。
牵涉痛不涉及神经根,不是因为压迫神经根导致,而是因为伤害性刺激腰椎结构,如椎间盘、小关节等引起。因此,牵涉痛不存在神经症状。
躯体性牵涉痛一般为钝痛、隐痛,疼痛广泛,难以定位具体位置。一般不按照皮节分布,可延伸至臀部、大腿,甚至是足。
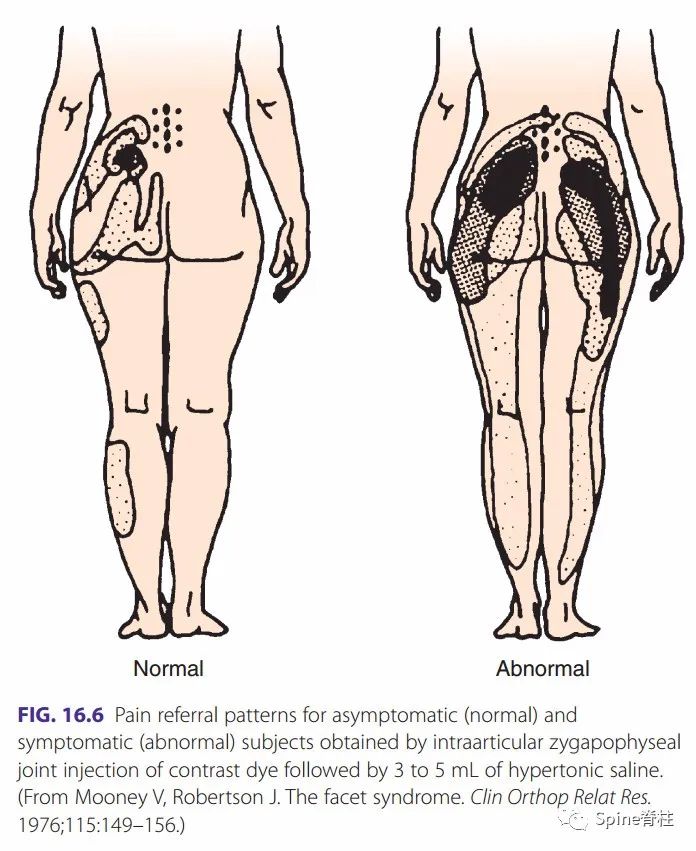
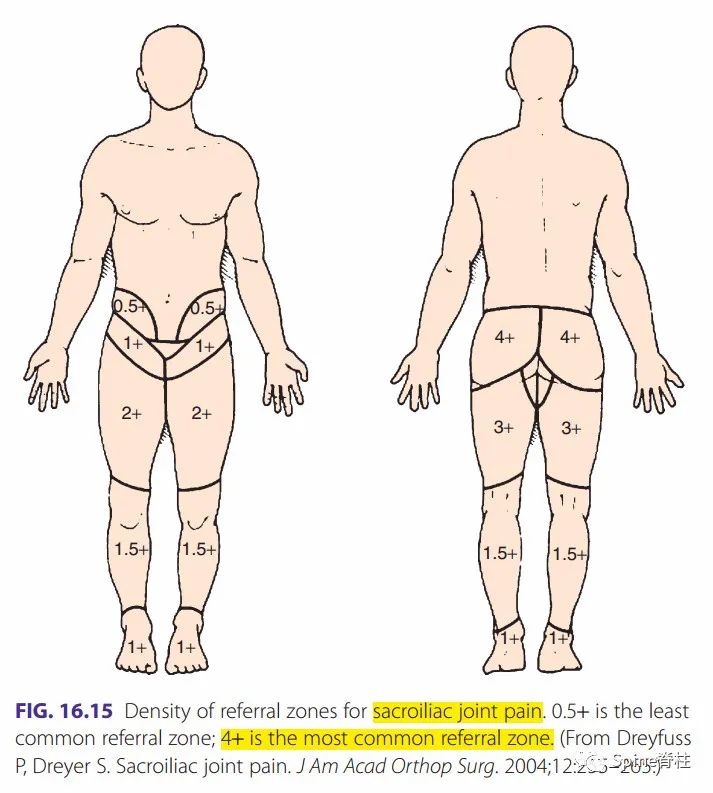
公认的椎间盘源性牵涉痛一般不过膝关节,常引起臀部和腹股沟区疼痛。但也有研究发现,椎间盘可引起膝关节以下的牵涉痛。
3. 根性痛 (radicular pain)
在发生机制和临床特征上,根性痛都有别于躯体性牵涉痛。生理上,根性痛是由神经根或背根节的异位放电(ectopic discharges)所引发的疼痛。腰椎间盘突出是最常见的原因,而受影响神经跟的炎症反应似乎是关键的病生过程。
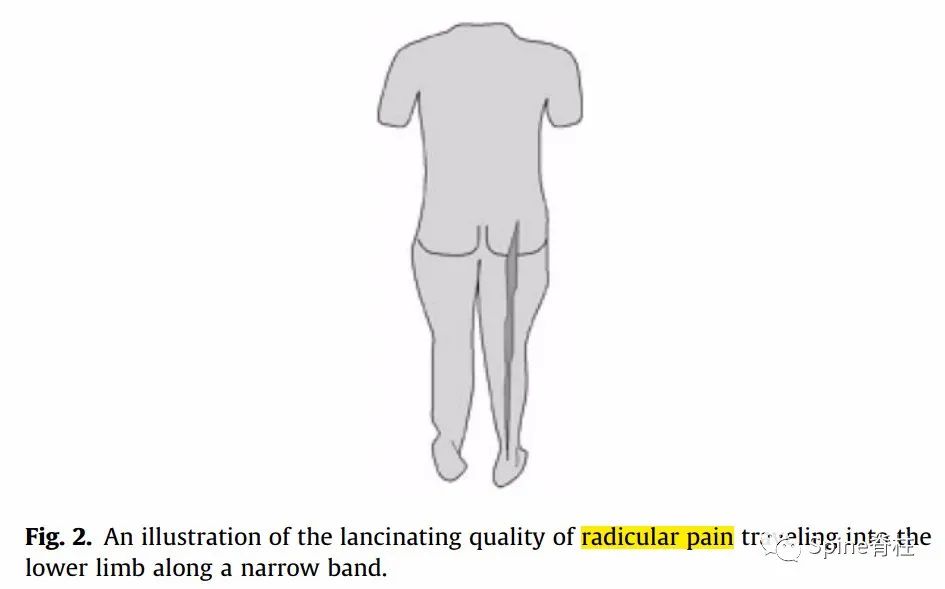
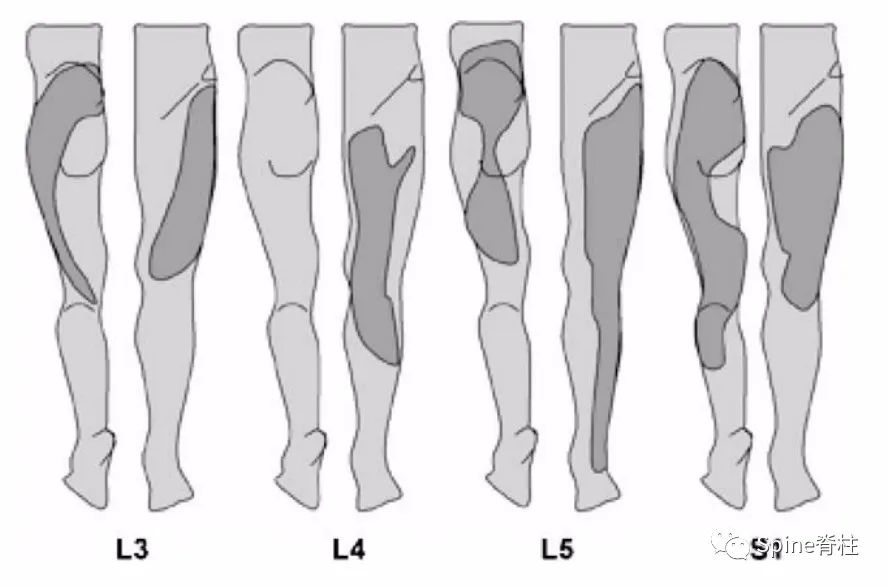
典型根性痛分布图
研究发现,牵拉或挤压正常的神经根是不会引起根性痛。仅在神经根周围存在炎症反应时,机械性刺激神经根才可诱发根性痛。动物研究发现,仅单纯压迫背根节时,可能会引起疼痛。
根性痛不是由于伤害性刺激引起,而是由于受影响的神经根异位放电导致。这种疼痛一般为锐痛、放电样疼痛。这种体验在英语语言中缺少精准的描述单词,因此,默认称这种感觉为Pain。
坐骨神经痛 (sciatica) 这一术语是过时的,应该摒弃。它起源于一个时代,那时人们对躯体性牵涉痛和根性痛的发生机制不甚了解。它用来描述似乎沿着坐骨神经分布的疼痛,而该术语错误的应用于引起下肢的全部脊柱起源的疼痛。神经根受压被认为是坐骨神经痛的病因,但下肢许多形式的牵涉痛也被错误地归因于神经根受压。目前,国际疼痛研究协会(IASP)的疼痛分类建议用“根性痛”一词代替“坐骨神经痛”。
4. 神经根病 (radiculopathy)
神经根病是另一个独立的实体,它是指脊神经或其分支轴突传导阻滞(conduction block)而导致的一种异常神经功能状态。当感觉神经纤维被阻滞,麻木(numbness)或感觉异常(paresthesias)产生;当运动神经纤维被阻滞,无力(weakness)出现。与此同时,感觉或运动神经纤维被阻滞,会引起反射(reflexes)减退或消失。麻木是按照皮节(dermatomal)分布,而无力是按照肌节(myotomal)分布。但是,神经根病不是由疼痛,而是由客观的神经症状定义的。尽管,神经根病与根性痛常同时存在,但神经根病可在没有疼痛的情况下发生,而根性痛也可在没有神经根病的情况下出现。目前,仔细的体格检查仍是诊断神经根病的最好方法。
根性痛的的责任节段可通过其疼痛分布来确定(这是一种错误的认识)。很多研究发现,L4、L5和S1根性痛分布是很难相互区分的 。仅仅当根性痛与神经根病同时发生时,责任节段才有可能被明确。在这种情况,麻木的皮节分布才是明确责任节段的主要指标,而不是根性痛的疼痛分布区。
根性痛与躯体性牵涉痛鉴别不清,容易导致误诊误治。腰痛和躯体牵涉痛是常见的,而典型根性痛是不常见的。有研究发现,当根性痛被严格定义的话,其发生率仅为12%或更少。临床上,常将躯体性牵涉痛误诊为根性痛,误以为根性痛很常见。
就临床管理而言,影像学检查对于根性痛和神经根病的诊断是合理的,因为影像学检查通常可明确病因,而对于躯体性牵涉痛作用有限。在大部分病例,平片、CT或MRI不能明确躯体性牵涉痛的病因。如果病人为躯体性牵涉痛,而影像学发现的退行性改变,如椎间盘膨出、可能的神经根受压对诊断并不重要,但如果将躯体性牵涉痛误诊为根性痛,则可能导致不必要的手术。
因为腰痛和躯体性牵涉痛不涉及神经损伤,因此不应该出现神经症状或体征,更不会出现痛觉过敏或异常性疼痛(allodynia)。相比,因为根性痛和神经根病涉及神经根病变,痛觉过敏理论上可能会出现。然而,痛觉过敏不是根性痛和神经根病的典型特征,除非出现真实的神经损伤(nerve damage)或神经病变(neuropathy),而不是单纯的压迫(comspanssion)或炎症(inflammation)。
理论上,根性痛不是脊柱疼痛(spinal pain)。也没有证据表明,根性痛的潜在机制可单独引起脊柱疼痛。神经根病和根性痛不是同义词,前者是由于神经传导阻滞引起的神经功能障碍,而后者是因为神经异位放电引起的症状。两者可以同时存在,也可因相同的病变引起;在疾病发展过程中,神经根病可继发于根性痛。
当病情描述是明确的,诊断也就非常简单了。如果病人存在明确下肢放射痛,无法舒适躺下,且存在下肢麻木或无力,则明显存在根性痛和神经根病。如果病人腰痛,牵涉到臀部和大腿,但没有放射痛和神经症状,则考虑伤害性腰痛和躯体牵涉痛。
当病人病情比较复杂,则诊断就比较困难。比如,由于椎间盘破裂(internal disc disruption),患者可能会出现伤害性腰痛。疼痛可延伸至下肢,在这种情况,可诊断为躯体性牵涉痛。然而,椎间盘也可能突出或渗漏化学性炎症物质至周围神经根。化学性刺激神经根将引起根性痛(化学性神经根炎)。随着时间推移,神经根可能会出现肿胀、传导阻滞,则可能会出现神经根病。每一个特征都有其独立的病因和机制,所要采取的诊断和治疗方法也是不同的。椎间盘切除术(discectomy)可摘除突出的椎间盘,缓解根性痛,但很难缓解腰痛和躯体性牵涉痛。临床上,外科医生普遍的经验是,椎间盘切除可有效缓解腿痛,但很多病人会残留腰痛不适。
某些术语是误导性的,没有帮助的。没有一种特殊的情况叫做“腰痛-坐骨神经痛”(low back pain – sciatica)。这个术语意味着病人存在单一病因导致2种症状,这是不正确的。患者可能有腰痛,也可能有坐骨神经痛,但这2个症状是独立的发生机制和病因。其中1个术语的特征、病因和发生机制不能用于解释另一个。因此,尽管椎间盘突出是根性痛的最常见病因,但是其并不是腰痛的常见病因。绝大数伤害性腰痛患者没有根性痛,也没有腰椎间盘突出,也没必要应用假坐骨神经(pseudo-sciatica)或假根性痛(pseudo-radicular pain)之类的术语。这些症状描述没有错误,但这些术语是多余的同义词,应该应用躯体性牵涉痛或脊柱远端的周围神经卡压综合征。事实上,躯体性牵涉痛比根性痛更为常见,因此,应将根性痛视为例外,而不是将躯体性牵涉痛归为不典型的根性痛。
腰椎间盘突出自发重吸收,可遇不可求
随着生活方式的改变,腰椎间盘突出症患者越来越多,越来越趋于年轻化,而且很多患者是青壮年(靠体力活谋生),正值家中顶梁柱的年纪。患上腰椎间盘突出症,很多医生都会建议暂时避免从事负重劳累的工作,可是怎么养家糊口呢?周围人又不理解,感觉自己在装病,不愿意去干活挣钱?同时,这类患者迫于生计或无奈,惧怕手术,第一手术费用高,第二手术有做“瘫”的风险,即使手术成功了,也有复发的可能,第三很多人认为手术后,也不敢再从事体力活了,怕再犯。
往往这类患者,喜欢诉诸于各种保守治疗,各种偏方,各种“大仙”,一系列治疗下来,钱花了不说,症状改善不明显,时好时坏。也有的患者诉诸于突出的椎间盘自发重吸收,寻找各种可以重吸收的神药神法,等着“椎间盘”的吸收,错过了最佳手术时机,引起严重的并发症。既往临床上,我们确实有发现,部分影像学表现腰椎间盘突出严重患者,却无明显腰腿痛,或仅有轻微症状,而有些患者,腰突很轻微,但腰腿痛症状很明显,严重影响生活质量。
既往研究发现,腰椎间盘突出症的症状与机械性压迫和炎症反应密切相关。椎间盘是人体最大的无血管组织,髓核突出后与体内血液循环接触后,会诱发系列免疫反应(也就是说人体把突出的髓核当成异物),髓核的突出诱发的免疫反应可引起系列的腰突症状和体征(坏的一面),但也可以促使突出髓核的自发性吸收(好的一面)。因此,理论上,腰椎间盘突出,特别是脱出型(髓核游离于椎管内),有自我吸收的可能性。
临床实际上,也确实出现过各种腰椎间盘突出自发重吸收的病例报道。
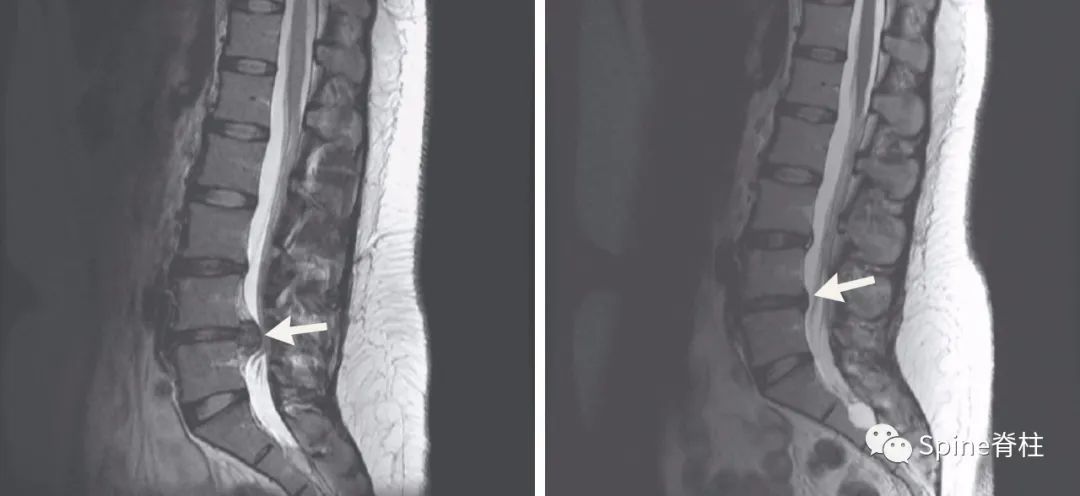
发表在顶级四大医学期刊之一的NEJM的最经典病例:患者为29岁女性患者,因“右小腿疼痛、感觉异常”就诊,大小便正常。起始腰椎磁共振提示腰4-5椎间盘突出并椎管狭窄,神经根压迫严重(左图)。她选择保守治疗,5个月后,复查腰椎磁共振惊奇的发现突出的椎间盘被吸收了,且临床症状完全缓解。
但既往文献报道腰椎间盘突出自发性重吸收的文献,多为病例报道,从证据等级角度来说,是低级别证据,相对参考可信度低(举个不恰当的例子,就好比天气预报明天会不会下雨?中央电视台预报的可信度相对高些,但县级天气预防的可信度就低些了,而文献中报道的腰椎间盘突出自发性重吸收的文章证据等级属于县级天气预报水平)。
另外,从另一个角度来说,腰椎间盘突出重吸收发生率是很低的,也就是大部分腰突是不会发生重吸收的。因此,我们不能把所有赌注都压在小概率的“重吸收”上。
腰椎间盘突出的自然病史是趋于好转的,有研究发现,无手术干预情况下,大约87%的患者3个月内疼痛减轻。但是,很多腰突患者忍受不了保守治疗的缓慢恢复,没有充足的休养时间,急于求成,常要求国内医生快速、彻底解决腰突症状,因此,具体治疗方案需要医生指出各种治疗方法的优缺点,医生和患者共同决策。
腰椎间盘突出症患者需要加强腰背部肌肉功能锻炼,增加腰椎稳定性,可减轻腰痛,如配合物理治疗、运动(蛙泳等)则效果更佳。临床上,医生常推荐的腰背部肌肉功能锻炼方式如下:






脊柱外科vs疼痛科2020年腰突症专家共识
2020年编写的《腰椎间盘突出症诊疗指南》发表在《中华骨科杂志》





中华医学会疼痛学分会脊柱源性疼痛学组
2020年编写的《腰椎间盘突出症诊疗中国疼痛专家共识》发表在《中国疼痛医学杂志》




来源:本文转载自Spine 脊柱(转载已授权),作者李永超,仅用于学习交流!
李永超
同济大学医学院博士
解放军总医院博士后
师从谭军教授和彭宝淦教授。














