
青光眼(Glaucoma)是一组以视盘凹陷扩大,盘沿组织缺失变窄伴有相应视野缺损为共同特征的疾病。病理性高眼压是青光眼发生的主要危险因素。青光眼是主要致盲眼病之一,具有不可逆性。原发性青光眼和先天性青光眼具有一定的遗传倾向性。
青光眼是全球第二大致盲眼病,仅次于白内障。白内障可以通过手术治愈,而青光眼则是一种不可逆的致盲性眼病,视功能一旦受损便无法恢复如初。据统计,我国青光眼患者也已经超过了500万。
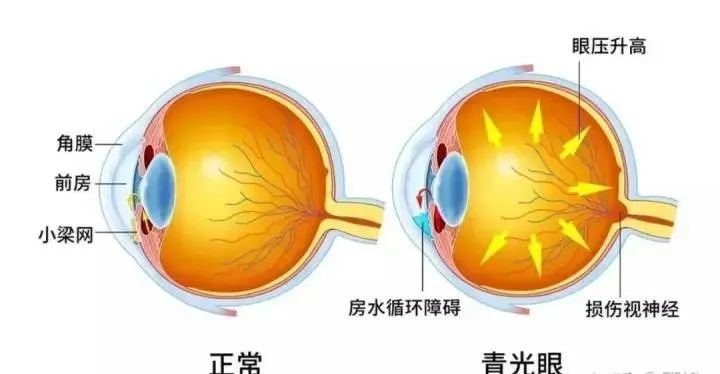
眼压是眼内容物作用于眼球内壁的压力。眼球就跟气球一样,都有一定的压力。正常情况下,视神经乳头和巩膜筛板能够很好地耐受眼压,而不发生视盘凹陷扩大和视神经萎缩。人群中,每个个体对眼压的耐受能力具有差异性,正常眼压很难用一个具体数值来定义。正常人群中眼压的平均值为16mmHg,标准差为3mmHg,因此,从统计学概念出发,将正常眼压范围定义为10~21mmHg。从正态分布的特征来看,正常人群中有2.5%个体眼压在21mmHg以上,而他们的视神经和视野均正常,称为高眼压症,还有2.5%个体眼压在10mmHg以下。
临床上多数青光眼患者表现出眼压升高,超出正常范围,而且降低眼压后青光眼病理损害能够得到有效的控制或缓解。在动物实验中,人为升高眼内压可以复制青光眼性视盘凹陷扩大和视野缺损,说明高眼压是青光眼明确的危险因素,目前青光眼的治疗主要是围绕降低眼压进行。
除高眼压之外,青光眼还存在其他致病因素,如心血管疾病,糖尿病,血液流变学异常,视神经微循环障碍等,这些病理因素的存在可能导致视神经,巩膜筛板对眼内压的耐受力下降。临床上,部分确诊青光眼患者的眼压长期在正常范围以内,却发生了典型的青光眼性视盘凹陷扩大,视神经萎缩和视野缺损,称为正常眼压性青光眼(normal tension glaucoma,NTG)。同时,在高眼压青光眼患者中,部分患者经过充分降眼压治疗后,视神经萎缩和视野缺损仍有进展,说明除了高眼压因素之外,青光眼还可能存在其他危险因素。因此,在青光眼治疗中,除了要解除高眼压因素,还需要对其他危险因素进行筛查和干预。
闭角型青光眼:所谓闭角,也就是房角关闭的意思,这个眼睛的下水道小梁网就位于房角。闭角型青光眼,形象点来说就是我们下水道的塞子被塞住了。我们看下面这张示意图。
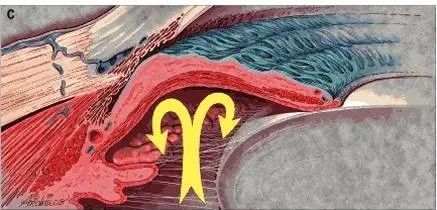
闭角型青光眼
房水产生后,首先到达后房,之后由于各种原因造成房水从后房通过瞳孔进入前房不畅,也就是临床上所说的瞳孔阻滞,就会造成后房的压力超过前房,虹膜根部往前膨隆,导致房角关闭。房角的关闭就意味着眼睛的下水道被彻底堵死,会造成眼压的急剧升高,就是我们临床常见的闭角型青光眼急性发作。患者会出现视力突然下降,眼球胀痛,伴随同侧头痛,甚至恶心呕吐等临床表现。有时候会被误诊为脑炎,神经性头痛或肠胃炎而耽误治疗。
开角型青光眼:开角,顾名思义,就是患者的房角是开放的。形象点来说,开角型青光眼就是我们的下水道口掉了很多头发,虽然没有塞塞子,但是水排的很慢了。我们来看下面这张开角型青光眼的示意图。
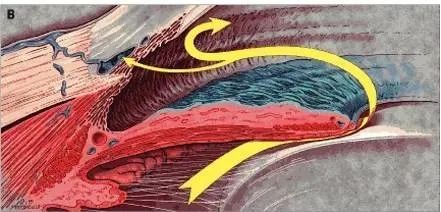
这时候房角虽然是开放的,但由于各种原因造成小梁网这个下水道引流功能下降,房水排出的速度小于生成的速度,就会造成眼内房水增加导致眼内压缓慢上升。这种类型的青光眼由于眼压的升高不是急性发生的,很多患者往往没有任何症状,只有到了晚期形成管状视野或者偶尔体检的时候才会发现,正因为这样,这种类型的青光眼往往发现的时候已经是晚期了,所以危害性更大。
青光眼是一类疾病,尽管在病因和发生机制上可能存在不同,但患者具有共同的临床特点,即眼压升高,视野缺损和视盘凹陷扩大,闭角型青光眼还存在前房角的狭窄或关闭,以上体征既是青光眼的临床表现,也是筛查和诊断青光眼的重要依据。
眼压是目前诊断青光眼的重要指标,除少数正常眼压性青光眼,其他类型青光眼都存在眼压升高或波动幅度大的现象。即使是正常眼压性青光眼也需要在诊断和治疗后不同阶段测量眼压,以判断治疗的有效性。目前常用的眼压测量方法有:压平眼压计,以Goldmann眼压计为代表,是目前公认最准确的眼压测量方法。非接触眼压计,将一定力量的气流喷射到角膜中央,通过回弹气流强度换算眼压数值。具有非接触,速度快,不易交叉感染等优点,是目前临床最常用的检查眼压设备。
对青光眼疑似患者和青光眼患者均需详细检查房角,房角是房水引流的通道所在,绝大多数青光眼的发生是由于房角结构异常和房水引流功能降低引起。房角的开放或关闭也是区分开角型青光眼和闭角型青光眼的主要依据,对治疗方法的选择具有重要的参考作
用。
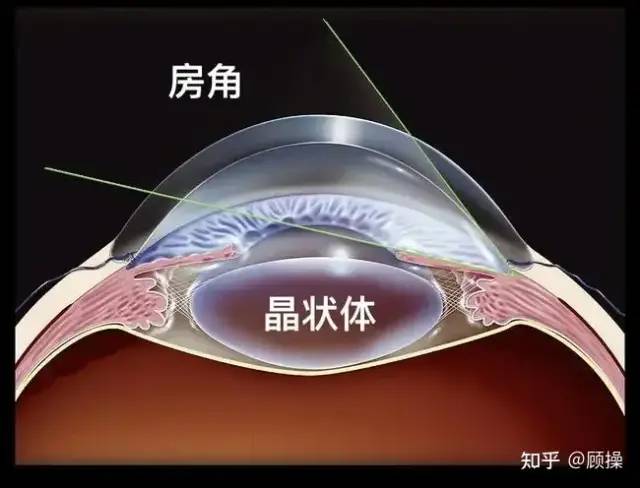
房角的位置
房角的检查可简可繁,简单时可通过手电筒从颞侧斜照前房,根据虹膜膨隆情况及虹膜阴影范围可大致判断房角的宽窄;在裂隙灯下,将裂隙光带以45°~60°角从颞侧投照在角膜缘近角膜一侧,通过比较裂隙光带在周边前房内的宽度和周边角膜厚度来分析周边前房深度,称为van-Herich法,此法简单易行,临床应用广泛。房角镜检查是目前检查房角内细微结构最好的方法,可以动态观察前房角是否开放,是否狭窄以及狭窄程度,房角内结构是否正常等。UBM和前节OCT可以提供周边房角放大的切面图片或影响资料,甚至在生理状态下了解包括后房在内的房角结构状态和特点,为青光眼分型和治疗
方案制定提供重要的依据。
3.视 野
视野检查在青光眼筛查,诊断和治疗后随访过程中具有非常重要的意义。目前计算机自动视野计已经成为视野检查的常规方法,具有标准化操作程序,可定量和良好的可重复性等优点。不同时间所做的同一程序视野检测,可以通过相关的软件进行对比,以帮助
判断青光眼是否存在进展。

自动视野计
在青光眼发病过程中,视盘的改变先于视功能异常和视野缺损。青光眼性视盘改变具有与其他视神经病变不同的特点,常常伴有视网膜神经纤维层厚度的改变。在青光眼的筛查,诊断和随访过程中,眼底视盘检查是其中重要环节。直接检眼镜和裂隙灯前置镜检查简单易行,可以清晰地看到视盘及其周围神经纤维层,但不能留取可长期保存的影像资料。眼底立体照相可以留取图电资料作为以后对比的参照,而且可以通过相应软件做前后对比,为随访提供了便利。现在,多种眼底视盘扫描成像方法如OCT,HRT,GDX等,可以通过与正常数据库对比,判断是否存在青光眼改变,这些成像技术具有很好的可重复性,可用于青光眼的随访。
青光眼的药物主要是滴眼液,其他常用的包括甘露醇注射液和口服的醋甲唑胺片。甘露醇一般用于闭角型青光眼患者急性发作时,用来紧急降眼压的,而口服的这个醋甲唑胺则是通过抑制房水的生成起到降眼压的作用。
和高血压病人选用的降压药物一样,青光眼患者用的降眼压滴眼液也有很多不同的机制,医生会根据患者眼压情况给患者选用不同机制的降眼压药物。在调整降眼压药物的过程中,有两点需要患者朋友们注意:
1)按时按点用药:控制眼压的目的除了降低眼压以外,还要尽可能的稳定眼压,降低眼压的波动,而降眼压药物维持眼压的时间是有一定限度的,因此医生会给患者错开点药的时间,会精确到某个时间点,所以用药的时间一定要尽可能的控制好,这样才能将眼压降的又好又稳;
2)按时复诊监测眼压:在整个用药期间,药物能否将眼压降低到满意的水平,需要患者按照医嘱按时回来复诊测眼压,医生会根据患者的眼压情况调整用药的种类和时间。
最常用的治疗青光眼的激光就是YAG虹膜周边切除术,主要是用来治疗闭角型青光眼以及房角狭窄的有闭角型青光眼倾向的患者。这个手术是应用激光将周边部的虹膜打穿,让后房的房水可以通过这个激光孔顺利的进入前房,解除了瞳孔对于房水由后房向前房循环的阻滞,从而解除前后房压力差导致的虹膜膨隆,使狭窄或关闭的房角重新开放。
包括内引流和外引流两种方式。所谓内引流,就是通过开放和疏通眼睛的下水道促进房水外流,从而降低眼压;而外引流则是放弃了眼睛原来的下水道,重新建一条下水道,将眼内的房水引流到眼外去。
来源:本文内容整理自“ 网络”,仅作观点分享,若有侵权,请与我们接洽。内容真实性、准确性和完整性未经核实,读者仅作参考,并请自行核实相关内容。)




















