【典型病例】
患者,男,70岁,因“间断咳嗽、咳痰9年,加重2月”之主诉入院。
现病史:
患者9年前无明显诱因出现咳嗽、咳痰,痰液多为白色粘痰,偶有黄色粘痰。就诊于当地医院诊断为“慢性阻塞性肺疾病伴急性加重,冠心病,心绞痛”,予以抗感染、抗炎、平喘等对症治疗后好转出院。出院后规律口服阿司匹林、阿托伐他汀、单硝酸异山梨酯、布地奈德福莫特罗吸入粉雾剂。2月前无明显诱因感胸闷气短,伴咳嗽、咳痰等症状加重,快步行走或慢走50米即可出现上述症状,现为进一步就诊遂来我院,发病以来,食纳精神可,大小便如常,自诉体重减轻4Kg。
既往史:患者平素身体一般,家族史:无特殊。过敏史:否认药物、食物过敏史。不良反应史:无。吸烟40余年,每天10支左右;已戒烟1年。偶尔饮酒,约100mL。
体格检查:血压150/90mmHg,心率89次/分,体温36.2℃,呼吸20次/分。桶状胸,肋间隙正常,触觉语颤减弱,双肺呼吸运动减弱,叩诊过清音,听诊双肺呼吸音粗。
辅助检查:
血常规:白细胞计数:5.21×109/L,中性粒细胞74.9%,血红蛋白浓度:159g/L,血小板计数260×109/L。
C反应蛋白:0.61mg/L。
糖化血红蛋白:5.4%。
生化:肝功能正常;Cr:69μmol/L,尿酸:331μmol/L。
胸部CT:慢性阻塞性肺疾病 肺动脉高压 左肺上叶占位 双肺多发性结节。
心脏彩超:右室轻度增大,左室舒张功能减低,三尖瓣、肺动脉瓣轻度返流,肺动脉压力增高,心包腔少量积液。
血气分析:PaO255mmHg、PaCO248mmHg、SaO276%,PH值7.48。
初步诊断:1.慢性阻塞性肺疾病急性加重伴感染 低氧血症;2.冠状动脉粥样硬化性心脏病 心绞痛 心功能Ⅲ级(NYHA分级)
慢阻肺的心血管合并症在慢阻肺合并症中最常见,与慢阻肺的相互影响也最为明显。临床上常常会“顾此失彼”,在心血管疾病的诊治过程中忽略了慢阻肺的合理处理,或者在慢阻肺的诊治过程中忽略了心血管合并症的管理。那么,慢阻肺合并心血管疾病的临床管理策略是什么?
01
-
慢阻肺的主要临床表现包括咳嗽、咳痰和劳力性呼吸困难,这些症状也可见于心血管疾病,特别是心力衰竭,需要进行鉴别;尽管肺功能是诊断慢阻肺气流受限的必要检查,但需注意急性失代偿的左心衰竭患者不宜进行肺功能检查。
-
超声心动图、心电图和利钠肽在大多数情况下有助于在慢阻肺患者中识别合并的左心衰竭。对于具有非特异性症状(如呼吸困难、疲劳)的老年人,尤其是吸烟者,必须进行仔细的临床评估。
-
气流受限和 LVEF 降低支持诊断慢阻肺合并慢性射血分数降低心力衰竭(HFrEF)和射血分数轻度降低心力衰竭(HFmrEF)。
-
射血分数保留心力衰竭(HFpEF) 的诊断需依靠超声心动图、病史和利钠肽综合判断。
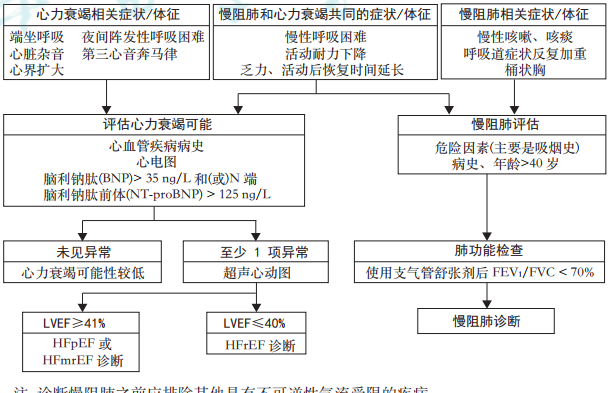
图1 慢性阻塞性肺疾病(慢阻肺)与心力衰竭的鉴别诊断流程
02
03
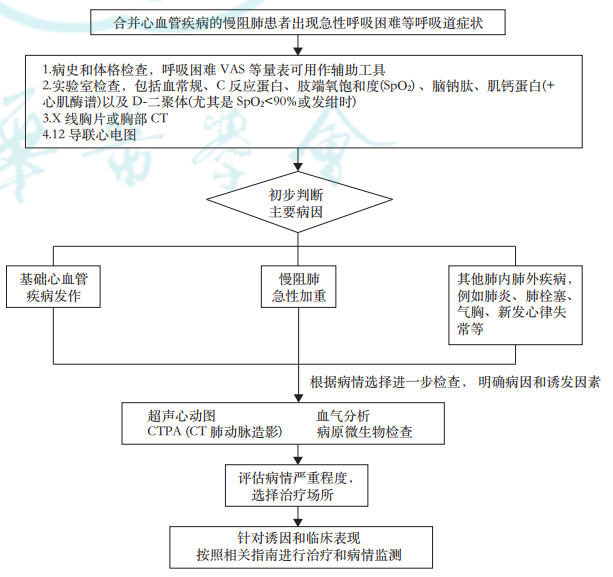
合并心血管疾病的慢阻肺患者一旦出现急性呼吸困难等症状,首先应进行全面的病史采集和体格检查,并在此基础上选择相应实验室和影像检查,从而明确当前急性症状的主要原因评估其诱发因素和病情严重程度。
1. 茶碱类药物:对于慢阻肺急性加重期,不推荐茶碱类药物作为一线的支气管舒张剂,鉴于心动过速是茶碱类药物常见的不良反应,且其有效治疗窗小,过量时可出现心律失常、甚至致死性心律失常,因此对于有心血管疾病合并症的患者,在急性期应慎用。
2. 抗菌药物的选择:对于具有抗菌治疗指征的患者,在选择大环内酯类、莫西沙星等具有QT间期延长作用的药物前,应充分评估心血管合并症的情况以及发生致命性心律失常的风险。
3. β2受体激动剂的使用:慢阻肺急性加重期β2受体激动剂的用量通常高于稳定期,应注意其对心血管基础疾病的影响,如出现心悸等不适则应控制剂量。
4. 利尿剂的使用和水电解质管理:慢阻肺急性加重并发右心功能衰竭时,首要措施是纠正诱因(如控制下呼吸道感染)、改善低氧血症和高碳酸血症,必要时可适当应用利尿剂减轻右心负荷和下肢水肿。不恰当地使用利尿剂会增加心律失常等心血管疾病并发症和电解质紊乱的风险。
慢阻肺合并心血管疾病的患者,相比单纯慢阻肺或心血管疾病患者,其急性加重的近期和远期预后都更差,因此需要及早诊断、及时治疗。
声明:本文为原创内容,作者小熊,仅用于学习交流,转载需授权。