系列课程第四讲
单髁置换术现代适应证-前交叉韧带功能缺失

在医学上已知的规则很少,但其中一个规则假设 “如果前交叉韧带 ACL(Anterior Cruciate Ligament)功能缺陷,内侧骨关节炎(MOA)是单髁置换术(UKA)的禁忌症”却是例外,被广泛接受。
Christopher A. Dodd
David W. Murray
精选文献
ACLD(Anterior Cruciate Ligament Deficent)是如何成为UKA禁忌症的?
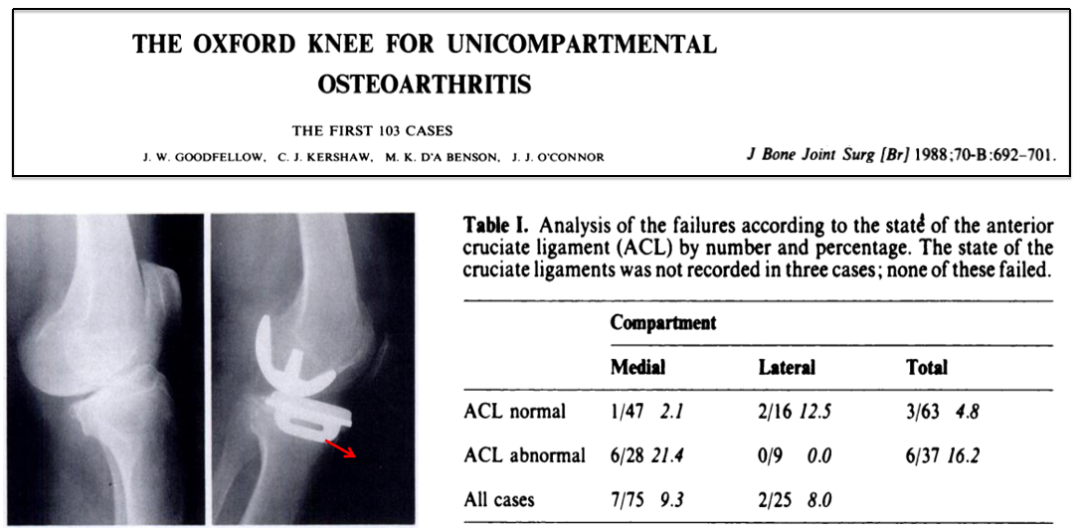
-
研究发现ACLI(Anterior Cruciate Ligament Intract)显示更高的失败率,37例ACLD中6例失败,失败率为16.2%; 63例ACLI仅3例失败,失败率为4.8%;
-
在失败病例中,许多膝关节存在胫骨前半脱位(膝关节不稳),术后早期胫骨假体无菌性松动磨损是失败的主要原因,偏心载荷致胫骨固定过载引起早期松动;
-
基于ACLD较高失败率,Goodfellow根据经验推导得出结论: UKA适用于严重膝关节骨关节炎,要求所有韧带完整;
-
1989年Kozinn and Scott提出了UKA的适应证,强调交叉韧带应完整,以确保单髁置换术的最佳效果。

Kozinn and Scott强调交叉韧带应完整,以确保单髁置换术的最佳效果,仅把全身性炎性疾病列为禁忌症。
慢性ACL损伤(KOA)
ACL大体状态分为:正常、滑膜损伤、纵裂、断裂和消失
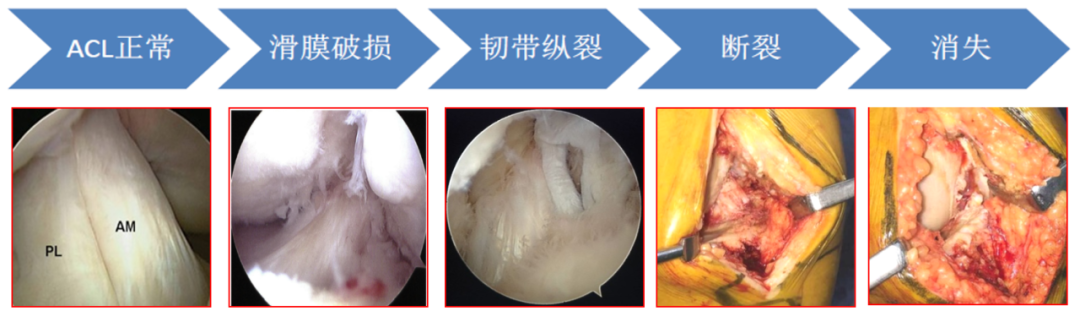
ACLD:易碎/碎裂或完全缺失
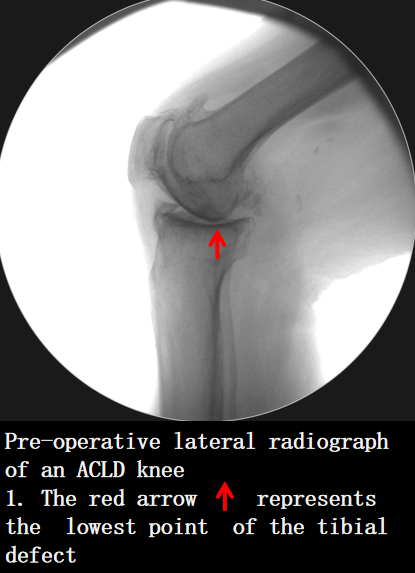
胫骨平台磨损部位与程度
通过侧位片可以准确地确定胫骨平台磨损的位置和程度
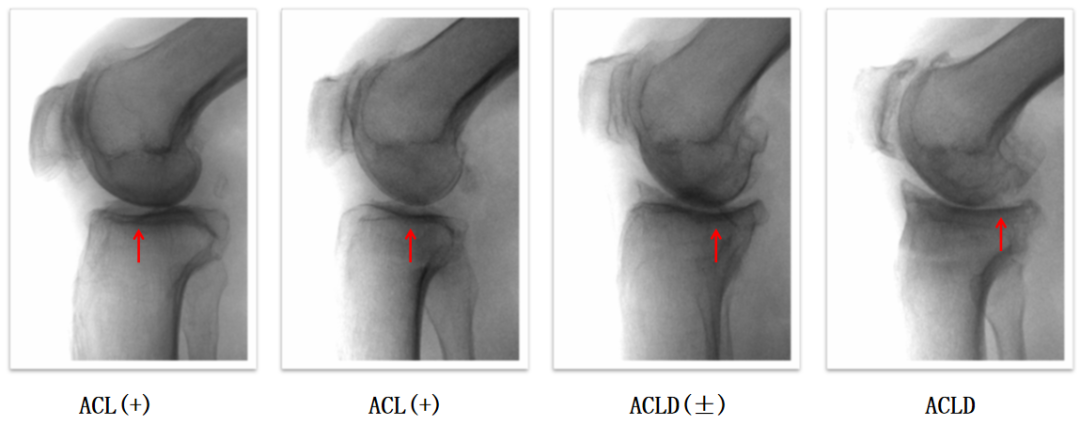
胫骨平台磨损部位与ACL损伤
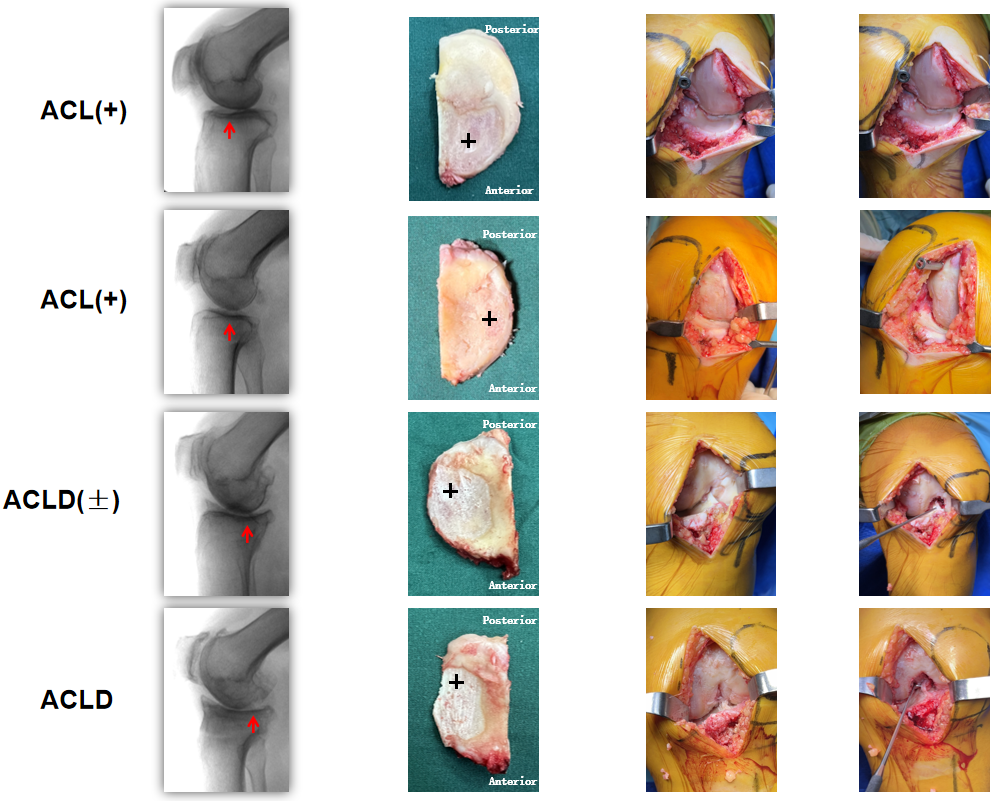
ACL完整性的判断
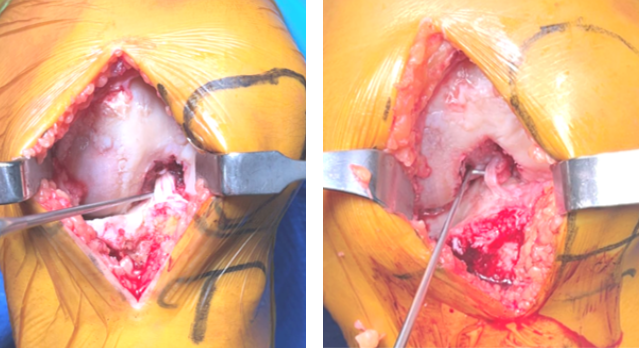
-
确定ACL的完整性是一个值得关注的问题;
-
术前通过体格检查/MRI进行评估,可能会低估或高估ACL病变的发生率;
-
内翻畸形、骨赘或软组织挛缩的存在可改变前后松弛的感觉;
-
术中直视下评估是一个较好的选择;
-
使用肌腱钩绕过前交叉韧带用力拉,如果韧带被扯掉或者松弛,表明前交叉韧带功能缺陷,如果感觉ACL张力正常被认为是功能完整的。
稳定性判断

-
0°-30°屈膝时内翻/外翻稳定,偏移不超过8毫米,有硬性终点;
-
屈曲内翻畸形小于15°,在平片和动力位片均显示可矫正至中立位;
-
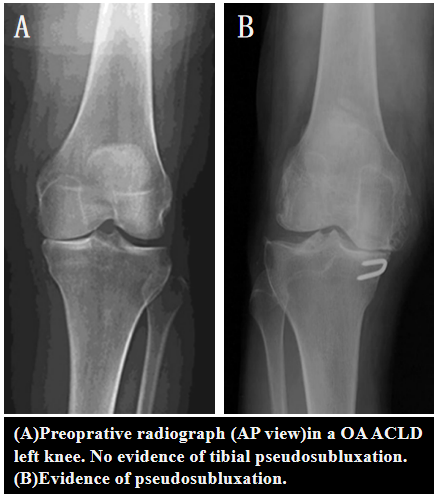
膝关节AP片未见胫骨假性半脱位;
-
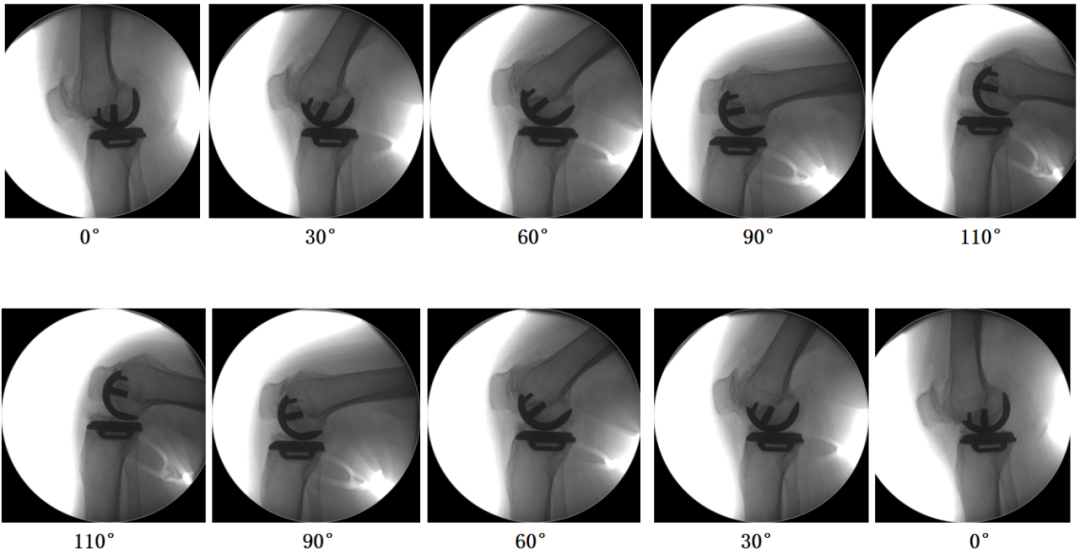
屈曲活动范围至少105°;
-
5°屈曲挛缩畸形并可矫正,膝关节伸直侧位线片上显示有限的胫骨前脱位,可以接受。
ACLD分型
Ⅰ型:原发性ACLD,继发性OA (The ACLD first - OA second pattern)
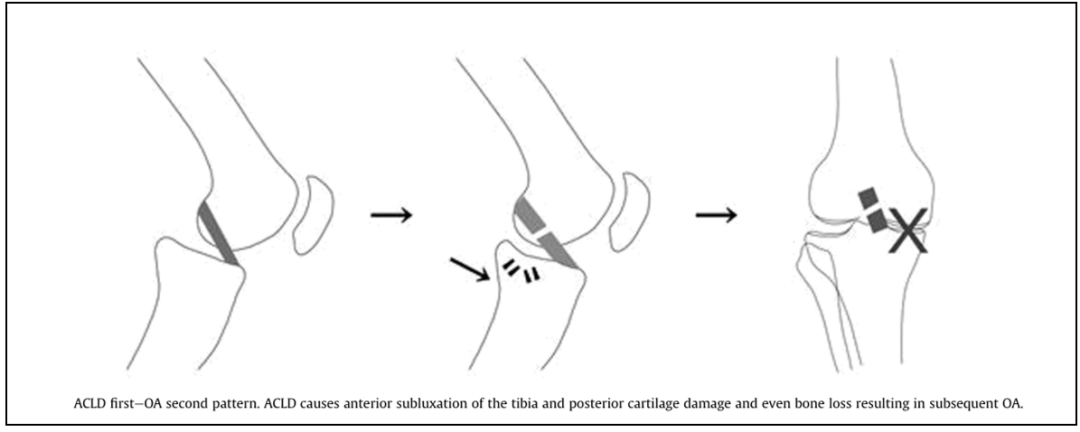
年轻时的创伤引起ACL断裂,导致胫骨往前半脱位,后侧软骨损伤,骨丢失,随后发生OA。
Ⅱ型:原发性OA,继发性ACLD (The OA first - ACLD second pattern)
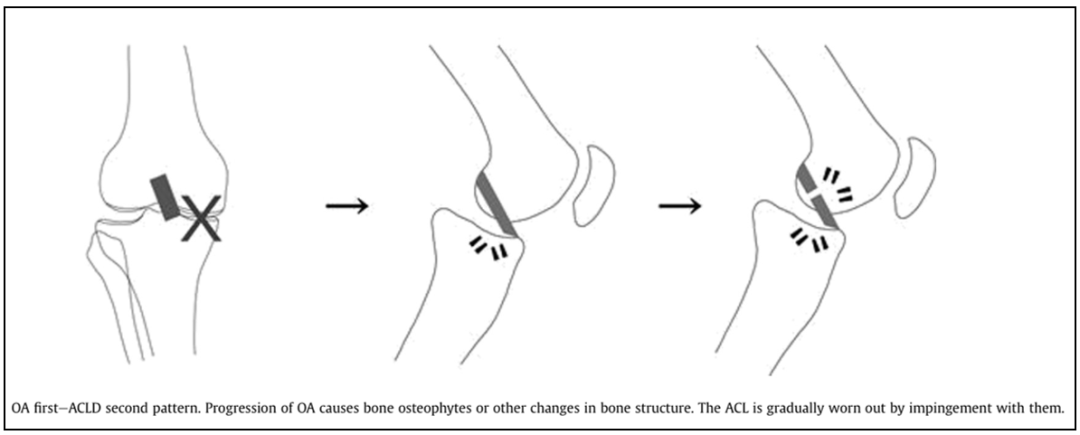
随着OA进展,髁间窝骨赘增生,髁间窝封闭。因为骨赘的撞击,导致ACL 磨损和消失。
Ⅰ型(原发性ACLD继发性OA )
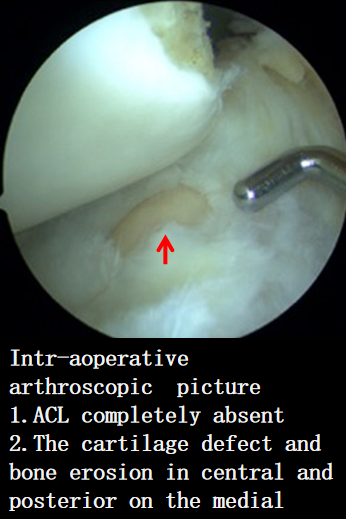
-
在相对年轻的患者,创伤引起ACL原发性断裂,以后可能发生继发性OA,软骨 和骨磨损位于胫骨平台中央和后侧,也称为后内侧骨性关节炎PMOA;
-
ACL 功能不全,膝关节不稳定,胫骨 相对于股骨向前半脱位反复发作,胫骨磨损通常位于后内侧,而前内侧软骨保持正常;
-
每次膝关节活动时,股骨离开缺损区而位于正常软骨区, 矫正内翻畸形,保持MCL的正常长度和功能。
Ⅱ型(原发性前内侧OA继发ACLD)
-
对于原发性AMOA,病变开始于胫骨的前部和中部,伸膝时出现内翻畸形;
-
ACLD机制:随着时间的推移,如果前内侧OA不治疗,胫骨平台内侧的磨损向后延伸,ACL逐渐受损,通常由髁间窝骨赘引起,最终破裂;
-
当ACL失效,磨损向胫骨后方扩展,股骨后髁软骨也发生丢失,关节伸直和屈曲位时都发生内翻畸形,以致于MCL缩短,内翻畸形固定;
-
当膝内翻胫骨外侧半脱位变成了固定,外侧间室受累不可避免;
-
这些病理改变与原发性骨关节炎继发ACL损伤有关。
为什么ACLD-UKA?
-
历史上ACLI一直是UKA的先决条件,但这个前提并没有经过严格的检验;
-
随着社会进步,人们预期寿命持续提高,越来越多的中老年人被诊断为终末期 OA,其中一部分OA合并ACLD,他们希望通过手术保持活力;
-
UKA相对于TKA的潜在优势: 1. 增加活动度,改善功能,更好地恢复自然生物力学性能;2. 缩短住院时间;3. 降低出现重大并发症,如死亡、心肌梗死、中风的风险;4. 对老年患者特别有吸引力;
-
UKA的风险低于TKA,在某些年老体弱的患者UKA更具有合理性。
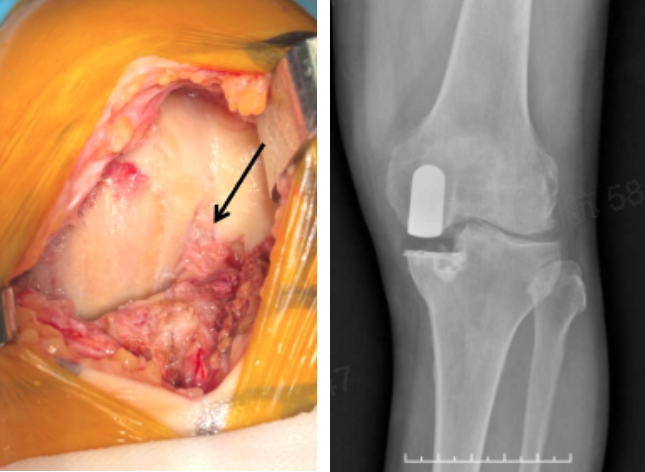
-
ACL在膝关节的前后稳定性中起着根本作用,传统上由于内侧OA合并ACLD可能出现稳定性问题,被认为是UKA的禁忌症;
-
在关节退变和缺乏韧带支持的情况下,如果UKA放置在不稳定的膝关节中,异常运动可能会增加垫片磨损、垫片松动和早期失效的风险;
-
慢性退行性膝关节OA通常有关节囊挛缩、骨赘和明显瘢痕组织,这些有助于提供膝关节前后向稳定;
-
侧副韧带和后囊的张力、肌肉状态或关节内骨赘的存在,即使是次要的,也会对关节稳定性产生影响;
-
随着膝关节OA的进展,由于衰老过程,可能会出现ACL的磨损,导致更多的照骨后部骨侵蚀,由于完整的僵硬关节囊的存在,这些患者很少报告膝关节不稳定的症状;
-
临床上,K-L-4级KOA患者与轻度OA患者相比,前后松弛度更小。ACLD的膝关节通常前后不稳定的症状和体征轻微。
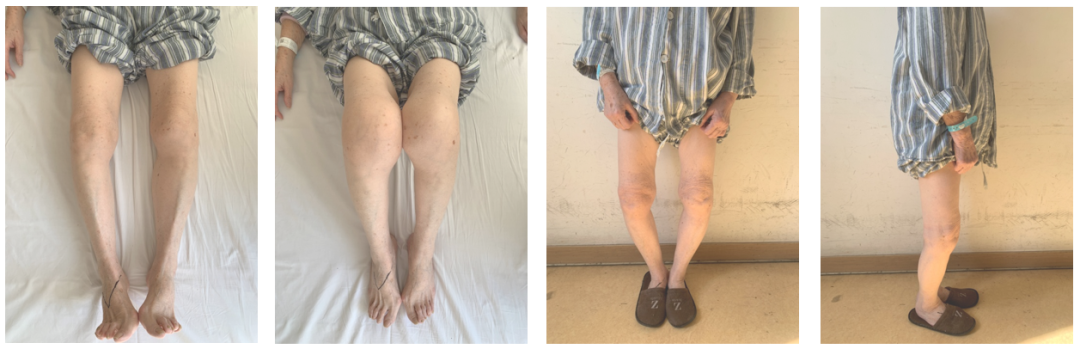
术前下肢力线
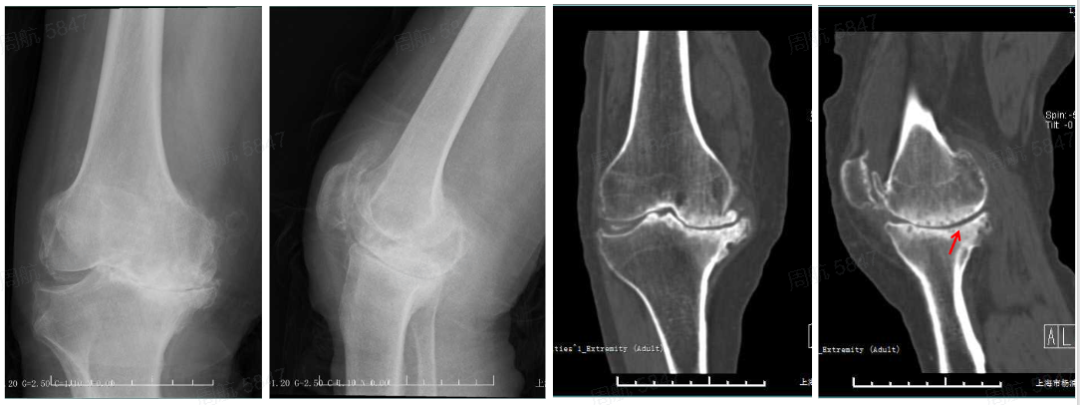
术前X-ray
术前动力位片
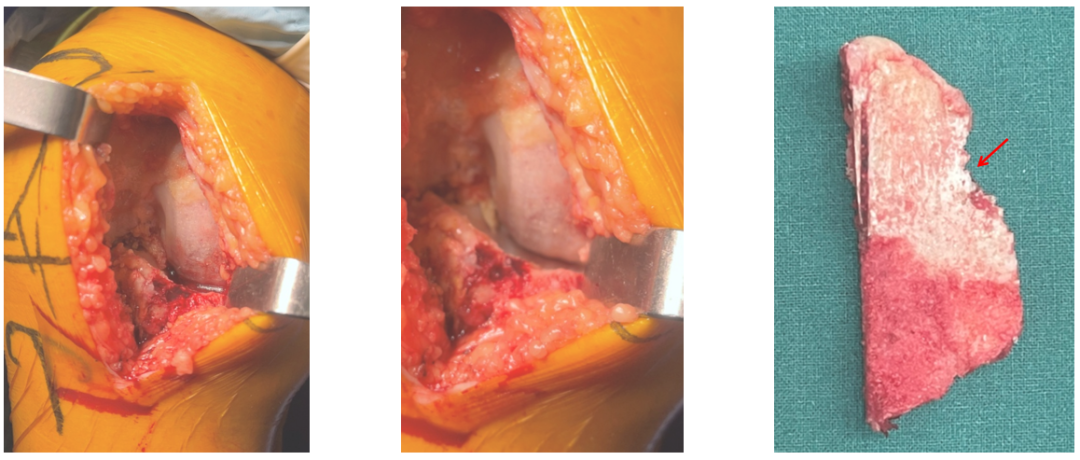
术中发现ACLD
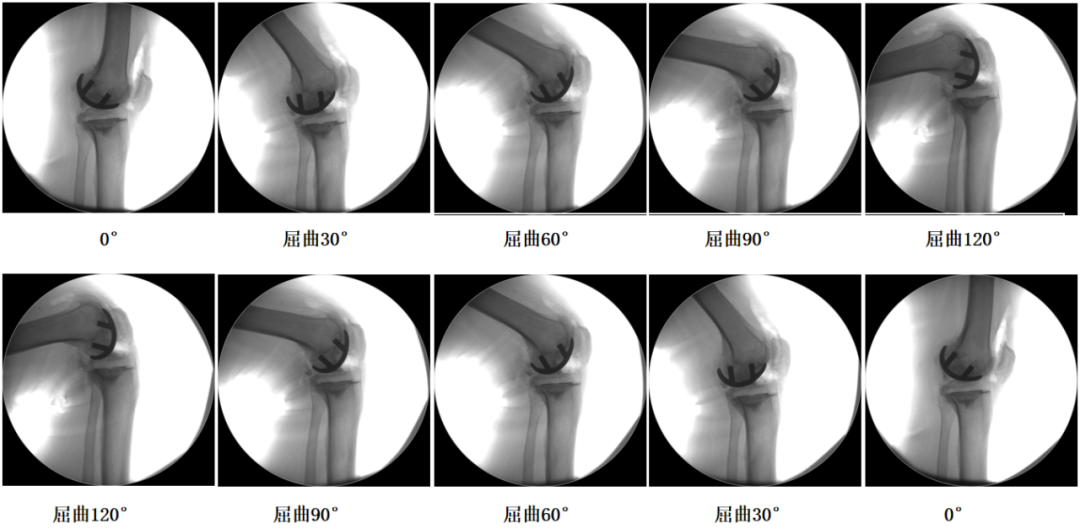
UKA术后即刻稳定性测试发现膝关节稳定
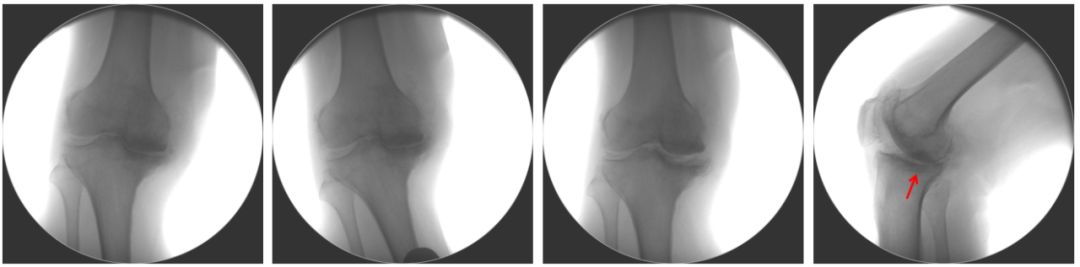
病例展示2: 滑动垫片UKA
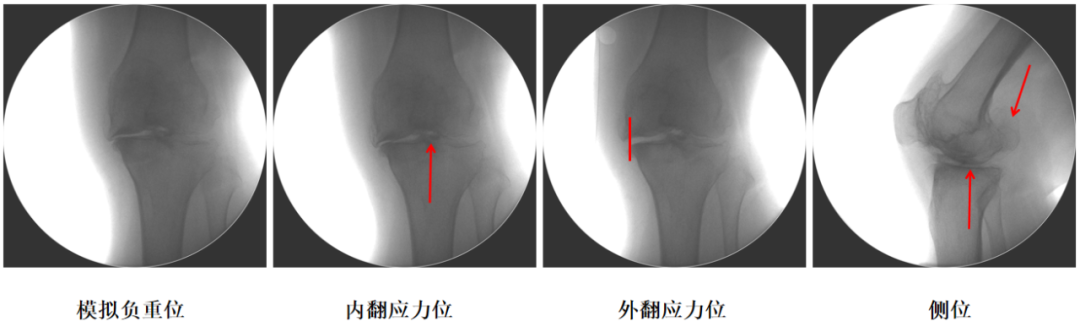
侧向及前后向稳定、严重PFOA、股骨后髁骨赘
内翻畸形+屈曲受限
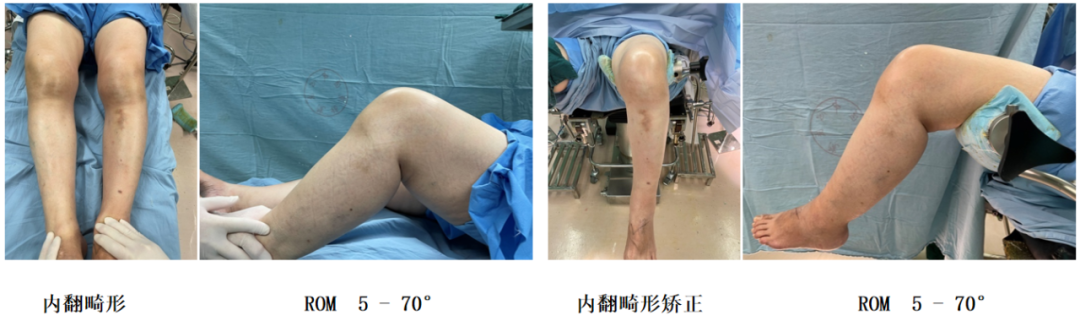
术中证实ACLD
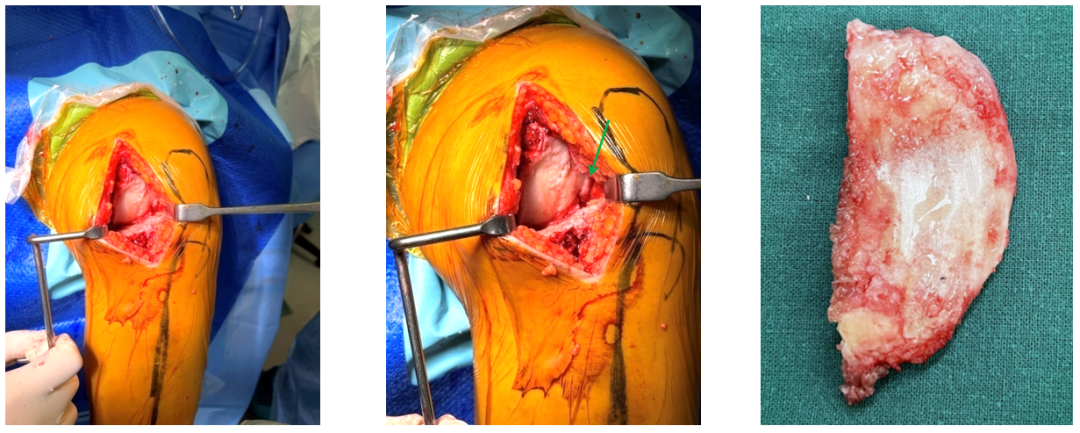
UKA术后
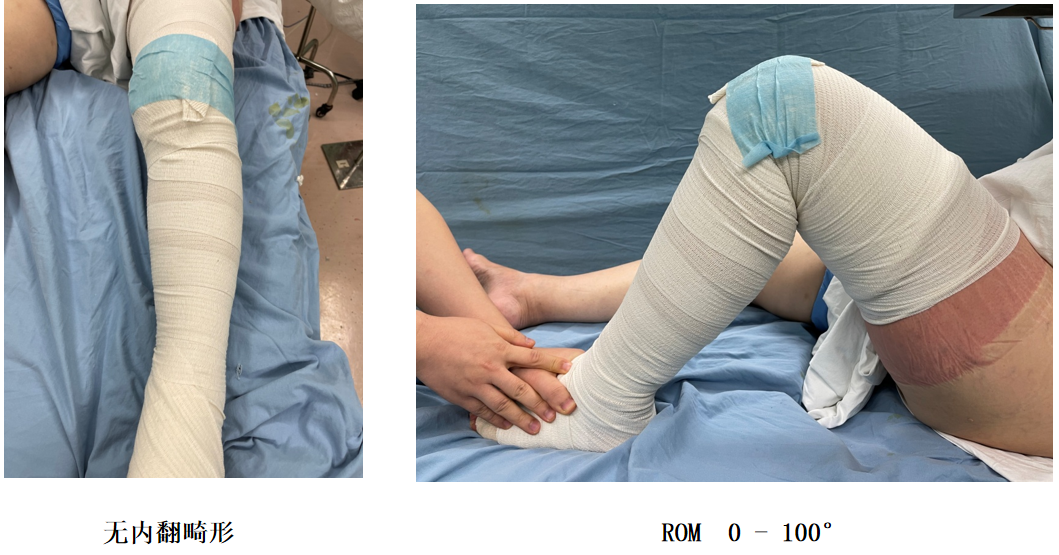
UKA术后膝关节稳定
文献
-
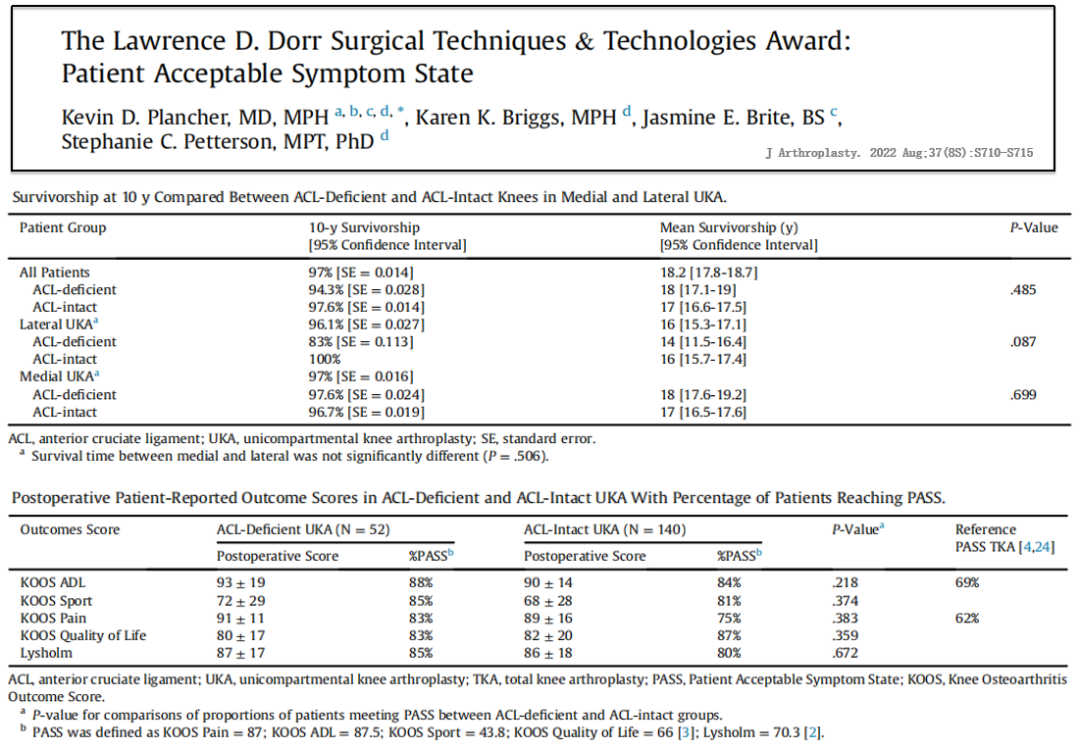
215个膝关节(内侧158个,外侧57个)纳入研究,患者可接受症状状态(PASS)被用于结果分析,研究比较ACLD和ACLI膝关节在固定平台内、外侧UKA术后达到PASS的患者百分比差异;
-
在中远期随访中,超过80%的内、外侧UKA患者获得了PASS,ACLD与ACLI组无差异。ACLD组的失败率为5%,而ACLI组的失败率为3%。内侧UKA队列10年生存率在ACLD组为94.3%,在ACLI组为97.6%;
-
结论:在内侧和外侧间室UKA中,ACLD与ACLI的结果没有显著差异。固定平台内、外侧UKA失败率低,远期疗效良好。
文献

-
膝关节单间室骨关节炎(OA)合并前交叉韧带(ACL)缺失伴前后不稳定是单间室膝关节置换术(UKA)的禁忌证;
-
当治疗ACL缺失的膝关节时,固定平台的UKA假体可以恢复运动学,并减轻对活动平台UKA早期结果的担忧,包括较大的偏心载荷和聚乙烯磨损;
-
仔细和选择性地清除髁间窝骨赘对保留UKA后膝关节稳定性至关重要;
-
有证据表明,ACLD的UKA的最佳胫骨后倾角在4°- 7°之间,以维持膝关节稳定性和促进膝关节屈曲。
-
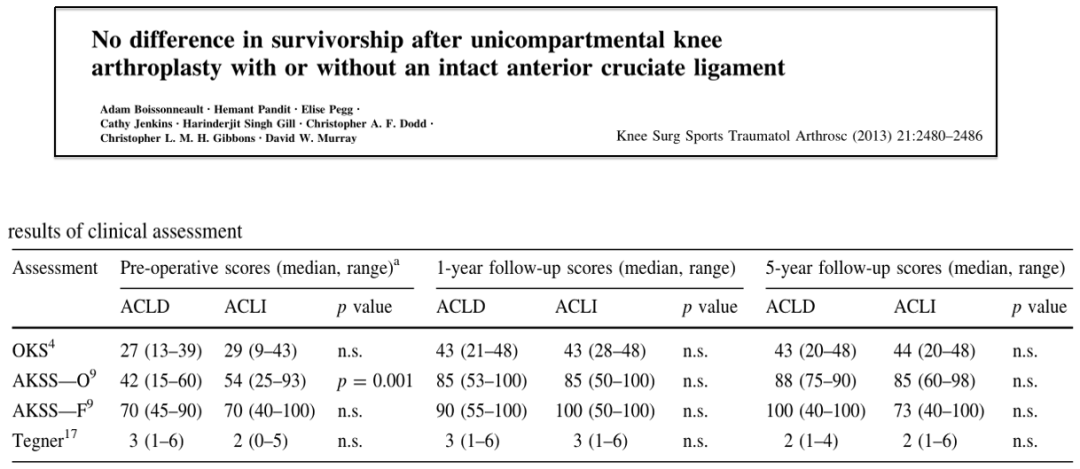
ACLD与ACLI两组患者术后随访1年、5年,临床评分和假体生存率没有显著差异;
-
两组患者均无明显假体下沉或病理性透亮线, ACLD组发生1例外侧间室OA进行了TKA翻修, ACLI组无明显并发症;
-
结论:ACLD可能并不像之前认为的那样总是UKA的禁忌症。
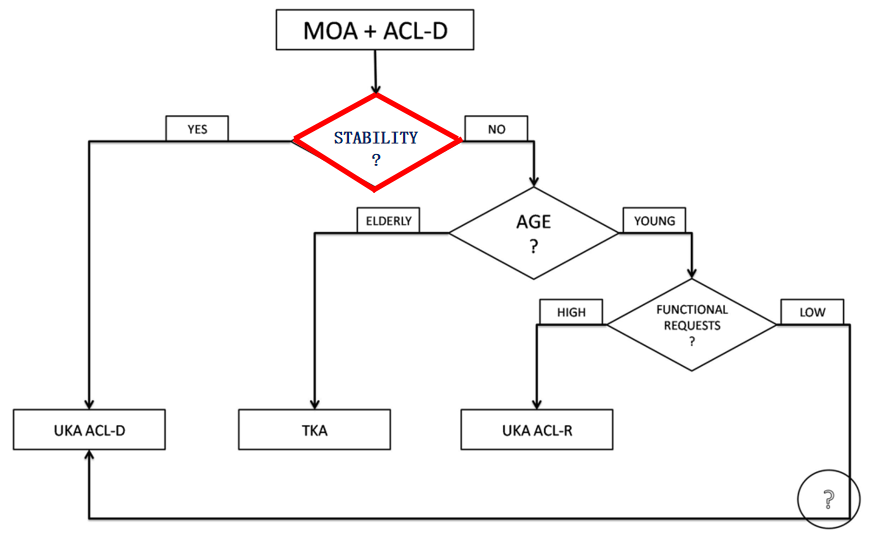
如何挑选KOA合并ACLD患者做UKA
-
术前确定膝关节矢状面稳定性具有重要的临床意义;
-
对于ACLD但没有膝关节不稳,不需要重建ACL即能够恢复损伤前活动水平。
ACLD-UKA手术技术(Surgical technique)
-
适当的MCL张力是ACLD-UKA成功的关键,胫骨后倾与MCL的张力密切相关;
-
胫骨后倾度的降低会增加MCL的张力, 建议ACLD-UKA胫骨后倾角为3-5°,甚至0°;
-
髁间窝骨赘作为膝关节二级静态稳定结构。仅处理引起撞击的骨赘,同时必须保留所有残留的ACL;
-
术前应明确不稳定的方向,UKA仍是治疗内外不稳定的一种选择,而前后不稳定应探索其他治疗方案;
-
选择固定垫片UKA可能更适合。
我们的资料

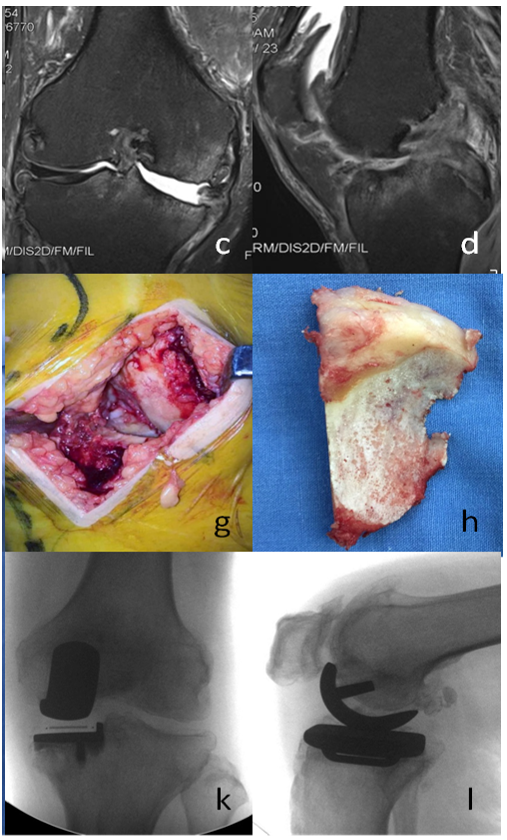
-
2009年1月-2012年12月,60例ACLD 患者;
-
术后随访30.5(25-48)个月;
-
所有患者术后无假体脱位及假体松动,无其他并发症;
-
末次随访时AKSS关节评分,AKSS功能评分均较术前明显提高;
-
手术技术:胫骨假体后倾角均<7° ,保留所有ACL的残余和部分髁间窝骨赘;
-
结论:OA合并ACLD对单髁置换术后短期效果没有影响。
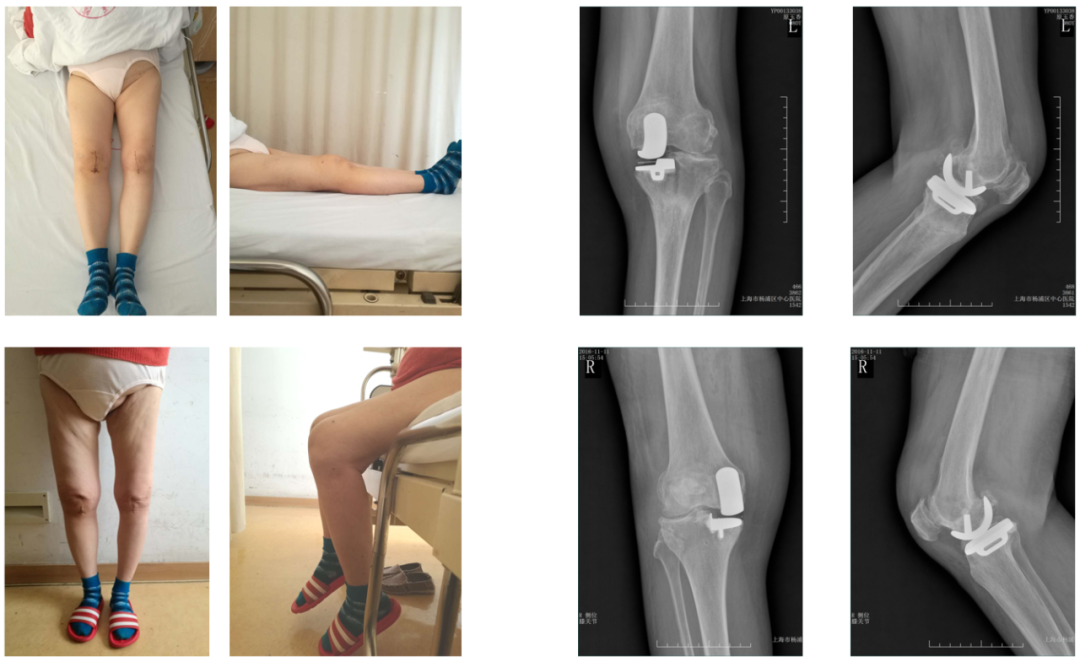
典型病例1
术前下肢力线及X-ray(20161026)
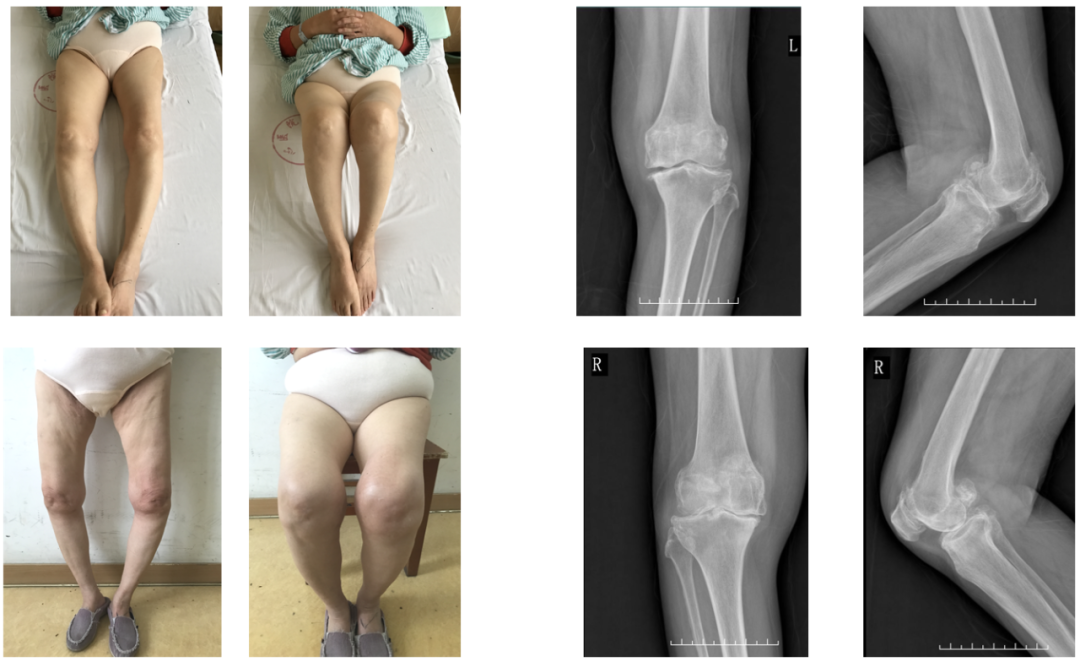
术前步态
20161028 左膝手术情况
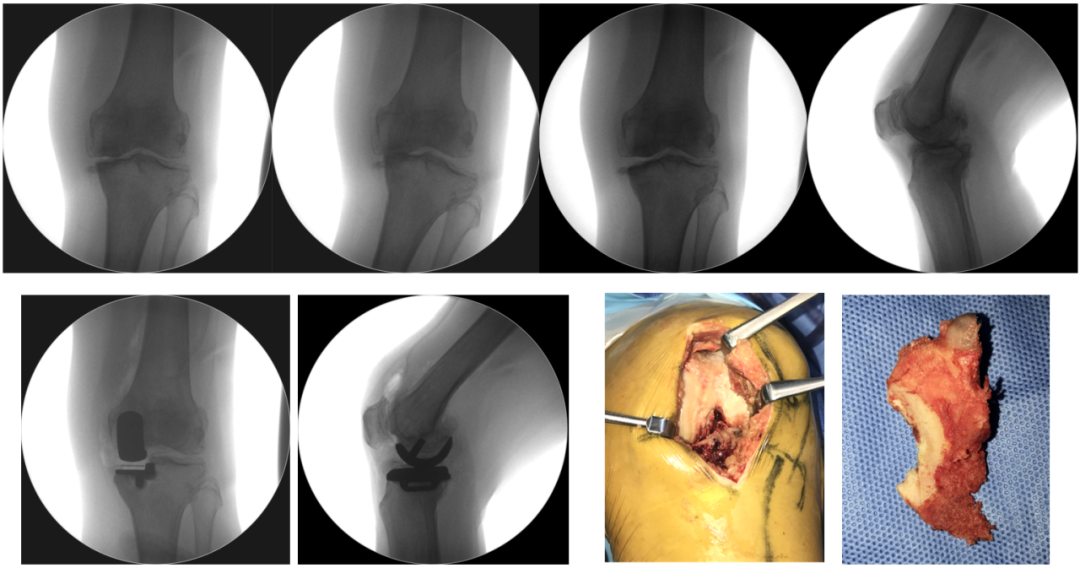
20161108 右膝手术情况
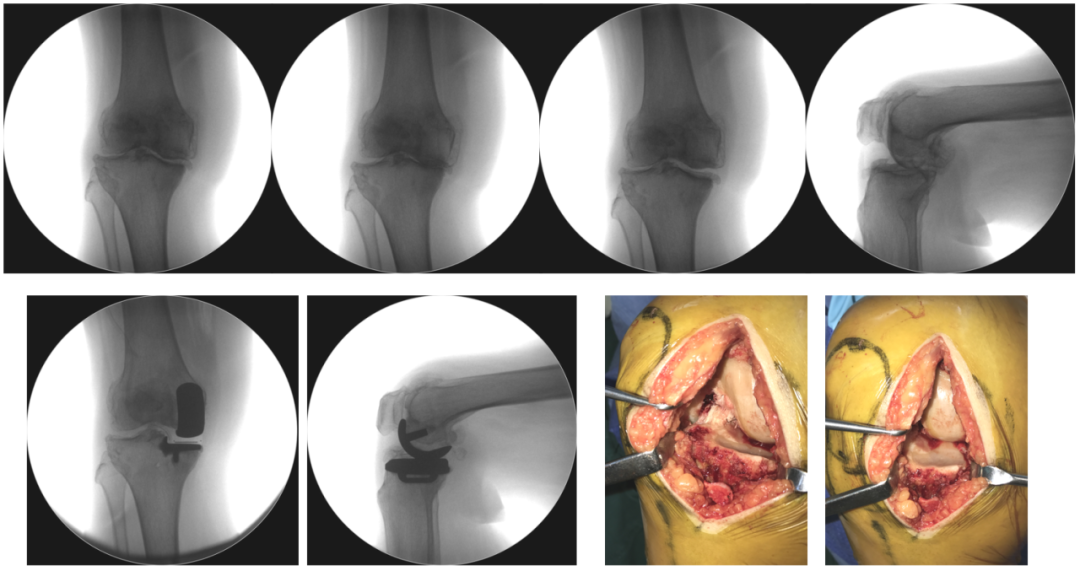
术后下肢力线及X-ray(20161221)
典型病例2
术前下肢力线及X-ray(20141110)
术前步态
20141111 右膝手术情况
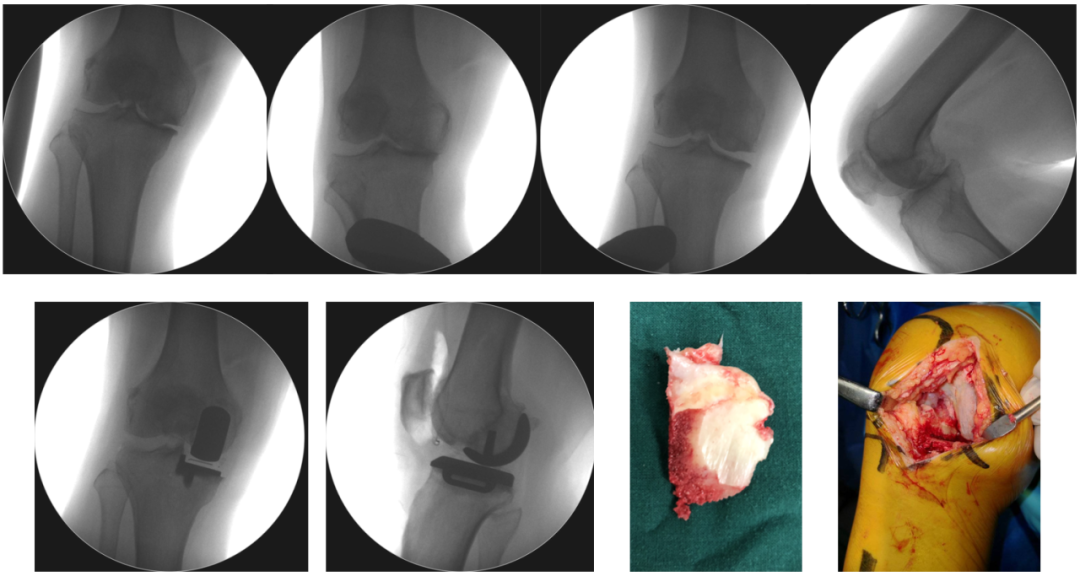
20161028 左膝手术情况
术后1年、3年(20171021)
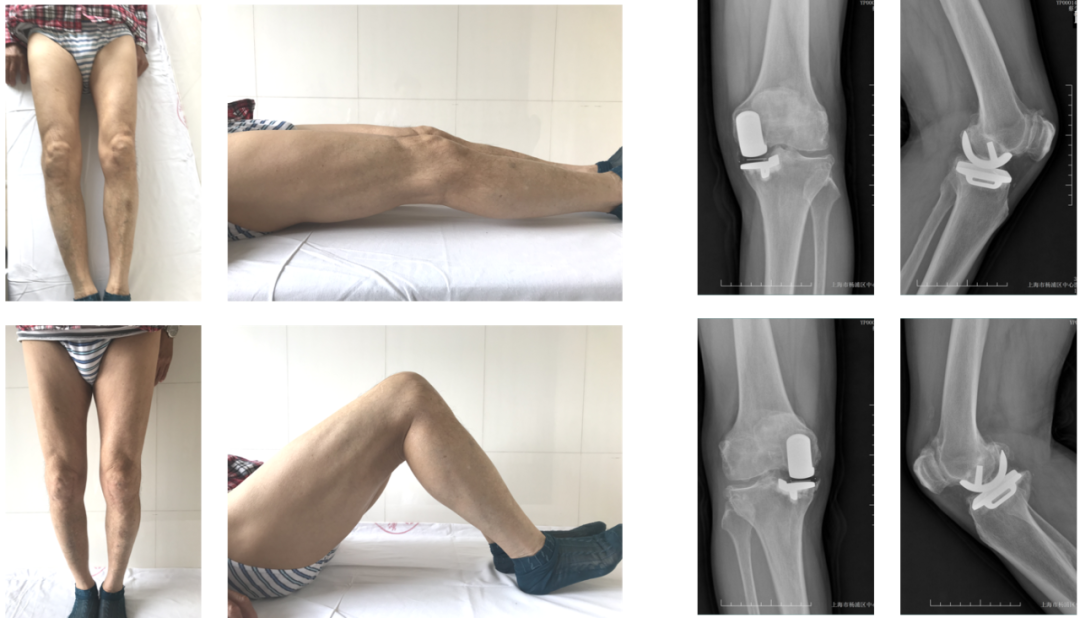
术后步态
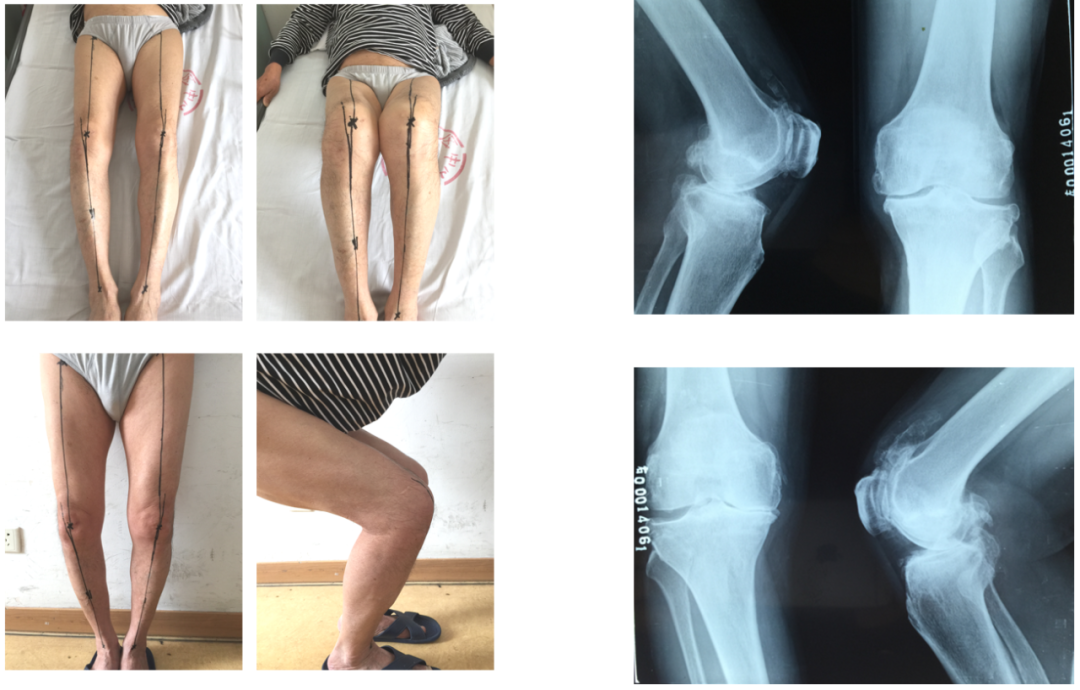
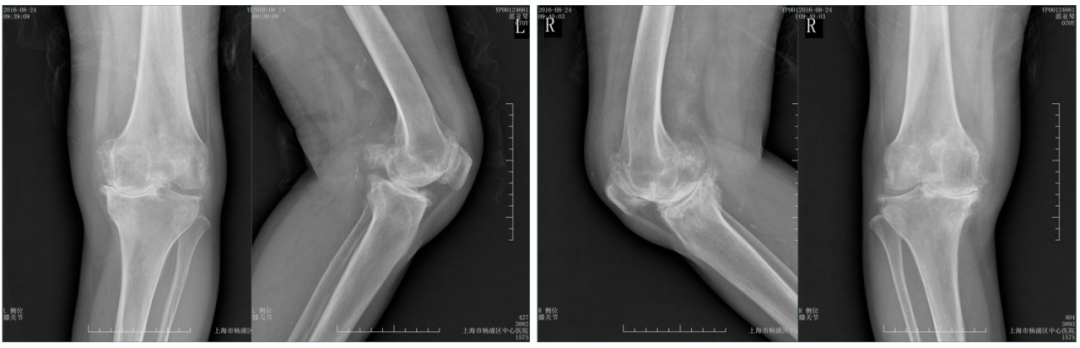
典型病例3
术前X-ray(20160824)
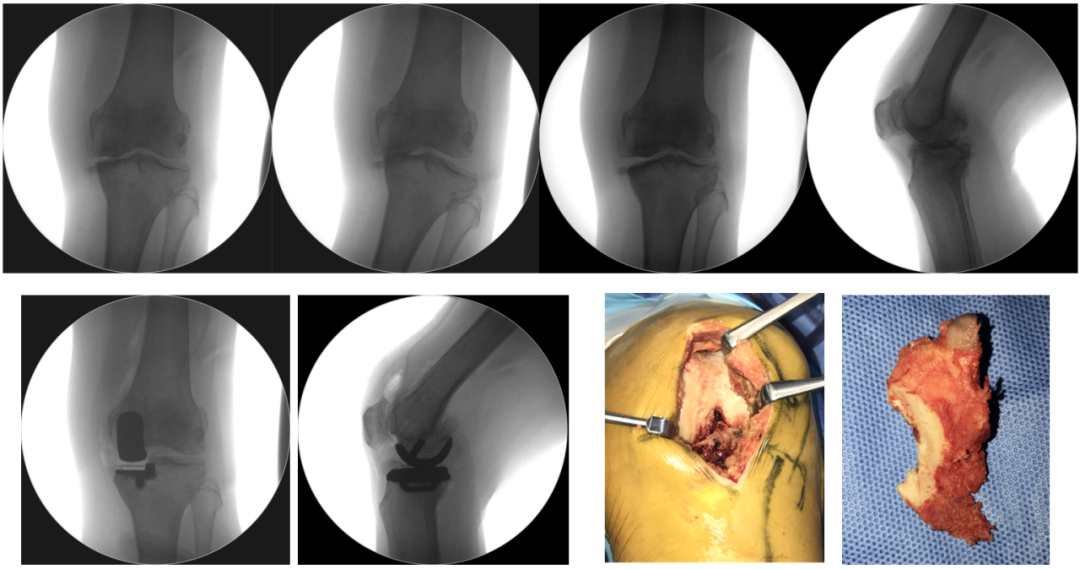
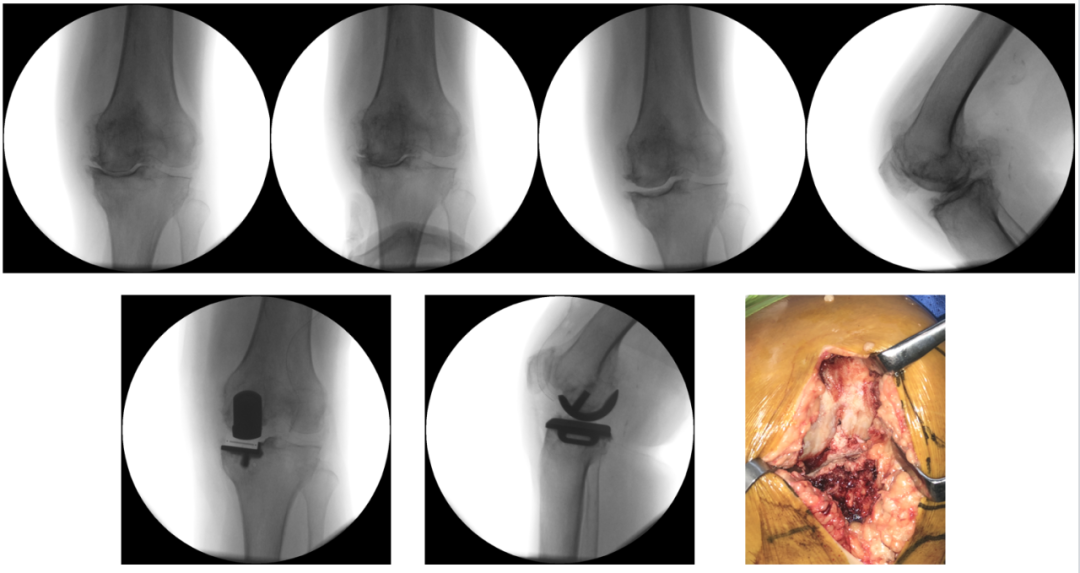
典型病例3:20160826 左膝手术情况
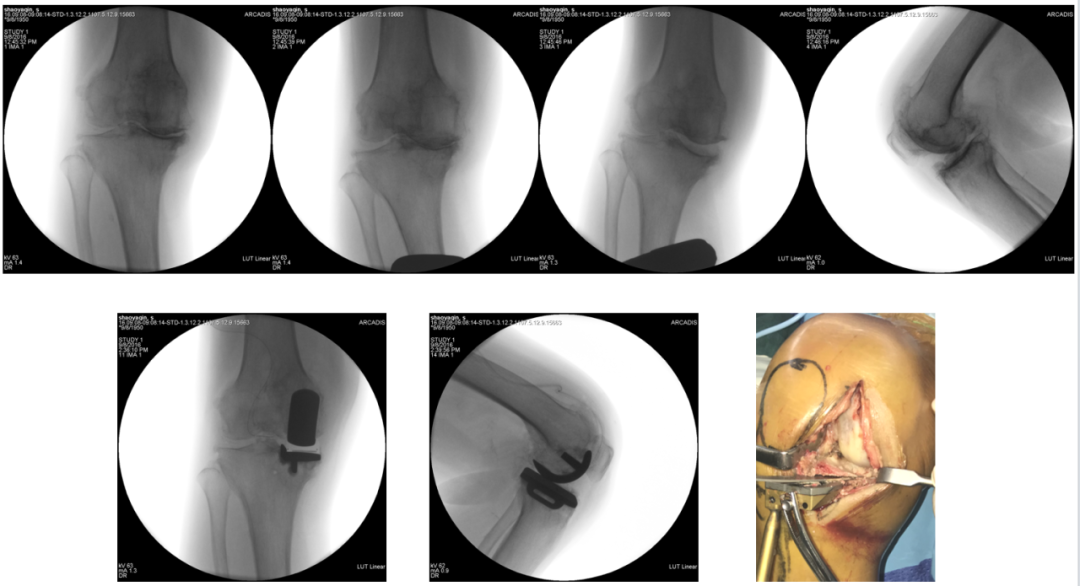
20160908 右膝手术情况
术后4年(20200819)
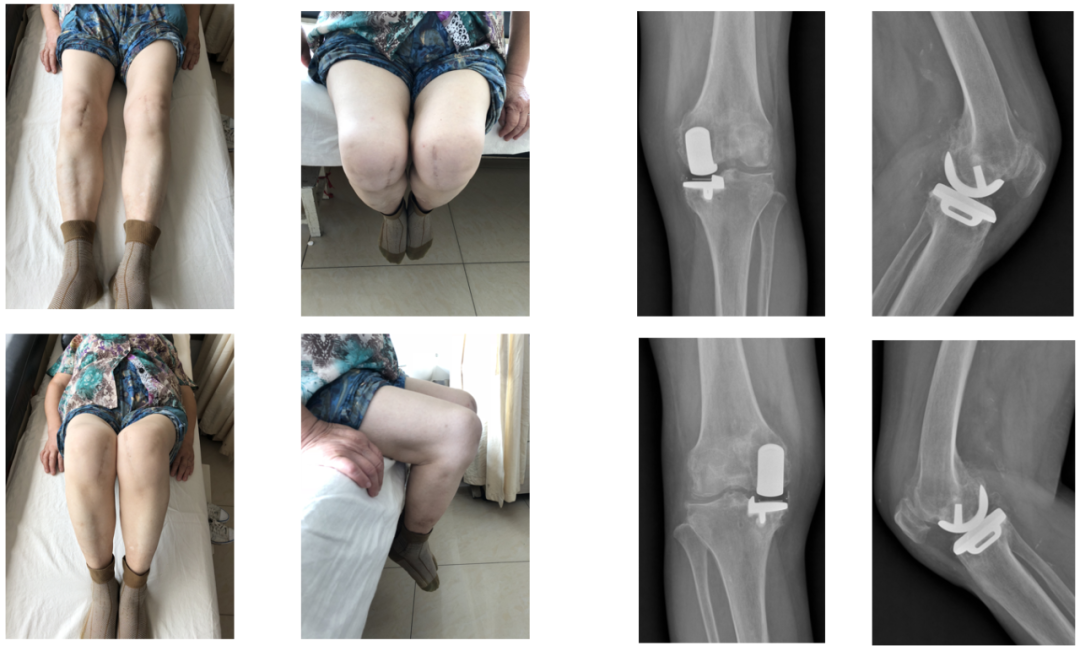
原发性ACLD继发骨性关节炎
(Primary ACL rupture with secondary osteoarthritis)
UKA联合ACL重建
-
UKA联合ACLR(Anterior Cruciate Ligament Reconstruction)为晚期膝关节OA,由于继发ACLD致膝关节不稳得患者提供了一种新的治疗方法。这种联合手术既解决了关节退变,又解决了关节不稳定,显著提高了治疗效果,同时保留了固有组织;
-
UKA联合ACLR为年轻或活动量大的AMOA患者,提供了一个量身定制的解决方案,保留固有关节运动学,同时确保假体耐用性;
-
对于活动无功能不稳定或生理年龄较大和/或功能要求较低的患者,可以选择不需要韧带重建的单髁置换术。另一方面,如果年轻和活动的患者存在功能不稳定,ACL重建可与UKA相结合;
-
UKA联合ACLR虽然技术上有挑战,但这种方法可以显著减轻膝关节疼痛,改善膝关节整体功能,提高膝关节稳定性,保存骨量,重要的是允许有功能需求的成年人恢复运动;
-
这种联合手术对于有创伤性ACL撕裂导致功能不稳定,后来由于对胫骨平移的约束继发性恶化而发展为内侧间室膝OA的年轻患者是理想的选择。
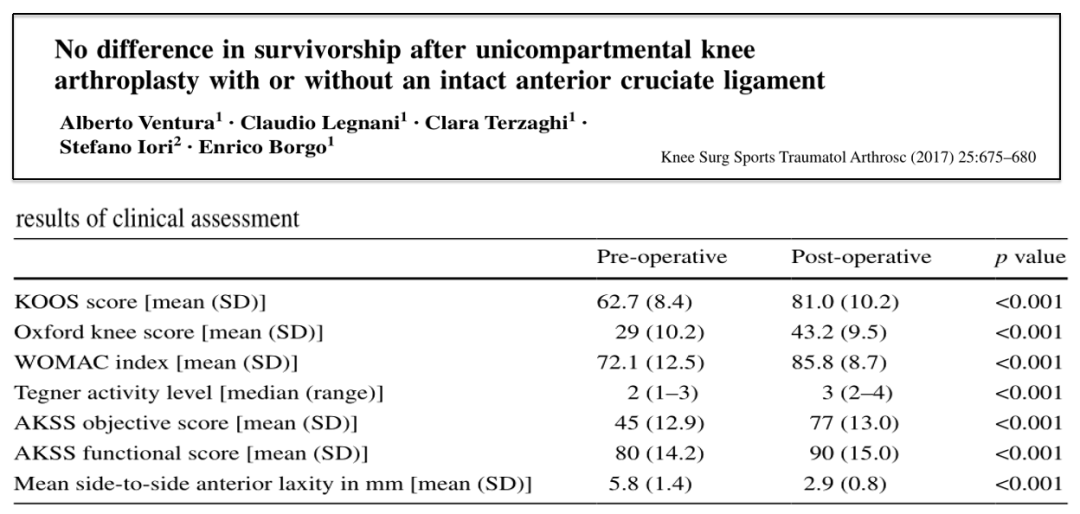
文献
-
所有患者均为原发性前交叉韧带断裂继发OA,平均年龄55岁(45-59岁),同时进行UKA和ACL重建手术;
-
术后平均随访时间26.7个月, KOOS , OKS, WOMAC 和 AKSS改善,无翻修病例;
-
结论:UKA联合ACLR是治疗原发性前交叉韧带断裂继发OA年轻活跃患者的有效治疗方法。
文献

-
对于年轻活跃的内侧室骨性关节炎(OA)合并ACL缺乏患者,单髁置换术(UKA)联合前交叉韧带重建(ACLR)被认为是一种可行的治疗选择;
-
固定或滑动平台UKA联合ACL重建可获得同样的中期临床和放射结果。
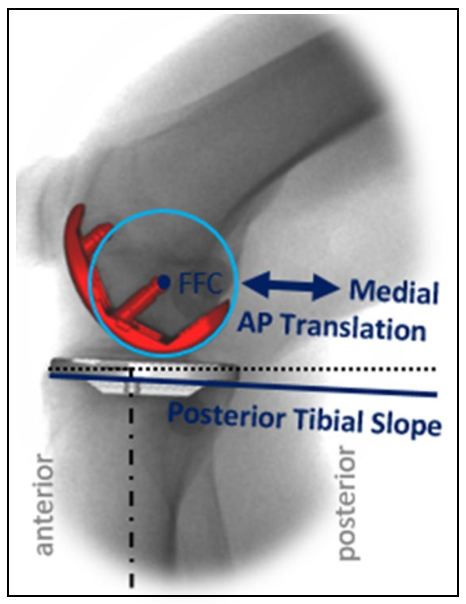
文献

-
仅仅在膝关节深度屈曲开始阶段,ACLD-UKA存在明显股骨后移;
-
运动趋势显示ACLD-UKA与常规UKA所有活动具有相似性;
-
结论:固定垫片UKA是一个可行的治疗ACL缺陷患者的方案。
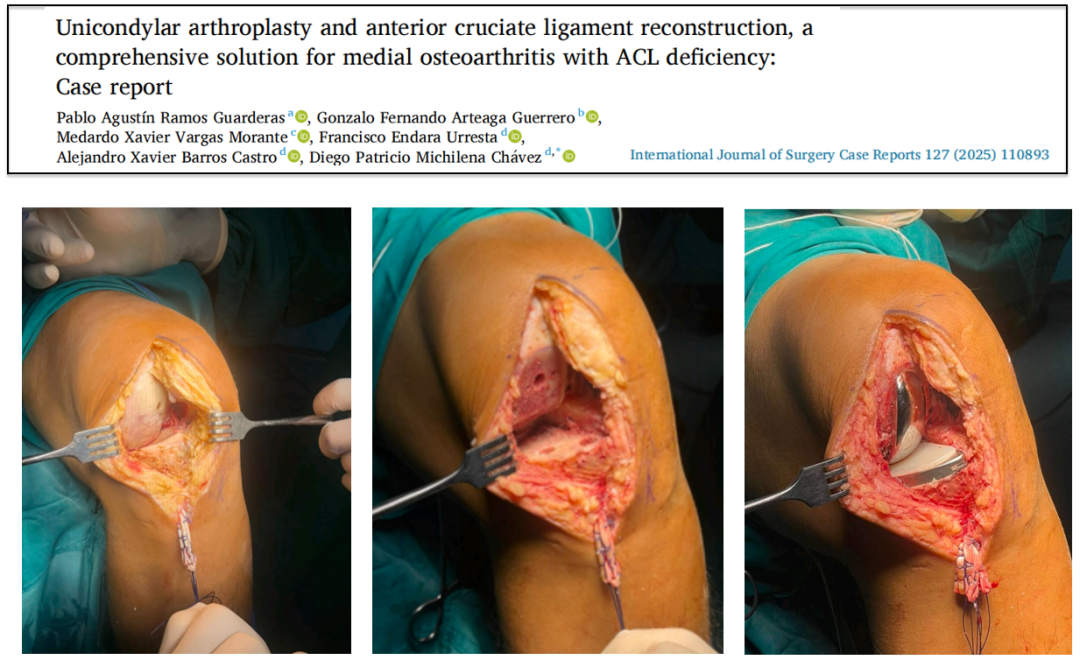
文献
-
50岁男性患者,左膝疼痛,不稳定,10年前有ACLR史,接受了内侧UKA和使用腘绳肌腱移植物的经胫骨技术ACLR翻修术;
-
术后评估显示稳定性恢复,内固定位置正确,疼痛明显缓解;
-
结论:UKA联合ACLR是一种可行的、有效的治疗策略,仔细的手术计划和选择特定的患者,可达到有效疼痛缓解、稳定关节和功能恢复的目的。
文献
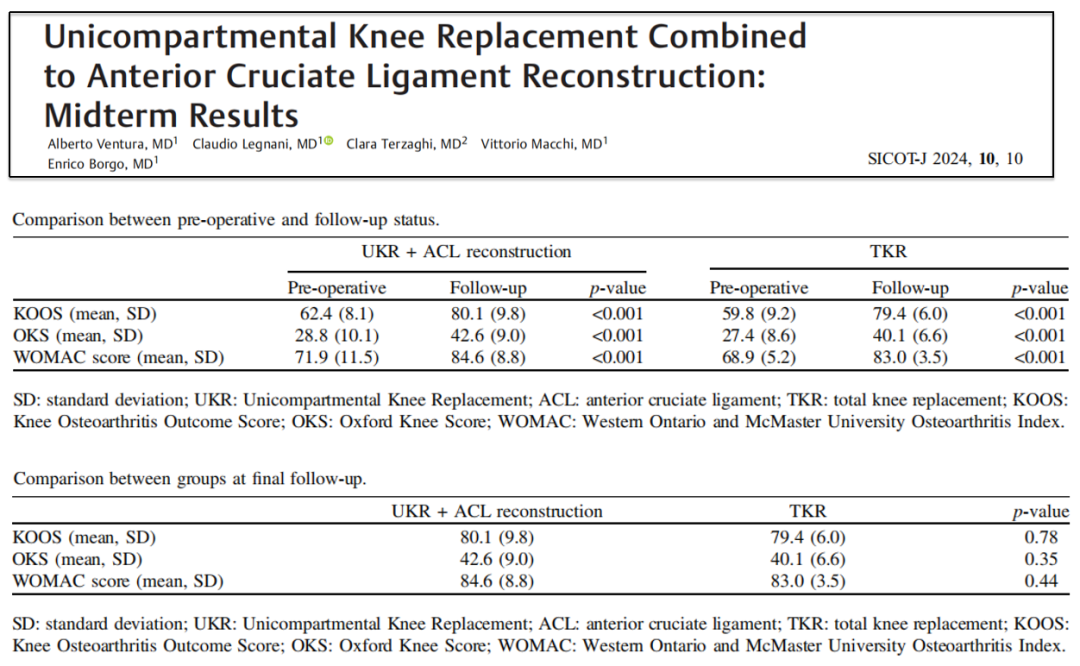
-
12例膝内侧OA合并ACLD患者符合联合UKA和ACLR条件(A组),匹配26例同一时间内TKA患者作为对照组(B组)。手术时平均年龄(A组):54.0 ±3.9岁,B组: 55.8 ±4.2岁;
-
术后10年KOOS评分、OKS、WOMAC指数均较术前显著增加。在最后一次随访时KOOS、OKS或WOMAC评分方面,两组之间无明显差异。术后3年,A组1例女性患者因外侧间室OA进展,疼痛持续,行翻修术;
-
结论:UKA联合ACLR对于年轻、活动的原发性ACL损伤继发OA患者是一种有效的治疗选择。
文献

虽然对于UKA联合ACLR还没有一致的意见,但生物力学和临床研究均表明,同时进行两种手术,恢复良好关节稳定性的益处超过了相关的可能风险。通过恰当的患者选择和正确的手术技巧,可以获得良好的临床效果,假体生存率和患者满意度高。
文献

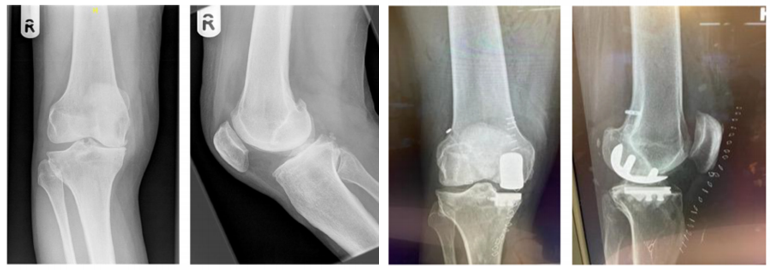
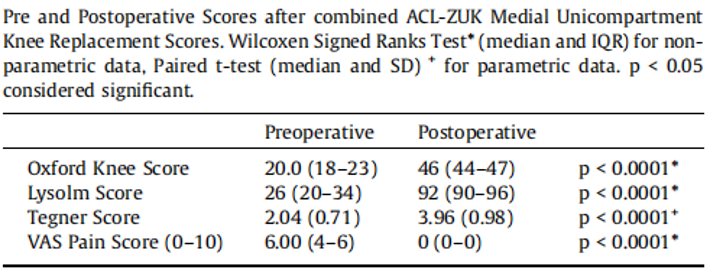
-
年轻活跃的内侧间室骨关节炎(OA)合并前交叉韧带(ACL)损伤的患者治疗是一种挑战;
-
2012-2020年24例这样的患者同期行ACLR联合ZUK - UKR手术,平均随访5.1年。Lysholm 、Tegner 、OKS和VAS评分较术前均有显著改善,所有患者均恢复运动。2例患者出现围手术期轻微并发症,经保守治疗好转。没有翻修手术,没有内固定松动病例;
-
结论:UKR联合ACLR解决了特定患者人群的不稳定和OA疼痛问题。
Take home message
原发性前内侧OA继发ACLD
(primary osteoarthritis with secondary ACL deficency)
-
原发性膝关节骨性关节炎具有典型前内侧骨性关节炎(AMOA)病理学特征;
-
合并前交叉韧带功能不全(ACLD)是OA进展到终末期的结果;
-
髁间窝骨赘、关节囊僵硬导致膝关节稳定;
-
多发生在老年人;
-
疼痛为主要症状;
-
单髁置换可获得满意结果。
原发性ACLD继发骨性关节炎
(Primary ACL rupture with secondary osteoarthritis )
-
原发性前交叉韧带断裂(ACLD) ,多由创伤引起,骨性关节炎为继发;
-
后内侧骨性关节炎(PMOA)为其病理学特征;
-
膝关节不稳定;
-
多发生在年轻人;
-
膝关节不稳为主要症状;
-
单髁置换(UKA)结合ACL重建(ACLR)可获得满意结果。
-END-
声明:本文为原创内容,作者涂意辉,版权归原作者所有,仅用于学习交流,未经授权禁止转载!













