前言
髋部骨折是全球骨科医生面临的最重要的公共卫生问题。老年人髋部骨折多为低能量骨折,与长寿和骨质疏松相关。其治疗占据了医疗预算的日益增长份额。治疗目的是以尽可能少的手术和医疗并发症恢复功能。转子间骨折的成功治疗依赖于复位和牢固固定。过去70年中,针对髋部转子间骨折开发了多种植入物,并通过设计改进确保稳定固定和早期活动。尽管缺乏高质量证据支持髓内装置在大多数骨折中的应用,但随着科技进步和植入物设计的改进,髓内装置相较于滑动髋螺钉(SHS)逐渐被更多接受。然而,全球骨科医生普遍共识是:髓外植入物适用于稳定型股骨骨折。本章描述了从基础钉板到先进髓内植入系统的多种设计及其优缺点。
随着预期寿命延长,转子间骨折的发病率在全球范围内上升。90%的此类骨折发生于老年人家庭跌倒或轻微创伤后。不同国家的发病率存在差异。多数老年人受骨质疏松影响导致骨质变薄,更易跌倒并发生囊外或囊内股骨颈骨折。AO组织将转子间骨折分为稳定型和不稳定型两类。分型影响植入物选择和骨折预后。对骨科医生而言,治疗老年患者(尤其不稳定型)的转子间骨折仍具挑战。目前对最佳植入物和手术方式尚无共识,关于髓外或髓内植入物哪种能提供最佳固定效果仍存争议。部分学者认为关节置换是老年患者的首选治疗。因此,为稳定固定髋部骨折,多种植入物被开发并持续改进。
历史
16世纪,Ambroise Paré首次准确描述了股骨近端骨折。此前,此类骨折均被误诊为脱位。1851年,Cooper区分了两种股骨近端骨折:可愈合的囊外骨折和不可愈合的囊内骨折。他建议卧床休息并保持患肢轻度牵引及自然位直至疼痛缓解,随后使用拐杖和手杖辅助行走,旨在挽救患者生命而非肢体。Cooper断言囊外髋部骨折可愈合。
Whitman(1925年)首次通过骨折复位后石膏固定(包括躯干、骨盆和下肢的石膏)使部分患者实现骨愈合。同期,Codevilla(1904年)和Steinmann(1919年)通过股骨远端穿针骨牵引成功治疗部分囊外骨折。
1936年,Hohenegg总结道:“髋部骨折是老年人的常见病,常是生命终结的开端。”多数患者死于肺炎、尿路感染或压疮。为防止此类并发症,医生应尽力让患者下床活动。Axhausen首次通过尸检发现骨折愈合证据,证实即使股骨头完全坏死,骨折仍可愈合。
分类
无侧板髓内钉
跨骨折固定以维持复位但不加压是此类固定的原理。1925年,Smith-Petersen设计的三翼钉是首个重要进展,但需通过关节切开术置入。Johansson(1932年)使用带导针的中空钉,使手术可在老年患者中快速开展,但主要用于囊内骨折而非囊外骨折。后续设计的钉包括:
-
非空心钉(类似Smith-Petersen钉)
-
Johansson(1932年)设计的小型空心钉
-
L. Böhler带刺宽翼钉
-
Felsenreich宽翼钉
-
Aesculap SP钉(末端带内螺纹)
-
Vitallium材质的Thornton钉(图1)。
JW. Davis(1947年)描述了使用Smith-Petersen钉治疗转子间骨折。KM. Lewis报道了使用Smith-Petersen钉加延长杆进行内固定的方法。

图1 (a)Smith-Petersen钉及其设计;(b) 相关变体
含侧板的静态髓内钉
Thornton首次在钉尾端添加钢板。McLaughlin(1947年)、Massie(1958年)和Böhler(1996年)采用相同技术设计了与钉连接的侧板。Smith-Petersen钉配合可拆卸McLaughlin钢板可提供角稳定性,增强结构刚性和稳定性(图2)。

图2 Smith-Petersen钉联合 Mclaughlin侧板结构
其他组合钉板系统包括:
-
1960年匈牙利设计的Szilagyi钉
-
Aesculap钉板系统
-
前东德设计的钉
-
Vitallium材质的Pugh可伸缩钉(允许沉降)
-
钛或Vitallium材质的McLaughlin钉板系统
-
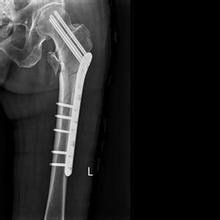
Jewett钉板。Jewett(1941年)设计了一体式钉板,用于转子间骨折的角稳定性和刚性固定(图3)。
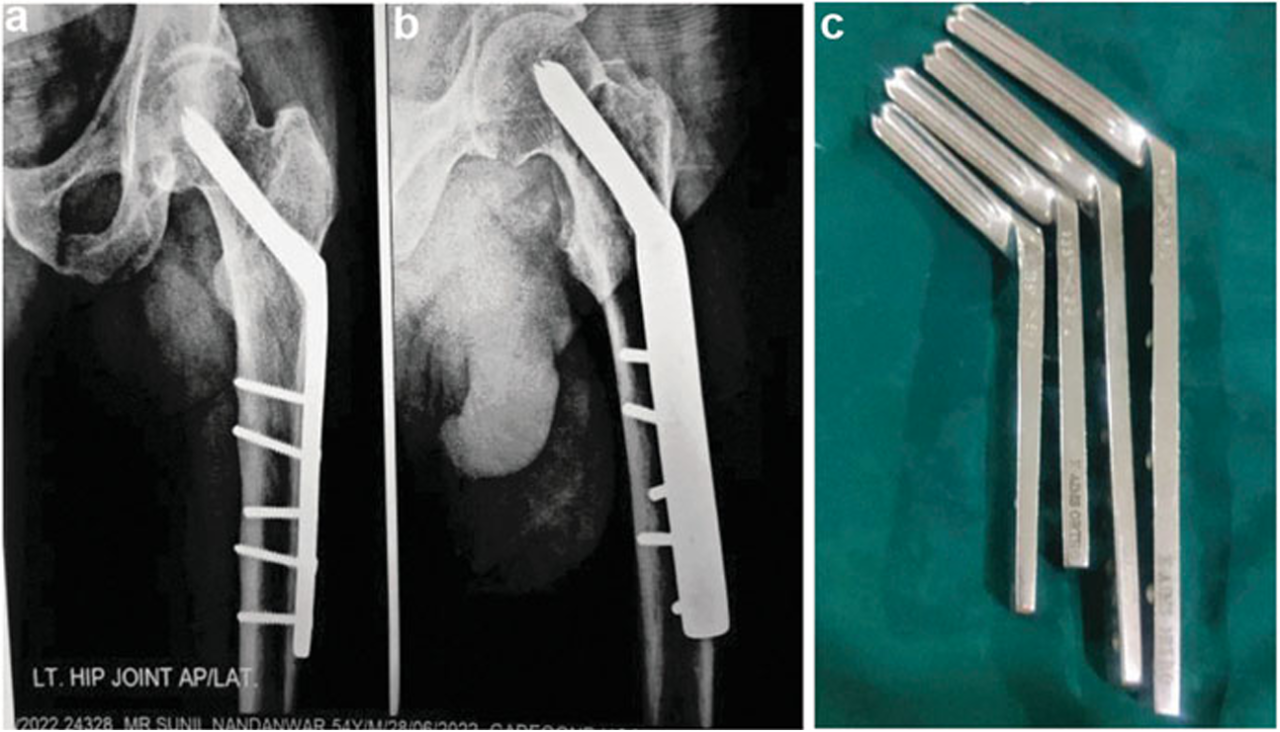
图3 (a) 显示Jewett钉板的X光片;(b) Jewett钉板
髁钢板
1977年,Müller等学者与AO/ASIF研究组共同开发了髁钢板(condylar blade plate)。这种静态植入物显著提升了固定结构的稳定性,其后续改良极大改善了转子间骨折的治疗效果。95°髁钢板在股骨转子间骨折治疗中表现出色,其通过间接复位与内固定技术有效缩短手术时间并减少术中出血,同时促进早期康复并降低并发症发生率(图4)。
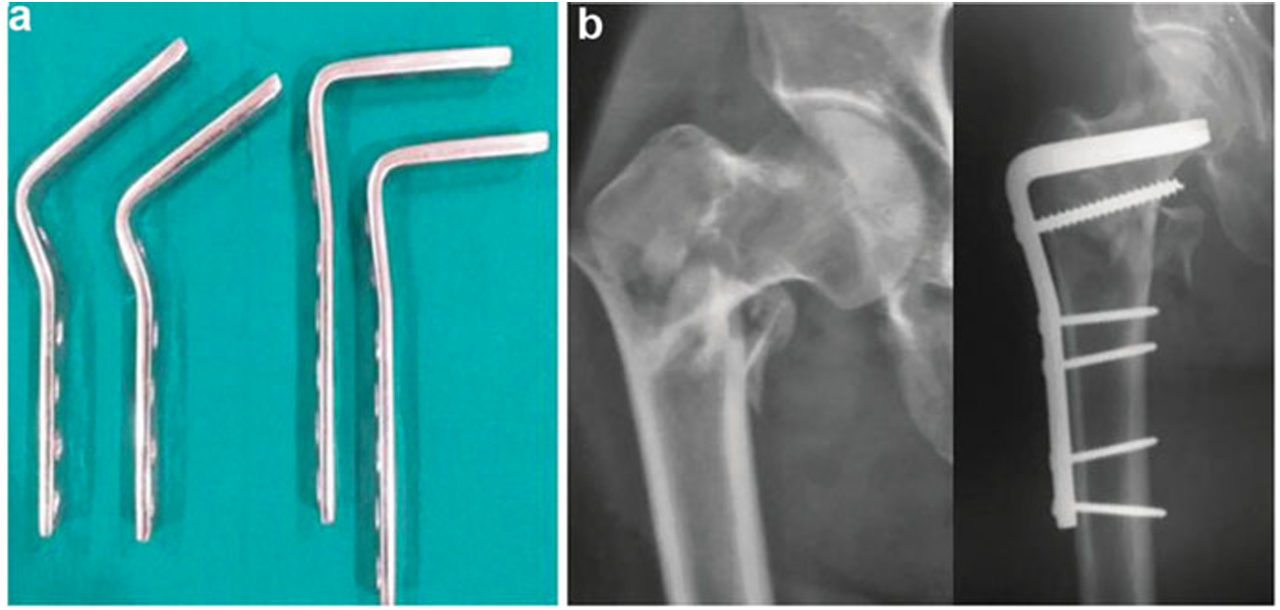
图4(a) 髁刃钢板实物;(b) 术后X线显示固定效果
缺点
角稳定外侧支撑钢板可能导致钉退出、骨折端吸收(沉降)及颈短缩。Jewett钉板常穿透股骨头(尤其老年患者)。年轻患者因钉在强韧软骨下骨中牢固固定可能导致分离,进而引发骨不连和钉疲劳断裂。
含侧板的动态髓内钉
Putti,(1942年)首次提出以螺钉替代刚性钉体的固定理念。1951年,Pohl设计出可伸缩螺钉,通过滑动机制补偿骨折端加压/吸收。此滑动髋螺钉(sliding hip screw)后经美国学者改进(Schumpelick与Jantzen,1955年),实现了颈型骨折的自动加压。改进设计的核心目标是通过增强结构旋转稳定性与控制骨折端塌陷获得次级稳定性,同时术中加压促进骨愈合(图5)。
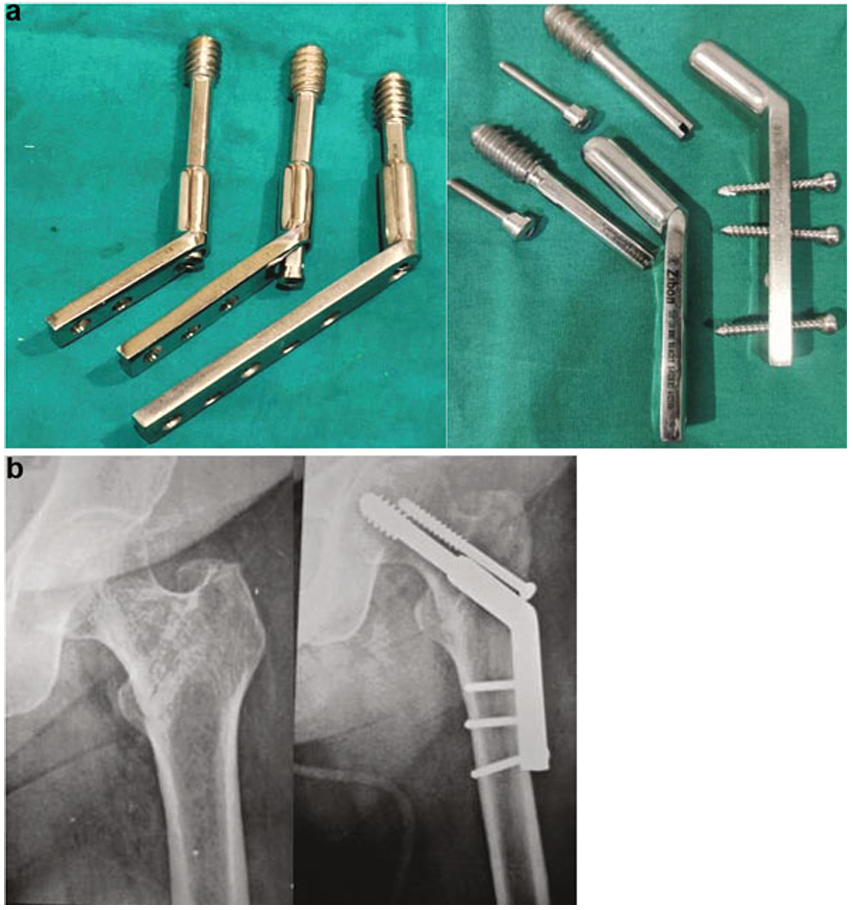
图5 动态髋螺钉(DHS):(a) 不同规格DHS系统;(b) 组件分解图示;(c) X线显示DHS固定效果
DHS作为经典植入物,近40年来始终是转子间骨折治疗的标杆技术,尤其对稳定型骨折疗效可靠,被视为金标准。但其在粉碎性不稳定骨折中表现欠佳,内固定失败率显著升高。常见缺点包括:过度骨折塌陷、钉体切出或塑性变形、侧板与股骨干分离、内植物断裂及头颈加压螺钉与侧板套筒脱离。
转子支撑钢板
该钢板可用于不稳定转子间骨折,配合DHS提供外侧支撑。通过钢板可向颈部和头部追加螺钉固定,防止动态螺钉过度滑动,从而加固外侧壁。但手术暴露时间长且出血量较大(图6)。

图6 (a) 和 (b) 动态加压螺钉联合转子支撑板
Gotfried 经皮加压钢板
Gotfried设计的经皮加压钢板(PCCP)用于微创治疗转子周围骨折,可缩短手术时间并减轻术后疼痛。不稳定骨折中切出率显著低于DHS组,但机械并发症发生率较高。
转子间骨折的髓内钉
使用髓内钉治疗股骨近端骨折旨在增强结构的生物力学性能。早期有两种方法:Gerhard Kuntscher的Y型钉和Enders弹性钉。
Kuntscher Y 型钉
中心髓内钉可减少与表面植入物相比的弯曲力矩。股骨近端骨折髓内钉的起源与G. Kuntscher和R. Maatz相关。Kuntscher于1940年设计了锥形钉(从大转子顶端置入),后改进为Y型钉(现代重建钉的前身)。1962年,Kuntscher改为先置入股骨颈横向钉,再从大转子置入髓内钉。改良Y型钉由颈部开窗钉和普通髓内钉组成,颈部钉远端为渐细U型截面。Kuntscher报告使用该技术成功治疗150余例转子周围骨折(图7、8)。
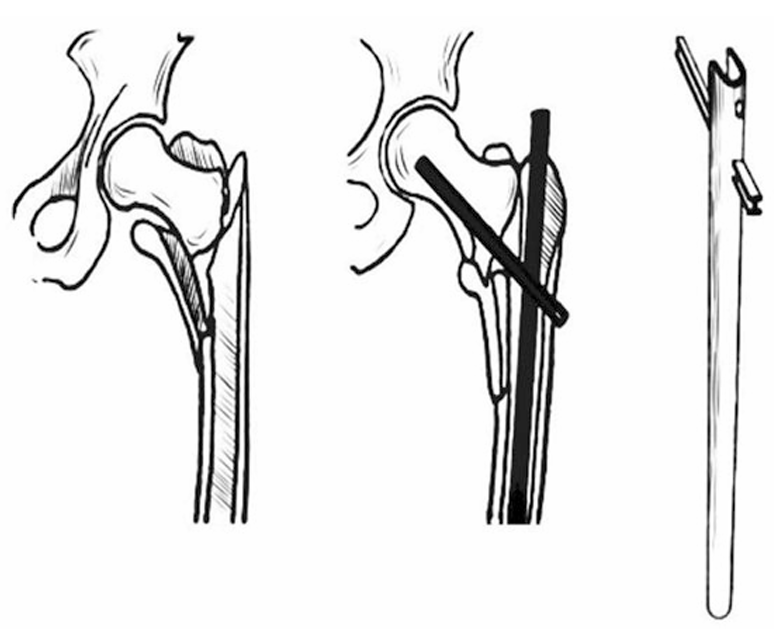
图7 Kuntscher Y 型钉用于股骨转子间骨折的示意图

图8 改良Y型钉结构示意图
Zickel 钉
Zickel(1967年)设计了一种匹配股骨髓腔形态的髓内钉,近端呈外翻和前倾弯曲。包括三部分:特殊形状髓内杆、穿过杆的改良Smith-Petersen钉(交叉钉)及锁定螺钉。通过瞄准器和导针将三翼钉以125°角置入股骨头,锁定螺栓从髓内钉近端置入。因钉的弯曲特性,左右侧钉需区分(图9)。
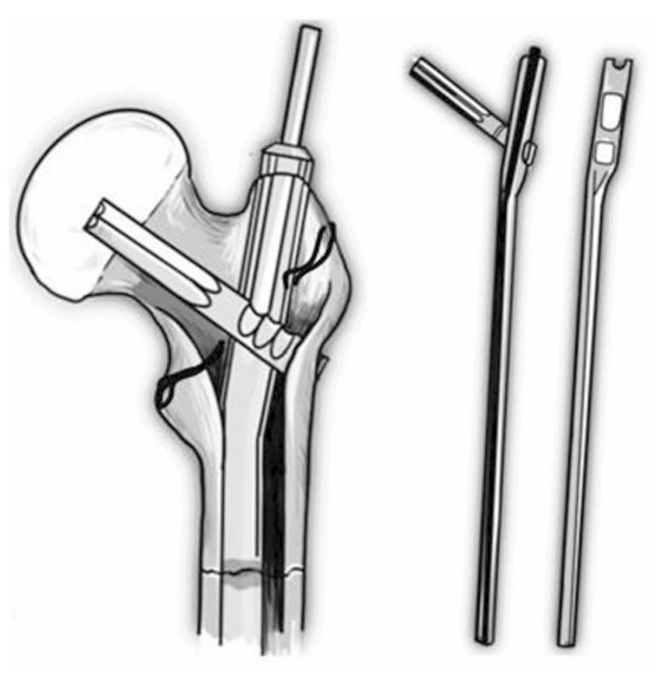
图9 Zickel钉用于转子间骨折固定的示意图
Enders 钉
髁头弹性钉束为早期负重提供了临时机械解决方案。20世纪70-80年代广泛用于转子周围和转子下骨折,但后被髓内钉取代。其优势为微创、经济且允许早期负重,但存在钉从股骨髁退出导致疼痛和滑囊炎、畸形愈合、短缩、股骨颈切出、骨劈裂及置入部位骨折等并发症(图10)。
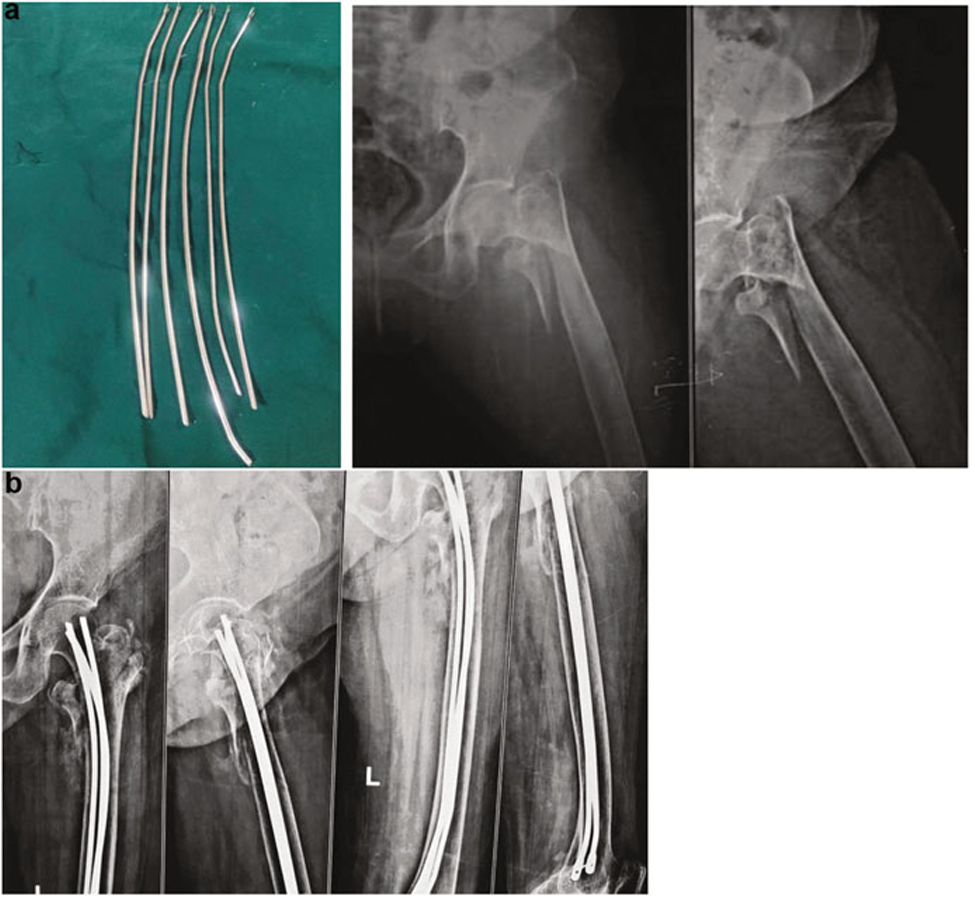
图10 (a) Enders钉实物;(b) X线显示粉碎性转子间骨折Enders钉固定
第三代髓内钉
第三代重建钉通过转子入口置入,采用单头颈加压螺钉锁定以提供加压和旋转稳定性,减少复位丢失。Gamma钉(1980年代中期设计,1988年临床应用)由Halifax的S. C. Halder医生开发,旨在解决Zickel钉的临床问题。
标准Gamma钉(SGN,1992年)用于转子下骨折、股骨干骨折及转子-骨干联合骨折。长Gamma钉(LGN,1992年)适应症相同。
转子Gamma钉(TGN,1997年)通过缩短2cm、减少外侧弯曲(10°至4°)及单一远端锁孔改进。2003年推出的Gamma 3钉将近端直径从17mm减至15.5mm,强度未受影响。其独特凹槽设计允许螺钉在钉内滑动但不可旋转(图11、12)。

图11 早期Gamma钉版本示意图

图12 转子Gamma钉结构图示与实物
股骨近端钉(PFN)
AO/ASIF于1996年推出,认为单枚拉力螺钉无法抵抗股骨近端应力且缺乏旋转稳定性。PFN长24cm,近端直径17mm(后改为15.5mm以适应亚洲人群),用于稳定和不稳定转子间骨折,分长(36-42mm)、标准(24mm)和短钉(18mm)三种(图13)。
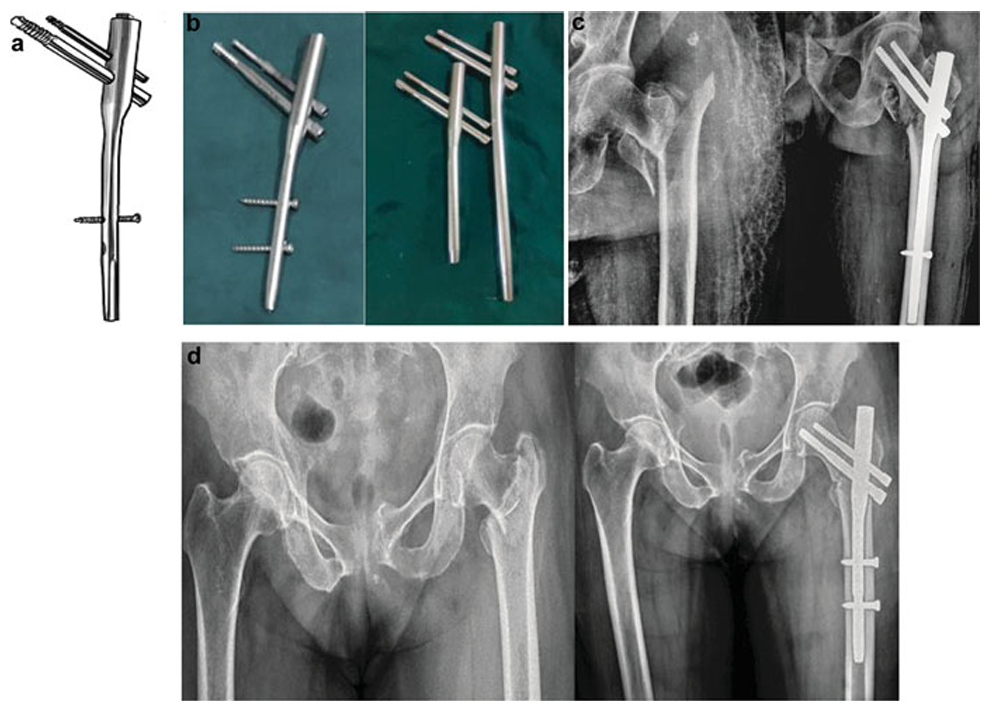
图13 (a) AO/ASIF股骨近端髓内钉示意图;(b) 亚洲型股骨近端髓内钉实物图;(c) 术前与术后X光片对比,显示标准股骨近端髓内钉(PFN)固定(24厘米长度);(d) 术前与术后X光片对比,显示短型股骨近端髓内钉(PFN)固定(18厘米长度)
其优势在于6.5mm防旋钉可提供额外旋转稳定性,远端渐细设计分散应力,降低股骨干骨折风险。但存在螺钉退出、Z效应和反向Z效应等并发症。
股骨近端防旋钉(PFNA)
AO/ASIF于2004年研发PFNA系统。该设计采用单枚刀片替代原有双螺钉结构的股骨近端髓内钉(PFN),旨在解决双螺钉装置的并发症并提高旋转稳定性。其核心设计特征在于应用单枚宽体螺旋刀片,通过大面积接触面增强固定效果。主要优势在于刀片置入过程中通过挤压而非去除骨量实现骨质的紧密压配。髓内钉尖端延续PFN的特殊塑形设计以降低应力集中。生物力学测试表明,相较于传统螺钉系统,该刀片具有显著更高的抗切出能力。远端锁定可通过单一孔道实现静力或动力锁定。但螺旋刀片技术仍存在刀片切割穿透、切出、术中刀片紧固困难等并发症缺陷。新型PFNA髓内钉通过改进Gamma螺钉原型设计,可有效避免内固定穿透髋关节(图14)。
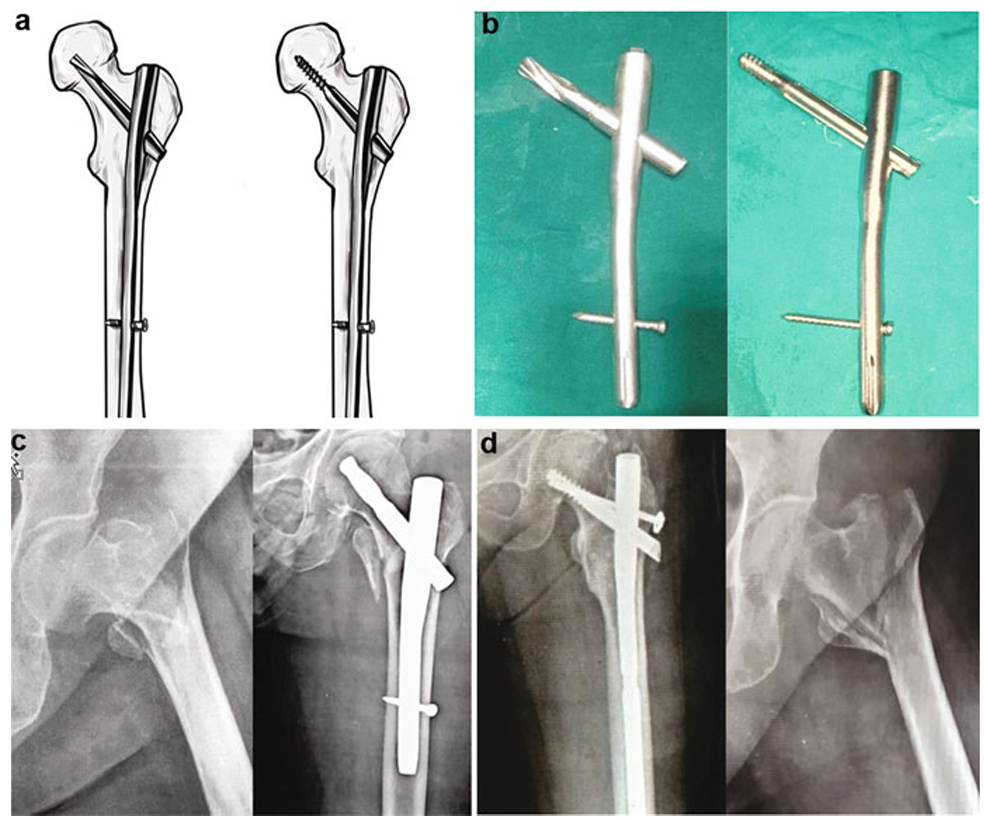
图14 (a) 带螺旋刀片与螺钉的PFNA结构示意图;(b) PFNA螺旋刀片与螺钉实物;(c) 术后X线片显示采用刀片固定的PFNA2髓内钉;(d) 术后X线片显示采用螺钉固定的PFNA2髓内钉
Intertan 钉
Smith & Nephew于2006年推出的髓内钉通过集成双螺钉实现骨折端持续加压,增强抗旋转和内翻塌陷能力。但复位不良或置入不当可能导致切出、穿透或钉断裂。解剖异常患者置钉困难可能引发术前骨折(图15)。
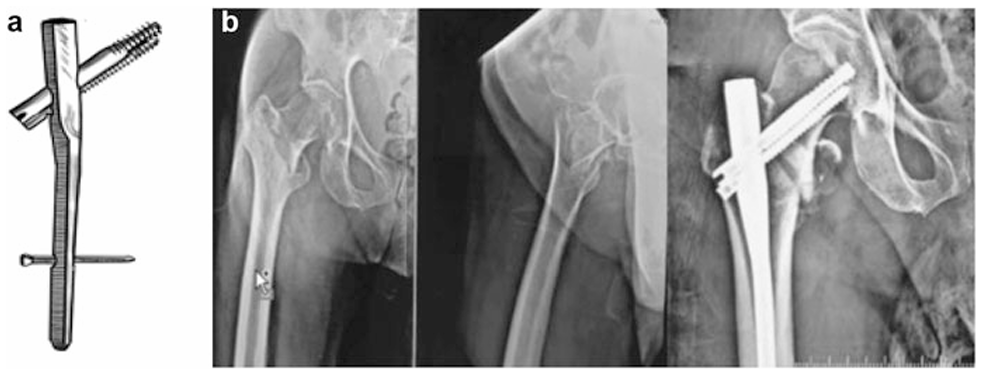
图15(a) Intertan髓内钉结构示意图;(b) X线片显示Intertan髓内钉用于固定股骨转子间骨折
股骨大转子固定(TFN)
为匹配股骨生理曲度,Zimmer设计解剖型钉(ZNN),近端曲率半径1275mm,前倾角15°,CCD角125°/130°,直径10.5mm。2015年强生公司推出类似钉,可选刀片或螺钉,并可通过刀片/螺钉注入骨水泥增强固定。钛合金材质和BUMP CUT设计提升抗疲劳性能。TFNA刀片技术通过挤压骨增强锚定,降低切出风险[32, 33](图16)。
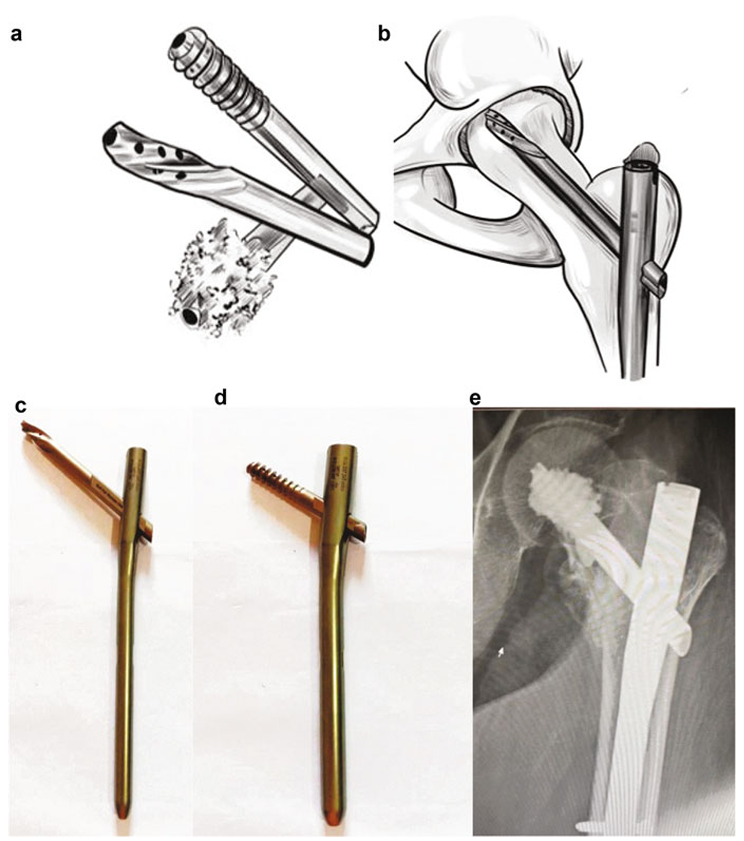
图16(a)(b) 配备骨水泥注入通道的螺旋刀片与螺钉结构示意图;(c)(d) 骨水泥注入组件的细节展示;(e) 术后X线片显示使用该装置进行骨水泥强化的固定效果
Halifax 钉
Halder医生(2013年)设计的Halifax钉通过闭合复位固定囊内外骨折。其Lag螺钉内置“三线系统”延伸至股骨头软骨下骨区,增强旋转稳定性。但缺乏长期随访数据[34](图17)。
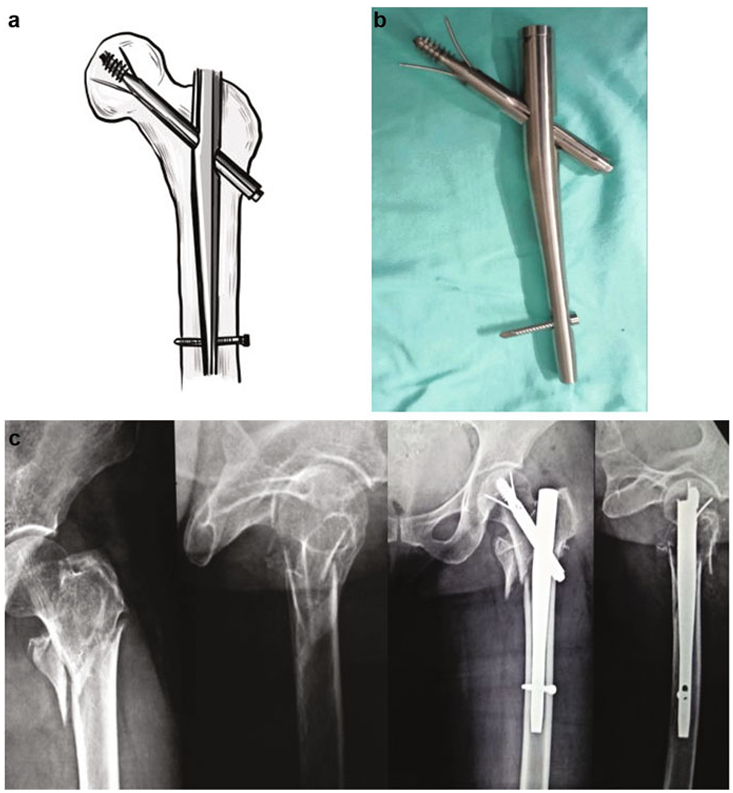
图17 (a) 和 (b) Halifax髋螺钉;(c) 显示Halifax钉固定的X光片
髋关节置换术在转子间骨折治疗中的应用
绝大多数转子间骨折通过某种形式的内固定治疗可达到愈合。然而,某些不利的骨折类型、骨质疏松及内固定物位置不佳可能导致固定失败,进而引发畸形愈合或骨不连。通过使用稳定假体置换骨折的近端骨块并重建大转子,目的是构建足够稳定的结构以实现早期负重活动(图17、图18)。目前已有多种置换方案被成功应用,包括骨水泥型与非骨水泥型(保留或置换股骨距)、短柄与长柄设计、双极半髋与全髋关节置换术,以及髋股转流术等。然而,这种针对老年患者的大型手术可能导致全身性并发症,如术中失血增多、手术时间延长、骨水泥使用相关风险、假体脱位、感染、大转子修复固定失败,以及术中或术后假体周围骨折等(图18、图19)。
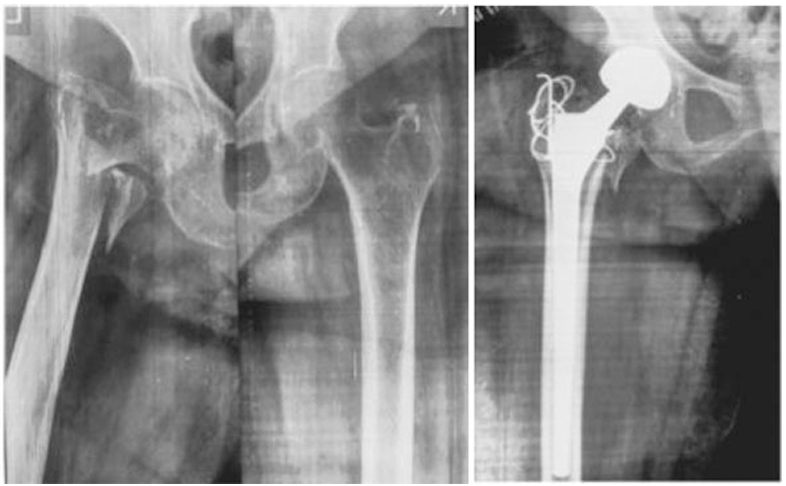
图18(a)术前及(b)术后X线片显示:针对转子间骨折实施的骨水泥型双极半髋关节成形术
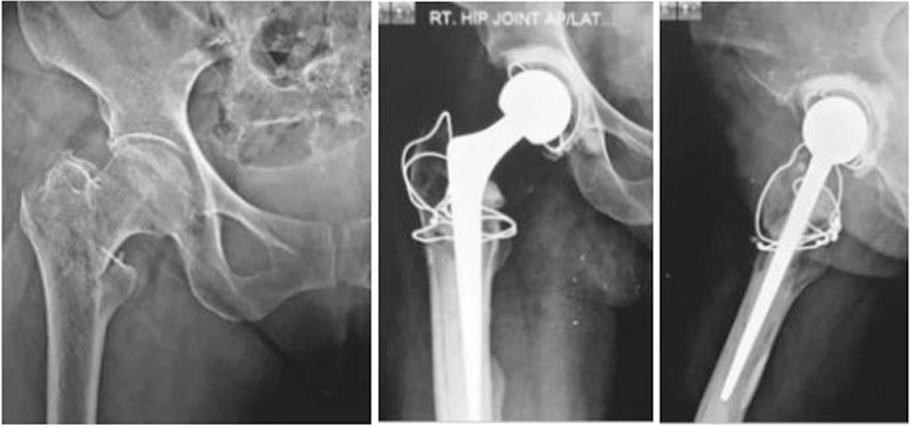
图19(a)术前及(b)术后X线片显示:针对转子间骨折实施的骨水泥型全髋关节置换术
结论
过去70年间,髓外与髓内植入物不断发展,用于治疗稳定性及不稳定性转子间骨折,但关于不稳定性骨折内固定装置的选择仍存在争议性证据。在临床实践中,难以确切证实髓外固定与髓内固定方法孰优孰劣。我们认为,二者可互为替代方案,但无论选择何种方式,常需联合辅助植入物以实现骨折的稳定固定。本章系统回顾了内固定装置的发展历程,并深入探讨了其各自的优势与局限性。
参考文献: WasudeoGadegoneandB.Shivshankar, Implantology of Intertrochanteric Fractures.