引言
自2016版《经皮冠状动脉介入治疗(PCI)指南》发布以来,我国PCI技术经历了快速普及与创新发展,现已成为冠心病治疗的核心手段。近年来,国内外大量临床研究为PCI策略与技术优化提供了坚实证据,欧美多国也相继更新指南。为契合国际前沿进展、规范临床实践,中华医学会心血管病学分会等机构近期正式发布《经皮冠状动脉介入治疗指南(2025)》。新版指南整合最新循证医学证据,细化手术适应症与技术标准,旨在进一步推动我国PCI诊疗的规范化与精准化。本文为梳理关键更新要点,以饕读者。

建立质量控制体系,确保PCI安全有效
对于开展PCI的中心,建立完善的质量控制体系至关重要。这包括介入医师的规范培训、准入与质量监督,定期分析PCI患者结局数据以评价质量,引入“心脏团队”会诊机制,以及对复杂、高危病例和严重并发症进行随机抽查和讨论。这些措施旨在提升PCI的整体水平,确保患者安全。
冠状动脉病变严重程度与PCI指征
1. 典型心绞痛与稳定性冠心病(SCAD):
-
冠状动脉造影仍是确定冠状动脉病变及其狭窄程度的金标准;
-
PCI指征包括心肌缺血症状典型的显著狭窄(非左主干>70%,左主干>50%)及不典型但严重的狭窄(非左主干≥90%);
-
对于50%~70%的中度狭窄,若无心肌缺血证据或未达到功能学/腔内影像学检查标准,则无PCI指征。
2. 功能学评估:血流储备分数(FFR)和定量血流分数是评估冠状动脉功能学的重要手段,分界值均为0.80,低于此值有PCI指征。
3. 腔内影像学检查:血管内超声(IVUS)和光学相干断层成像(OCT)在评估管腔面积和病变性质方面发挥重要作用,特定管腔面积下考虑PCI指征。
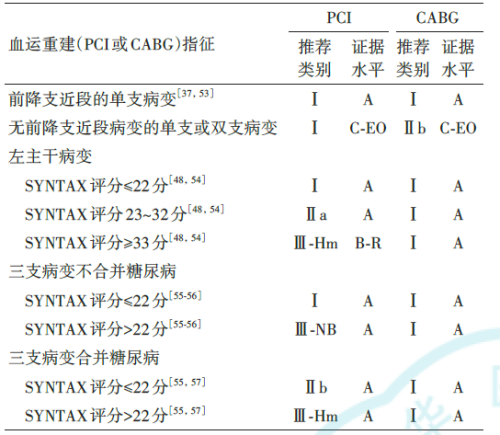
表1:稳定性冠心病患者血运重建(PCI或CABG)指征推荐意见

复杂病变与风险评估
冠状动脉病变的复杂程度直接影响PCI的风险和成功率。病变解剖特征如开口、分叉、成角、钙化等增加风险,需进行风险评估以确定血运重建策略。
常用风险评分系统:
-
SYNTAX评分:评估PCI或CABG术后≥1年风险,适用于左主干和多支病变。
-
SYNTAX Ⅱ评分:在SYNTAX基础上增加临床指标,预测远期死亡率。STS评分:评估CABG术后住院期间和30天死亡风险。
-
EuroSCORE Ⅱ评分:评估CABG术后住院期间和30天死亡风险。
-
NERS Ⅱ评分(中国):联合临床指标和解剖学特征,预测主要不良心脏事件。
表2:稳定性冠心病患者冠状动脉血运重建(PCI或CABG)策略推荐意见
冠心病不同类型的最佳介入策略汇总
1. SCAD患者
-
强化药物治疗是基础,对于有缺血症状且存在大范围心肌缺血的患者,特别是左主干合并严重狭窄或CTO病变并发心衰者,有PCI强指征;
-
腔内影像学或功能学检查指导能改善PCI预后;
-
CTO-PCI改善预后的基础是血流恢复至TIMI 3级;
-
合并复杂病变的SCAD患者,选择CABG还是PCI需根据SYNTAX评分和心脏团队会诊结果决定。
2. 非ST段抬高型急性冠脉综合征(NSTE-ACS)
-
高度怀疑AMI时,及时检测高敏肌钙蛋白以早期诊断;
-
根据GRACE评分进行危险分层,决定冠状动脉造影和血运重建时机;
表3:NSTE⁃ACS患者冠状动脉造影和血运重建策略推荐意见

3. 急性ST段抬高型心肌梗死(STEMI)
-
所有发病<12小时的STEMI患者首选直接PCI;
-
缩短院前和院内延误时间是关键,首诊于非PCI中心的患者应尽快转运;
-
发病>12小时的极高危患者也应考虑急诊PCI。
表4:STEMI患者急诊再灌注治疗和院前转运、转诊策略的推荐意见

冠心病介入治疗的7大关键技术突破
1. 动脉入路选择:经桡动脉入路已成为首选,经股动脉入路在特定情况下使用。
2. 腔内影像及功能检查:IVUS和OCT在明确病变性质、指导策略选择和优化支架置入方面发挥重要作用。FFR和定量血流分数指导的PCI能改善患者预后。
3. 冠状动脉支架置入术:新一代药物洗脱支架(DES)显著改善内皮化,降低晚期和极晚期支架内血栓风险。
4. 药物洗脱球囊扩张术:是DES支架内再狭窄的首选治疗方式,对小血管、分叉病变和高出血风险患者具有优势。
5. 经导管血栓抽吸术:不常规使用,但对于血栓负荷较重、支架内血栓等特定情况仍应使用。
6. 钙化病变预处理技术:包括旋磨术、准分子激光冠状动脉斑块消蚀术和冠状动脉血管内碎石术,根据钙化病变特点单独或联合使用。
7. 机械循环辅助:对极高危患者实施PCI时,应常规使用机械循环辅助装置如IABP和ECMO。
术前评估到术后监护:PCI并发症防治的全程管理
PCI虽技术成熟,但仍可能产生严重并发症,需警惕防范。
1. 冠状动脉相关并发症:包括急性闭塞、栓塞和无复流、破裂或穿孔、支架内血栓形成和支架脱载等,需紧急处理以确保患者安全。
2. 出血、血栓和栓塞:围术期大出血主要包括消化道和脑出血,需立即救治。预防出血的关键是术前评估出血风险并采用桡动脉入路。
3. 穿刺血管并发症:与血管硬化弹性差、损伤和压迫止血不当有关,需根据不同路径采取相应预防措施。
4. 对比剂并发症:主要包括过敏性休克和急性肾损伤(PC-AKI),需及时诊断和紧急处理。
表5:PC-AKI的预防措施的推荐意见

阿司匹林+氯吡格雷≠万能公式:PCI术后抗栓方案个体化选择
1. 抗血小板治疗
-
双联抗血小板治疗(DAPT)是PCI术后的标准抗栓治疗,包括阿司匹林和P2Y12受体拮抗剂。
-
DAPT维持时间根据患者出血和缺血风险调整,高出血风险患者需降阶治疗。
表6 PCI术后抗血小板治疗推荐意见

2. 抗凝治疗
-
ACS患者需开始抗凝治疗,PCI术中均需肝素化抗凝。
-
抗凝药物包括普通肝素、低分子肝素、磺达肝癸钠和比伐芦定。
表7 PCI围术期抗凝治疗推荐意见
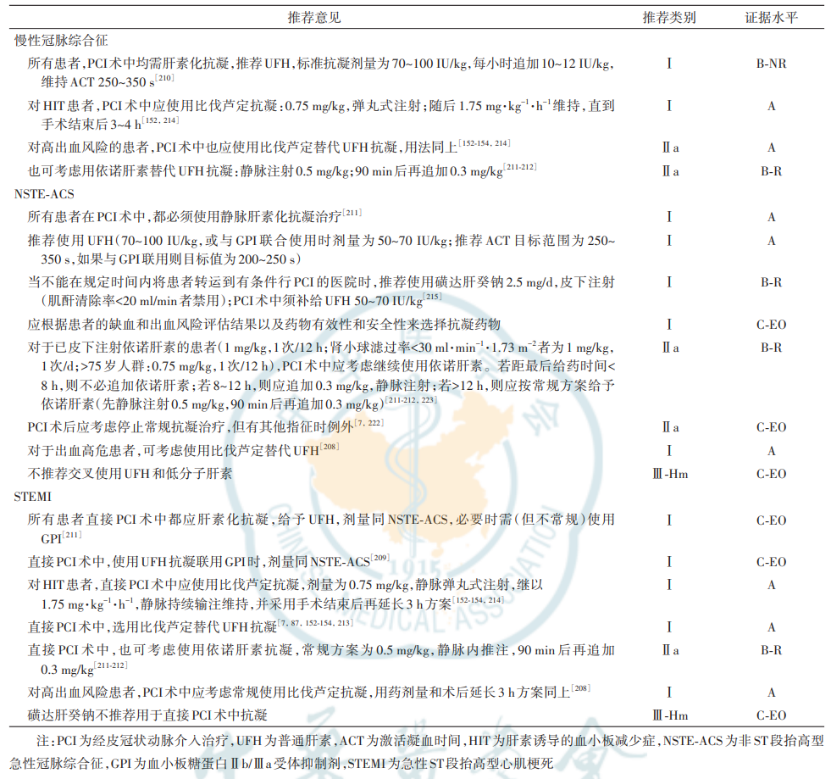
3. 特殊人群的抗栓治疗:高龄、合并糖尿病、CKD、复杂病变等特殊人群需个体化抗栓治疗策略。
PCI术后的全程药物治疗方案
1. 抗心肌缺血、无复流和再灌注损伤:PCI术后应常规给予抗心肌缺血药物,ACS患者需促进心肌再灌注,防治无复流和再灌注损伤。
2. 防治心力衰竭:对心功能降低的患者需使用利尿剂、β受体阻滞剂等药物防治心力衰竭。
3. 控制危险因素:包括降脂、降压和降糖治疗,以稳定冠状动脉病变,预防心血管事件再发。
ACS多支病变患者择期PCI时机和策略
对于多支血管病变的STEMI患者,传统急诊PCI仅处理罪犯病变,需择期处理非罪犯血管(IRA)。择期PCI时机根据患者病情稳定情况决定,推荐在患者病情恢复稳定后于出院前或出院后45天内完成。
康复治疗与术后随访
-
康复治疗:心脏康复是冠心病二级预防的重要组成部分,包括运动促进心功能恢复、纠正不良生活方式等。
-
术后随访:PCI术后患者应定期随访,完善相关检查并根据病情调整药物,确保给予指南推荐的药物治疗。
参考文献
中华医学会心血管病学分会,中华心血管病杂志编辑委员会. 经皮冠状动脉介入治疗指南(2025)[J]. 中华心血管病杂志,2025,53(07):717-745.
-END-
声明:本文为原创内容,作者<小熊>,以上仅代表作者本人观点,仅用于学习交流,版权归原作者所有。