近年来,人们将冠脉疾病预防的焦点对准了动脉粥样硬化的早期预防、监测和管理。
近日,欧洲预防心脏病协会、欧洲心脏病学会(ESC)欧洲心血管影像学协会、ESC动脉粥样硬化与血管生物学工作组及ESC心血管药物治疗工作组发表联合科学声明指出,冠脉CT血管成像(CCTA)是检测早期冠脉粥样硬化最有前景的无创影像学方法,一些现有及新兴治疗手段有助于稳定甚至逆转其进展,其中他汀的证据最广泛,尤其是大剂量他汀。
这些进展可能为心血管疾病预防开辟新路径,实现亚临床动脉粥样硬化患者的早期无创识别。该策略可进一步针对斑块本身进行靶向治疗,并通过系列斑块影像学评估监测治疗效果。在以控制危险因素为核心的现行心血管预防标准方案的基础上,这一重大进展标志着心血管诊疗迈出了关键的一步,可能会带来革命性突破,有望改善患者预后并减轻心血管疾病负担。
需要强调的是,目前尚无任何药物能完全阐明影像学改变与临床获益之间的机制关联,但已有数据表明某些疗法或可改变冠脉斑块进展的进程,最终在队列水平显现出轻度逆转趋势。
冠脉粥样硬化的影像学检查
目前,多种影像学技术理论上具备评估和监测动脉粥样硬化的能力。有创成像技术具有空间分辨率高、可重复性好的特点,而心脏CT则被视为对动脉粥样硬化进行系列影像学检查最具前景的无创工具(表1)。目前尚无普适方案,需要前瞻性数据来明确不同技术的适用场景。心脏CT和血管内超声最常被用于监测降脂药物等治疗方案延缓冠脉粥样硬化进展效果的临床试验。
表1 不同影像学检查对冠脉斑块评估的比较分析
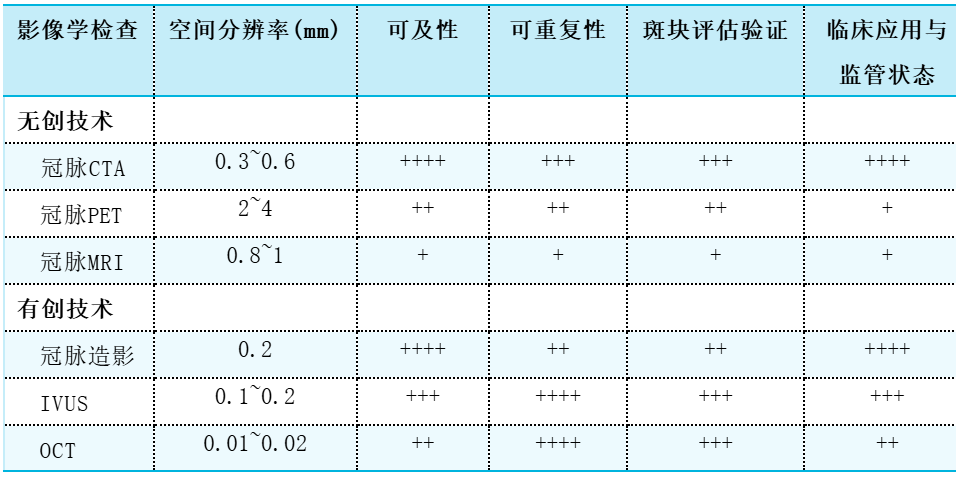
需强调的是,广泛开展冠脉粥样硬化影像学检查(特别是针对低风险人群)可能面临伦理与经济层面的挑战。在伦理层面,可能增加偶然发现进而引发不必要的有创操作;在经济层面,人群层面的筛查将导致巨额开支且成本效益不确定,可能导致医疗资源错配。在实际推行中还存在组织管理障碍,且对亚临床病变缺乏明确的管理指南。因此,当务之急是明确需要更积极诊断干预的特定患者亚组,从而使资源和干预措施能够精准服务于获益最大的人群。
冠脉粥样硬化斑块的药物治疗
斑块消退最初的定义是通过有创冠脉造影测量的冠脉管腔直径增加,而当前的定义更广泛,包括斑块体积的减小以及斑块成分的改变,特别是坏死核、脂质核心和纤维帽厚度的变化。重要的是,并非所有斑块成分都具有可逆性,钙化等成分已被证实基本不可逆转。
1、他汀
研究表明,他汀可增加动脉粥样硬化病变的纤维帽厚度、减少巨噬细胞含量、缩小脂质核心直径、增加平滑肌细胞含量与胶原沉积,从而促使斑块稳定,延缓其进展,尤其是低密度斑块和非钙化斑块。
观察性研究显示,与低密度脂蛋白胆固醇(LDL-C)水平较高者相比,LDL-C<70 mg/dl(1.8 mmol/L)者斑块进展速度明显减缓。多中心注册研究显示,他汀对非钙化斑块体积存在剂量依赖性效应:中等剂量可延缓进展,高强度治疗则可实现逆转。荟萃分析同样证实了他汀对总斑块体积和非钙化斑块体积的剂量依赖性改善作用,但钙化斑块体积会增加。
使用血管内超声的随机试验提示,与较低强度他汀治疗相比,高强度他汀治疗更能促进斑块逆转。通过光学相干断层扫描等影像学手段评估的研究表明,不同剂量的各类他汀均可增加纤维体积/纤维帽厚度以及减少坏死核、纤维脂肪及脂质斑块负荷。荟萃分析提示,冠脉斑块逆转不仅需要将LDL-C降至80 mg/dl(2.08 mmol/L)以下,还需将高密度脂蛋白胆固醇(HDL-C)升高至45 mg/dl(1.17 mmol/L)以上。
总之,目前研究证实,他汀能够以剂量依赖的方式诱导动脉粥样斑块消退,表现为非钙化斑块体积减小、钙化斑块体积增加以及总斑块体积适度减少,这些变化主要出现在高强度他汀治疗时,其效果与LDL-C降低程度呈正相关,且与LDL-C的降低严格相关。
需要指出的是,他汀除降胆固醇外,还可能通过一系列多效性作用来保护心血管,这些作用包括改善内皮功能、减轻炎症反应、稳定动脉粥样硬化斑块及预防血栓形成,但均与LDL-C水平的降低密切相关。
2、非他汀类降脂药物
在他汀治疗的基础上加用10 mg依折麦布对斑块消退的影响存在争议,需要进一步开展研究来确定依折麦布对斑块消退及其成分的影响。但近期荟萃分析发现,与他汀单药治疗相比,他汀联合依折麦布治疗可显著促进冠脉斑块消退。
前蛋白转化酶枯草溶菌素9(PCSK9)抑制剂对冠脉斑块消退作用的研究取得了令人鼓舞的数据。GLAGOV、HUYGENS、PACMAN-AMI、ARCHITECT等研究提示,依洛尤单抗、阿利西尤单抗与动脉粥样硬化斑块体积百分比、总斑块体积、斑块负荷降低有关。
值得注意的是,研究表明,PCSK9除有依赖于LDL的活性外,还在调节促炎细胞因子释放和激活血管壁炎症通路中发挥作用。相反,PCSK9抑制剂通过与凝集素样氧化低密度脂蛋白受体-1(LOX-1)相互作用,可能通过降低LDL-C水平而减轻炎症反应。
此外,研究表明,二十碳五烯酸(EPA)等Omega-3脂肪酸可改善血管内皮功能紊乱,但其对动脉粥样斑块总体积的影响尚存争议。一项名为CHERRY的血管内超声随机对照试验显示,与单用匹伐他汀相比,每日加用1800 mg EPA治疗6个月后,动脉粥样斑块体积消退更显著。但另外两项随机临床试验未发现两组存在显著差异。近期的EVAPORATE随机对照研究显示,与优化药物治疗组(使用安慰剂油)相比,EPA组观察到弱衰减斑块和纤维脂肪斑块消退更显著。
胆固醇酯转移蛋白(CETP)抑制剂(如torcetrapib)对冠脉斑块消退的影响评估结果不佳。针对冠心病患者的ILLUSTRATE研究显示,与他汀单药治疗相比,torcetrapib+阿托伐他汀未能显著改善冠脉粥样硬化。有研究发现,输注高密度脂蛋白(MDOC-216)治疗6周对动脉粥样硬化并无改善作用。
需注意的是,并非所有具有降脂效果的药物都被证明能直接作用于动脉粥样硬化。主要作用并非调脂的药物可能对血脂水平及动脉粥样硬化产生间接影响。总体而言,关于非他汀类降脂药物的数据尚无定论,它们对斑块体积绝对变化的影响有限,需通过专门针对特定患者群体设计的斑块消退评估试验来获取更多证据。
3、抗炎治疗
研究表明,低度慢性炎症活动在动脉粥样硬化进展中发挥关键作用,抗炎治疗已成为预防动脉粥样硬化进展、在传统降脂药物基础上进一步降低心血管风险的有效手段。秋水仙碱是该领域研究最充分的抗炎药物之一,已被国际指南推荐用于二级预防。
有研究显示,接受生物制剂有效治疗的中重度银屑病患者,在平均13个月随访期内冠脉粥样硬化进展有所减缓,这为抗炎药物对冠脉粥样硬化的作用提供了佐证。
但必须强调的是,迄今所有抗炎药物仅显示与较小的斑块体积绝对消退相关。采用FDG-PET/CT的研究提示,抗炎药物能有效降低斑块内部的炎症程度,尤其是具有高风险特性的斑块。
在动物研究中,抗Gal-2纳米抗体的治疗被证实可缩小斑块体积、延缓斑块进展,并使斑块巨噬细胞向抗炎表型转化。目前多项研究正在开展,旨在探究不同抗炎药物通过作用于特定分子靶点(如白三烯受体拮抗剂孟鲁司特、二氢叶酸还原酶抑制剂甲氨蝶呤通过LDL样纳米颗粒递送系统、IL-6受体阻断单克隆抗体sarilumab)对动脉粥样硬化进展/消退的影响。
4、降压治疗
降压治疗通过控制血压改善心血管结局,但关于其直接作用于冠脉粥样硬化的研究数据有限,目前尚无明确数据支持其在控制高血压之外对动脉粥样硬化有额外益处。
5、降糖治疗
尽管既往研究表明部分降糖药(如吡格列酮)可能对斑块内炎症活动有影响,但总体上降糖药物对冠脉粥样硬化的作用较为有限,主要集中于延缓斑块进展。目前多项关于GLP-1受体激动剂、SGLT2抑制剂等新型降糖药物的研究正在进行,预计将为这些药物对动脉粥样硬化的直接作用提供更有价值的证据。
检测和控制传统危险因素,仍是心血管疾病一级预防基石
声明指出,在更强的斑块成像技术支持下,以动脉粥样硬化为靶向的治疗方案的出现,可能会显著改变慢性冠脉综合征的管理以及临床和研究领域的心血管预防项目。早期发现动脉粥样硬化并采用靶向药物及早干预,在未来数年内或将成为临床现实,但需强调的是,关于斑块进展与消退的确切病理生理学模型目前仍属空白。
此外,早期识别和监测动脉粥样硬化不应替代对传统危险因素的检测与控制,后者仍是心血管疾病一级预防的基石。现行心血管疾病一级预防临床指南指出,在特定患者亚群中早期识别冠脉粥样硬化可能具有重要作用,可促进风险再分层和治疗方案优化。
需要强调的是,影像学替代指标显示未对动脉粥样硬化产生效果,并不意味着特定药物对临床结局没有影响,反之亦然。
未来的随机临床试验需要回答三个关键问题:(1)哪些患者即使在一级预防阶段也值得进行无创冠脉粥样硬化解剖评估(如心脏CT)?(2)冠脉粥样硬化解剖评估如何实现患者风险再分层?如何根据斑块检测结果制定个体化治疗强度?该方法为何优于危险因素干预标准?(3)哪些药物能最有效诱导动脉粥样硬化逆转或改变其自然病程?影像学如何协助评估在强化降脂的基础上促进斑块消退的新疗法?
来源:
[1]Therapies leading to coronary atherosclerosis plaque regression: a scientific statement of the European Association of Preventive Cardiology, the European Association of Cardiovascular Imaging of the ESC, the ESC Working Group on Atherosclerosis and Vascular Biology, and the ESC Working Group on Cardiovascular Pharmacotherapy Part 1: Atherosclerosis Pathophysiology and Imaging Evaluation. Eur J Prev Cardiol, 06 November 2025
[2]Therapies leading to coronary atherosclerosis plaque regression: a scientific statement of the European Association of Preventive Cardiology, the European Association of Cardiovascular Imaging of the ESC, the ESC Working Group on Atherosclerosis and Vascular Biology, and the ESC Working Group on Cardiovascular Pharmacotherapy Part 2—drugs’ specific effect on atherosclerosis. Eur J Prev Cardiol, 06 November 2025
-END-
声明:本文转载于<中国循环杂志>,以上仅代表作者本人观点,仅用于学习交流,版权归原作者所有。













