肥厚型心肌病(HCM)的治疗,正在经历一场深刻的变革。过去几十年,临床可用的药物主要是β受体拮抗剂、非二氢吡啶类钙通道阻滞剂(NDHP-CCBs)和丙吡胺——这些药物仅能对症处理,无法直接干预疾病的分子机制。心肌肌球蛋白抑制剂(CMIs)的出现,首次提供了针对病因的治疗选择。
玛伐凯泰(mavacamten)、阿夫凯泰(aficamten)分别于2024年4月、2025年12月在中国获批上市,标志着我国HCM治疗正式进入肌球蛋白抑制剂时代。本文基于最新发布的《心肌肌球蛋白抑制剂药物治疗专家共识》,梳理六大关键问题,以帮助心内科医生快速掌握这类药物的正确应用。
一、适应证:哪些患者该用,哪些不该用?
1.目前,玛伐凯泰和阿夫凯泰在国内获批的适应证均为纽约心脏病学会(NYHA)心功能分级Ⅱ~Ⅲ级的梗阻性肥厚型心肌病(oHCM)成年患者,用以改善运动能力和症状。
2.对于非梗阻性肥厚型心肌病(nHCM),两种药物需区别对待:
(1)玛伐凯泰:不推荐用于nHCM的常规治疗。Ⅲ期ODYSSEY-HCM研究显示,玛伐凯泰在主要终点(峰值氧耗及堪萨斯城心肌病问卷临床总评分)上未显著优于安慰剂,且左心室射血分数(LVEF)下降及停药事件更常见。
(2)阿夫凯泰:对于接受常规药物治疗后仍有症状(NYHA Ⅱ~Ⅲ级)、LVEF保留且N-末端B型利钠肽原(NT-proBNP)升高的成年nHCM患者,可在有经验的医疗机构、充分评估获益-风险后个体化使用。REDWOOD-HCM Cohort 4和FOREST-HCM 36周分析均显示可改善NYHA分级、症状及心脏生物标志物水平。
3.以下3种临床场景也值得关注:
(1)合并心房颤动(房颤) :既往或当前存在房颤不构成使用禁忌。一项纳入6项随机对照试验(RCT)的系统评价/meta分析显示,CMIs未增加房颤发生风险(相对危险度=1.06,95%可信区间0.55~2.06,P=0.77)。
(2)室间隔减容治疗(SRT)后仍有症状或残余梗阻:可考虑使用玛伐凯泰。一项真实世界研究显示,SRT后仍有残余动态左心室流出道压力阶差(LVOTG)的患者,玛伐凯泰治疗后3、6、12个月静息及Valsalva动作(瓦尔萨尔瓦动作)诱发的LVOTG均显著下降。
(3)符合SRT指征但希望推迟或避免手术:优先考虑CMIs。VALOR-HCM研究显示,玛伐凯泰治疗16周后,仍符合SRT指征的患者比例从76.8%降至17.9%;SEQUOIA-HCM研究中,阿夫凯泰治疗24周后,88%的患者不再符合SRT指征。
二、剂量滴定与超声心动图监测:安全用药的生命线
CMIs最主要的安全性风险是过度抑制心肌收缩力导致LVEF下降。因此,剂量滴定必须与超声心动图监测深度绑定,不可仅凭临床症状调整剂量。
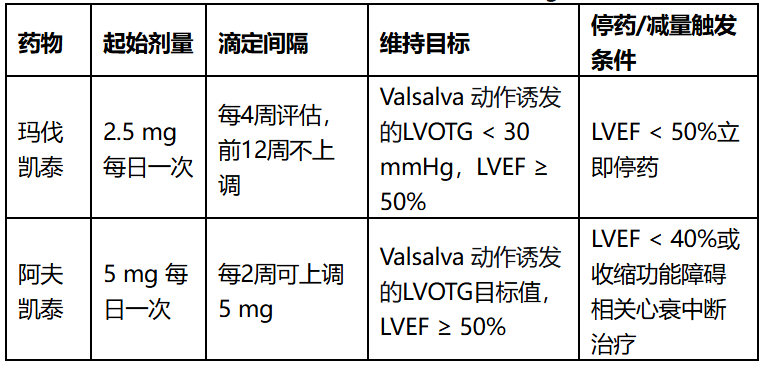
1.玛伐凯泰(半衰期6~9天,CYP2C19正常代谢者)
起始条件:LVEF ≥ 55%
起始剂量:2.5 mg 每日一次
滴定规则:前12周不建议上调剂量,每4周复查超声心动图。12周后根据LVEF和Valsalva动作诱发的LVOTG分层决定是否逐阶上调(2.5→5→10→15 mg),每次调药后4周内复查超声。
中国人群特点:中国人群CYP2C19慢代谢者比例约15%~18%,且体质量相对较低,EXPLORER-CN研究采用2.5 mg起始,双盲阶段未观察到LVEF<50%或心力衰竭事件。
2.阿夫凯泰(半衰期约75~85小时,约2周达稳态)
起始条件:不建议LVEF ≤ 55%的患者起始或上调剂量
起始剂量:5 mg 每日一次
滴定规则:可按每2周1次频率上调剂量,每次递增5 mg,最大推荐剂量20 mg每日一次。每次调药后2周复查超声。
三、停药与再启动策略:LVEF下降后处理流程
LVEF下降是CMIs最值得警惕的不良事件,但多数为可逆性。临床需掌握标准化的停药和重启流程。
1.玛伐凯泰:治疗期间任何一次随访发现LVEF < 50%,或出现心力衰竭症状或临床症状恶化,立即中断治疗。中断后约4周复查超声;若LVEF恢复至≥50%,可按降低一级剂量重新启动。对于中断前剂量为2.5 mg每日一次且因LVEF<50%已发生连续两次暂时中断者,建议终止治疗。
2.阿夫凯泰:当40% ≤ LVEF < 50%时:建议减量5 mg;若当前已为5 mg,则中断治疗7天;当LVEF < 40%或出现因收缩功能障碍导致的心力衰竭症状或临床状态恶化时:中断给药(至少7天);治疗中断后,待LVEF ≥ 55%,可按5 mg重新起始并再次进行剂量滴定。
四、药物相互作用:联用不当可致心力衰竭
CMIs的代谢通路涉及多个CYP酶系,联用不当可导致暴露量剧增(心力衰竭风险)或剧降(疗效丧失)。
1.玛伐凯泰:主要经CYP2C19(约74%)和CYP3A4(约18%)清除。
绝对禁忌联用:强效CYP2C19诱导剂(利福平、卡马西平、苯妥英等)、强效CYP3A4诱导剂、强效CYP2C19抑制剂(氟康唑、氟伏沙明等)、强效CYP3A4抑制剂(克拉霉素、伊曲康唑、酮康唑、利托那韦等)。
中效CYP2C19抑制剂(氟西汀、奥美拉唑40 mg每日一次等):禁止联合使用,或玛伐凯泰下调1个剂量。
2.阿夫凯泰:多通路代谢(CYP2C9约50%、CYP3A4约26%、CYP2D6约21%、CYP2C19约3%),整体可控性更强,但仍需警惕:
氟康唑:联用超过3天可使阿夫凯泰药时曲线下面积(AUC)上升278%,禁止联用超过3天。
氟伏沙明或伏立康唑:联用阿夫凯泰AUC上升约94%,需降低剂量或调整起始方案。
利福平:联用阿夫凯泰AUC下降79%,禁止合用。
五、不良反应识别与处置:重点监测LVEF
CMIs的核心安全性风险来自负性肌力效应。若患者出现新发或加重的呼吸困难、胸痛、乏力、心悸、下肢水肿或NT-proBNP升高,应立即评估临床状态并行超声心动图复查LVEF,按上述停药或减量阈值及时处理。
其他需警惕的临床场景:
合并重度感染、未控制房颤或快速性心律失常、大型心脏手术(围手术期):需加强随访监测,病情未稳定前避免上调剂量。
出现房颤或头晕等症状:优先处理诱因与节律或心率控制,同时复核血压与心律并评估LVEF。
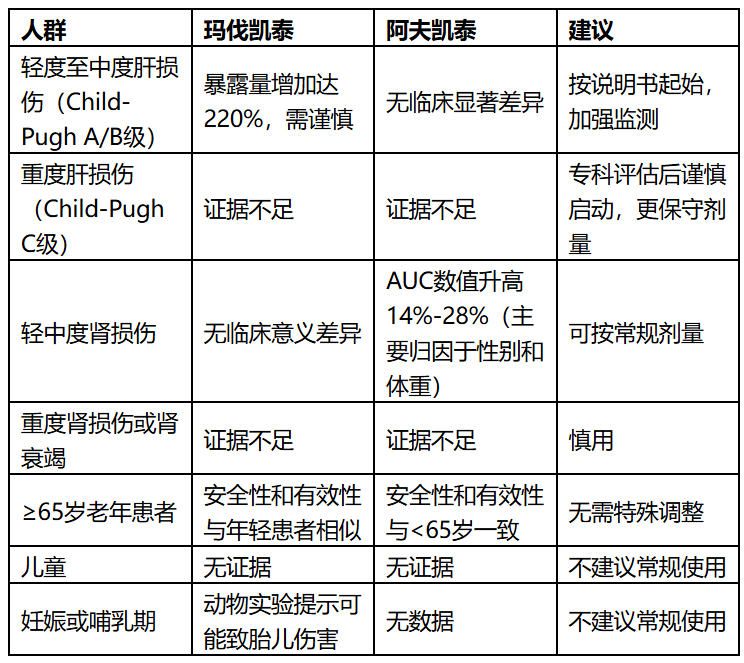
六、特殊人群用药:证据不足者慎用
总结
心肌肌球蛋白抑制剂正在改变肥厚型心肌病的治疗策略。临床医生需掌握以下要点:
1.适应证:目前主要用于oHCM(NYHA Ⅱ~Ⅲ级),nHCM中玛伐凯泰不推荐、阿夫凯泰需个体化审慎使用。
2.安全底线:LVEF是监测核心,起始前LVEF需≥55%(玛伐凯泰)或不建议LVEF≤55%者起始(阿夫凯泰)。
3.滴定节奏:玛伐凯泰滴定较慢(前12周不调整),阿夫凯泰滴定较快(每2周可调整),但均需超声心动图指导。
4.停药重启:LVEF<50%是玛伐凯泰的停药红线;阿夫凯泰分层更细,但逻辑一致——LVEF恢复后再以较低剂量重启。
5.药物相互作用:玛伐凯泰禁忌联用众多,开药前需核查患者合并用药;阿夫凯泰相对友好,但氟康唑、氟伏沙明、利福平需重点关注。
掌握上述要点,有助于临床更加规范、安全地应用CMIs。
-END-
声明:本文为原创文章,作者<常怡勇>,以上仅代表作者本人观点,仅用于学习交流,版权归原作者所有。













