
1、实用性
(1)清楚记录P波和QRS波群,准确测量PR间期、P与QRS关系。
(2)不仅可做出诊断,并可依据程度分为三度两型,有助病情分析。
(3)希氏束电图能准确定位,但属于有创检查,限制了临床广泛应用。它不仅没有改变心电图的重要性,反而促进了临床心电图的发展。
2、局限性
(1)AVB诊断标准需要进一步完善
P与QRS的传导关系:不仅取决于不应期,还受到PP间期、逸搏间期和不应期生理变化的影响。现有的诊断标准没有考虑PP间期和逸搏间期对诊断的影响。
心电图分析中应注意下列问题:
①不应期明显延长,但如仍小于PP间期,不能做出诊断(图1-A);
②逸搏间期小于2倍PP间期可造成组织程度加重的假象(图1-BC);
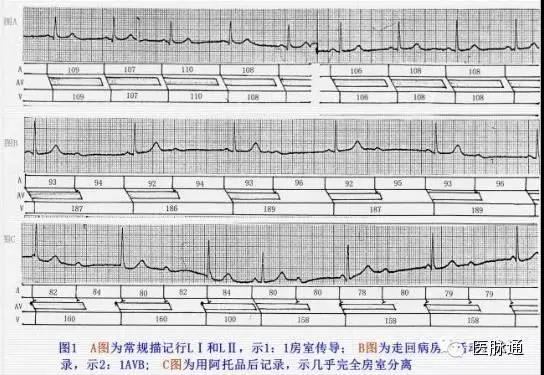
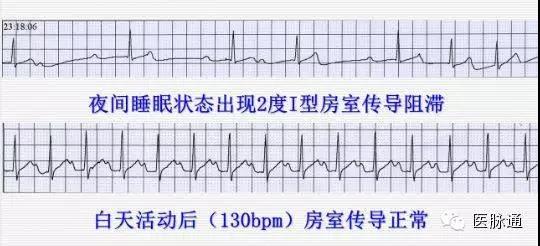
③睡眠中心率40-50bpm时出现II度I型AVB,白天活动时心率达140bpm以上,房室传导正常,与自主神经功能影响有关(图2)。
(2)对阻滞区不能做出准确定位
房室阻滞的预后和治疗不仅取决于阻滞程度,更重要的是阻滞部位。如发生在双束支水平的I度AVB,肯定有器质性病变,同时易发展成II度和III度AVB。从预后和治疗角度,阻滞部位比阻滞程度更重要。
(3)有些心律失常中AVB尚无诊断标准
例如,心房颤动中如何诊断房室阻滞;预激综合征的患者如何分析正路的房室阻滞。这些问题都有待于进一步解决。
PR间期延长是I度AVB的基本心电图表现,但是PR间期正常不能排除I度AVB,PR间期延长也不都是I度AVB。那么,PR间期能延长到何等程度?T波(或R波)前的P波能否下传心室?PR间期延长是否需要治疗?这是临床中常见的问题。
1、PR间期正常的I度AVB
房内、希氏束及希氏束下的I度AVB:当传到时间轻度延长时,PR间期可在正常范围。
个体差异影响:如原PR间期为0.13s,PR间期延长0.05s,此时PR间期仅0.18s,却已有I度AVB。
2、PR间期延长不都是I度AVB
必需排除:①干扰引起的生理性I度AVB,如房速;②隐匿性早搏引起的伪I度AVB(图3);③房室结双径路中的蝉联现象引起的假I度AVB(图4)。
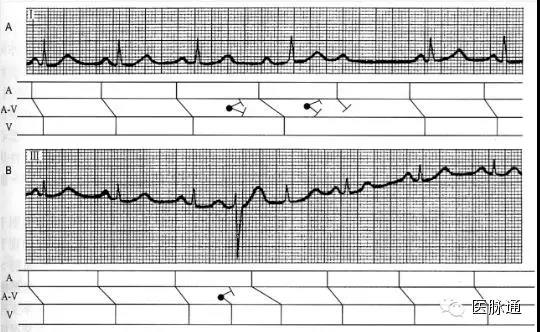
图3 隐匿性交界区早搏可酷似房室传导阻滞
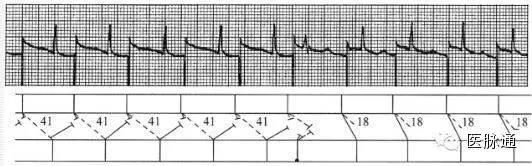
图4 房室结双径路中,快径路被逆行隐匿除极,持续经慢径路下传
3、PR间期延长的程度和意义
通常延长程度在0.21-0.35s,偶尔达到1.0s。显著延长(>0.04s):常提示阻滞部位在房室结;P波可重合在T波、ST段甚至R波前,容易误认;可影响心功能。
4、发生在R波前的P波能否越过R波下传心室?
(1)正确理解“房室交界区有效不应期(ERP)相当于P波顶峰到T波顶峰”
“房室交界区有效不应期(ERP)相当于P波顶峰到T波顶峰”只代表正常时ERP上限(相当于PR上限0.20s),有助于房早未下传的临床意义分析;决不能误认为发生在T波顶峰前的P波均不能下传心室。
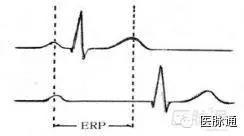
(2)PR间期延长时不能依赖P波与T波及R波的位置关系判定P波能否下传心室
PR间期延长,相当于QRS-T后移。PR间期延长大于交界区ERP时,R波后移到ERP之外,在R波前存有可激间期,次期出现的P波可越过R波下传心室。
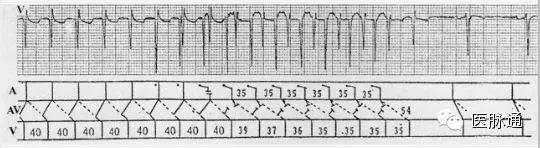
图5 示AVNRT,RR为400ms,用S1S1为350ms心房起搏,发生越过R波的房室传导
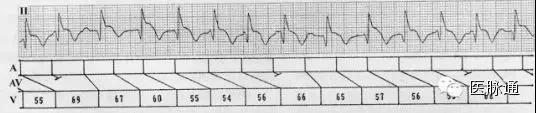
图6 急性下壁心肌梗死,II度I型AVB。在PR间期明显延长时,P7、P8、P14均越过R波下传心室。RR间期不等,有助排除交界区逸搏心律。
5、PR间期延长是否需要治疗?
这取决于PR间期延长的程度和对心功能的影响。PR间期<0.35s,对心功能无明显影响;PR间期持续、过度延长(>0.35s),可引起PR间期过度延长综合征,引起二尖瓣返流及心功能不全,这时需要对PR间期过度延长给予治疗。
1、电生理机制
I型:相对不应期和有效不应期均延长,在相对不应期呈递减传导
II型:有效不应期显著延长,呈现“全或无”的传导
2、心电图表现
I型:下传的PR间期不固定,连续下传PR逐次延长至脱漏,不完全房室分离,PR与RP呈反比关系
II型:下传的PR间期固定
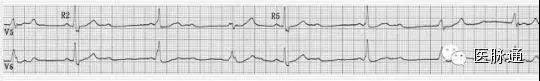
图7 不完全房室分离,R2和R5为心室夺获,PR间期相同(RP不同)
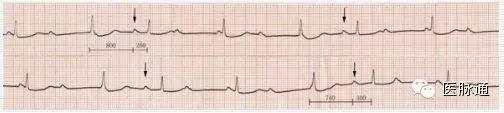
图8 5:1房室阻滞,下传PR间期不固定,PR与RP呈反比关系
3、阻滞部位
I型:多位于房室结(70%-75%)
II型:几乎均位于希-浦系内(BB 80%,HB 20%)
4、预后和治疗
I型:预后较好
II型:易发展成III度AVB,常需要起搏治疗。
5、鉴别诊断难点(2:1、3:1及高度房室阻滞)
下列几点有助于识别:(1)过去是否记录到过文氏周期;(2)动态心电图是否有文氏周期,夺获心搏PR间期是否相同(图9);(3)静脉注射阿托品阻滞程度——减轻支持I型,加重支持II型;(4)临床:洋地黄中毒或下壁心肌梗死患者多见I型。
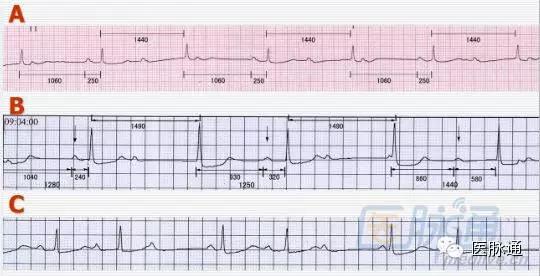
图9 A:常规心电图示3:1房室阻滞(逸搏间期<2倍PP间期),PR固定;B:3:1房室阻滞PR不固定(与RP反比);C:房室3:2传导
房室分离是III度房室传导阻滞的基本心电图表现,但房室分离不等于III度房室传导阻滞。房室分离按照产生原因可分为以下三种情况:
1、干扰性房室分离
干扰性房室分离是由于心室提早激动,使本能下传的P波因遇提早激动产生的生理不应期而不能下传。心电图特点:房室分离,室率>房率。
2、干扰+阻滞性房室分离
(1)室率>房率符合干扰性房室分离,应寻找阻滞的证据,包括:T波结束后的P波仍不能下传心室(图10);T波结束后下传的PR间期延长(图11);房室分离前、后心电图有I度或II度AVB表现。
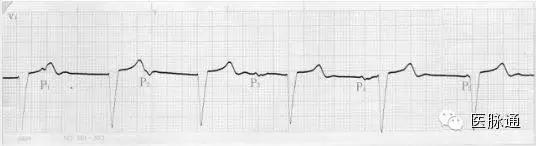
图10 室率>房率符合干扰性房室分离,但P3、P4远离T波却不能下传,示并存阻滞
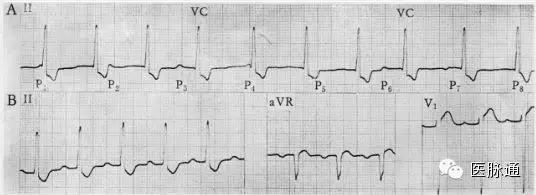
图11 A:不完全房室分离,室率(77bpm)>房率(60bpm),P3、P6在T波结束后下传心室,PR间期延长(0.24和0.28);B:窦率加快时房室分离消失,出现I度AVB,PR间期0.24s。
(2)房率>室率,应识别干扰的可能,例如:逸搏间期<2倍PP间期(存在干扰可能);房室分离前后有2:1 AVB(病情无变化),为II度AVB并干扰(图12)。
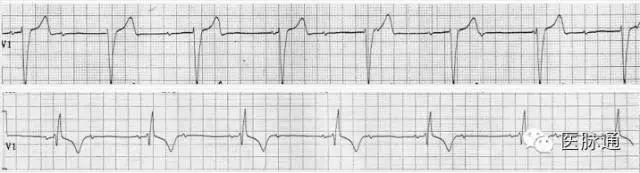
图12 A:示完全房室分离,房率(73bpm)>室率(44bpm),心室为室性逸搏心律,酷似III度AVB,但逸搏周期<2倍PP间期;B:同日描记示2:1 AVB,证实A图为2:1 AVB伴干饶导致完全房室分离。
3、III度房室传导阻滞
III度AVB指房室传导系统某部位有效不应期极度延长(大于逸搏周期),产生完全房室分离:房率>室率,心室必需为缓慢的逸搏心律。
III度AVB有严格的条件:(1)逸搏心律需<45 bpm;(2)逸搏周期≥2倍PP间期(有助于排除II度AVB);(3)并要求房率<135 bpm(以排除生理不应期影响)。
房室阻滞部位比组织程度更重要,房室阻滞定位目前依靠心内电图,是否能通过体表心电图定位呢?
下图是常规12导联心电图,示:2:1 AVB+RBBB,阻滞部位如何判断呢(LBBB or AVN?)?
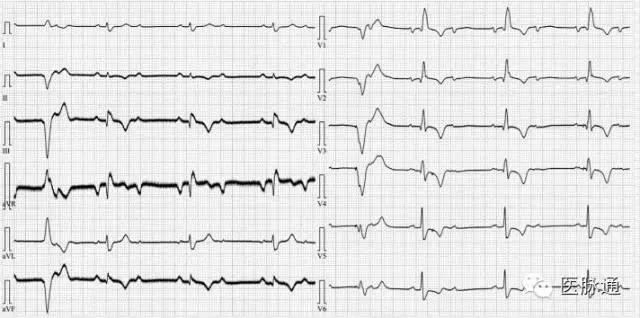
下面是一种新心电图。
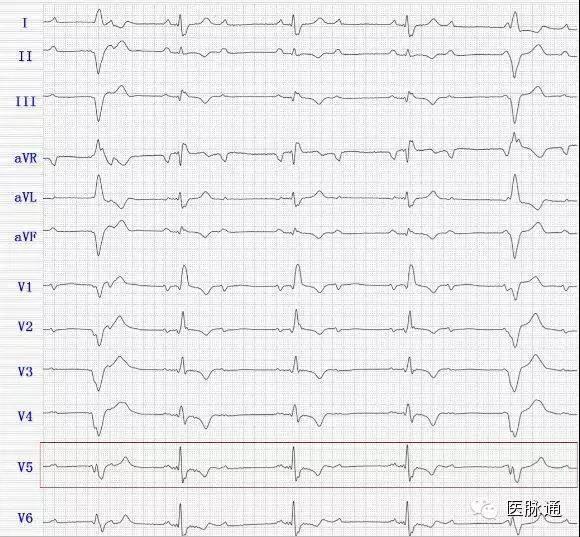
加大增益描记如下图所示。
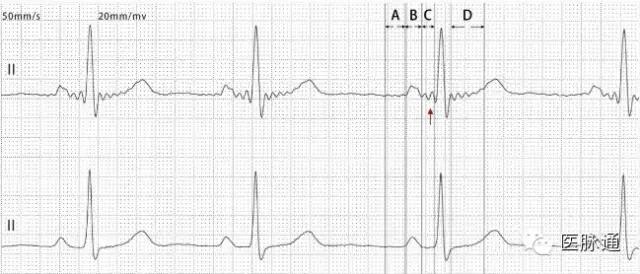
V5导联P波下传的QRS:前均有2个小波(红色箭头);起源心室QRS:前均无小波(黑色箭头);阻滞的P波:后均无小波(蓝色箭头)——提示阻滞部位在房室结。
对100例正常人新心电图进行记录分析,发现:在记录到P、QRS、T波同时,在P前(A)、P中(B)PR段(C)和ST段、T波升支(D)上可记录到更微小的心电波。目前研究正在进行中,房室阻滞心电图定位的初露曙光。
说明
来源:医脉通













