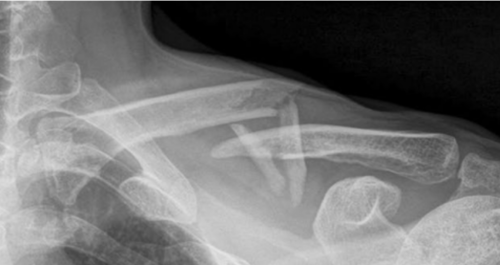
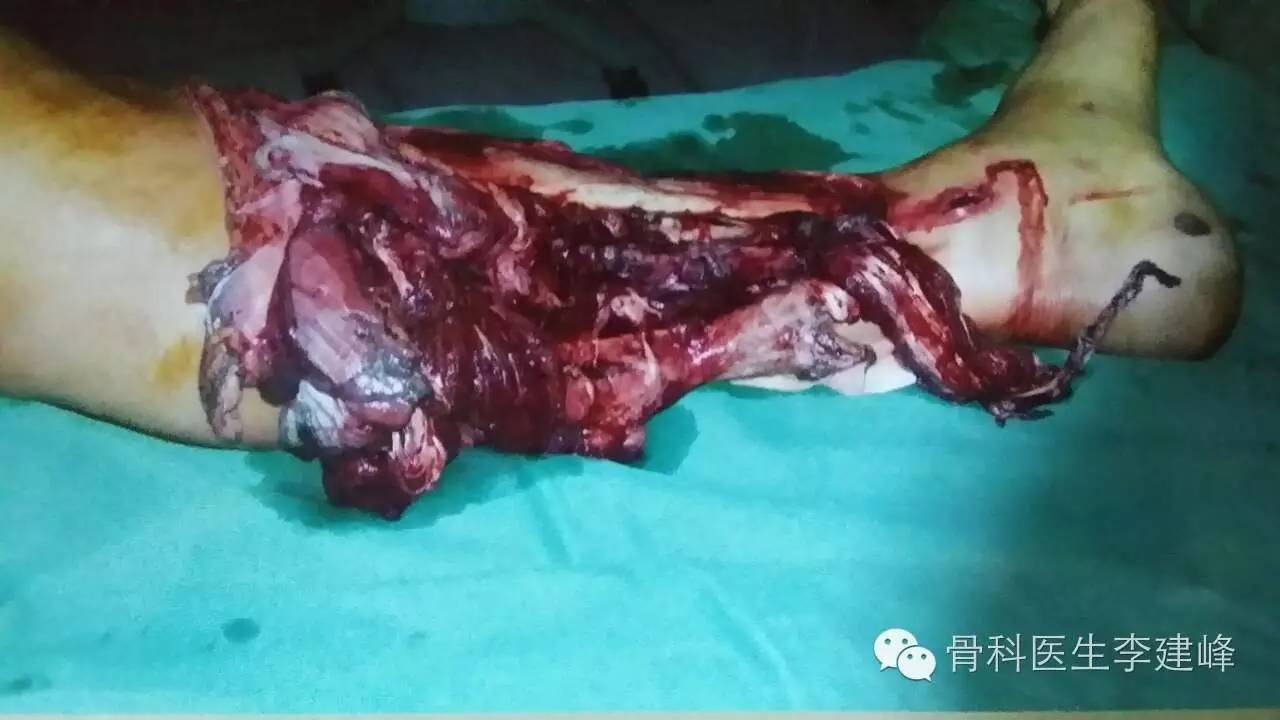
严重创伤时保肢还是截肢往往取决于手术医生的临床经验和对伤情的判断。常可能发生2种错误判断:一是对伤情评估不足,应该截肢者未早期截肢,致使延期截肢,增加了感染机会,甚至导致患者死亡;二是对伤情估计过重,不该截肢者反而截肢了,造成患者终生残疾。随着内、外固定方法和以显微外科为基础的创面修复与肢体功能重建技术的发展,大多数创伤肢体可通过重建血液循环得以存活,但其最终结果却未必令人满意。
主要原因有:
①损伤肢体常因创面感染及骨折不愈合等原因最终导致延迟性截肢,重者甚至导致患者死亡。
②治疗严重肢体创伤的最终目的应是保存或重建有功能的肢体,而经过多次手术保留下来的肢体却常常并不具备起码的运动和或感觉功能,此保肢毫无意义。
③盲目地强调保肢可能会引起全身严重并发症、甚至威胁生命。
④患者为了保存肢体往往长期卧床,在生理、心理及经济方面均付出了沉重代价。
⑤患者及家属的主观意愿、医从性及经济能力也影响治疗效果。因此,骨科医生在决定保肢或截肢前,应首先对病情作一综合分析,以减少不必要的损失。对无法保肢或保肢后无功能的患者应果断行截肢术。若安装良好的假肢,其功能并不逊于再植的无功能肢体。
1
1985年Gregory等提出肢体损伤综合征指数(mangled extremity syndrome index MESI),首次将肢体损伤进行量化分级,指出总评分超过20分即应行截肢术。Lange等提出了GustiloⅢC型胫骨骨折截肢术的绝对和相对适应症,其中绝对适应症包括:成人胫神经完全断裂,挤压伤热缺血时间超过6小时;相对适应症包括:合并严重多发伤,同侧足严重损伤,预计软组织覆盖创面及胫骨骨折修复将使病程延长。当具备任何以上1项绝对适应症或任何2项相对适应症时均应行截肢术。
1987年Howe等提出预测挽救指数( predictive salvage index, PSI )。
1990年Johansen等和Helfet等提出毁损伤肢体严重程度评分(mangled extremity severity score,MESS)。
肢体损伤指数( limb injury score,LIS )。
肢体挽救指数( limb salvage index,LSI )。
徐晓峰等的研究表明,MESI 评分法预测截肢准确率为100%,预测保肢准确率为89.15%,MESI评分法可作为一个判断是否行临床截肢的参考量化指标。 苏以林等认为将骨骼、皮肤、血管和神经这4种组织结合肢体以外的损伤严重程度评分( injury severity score,ISS )、年龄、原发疾病、延误时间和休克5项指标共9个参数组成的MESI评分系统较为全面,特别是对于ISS≥25分、休克、高龄患者,MESI权衡截肢与否更有优势,其具有良好的特异性。缺点是对单一组织毁损评分较低,影响其灵敏度。
2
(一)与年龄相关的患者自身因素
Templeman等总结认为开放性胫腓骨骨折同时存在以下情况,截肢的可能性较大:热缺血时间>6h,严重碾压伤,胫后神经解剖性离断伤,年龄>50岁。根据Templeman等的观点,年龄>50岁的老年人常有多种慢性基础性疾病,免疫功能与应激能力相对低下,应优先考虑截肢以保证患者生命。虽然此类患者有时就肢体而言尚有保肢可能,但如果全身情况已不允许行除截肢以外的任何较复杂的外科处理,则应立即截肢。对有原发性高血压、糖尿病等外周血管疾病者,不应考虑保肢治疗,也应在术前检查肾脏功能。然而,年龄>50岁并不是保肢的绝对界限,对全身状态良好,无上述基础疾病的患者可试行保肢治疗。另外,儿童的肢体毁损伤治疗与成人不完全相同,因儿童尚处于生长发育阶段,肢体对缺血的耐受能力比成人强,有利于保肢,截肢指征应从严掌握。
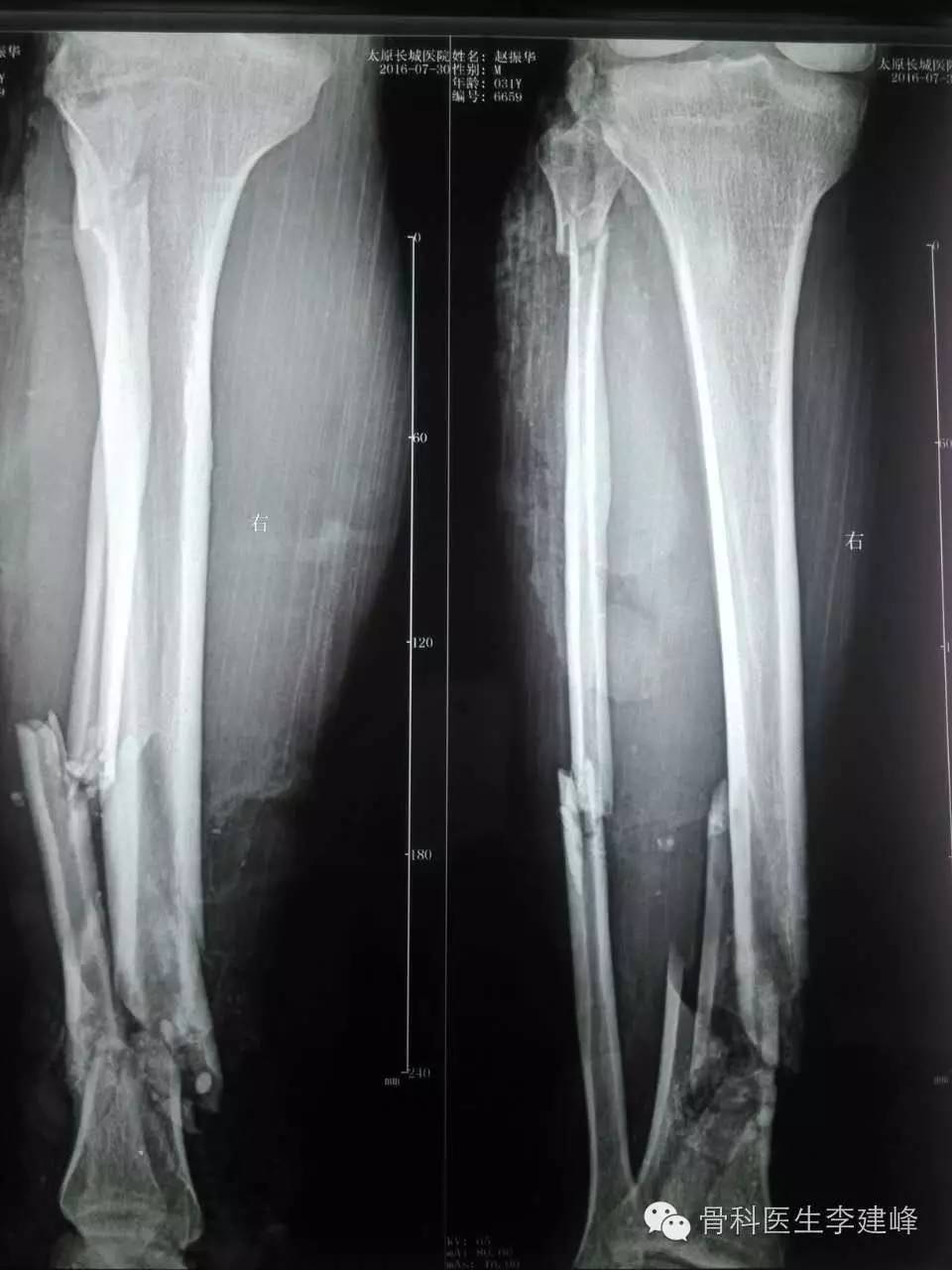
(二)血管损伤和热缺血时间
肌肉对缺血比较敏感,肢体长时间挤压造成局部缺血是截肢的主要原因。Howard和Makin的研究表明肢体热缺血时间>8 h截肢率为50%。Lange发现,胫骨开放性骨折如伴有肢体缺血,则70%的患者需截肢,严重挤压伤的热缺血时间>6h即不再考虑保肢。徐向阳等指出,腘动脉损伤热缺血时间>6h,则较难保肢成功;而小腿下1∕3部位的血管损伤即使热缺血时间>6 h,仍有可能保肢成功,这可能与远端肢体缺少大块耐氧能力差的肌肉有关。
Pozo等认为,当存在严重的皮肤与骨缺损、肌肉损伤及创面污染时,即使神经、血管损伤并不严重,重建的肢体也不会有良好的功能,这在胫骨中下段更明显。下肢严重挤压伤除应尽早进行清创、骨筋膜间室切开减压、骨折固定及创面覆盖外,判断软组织、尤其是皮肤和肌肉的活性非常重要。骨筋膜间室综合征所引起的肌肉缺血性坏死是导致继发性感染而行截肢率的主要原因。Odland等指出,创伤性休克及肢体挤压伤将使截肢率上升。Zehntner等强调,就截肢的早期指征而言,热缺血的持续时间和程度为决定因素,就肢体远期的功能恢复来说,其预后取决于骨、软组织和神经损伤的程度。
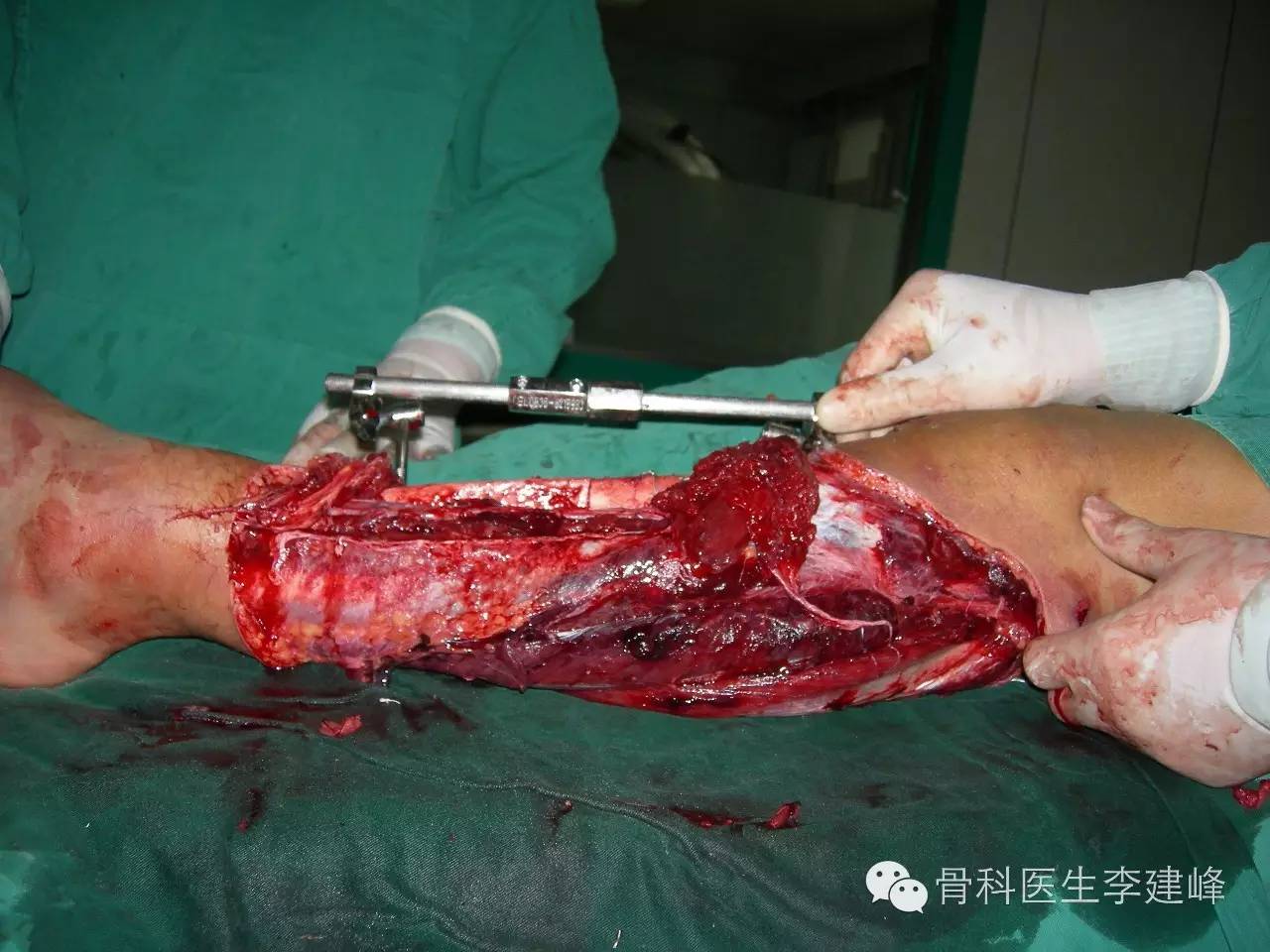
下肢骨折合并血管损伤虽然并不多见,但截肢率相对高。所以,对血管损伤的早期发现和处理就成为关键,任何诊断和治疗上的拖延均会导致截肢。急诊清创至软组织瓣修复的时间仍存在争议:早期观点认为宜延期覆盖创面,一方面等待消肿,另一方面可对创面进行观察及二次清创。随着显微外科技术的成熟,早期覆盖创面(72h以内)的优势日益突出。
Godina的研究表明,早期覆盖创面可明显降低骨不连和骨髓炎的发生率,缩短住院和骨折愈合时间。但急诊显微修复的手术风险较大,对手术团队的综合能力要求较高。
(三)严重神经损伤
Drost等报告下肢骨折合并动脉损伤血管修复后,部分患者的肢体虽得以挽救,但因神经损伤而丧失功能。主要功能性肌肉发生毁损伤又无法功能重建者,保肢应慎重。当发生严重下肢伴神经损伤时,即使神经未断裂(仅为挫伤),利用挫伤的神经进行移植,也不能保证肌肉的神经再支配效果。Lange认为GustiloⅢC型胫骨开放性骨折合并胫神经完全离断应该作为截肢的绝对适应症,但胫神经的碾压撕脱性断裂应区别于切割性断裂,尤其是其远端部位的切割伤。传统观点认为,足底感觉的存在与否是判断保肢与截肢的一项重要指标,对无感觉的肢体主张急诊截肢。2005年,Bosse等报告了29例足底无感觉的肢体行保肢治疗后2年的随访结果,表明55%的患者能恢复正常的足底感觉,认为足底感觉的存在与否不能作为判断预后功能的决定性指标。

(四)其他严重合并伤
挽救患者的生命是治疗严重肢体创伤时应首先考虑的问题。严重创伤患者常伴发颅脑、胸腹部、脊柱脊髓、骨盆的严重损伤,损伤部位较多,开放伤和闭合伤可同时存在,而且不同部位和系统的症状与体征相互影响,使病情恶化。伴有严重颅脑和(或)胸腹部重要脏器损伤的患者,应立即进行截肢,不仅可以减少因肢体的感染和(或)坏死产生的各种并发症,而且有利于颅脑和胸腹伤的早期康复。
综上所述,对于严重创伤情况下的肢体损伤,骨科医生在治疗前应熟知有关保肢或截肢的几种量化评定标准及其优势和局限性,并明确保肢、截肢指征,认真评估伤情,首先结合以下因素对病情作一综合分析判断:与患者年龄相关的自身因素,血管损伤和热缺血时间,严重神经损伤。此外还应考虑环境因素、医疗条件和手术医生的临床经验和技术。对无法保肢或保肢后无功能的患者则应果断行截肢术。
本文来源:骨科医生李建峰
欢迎大家投稿,与更多的骨科同道分享交流!