
2016年,欧洲心脏病协会(ESC)推出了新的"心力衰竭诊断和治疗指南"(简称欧洲指南)[1]。2017年,美国心脏病学会/美国心脏协会(ACC/AHA)对2013年的"心力衰竭管理指南"进行了部分更新(简称美国指南,包括2013年指南和2017年更新)[2,3,4]。2018年,我国发表了"中国心力衰竭诊断和治疗指南2018"(简称中国指南)[5]。这些指南及相关更新均广泛地纳入最新的循证医学证据,注重指导性和操作性,但又有各自的特点和侧重。本文对这些指南的差异进行比较。
分类标准
依据左心室射血分数(left ventricular ejection fraction,LVEF),心力衰竭(心衰)最初被分为
-
射血分数降低的心衰(heart failure with reduced ejection fraction,HFrEF)
-
射血分数保留的心衰(heart failure with spanserved ejection fraction,HFpEF)
美国指南提出两个特殊的类型:临界组和已改善组,即LVEF为41%~49%的心衰和既往HFrEF目前LVEF已恢复的心衰。
欧洲指南正式将心衰分为HFrEF、HFpEF和射血分数中间值的心衰(heart failure with mid-range ejection fraction,HFmrEF)三类,临界值与美国指南略有差别;
中国指南延续了这一分类方法(表1),其诊断标准为具有心衰的症状和(或)体征,LVEF为40%~49%,脑利钠肽升高并符合以下至少1条:
(1)左心室肥厚和(或)左心房扩大;
(2)心脏舒张功能异常。
HFmrEF作为新增的一类,约占心衰患者的10%~20%,疾病特征介于HFrEF和HFpEF之间,而其临床特征、病理生理学特点和治疗策略还需进一步研究。
此外,研究发现,血管紧张素转换酶抑制剂(angiotensin converting enzyme inhibitor,ACEI)、血管紧张素Ⅱ受体阻滞剂(angiotensin Ⅱ receptor blocker,ARB)、β受体阻滞剂和醛固酮受体拮抗剂(mineralcorticoid receptor antagonist,MRA)均可改善HFmrEF患者的预后[6]。
表1 中国、欧洲和美国心衰指南中心衰分类标准比较
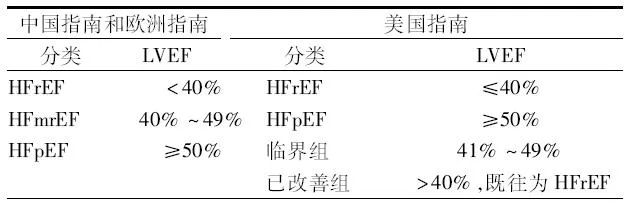
注:HFrEF:射血分数降低的心衰;HFmrEF:射血分数中间值的心衰;HFpEF:射血分数保留的心衰;LVEF:左心室射血分数
诊断流程
欧洲指南和中国指南均采用流程图显示心衰的诊断流程,具有很强的操作性。两指南的流程类似,中国指南将X线胸片亦纳入流程,以识别或排除肺部疾病或其他引起呼吸困难的疾病,提供肺淤血/水肿和心脏增大的心衰证据(Ⅰ,C),对临床实践有更好的指导意义。
美国指南没有给出具体的诊断流程图,更多地描述了心衰标记物、各项检查和评估的临床意义。
欧洲指南推荐了多项无创检查手段评估心肌缺血和存活心肌情况,特别是心脏磁共振被推荐用于复杂性先心病、心肌瘢痕和一些特殊病因的评估,美国指南在这方面的推荐相对较少。另一个大的区别是脑利钠肽的应用。
作为诊断和评估心衰的常规检查之一,中国和美国指南均积极推荐脑利钠肽用于心衰筛查(Ⅱa,B)、诊断和鉴别诊断(Ⅰ,A)、病情严重程度及预后评估(Ⅰ,A),并推荐出院前检测脑利钠肽有助于评估患者出院后的心血管事件风险(Ⅰ,B)。美国指南未给出脑利钠肽的具体临界值,欧洲指南和中国指南给出的脑利钠肽临界值是:
-
B型利钠肽(B-type natriuretic peptide,BNP)<100 ng/L或N末端B型利钠肽原(N-terminal pro-BNP,NT-proBNP)<300 ng/L通常可排除急性心衰;
-
BNP<35 ng/L或NT-proBNP<125 ng/L,通常可排除慢性心衰,但灵敏度和特异度较急性心衰低;
-
诊断急性心衰时NT-proBNP应根据年龄和肾功能分层,50岁以下者NT-proBNP >450 ng/L,50岁以上NT-proBNP>900 ng/L,75岁以上NT-proBNP>1 800 ng/L;肾功能不全(肾小球滤过率<60 ml/min)时NT-proBNP>1 200 ng/L。
分期和预防
2001年的美国指南就提出了心衰分期的概念,目的是强调临床心衰出现前的早干预,尽可能延缓临床心衰的发生,此后的指南一直延续这一概念,内容日渐详尽丰富,对不同阶段的干预方法都做了细致的阐述。
但欧洲指南没有提出心衰分期的概念,而强调"无症状,无心衰",但开辟了独立的章节介绍心衰的预防。可见虽然概念上有所差别,但心衰重在预防的理念是一致的。
中国指南沿用美国指南的分期标准,同时专门开辟章节介绍心衰预防,目的也是进一步强调心衰是一种可以预防的疾病,早期发现并干预有助于延缓心室重构和疾病进展,改善患者预后。具体的预防措施包括:
(1)干预心衰危险因素:控制高血压、糖尿病和其他危险因素,冠心病或高危患者应用他汀类药物,脑利钠肽筛查高危人群;
(2)无症状性左心室功能障碍的干预:心肌梗死后无症状左心室收缩功能障碍[LVEF减低和(或)局部室壁运动异常]和所有无症状的LVEF减低者推荐使用ACEI和β受体阻滞剂。
HFrEF药物治疗
神经内分泌抑制剂可改善慢性HFrEF患者预后,因此相关治疗流程和推荐级别基本一致(表2),关键是以指南为指导开展规范的药物治疗,逐渐调整改善预后药物用量至目标剂量或最大耐受剂量。
表2 慢性HFrEF患者的药物治疗推荐级别比较
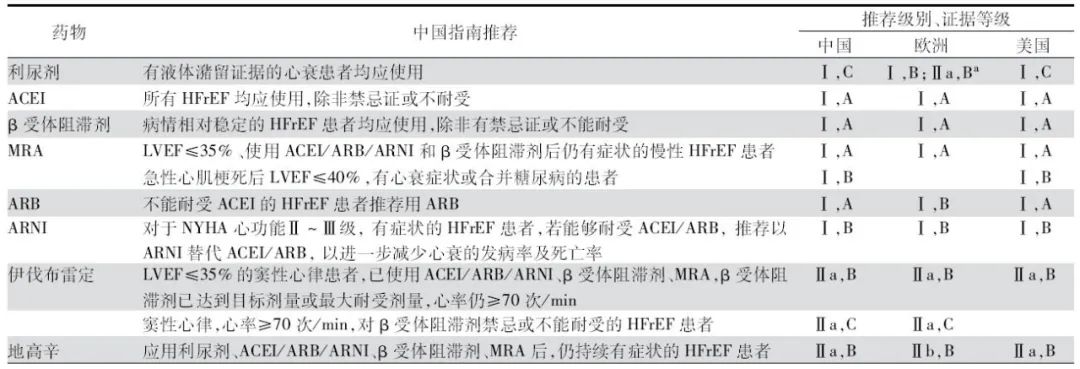
注:a改善症状和运动能力(Ⅰ,B),降低心衰住院风险(Ⅱa,B);ACEI:血管紧张素转换酶抑制剂;MRA:醛固酮受体拮抗剂;ARB:血管紧张素Ⅱ受体拮抗剂;ARNI:血管紧张素受体脑啡肽抑制剂;HFrEF:射血分数降低的心衰
1. 血管紧张素受体脑啡肽酶抑制剂
血管紧张素受体脑啡肽酶抑制剂(angiotensin receptor neprilysin inhibitor,ARNI)有ARB和脑啡肽酶抑制剂的双重作用,后者可升高脑利钠肽、缓激肽和肾上腺髓质素及其他内源性血管活性肽的水平,代表药物是沙库巴曲缬沙坦钠。
PARADIGM-HF研究证实与依那普利相比,沙库巴曲缬沙坦钠降低主要复合终点(心血管死亡和心衰住院)20%,包括心脏性猝死减少20%[7]。
此后心衰指南一个最重要的更新亮点是对ARNI的推荐。慢性HFrEF患者使用ACEI(Ⅰ,A)或者ARB(Ⅰ,A)或者ARNI(Ⅰ,B)联合循证医学指导的β受体阻滞剂,部分患者联合MRA,以减少发病率与死亡率。
在我国指南和美国指南中,对于NYHA Ⅱ~Ⅲ级心衰患者,能够耐受ACEI/ARB、有症状的慢性HFrEF患者,推荐以ARNI替代ACEI/ARB,以进一步降低发病率和死亡率(Ⅰ,B)。
欧洲指南则建议经过ACEI、β受体阻滞剂与MRA最佳治疗后仍有症状的HFrEF患者应用ARNI替代ACEI以进一步降低因心衰住院和死亡风险(Ⅰ,B)。
由于既往一些ARNI药物在临床试验中血管性水肿的发生率高,ARNI不用于有血管性水肿史的患者(Ⅲ,C),患者由服用ACEI/ARB转为ARNI前血压需稳定,并停用ACEI 36 h,因脑啡肽酶抑制剂和ACEI联用会增加血管性水肿的风险。
2. 地高辛
美国指南认为地高辛可降低HFrEF患者住院风险(Ⅱa,B)。随机对照研究显示地高辛不增加死亡率,ARISTOTLE研究是评价心房颤动患者应用阿哌沙班的研究,事后分析显示心房颤动患者服用地高辛后,死亡风险与血清地高辛浓度独立相关,浓度≥1.2 μg/L患者的死亡风险最高,无论是否伴心衰,启动地高辛治疗与心房颤动患者的死亡率独立相关,因此欧洲指南将洋地黄类药物降为Ⅱb类推荐,规范药物治疗后仍有症状的窦性心律HFrEF患者可考虑应用(Ⅱb,B)。考虑到国内不同地区医疗资源的显著差异和使用地高辛的现状,以及地高辛增加死亡率的结论并非来自随机对照研究,中国指南维持对地高辛的Ⅱa类推荐,强调应使用小剂量和监测地高辛血药浓度,使之维持在0.5~0.9 μg/L。
心脏再同步化治疗
依据最新的临床试验结果,各国指南扩大了心脏再同步化治疗(cardiac resynchronization therapy,CRT)的适应证,
-
窦性心律
-
QRS≥150 ms
-
左束支传导阻滞(left bundle branch block,LBBB)
-
LVEF≤35%的症状性心衰患者
均为Ⅰ类适应证,符合一定条件的NYHA心功能分级Ⅱ~Ⅳ级的(即有症状的)、LVEF≤35%的心衰患者可考虑植入(表3)。
美国指南QRS下限为120 ms,欧洲指南和中国指南QRS下限为130 ms,<130 ms的不推荐CRT治疗。美国指南中NHYA心功能分级Ⅱ级和Ⅲ/Ⅳ级的推荐级别不同。
而欧洲指南和中国指南认为CRT治疗适用于有症状的心衰患者,未对心功能进一步分级。
此外,中国指南提出了希氏束起搏这一更符合生理的起搏方式,可以作为CRT的另一种手术方法,并谨慎地推荐了适合希氏束起搏的患者。
各指南均强调植入型器械治疗需建立在规范药物治疗的基础上,并经心血管医生仔细评估,以筛选出真正能从这些治疗中获益的心衰患者。
表3 中国、欧洲和美国心衰指南中CRT治疗适应证比较
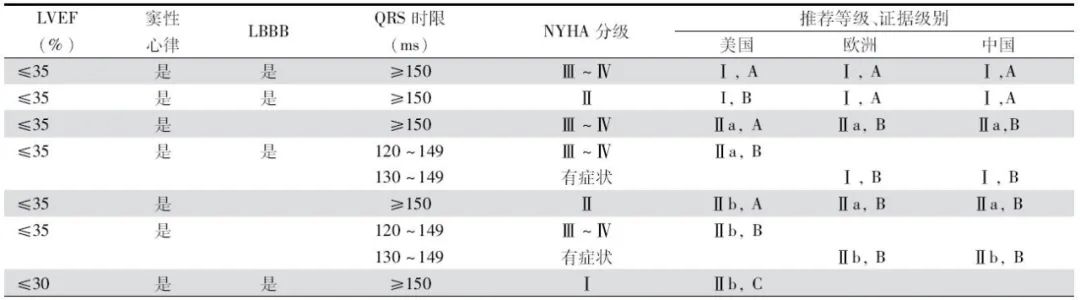
注:LVEF:左心室射血分数;LBBB:左束支传导阻滞;NYHA:纽约心脏病协会,表中NYHA分级Ⅳ级均指非卧床状态
急性心衰治疗
依据疾病发生速度和时间,心衰被分为急性心衰和慢性心衰,因缺乏足够的循证医学证据,对于急性心衰各指南的推荐大多数来源于专家意见。
-
欧洲和中国指南按照院前急救阶段、急诊室阶段和住院后阶段详细介绍了急性心衰处理流程。
-
美国指南按照稳定期治疗和住院治疗的结构进行论述,以心衰的住院治疗独立成章,但重点仍是急性心衰的处理。
各指南均强调心衰的病因治疗,病因不同,处理措施和预后也大不相同,病因治疗常常是扭转临床结局的关键步骤;也都推荐了根据是否存在淤血(分为"湿"和"干")和外周组织低灌注(分为"暖"和"冷")的临床表现"分型施治"。
针对具体治疗措施的推荐,不同指南略有差别,如中国指南对超滤治疗的推荐级别为Ⅱa,高容量负荷如肺水肿或严重外周水肿,且存在利尿剂抵抗的患者可考虑进行超滤治疗(Ⅱa,B),而欧美指南的推荐级别为Ⅱb;中国指南和欧洲指南对血管扩张剂的推荐级别为Ⅱa,而美国指南的推荐级别为Ⅱb。
此外,由于HFpEF的治疗尚未取得突破,各指南对于HFpEF治疗措施的推荐和证据级别存在差异。中国和欧洲指南对于合并疾病的论述更为全面细致,中国指南还介绍了高原心脏病和右心衰竭的治疗。
小结
三大指南虽然在结构设计和某些项目的推荐等级上有差别,但整体的理念和治疗原则是基本一致的:
纵向来看,按照心血管疾病连续的"事件链"式的发展过程,心衰被视为一个多种心血管疾病引起的、逐渐进展的过程,遵循高危因素预防、筛查和诊断、治疗到晚期照护的思路展开心衰防治;
横向来看,按照"生物-心理-社会"医学模式,生活方式干预、药物及非药物治疗和多学科综合管理一以贯之。
每份指南各具特色,中国指南在博采众长、吸取欧美指南精华的基础上,纳入最新研究证据特别是国内相关研究,结合本国国情和临床实践,对心衰分类、诊断、预防、治疗和管理等均作了全面清晰的阐述和推荐,具有更好的实用性。以指南为依据对我国心衰患者进行规范化诊治,对于提高心衰整体防治水平、最大限度地改善患者预后具有重要意义。
本文来源:柴坷, 王华. 中国、美国、欧洲心力衰竭指南差异比较[J]. 中国心血管杂志, 2020, 25(3): 210-213. DOI: 10.3969/j.issn.1007-5410.2020.03.002.
本文转自:中国心血管杂志













