
中国成人高血压患病率为25.2%,即每4个成年人当中就有一人患有高血压,仿佛我们已经适应了高血压在生活中越来越普遍,许多患者随着时间也慢慢习惯了与疾病的共处并随之不再当回事。
然而,在忽视血压控制的同时,危险也可能悄然而至,高血压是人类致死和病残的最主要危险因素!在中国高血压患者中,约5%患者可能出现高血压危象,它是高血压的急危重症,必须及早发现并处理,否则后果严重!
一、什么是高血压危象?
高血压危象是指原发性或继发性高血压患者,在某些诱因作用下,血压突然显著升高(大多超过 180 / 120 mmHg)。一般分为以下2种:
-
高血压急症:同时伴有急性或进行性严重靶器官(心、脑、肾、眼底等)损害甚至衰竭的表现。
-
高血压亚急症:血压显著升高但不伴靶器官损害。

二、高血压危象有哪些诱因?
-
精神刺激(如大幅情绪波动、围术期高血压)和创伤(头部外伤、烧伤等)等应激反应、过度疲劳
-
内分泌激素水平异常
-
降压治疗不当或血压控制不佳,如突然停服可乐定或β受体阻滞剂类降压药(如比索洛尔、美托洛尔等)
-
摄入大剂量拟交感类药物(如洋地黄、氨茶碱等);三环类抗抑郁药物(如阿米替林等);非甾体抗炎药(如布洛芬);部分激素类药物
-
继发性高血压患者原发疾病急性发作或病变(如急性肾小球肾炎、心血管疾病病变、肾血管病变等)也会对患者的血压产生一定影响。
三、高血压危象时有哪些症状?
1. 高血压急症:因受累器官和病理机制导致临床类型不同,因此表现有所差异,但典型表现为血压短期显著增高同时出现明显的头痛、眩晕、手脚麻木、烦躁、恶心呕吐、心悸、气急和视力模糊等靶器官急性损害的临床表现。部分患者可能出现胸痛、意识模糊、烦躁甚至昏迷、死亡。
2. 高血压亚急症:临床症状多不典型,可能出现面色苍白、头痛、鼻衄、胸闷、烦躁不安等症状。
四、如何治疗?
如患者在家出现类似症状并且监测到血压骤增,不建议自行口服降压药降压以免血压短时间内急剧下降引起心、脑、肾等脏器灌注不足从而引发严重并发症。应立即送医给予患者生命体征监护与治疗,重症收入CCU病房。
1. 高血压急症:
严密监测心电、血压、血氧等重要指标。首先明确高血压诱因并去除,了解靶器官的功能情况,遵循个体化原则并据不同疾病设定降压目标,保护靶器官,通常需持续静脉使用降压药物,待血压控制后,用口服降压药逐渐代替静脉给药。降压同时针对靶器官损害进行治疗。
降压目标(总体原则):
初始阶段(数分钟至 1 小时内)血压控制的目标为平均动脉压的降低幅度不超过治疗前水平的 25%。在随后的 2~6 小时内将血压降至较安全水平(160/100 mmHg),并在以后 24~48 小时逐步降低血压达到正常范围。
降压过程中注意观察靶器官功能情况,如头晕头痛情况、有无视物模糊出现,胸痛是否加重、尿量是否减少等。还应注意检测电解质是否出现紊乱、监测肝肾功能、心肌酶等,注意出入量的计算。
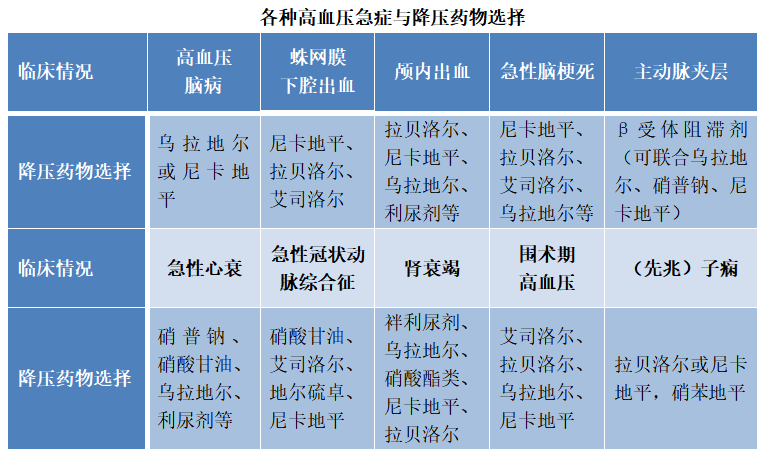
建议每隔15-30分钟测血压,如果仍然高于180/120mmHg,可加用口服降压药。
注意:
-
缺血性卒中先用脱水剂或利尿剂减轻脑水肿,原则上发生后24小时内不使用降压药,以免血压降低导致脑灌注不足;
-
主动脉夹层应在20分钟内将收缩压降低至120mmHg以下,但同时也应严密监测靶器官情况以免导致器官缺血。
2. 高血压亚急症:
出现高血压亚急症时在最初数小时内可以动态监测为主,并让患者得到充分休息,如存在精神因素可适当给予镇静药物。若患者休息后血压无明显下降可考虑口服降压药物治疗,24-48 小时内将血压逐渐降至 160/100 mmHg,之后门诊调整降压方案,可应用长效制剂控制血压,以期在数周内血压达标。
注意:
肾动脉狭窄患者服用ACEI类药物可导致血压继续升高。
五、如何预防?
高血压危象的预防关键在于日常的血压控制与基础疾病控制。很多患者在高血压治疗上存在于一定误区,服药后血压正常就擅自停药或者根据自己的血压情况自行增减药物剂量,这都是没有科学依据的。
建议患者遵医嘱按时按量用药,避免自行调整药物,定期监测血压以便及时掌握自身血压变化情况并积极治疗基础疾病。同时,建议戒烟酒,适当运动,放松身心,避免情绪紧张与过度疲劳。
如存在继发性高血压,应去除诱发因素。
本文经上海药讯授权修改发布













