冠脉痉挛是由Prinzmetal在1959年首次提出,被认为是缺血性心脏病的病理生理基础之一。冠脉痉挛的发病率具有明显的种族差异,研究发现,其在日本人群中其发生率明显高于白种人群,而我国同样为高发地区。冠脉痉挛的发病机制也比较复杂,其分子遗传学机制仍然不明确,本文主要就其可能发病机制、临床表现及治疗进行总结,以飨读者。
一、冠脉痉挛的危险因素
目前普遍认为冠脉痉挛的危险因素主要分为三类:
①生理因素:包括劳累、应激、寒冷刺激、镁缺乏、过度通气等;
②药理因素:如吸烟、饮酒、儿茶酚胺、组胺、麦角新碱、β 受体阻滞剂、抗胆碱酯酶药、可卡因等;
③环境因素:如空气污染。研究发现,冠心病的危险因素中,吸烟和血脂代谢紊乱可分别使冠脉痉挛风险增加3.2倍和1.3倍,而其他危险因素,如高血压、糖尿病,则未发现与冠脉痉挛存在相关性。
二、冠脉痉挛发病机制
1.血管内皮细胞结构和功能紊乱:
主要表现为NO储备能力降低,使内皮素/NO比值升高,导致基础血管紧张度增高,在应激性刺激时,内皮素分泌水平显著占优而诱发冠脉痉挛。
2.平滑肌细胞收缩的高反应性:
血管平滑肌细胞对血管收缩物质的敏感性增高是冠状动脉痉挛发生的重要因素,其机制可能与Rho激酶信号通路、蛋白激酶(PKC)通路、ATP 依赖的K+ 通道功能丧失等有关。
3.自主神经功能障碍:冠脉痉挛的发生具有昼夜节律性,且患者多倾向于休息、深夜至黎明的时间段发病,由此推测自主神经功能障碍可能与冠脉痉挛有关。
4.遗传易感性:有研究认为冠脉痉挛的发生与表达ET-1、NO 合成酶、Rho激酶等血管活性因子相关的基因有关。
三、冠脉痉挛的临床表现
冠脉痉挛的临床表现主要与其严重程度和持续时间密切相关:
1.变异性心绞痛:当冠脉痉挛导致冠状动脉完全或近乎完全闭塞时可出现。心绞痛发作具有显著的时间规律性,多在后半夜至上午时段发作,但也可发生于其他时间,常表现为心前区或胸骨后压榨性或紧缩样疼痛,伴有呼吸困难及濒死感,持续数分钟甚至更长时间,含服硝酸甘油可缓解。发作时心电图呈一过性ST段抬高,T波高耸,或T波假性正常化。冠状动脉造影多可见动脉硬化斑块,激发试验多诱发出局限性或节段性痉挛。
2.非典型冠脉痉挛性心绞痛:当冠状动脉痉挛导致不完全闭塞、或弥漫性痉挛、或完全闭塞但有侧支循环形成,产生非透壁性心肌缺血时可出现。表现为在静息状态、尤其是空气不流通的环境下容易发作的轻度胸闷,伴有心电图ST段下移和(或)T波倒置,多数持续时间相对较长且容易被呼吸新鲜空气、轻度体力活动等兴奋交感神经的动作减轻。冠状动脉造影常无显著狭窄,乙酰胆碱激发试验可诱发弥漫性冠脉痉挛,少数为局限性痉挛。
3.急性心肌梗死(AMI):当完全闭塞性痉挛持续不能缓解即可导致AMI。多数在夜间或静息状态下发作,部分年轻患者常有精神创伤、过度劳累、大量主动或被动吸烟、吸毒或大量饮酒等病史。在症状缓解后或在冠状动脉内注射硝酸甘油后,造影显示无显著狭窄。
4.其他:如无症状性心肌缺血较常见;严重而持久的冠脉痉挛可诱发各种心律失常,严重者可发生室性心动过速、心室颤动、甚至猝死;反复发作的弥漫性冠脉痉挛可导致缺血性心肌病,超声显示心脏扩大、弥漫性或节段性室壁运动减弱及射血分数降低。
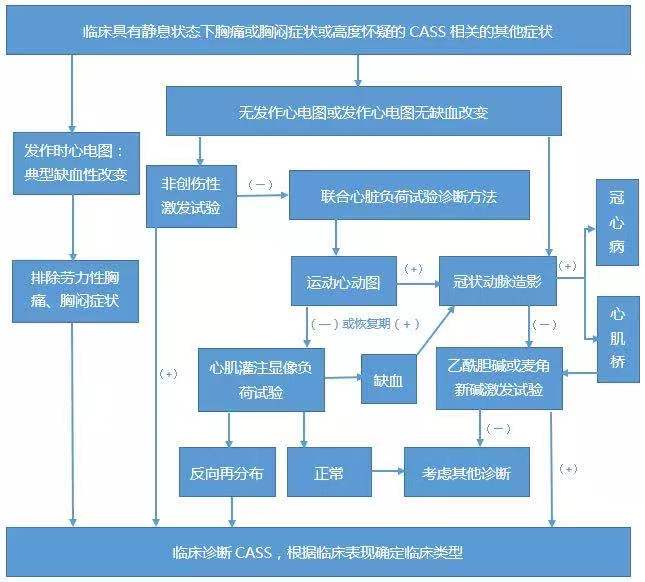
四、冠脉痉挛的诊断
只有20%-30%患者能捕捉到冠脉痉挛发作时心电图:
①变异型心绞痛:表现为一过性ST段抬高0.1 mV和(或)T波高耸(包括T波假性正常化),伴对应导联ST段压低,发作后完全恢复正常;
②非典型冠脉痉挛性心绞痛:表现为ST段压低,部分甚至无ST段改变而仅有T波倒置;
③无症状性心肌缺血:仅有上述ST-T改变而无胸痛症状;
④伴随上述缺血性ST-T改变可出现各种类型心律失常。
创伤性药物激发试验仍是目前诊断CASS的“金标准”,但国内目前缺乏相应药物,临床难以开展。基于现有的诊断条件,由我国专家团队拟定的《冠状动脉痉挛综合征诊断与治疗中国专家共识》推荐冠脉痉挛诊断流程如下:
五、冠脉痉挛的处理
1.急性发作期处理:
①硝酸甘油:首选舌下含服或喷雾剂口腔内喷雾,若在5 min左右仍未能显著好转可以追加剂量,若连续使用2次仍不能缓解,应尽快静脉滴注硝酸甘油;导管室内发生的冠脉痉挛可直接在冠状动脉内注射硝酸甘油200 μg,部分患者需要反复多次注射硝酸甘油方能解除;
②钙离子拮抗剂(CCB):部分顽固性患者使用硝酸甘油无效或者已产生耐药,可使用短效CCB或与硝酸甘油联用,特别顽固的可持续静脉输注或冠脉内注射地尔硫卓。
③其他:已发展AMI的患者需启动抗血小板治疗;出现恶性心律失常、心跳骤停时,应在解除痉挛的同时,处理威胁生命的并发症。
2.稳定期的防治
首先应当戒烟酒、控制血压、维持适当的体重,纠正糖、脂代谢紊乱,避免过度劳累和减轻精神压力等,在此基础上结合药物治疗常可取得较好疗效。
常用药物如下:
1)CCB类:疗效最肯定且应用最广泛:
①地尔硫卓:心率偏快且心功能良好的患者;
②硝苯地平:硝苯地平缓释或控释制剂主要适用于心动过缓和合并高血压的患者;
③氨氯地平:适用于合并心功能不全、心动过缓或传导阻滞的冠脉痉挛患者;
④贝尼地平:起效平缓,不激活交感,对心率无明显影响,水肿发生率相对较低,适用于各类冠脉痉挛患者。
2)硝酸酯类药物:其预防冠脉痉挛复发的疗效不如CCB,常用于不能使用CCB时的替代或当CCB疗效不佳时与之联合。由于有耐药性,硝酸酯类药物不宜采用覆盖全天的给药方式,应尽可能留下6-8 h的空白期以防发生耐受。
3)抗血小板药物:冠脉痉挛患者均应接受抗血小板治疗,长期口服阿司匹林100 mg/d,以防发生急性冠脉事件。临床表现急性冠状动脉综合征时应使用双联抗血小板治疗。
4)其他:如他汀类药物可以显著降低冠脉痉挛的发作频率并改善血管内皮功能;对于合并有冠状动脉器质性狭窄或严重心肌桥,且临床主要表现为劳力性心绞痛的患者使用β受体阻滞剂有一定疗效;此外,钾通道开放剂如尼可地尔可在增加冠状动脉血流量的同时不影响血压、心率及心脏传导系统,无耐药性,可长期应用。
参考文献:
1.向定成,Franz Xaver Kleber.吸烟和高脂血症是冠状动脉痉挛的重要危险因子[J].中华心血管病杂志,2002(04):53-56.
2.陈姝萍,刘平,王亭忠,马爱群.冠状动脉痉挛的遗传学机制研究现状[J].中国循环杂志,2015,30(02):186-189.
3.关添允,刘斌.冠状动脉痉挛的研究进展[J].中国老年学杂志,2018,38(14):3581-3583.
4.向定成,曾定尹,霍勇.冠状动脉痉挛综合征诊断与治疗中国专家共识[J].中国介入心脏病学杂志,2015,23(04):181-186.