摘要
膝关节骨软骨骨折常发生在急性髌骨半脱位或脱位后。由于除了选择最佳固定方法外,还难以及时诊断和治疗这些损伤,因此管理起来可能具有挑战性。本综述介绍了背景、患者评估的注意事项以及骨软骨骨折的最佳治疗方案。
急性创伤性髌骨脱位是膝关节急性关节积血的最常见原因,据报道发病率约为 77/100,000。并发症并不少见,可能包括急性并发症,如骨软骨骨折 (OCF),以及慢性后遗症,如反复不稳定等等。
OCF是软骨和软骨下骨损伤,常见于儿童和青少年人群。它们通常继发于低能量创伤或运动损伤。OCF最常见于急性髌骨脱位后,导致髌骨内侧关节面和/或股骨外侧髁部OCF。脱位机制可以是直接受髌骨的力,导致创伤性脱位,也可以更常见的是胫骨外旋且膝关节处于半屈曲位置时的间接力。年轻人群更容易受到这些伤害,因为韧带松弛(扭曲机制剪切的风险更大)和关节软骨和软骨下骨之间界面机械性能的突然变化。这些损伤很容易被遗漏,如果不及时治疗,可能导致过早的退行性关节疾病。
OCF可表现为急性或慢性损伤。急性损伤通常定义为小于 2 周。这很重要,因为慢性OCF可以经历软骨变性,导致碎片坏死。就本文而言,急性损伤定义为小于 2 周的损伤,将慢性损伤定义为超过 2 周的损伤。
尽管软骨组织的无血管性质,这些损伤被认为愈合潜力差,但Fabricant等人认为当 <18 岁患者的软骨损伤得到急性修复时,显示出良好的结局(软骨轮廓恢复 56% 并完全恢复运动)。
在本文中,我们回顾了最近关于髌骨脱位后疑似OCF的评估和诊断的文献,如何最大限度地降低漏诊这些损伤的风险,并探讨了可用的管理方案,使临床医生能够提供最佳的临床结果。
患者评估
一、病史和检查
建立全面的病史对于确定损伤的发生时间至关重要。这对于非常年轻的患者(<10 岁)来说可能具有挑战性,因为他们无法正确描述损伤。大多数患者在髌骨创伤后会出现膝关节疼痛和肿胀,最常见的是继发于髌骨半脱位或脱位事件。据报道,31% 的髌骨脱位患者存在关节积血。Wessel等报道,在出现关节积血的患者中,5.7%与髌骨骨折有关,17.9%与髌骨脱位有关。
二、辅助检查
应拍摄膝关节x线片,包括前后位、侧位和髌骨轴位。膝关节OCF碎片的典型特征包括软骨下骨薄片和不规则的骨轮廓或骨碎裂。然而,有些影像学检查结果可能不明显,特别是如果骨碎片很小,这可能导致多达三分之一的病例漏诊病变。在这些情况下,可以通过关节镜检查诊断OCF(图1)。
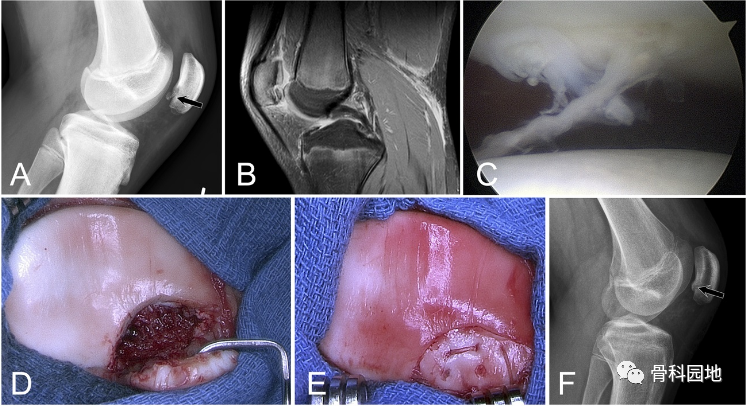
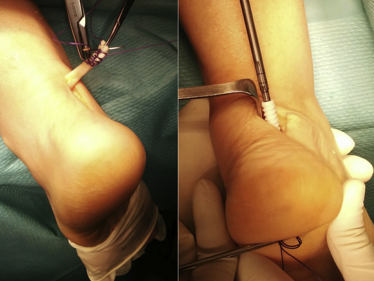
图1:一名 14 岁男孩的膝关节 X 线片,他在打篮球时首次出现髌骨脱位,显示骨软骨骨折(箭头)(A)。T2 加权矢状面 MRI (B) 和关节镜检查 (C) 可确诊。进行关节切开术(D),并用生物可吸收针和可吸收缝合线的组合固定病变(E)。患者无痛并恢复运动,固定后 9 个月认为病变已愈合(F 中的箭头)。
X线片
不仅有助于确定骨折碎片,还有助于确定骨骼成熟程度。这很重要,因为具有开放性骺骨的年轻患者预后更好。当尝试固定骨骼未成熟的患者时,外科医生必须小心放置的植入物不会损坏或穿过股骨远端骺骨。外侧滑车OCF固定的风险较高,因为骺骨靠近皮质。此外,在患者达到骨骼成熟之前,胫骨结节截骨术 (TTO) 不是一种好的选择。当患者有开放性骺骨时,应使用其他不会威胁骺骨的软组织远端重新对齐手术,例如 Roux-Goldthwait 手术。
磁共振成像 (MRI)
在评估骨软骨碎片方面优于其他成像方式。建议在计划外科手术时确定病变的大小、位置和质量,并评估骨骺的质量。MRI 在识别膝关节透明软骨病变方面具有 86% 的敏感性和 97% 的特异性。与标准序列相比,压脂像已被证明是最敏感的。骨折线在 T1 加权像上最好显示为线性低信号,常见于髌骨突的下侧和股骨外侧髁的外侧缘。这些序列有助于检测病变,诊断最初在X线平片上遗漏的约44%的OCF(图1和2).
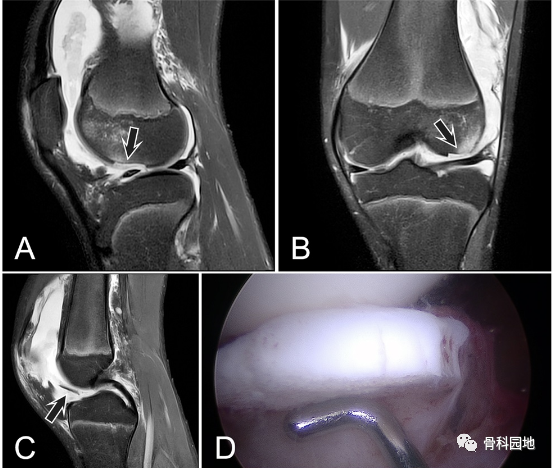
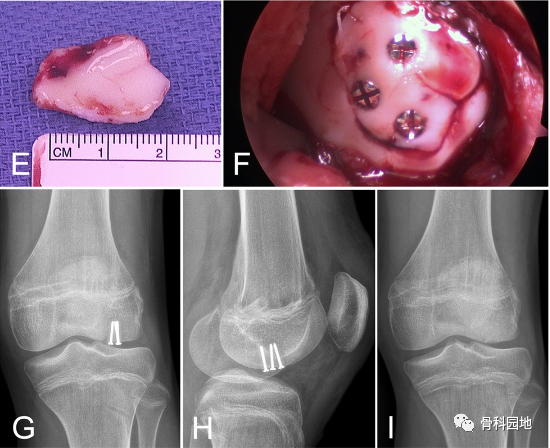
图 2:一名 14 岁男孩的 X 线照片,该男孩在踢足球时遭受急性髌骨脱位后股骨外侧髁部受伤,MRI 显示(A-C 中的箭头)。关节镜检查显示一个23毫米软骨碎片(D和E),用微型头部螺钉(F)固定以确保稳定固定(G和H)。MPFL重建也在同一手术中进行。手术后4个月取下螺钉。螺钉移除后 6 个月拍摄的 X 线片显示愈合良好 (I)。MPFL = 髌股内侧韧带,MRI = 磁共振成像
尽管MRI有几个优点,但由于骨髓水肿, CT更 有助于进一步确定 OCF 的起源和骨范围,使手术固定更易于计划。
关节镜检查
诊断性关节镜检查是确认OCF的标准方法。这通常与确定性手术治疗同时进行,以确认诊断并评估OCF和骨折表面的质量(图2)。在关节镜评估期间,外科医生应确保对侧沟进行彻底的可视化以寻找碎片,而不会影响其标准诊断方法。

管理
当面对这种伤害时,外科医生的选择取决于OCF的大小、位置和质量。

非手术
一些作者已经证明了如果碎片的大小为 <15 mm,并且在非承重表面(如髌骨)上,非手术结果合理。在Seeley等人的研究中,20名患者(41.6%)接受了非手术治疗,其中85%的患者在髌骨上存在病变。与股骨OCF患者相比,该组国际膝关节文献委员会(IKDC)评分更高(91.12 vs 72.31)。理论上较低的风险是这些非承重病变进展为导致关节退行性改变。最近的一项研究表明,如果OCF大于20mm或位于涉及中央脊的髌骨下侧,最终需要碎片切除。
康复计划的主要是防止其髌骨脱位发作。患者通常会佩戴髌骨稳定支架 3 个月,并在恢复正常运动和力量后恢复运动,参加无症状的运动。Palmu引用说,大约30%的16岁以下儿童恢复了高水平的活动,没有复发性髌骨脱位,大约50%恢复了运动。这些患者在受伤后的前6个月还参加了专门的康复计划。软骨块切除
从历史上看,由于缺乏固定工具和技术,碎裂的碎片被清除。这些患者表现出较差的长期结果(放射学愈合率为29%,退行性变率为79%),导致骨折床缺损处形成纤维软骨凝块。小病变 (<15 mm) 或非承重区域的病变如果引起疼痛或机械症状(如锁定和卡住)并已显示出良好的结果,则可以切除。如果碎片松散,建议将其移除。
有时,如果OCF未被急性诊断,片段切除是唯一的挽救选择。发生碎片肿胀,虽然可以修剪成大小,但由于骨软骨连接处坏死,使其不适合固定,损害愈合能力。如果必须切除病变,现代技术现在涉及使用软骨修复程序,例如自体软骨细胞植入(ACI),以替换丢失的软骨并帮助减轻以后的并发症。
手术
一、微骨折
如果碎片无法修复,微骨折是一种合适的治疗选择,并且与剥脱性骨软骨炎患者相比,OCF 患者的短期结局更好。虽然这是一种简单、微创且具有成本效益的治疗方法,但结果似乎随着时间的推移而恶化,尤其是在 40 岁以上的患者中,IKDC 评分较低,术后 MRI 上的愈合软骨较差。年龄小于40岁且病变小于2厘米的患者接触性运动的恢复更好,在运动场上打球的时间也更多。然而,总体结局认为这种方式不适合作为独立的一线治疗。
二、缝合修复
最近描述了OCF碎片缝合修复的多种技术。一种技术是通过碎片和髌骨钻Kirschner线。然后将可吸收的缝合线穿过孔并绑在髌骨的非关节表面上。25在一小群患者中,使用可吸收的缝合材料修复碎片进行了为期 2 年的随访,报告了成功的结果。
第二种技术涉及使用适当展开的无结缝合锚钉,横向放置在关节表面,用交叉的V形缝合线压缩碎片。这种技术在不侵犯碎片的关节软骨的情况下充分压缩OCF。10周时进行第二眼关节镜检查显示OCF完全愈合。10当在关节镜下对薄层脱层的软骨缺损进行时,该技术也取得了成功。所有三项研究都报告该技术简单,可重复,并提供稳定的稳定性。(图1)。
三、复位固定
大的OCF(>15毫米)最好通过手术固定治疗。这可以通过关节镜下或通过基于OCF位置的开放关节切开术来完成。由于上述原因,应紧急修复的松散碎片是可能的。在固定之前,应准备骨折供体部位,包括清创碎片和骨表面之间的纤维组织,并刮除到底部以促进软骨下出血。
四、金属头螺钉固定
Smillie于1957年首次描述了使用金属螺钉固定骨软骨病变,他报告了症状消退和成功的放射线愈合形式的良好成功,对强迫症病变的压迫效果极佳。它还被证明可以为病变提供旋转稳定性。一些突出的头部对相对的关节软骨造成了损害,因此,这些螺钉需要通过第二次手术去除。这使外科医生有机会确认OCF的愈合和稳定性。此外,带头螺钉已被证明会断裂、松动并导致皮肤糜烂。30在软骨下骨薄或缺失的情况下,可以及时放置和移除平头螺钉,以避免软骨损伤(图2和3)。
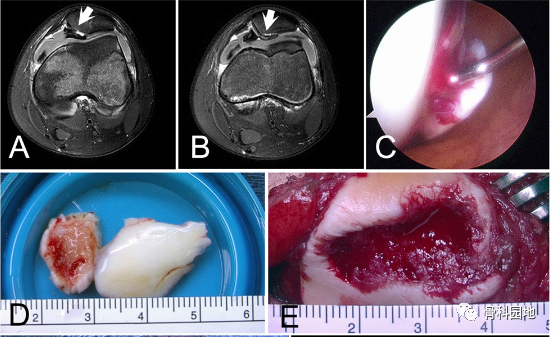
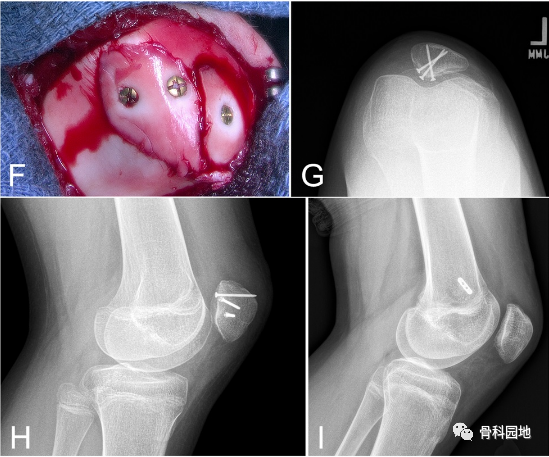
图 3:一名 12 岁女性患者的 X 线片,该患者在跌倒后出现髌骨脱位,髌骨内侧大面积骨软骨骨折(A和B 中的箭头)。关节镜检查显示多个松散的碎片,包括整个内侧小关节(C-E),这些碎片通过关节切开术(F-H)用头部小碎片螺钉固定。在初始损伤后6个月进行螺钉移除和MPFL重建,愈合良好并恢复完全活动(I)。MPFL = 髌股内侧韧带
五、金属无头螺钉
无头螺钉已被证明可以在软骨下床的碎片上提供出色的压缩,并显示出牢固的固定。无头压缩螺钉最适合较大的骨碎片。螺钉经过精心设计,因此近端可以沉入关节表面下方,避免相对的关节软骨损伤。许多作者报告的愈合率在 88% 到 100% 之间。在这些情况下,不需要移除植入物,因为螺钉被埋在骨头下方。外科医生必须跟踪患者以确认病变已完全愈合。从理论上讲,这种方法仍然报告了无头螺钉的并发症,包括相对软骨的松动和侵蚀。
六、生物可吸收固定
近年来,用生物可吸收植入物固定OCF越来越受欢迎。用于植入物的两种最常见的生物可吸收材料是自增强聚L-丙交酯或聚乙醇酸。与其他生物可吸收植入物相比,自增强聚-L-丙交酯在体外和体内具有最佳的机械强度,但表现出与金属无头压缩螺钉相同的压缩。
多位作者报告了使用生物可吸收钉或生物压缩螺钉的良好结果和愈合。这些植入物的优点是减少了随后手术去除螺钉的需要,并且术后对MRI的干扰最小。生物可吸收螺钉似乎表现出更好的压缩性,但植入物更大,更适合大碎片 (图1)。
但这些植入物并非没有并发症。由于它们不能表现出与金属螺钉相同的压缩,因此随着时间的推移,它们会变得松动并引起溶骨型反应,从而导致反应性滑膜炎。这在聚乙二醇酸植入物中更为常见,发生在不到 10% 的患者中。植入物也可以退出并被再吸收,损坏相对的关节软骨,需要18%的翻修手术率才能将其移除。部分或全部螺钉的不均匀吸收可以形成囊肿和松散体。
预防复发性髌骨脱位
在过去十年中,与OCF同时进行髌股内侧韧带重建(MPFLR)已成为一种新趋势。重点是防止复发性髌骨不稳定和额外的关节损伤。研究表明,如果外科医生未能解决髌骨不稳定或对齐不良的问题,在任何软骨修复技术之后,结果很可能不是最佳的,并影响整个OCF修复。这也可能需要外科医生解决髌骨不稳定的主要原因,例如滑车发育不良、胫骨结节到滑车沟的距离增加或髌骨发育不良。因此,资深作者倾向于在存在髌骨脱位伴软骨损伤或OCF的情况下进行髌骨稳定或对准手术(MPFLR、TTO、滑车成形术或Roux-Goldthwait)。

结论
髌骨脱位是损伤诱发OCF的最常见机制,由于OCF在年轻患者中患病,因此难以诊断和治疗损伤。这些骨折在 X 线平片上可能会漏诊,因此,任何出现髌骨脱位的青少年患者都应通过 MRI 进一步检查,因为应高度怀疑。骺骨开放的年轻患者预后更好。治疗的目标是预防复发性髌骨脱位,并尽可能恢复软骨的完整性,以尽量减少这些损伤导致未来退行性改变的风险。有许多手术选择可用于治疗这些损伤,没有普遍接受的单一技术更胜一筹。如果用金属螺钉、缝合材料或生物吸收钉修复碎片,则承重表面面积> 10-15 mm 的 OCF 患者预后更好。证据支持在急性期固定片段,以获得最佳功能结局。