
近日,《心房颤动节律控制药物规范应用专家共识》指出,对于症状性房颤患者结合其意愿,推荐应用药物和/或导管消融进行节律控制,特别是具备以下临床特征的患者:
年轻、初发房颤或房颤病程较短、房颤相关心动过速性心肌病、心房内径正常或稍大/房内电传导正常或稍延缓、室率控制症状缓解不佳。
药物选择
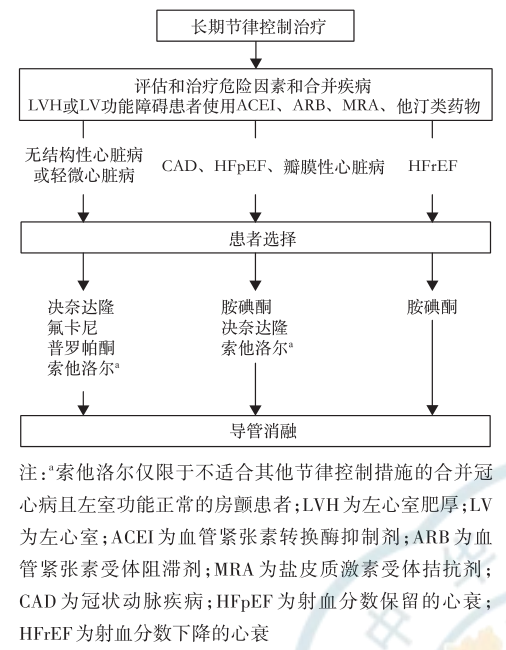
1. 应基于患者特征、药物特性及副作用等选择恰当的药物 HFrEF患者只能选择胺碘酮;
2. 对于有瓣膜病、冠状动脉疾病、HFpEF或HFmrEF及左心室肥厚的房颤患者可应用胺碘酮复律;
3. 对于无器质性心脏病的房颤患者可应用氟卡尼、伊布利特、普罗帕酮及维纳卡兰复律。
“口袋药”复律
房颤复律后窦性心律的维持
导管消融术后维持窦性心律
特殊人群房颤的管理
声明:本文转载于中国循环杂志,仅用于学习交流,版权归原作者所有。













