肩峰下间隙在肩关节中有着独有的地位,很多的操作都会在肩峰下间隙进行操作,尤其是肩袖修补术时,但是在肩袖修补的同时是否需要进行肩峰的成形一直在学界有着争议,今天arth君就跟大家一起来探讨下到底要不要做在肩袖修补时进行肩峰成形?
首先我们来了解下肩峰下间隙的解剖,它的上界由肩峰,喙突,喙肩韧带及肩锁关节构成,下界是肱骨头。间隙内包含冈上肌腱,冈下肌腱,二头肌腱长头,喙肱韧带及肩峰下滑囊等结构。肩峰下间隙的宽度因人而异,肱骨头到肩峰的距离平均为9到10mm。
肩峰是肩胛骨的前缘,而骨赘的产生除了先天的问题,更多学者认为是由于喙肩韧带的长期反复牵拉所致。
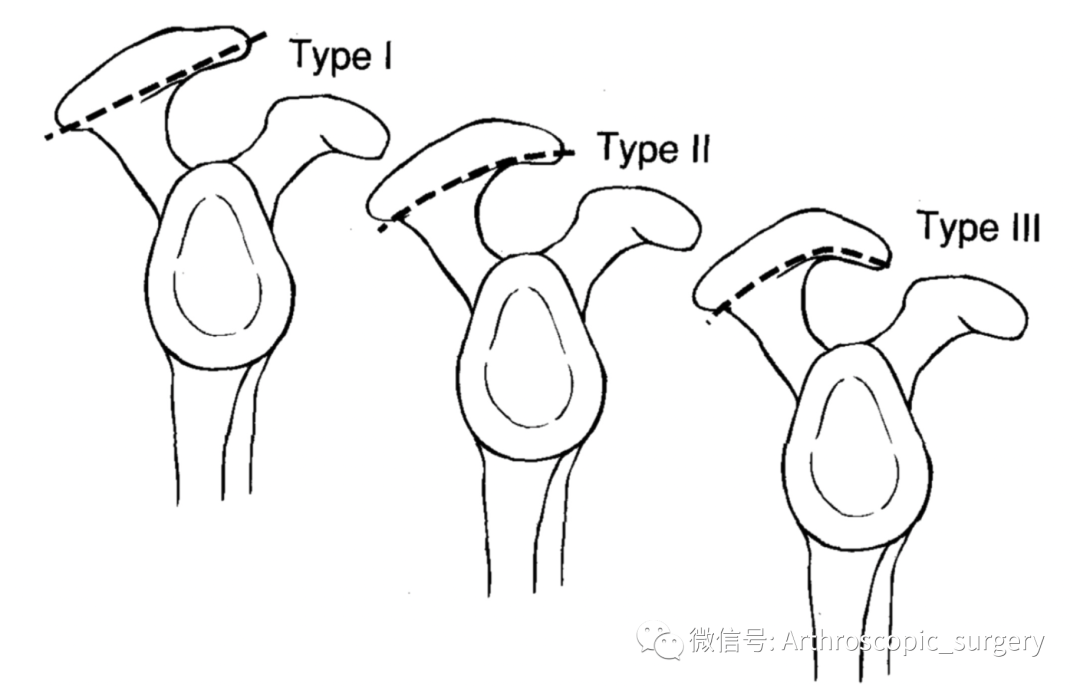
虽然关于肩峰的分型有很多,但是临床上用的比较多的肩峰分型主要是在Bigliani的分型,他在研究了140例尸体标本,对肩峰的形态进行了描述,在冈上肌出口位上,可以把肩峰的形态分为三型:1型为平坦型,占所有标本的17%;2型为弧型,占所有标本的43%;3型为钩型,占所有标本的39%,其中70%都存在肩袖损伤。
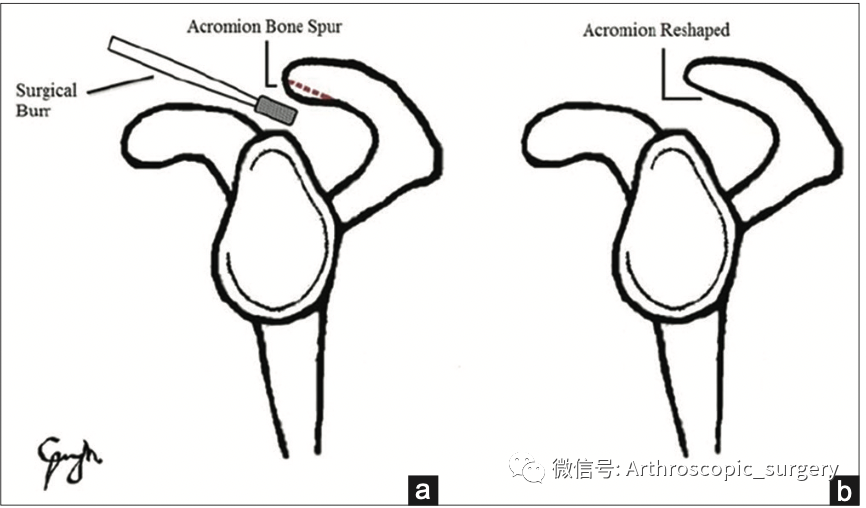 肩峰成形术的主要好处:1)在肩峰下操作时能扩大操作空间,2)减少肩峰下骨赘,尤其是III型肩峰撞击的风险,3)骨面新鲜化后能释放一些生长因子,改善肩袖愈合。然而肩峰成形也带来相应的弊端:1)会导致三角肌的无力,尤其是在肩峰外侧缘切除过多时,2)导致肩峰下间室瘢痕形成,限制肩关节活动度,3)增加肱骨前上方逃逸的风险,特别是在肩袖撕裂大至巨大的患者中。
肩峰成形术的主要好处:1)在肩峰下操作时能扩大操作空间,2)减少肩峰下骨赘,尤其是III型肩峰撞击的风险,3)骨面新鲜化后能释放一些生长因子,改善肩袖愈合。然而肩峰成形也带来相应的弊端:1)会导致三角肌的无力,尤其是在肩峰外侧缘切除过多时,2)导致肩峰下间室瘢痕形成,限制肩关节活动度,3)增加肱骨前上方逃逸的风险,特别是在肩袖撕裂大至巨大的患者中。
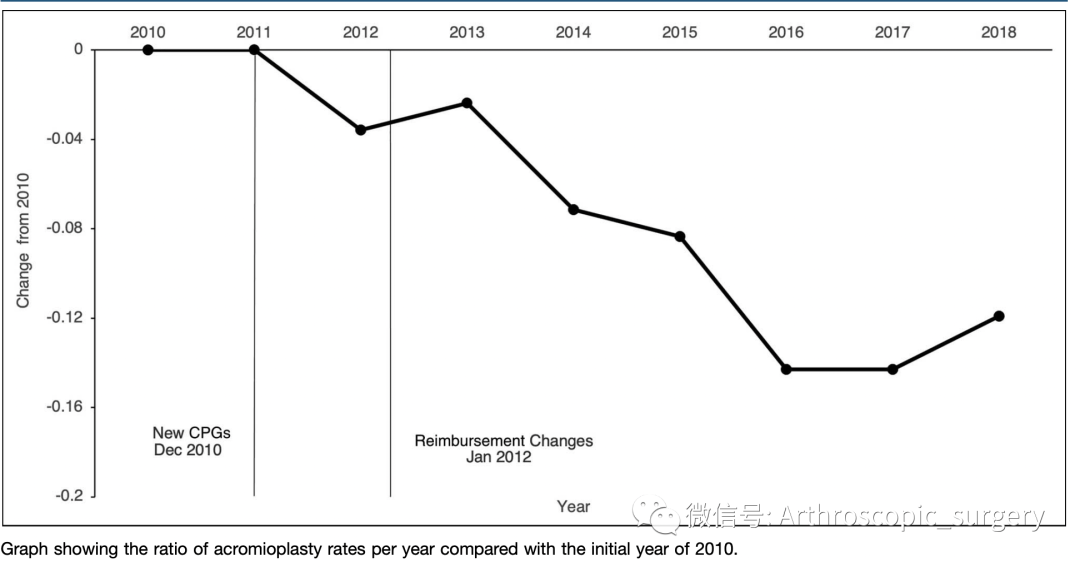
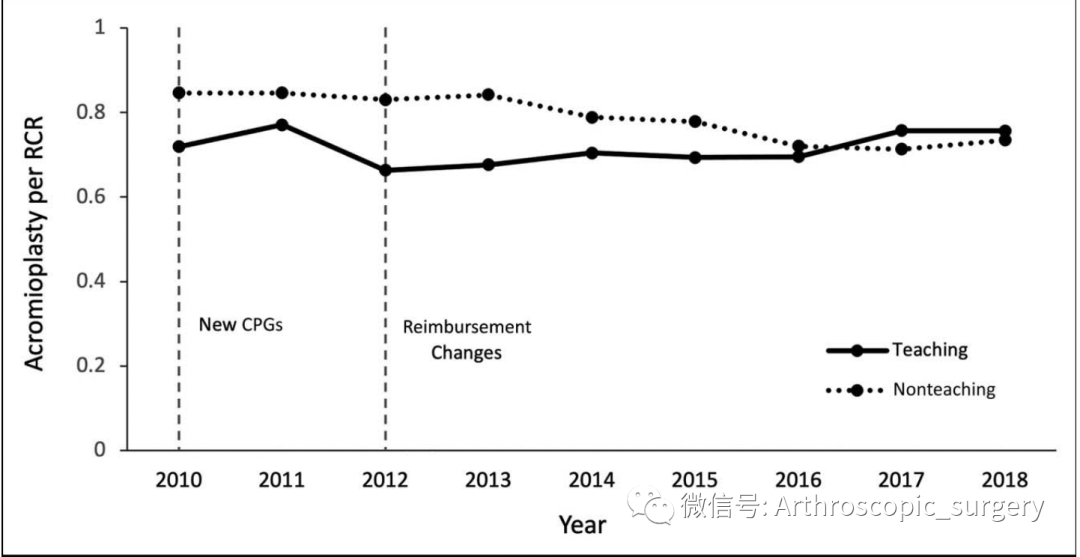
在2010年,随着美国骨科医师学会(The American Academy of Orthopaedic Surgeons ,AAOS)在2010年左右发表了关于肩袖修补的临床指南(Clinical Practice Guidelines,CPGs),自2010年开始,肩袖修补包含肩峰成形的比例从84%下降到2018年的74%,但是这里面可以看到教学医院从2010年到2018年这一比例变化不大。
在2015年有系统综述直接指出,对于全层的肩袖损伤肩峰成形/喙肩韧带松解并不会明显提高肩袖修补术后患者的临床短期预后,同时文章还专门指出在某些情况下,部分的肩峰成形术和喙肩韧带松解可能会导致前方的逃逸和症状的加重,在后续的研究发现尤其是对于巨大肩袖,肩峰成形会导致上述情况的发生。

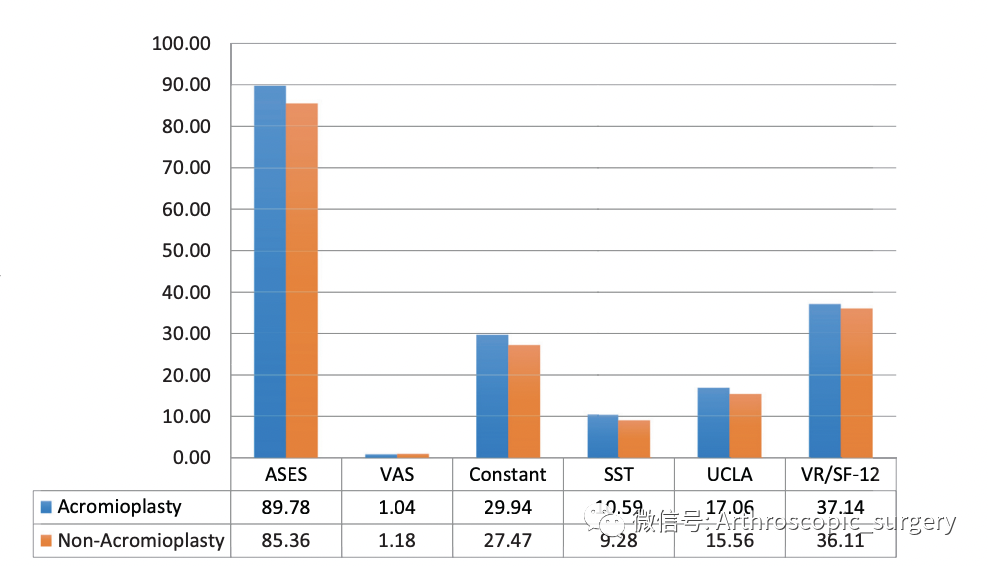
肯定有小伙伴会问,是不是肩峰形态入组有差异,其实两组间并没有明显差异!

而在接下来的社论中编辑更是指出:肩袖修补时肩峰成形并不会改善临床预后,甚至用到了“The Game Is Over”来对这一结论进行表述!并源引了爱因斯坦的话“If we knew what it was we were doing, it would not be called research, would it?”希望大家在对一些刻板的认知要有挑战精神,可能你一直以为的对的,不一定是真的对的!

在2022年12月的JBJS的文章中指出,肩袖修补术中联合或不联合肩峰成形的患者在长期随访(平均11年)术后临床效果都有着明显的改善,进行和不进行肩峰成形术组患者之间的WORC评分没有显著差异(P=0.30)。未进行肩峰成形术的患者术前WORC评分为33.1分,长期WORC评分76.1分,而进行肩峰成形手术的患者术后WORC评分38.6分,长期WORC评分82.2分。但是在未进行肩峰成形的患者中, 2 型或 3 型肩峰患者再手术率显著更高。
因此,研究者认为肩峰成形可能对2型或3型患者的肩袖修复有保护作用,且这种保护作用可能具有累积效应,随着时间的推移,不进行肩峰成形术患者的再手术率可能增高。
最后我们回到开始的问题,那到底要不要做在肩袖修补时进行肩峰成形?
arth君的的态度是做!尤其是对于3型肩峰!
但是在某些特定的情况下一定是有限的去做成形,尤其是在巨大肩袖损伤的患者!
声明:本文转载于<Arthroscopy>,版权归原作者所有,仅用于学习交流,未经授权禁止转载!