跗骨联合是一种常染色体显性遗传病,具有遗传变异率,定义为后足和中足骨骼的异常融合。最近的研究报告称,该病的总体发病率高达普通人群的13%,其中60%的病例为双侧,25%的患者出现症状。虽然大多数是孤立的异常,但跗骨联合也可能与其他先天性异常有关,包括马蹄内翻足、Apert综合征、并指、腓骨半肢畸形和Nievergelt-Perlman综合征。Stormont和Peterson的研究表明,跟舟联合是最常见的跗骨联合(52%),其次是距跟联合(37%)。较少见的联合包括距舟联合、舟跟联合、舟楔联合和楔跖联合。本文综述了21岁以下的儿科和青少年患者,重点指导这些患者的跗骨联合的诊疗决策。
跗骨联合代表了发育期间距周复合体间充质分化的失败。正常情况下,足的软骨原基在妊娠7-9周期间经历细胞凋亡并分化成各种跗骨和关节。有跗骨联合的足不能进行正常的分化,导致跗骨之间持续的去分化间质桥。这种间充质组织开始为纤维组织,在儿童或青春期后期经历软骨化生。有些联盟最终会完全骨化。距下关节轴在横切面内与跟骨轴成23°内侧,在矢状面内与跟骨轴成41°头侧/背侧。距下关节的运动允许足的灵活性,以适应地面在早期阶段,同时也创造了一个刚性杠杆,以帮助推动身体向前。在距下外翻时,跟骨围绕距骨背外侧旋转,而距舟关节和跟骰关节平行排列,导致足部适应不平坦的地形。在内翻过程中,跟骨围绕距骨向内侧旋转足底,同时跟骰关节和距舟骨关节的轴线会聚,形成具有最佳工作长度的刚性杠杆臂,以在最终站立时随着脚从第二摇杆前进到第三摇杆。在距下关节上形成的跗骨联合改变了步态运动学,产生了异常应力并增加了周围关节的负荷,这些关节不具备这些不寻常的力量。僵硬扁平足的距下运动受限也可能导致内侧韧带松弛,严重的跟骨外翻畸形,腓骨、跟骨外侧壁和距骨外侧突的撞击。
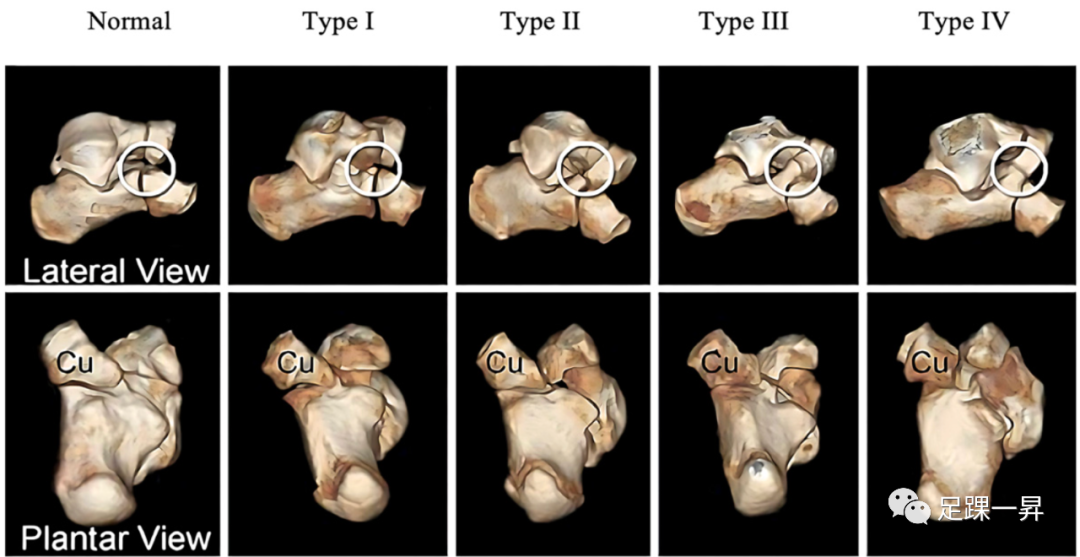
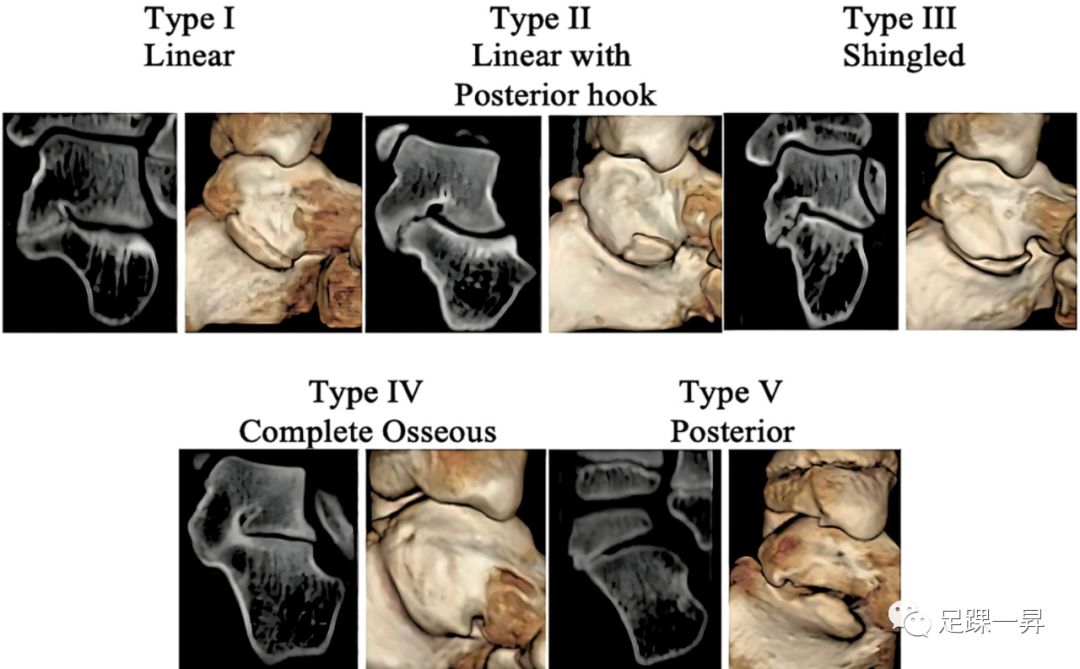
跗骨联合通常分为纤维性(韧带联合)、软骨性(软骨联合)或骨性(骨结合)。Upasani等人基于三维计算机断层扫描(CT)成像对跟舟联合进行了分型,并描述了4种分型,证明了足底骰骨的形状与跟舟联合的骨化程度相关。距跟联合被Rozansky等人使用3D CT成像来描述距跟联合的形态亚型。前4种类型影响中间关节面,而V型影响后部关节面,这种分型可用于手术计划,以帮助确保充分的联合切除。
▲图1 跟舟联合的Upasani分型。I型在跟舟关节处有皮质不规则或小骨,骰骨轻微变钝。II型有进一步的足底钝的骰骨和狭窄的跟舟间隙。III型亚型在跟骨和舟骨之间有几乎完全的软骨桥接,足底骰骨呈方形。IV型亚型在跟骨和舟骨之间有完整的骨性桥接,缺乏骰骨的内侧足底突出。
▲图2 距跟联合的Rozansky分型。I型是与距下关节方向平行的线性纤维软骨联合。II型是纤维软骨联合,在前方是线性的,但在载距突内侧有一个后钩。III型联合有一个明显的距骨后内侧悬垂,关节向下倾斜。IV型为距下关节面中部完全骨性结合。V型是沿距下关节后关节面内侧沿着的小的局灶性骨性联合,在平面X线片上常被漏诊。
最常见的症状是活动相关性疼痛,表现在几个部位,每个部位都有其特定的病因。疼痛可能起源于跗骨联合内部,由于重复的微创伤。一般来说,这发生在那些仍然纤维软骨。疼痛也可能发生在邻近的关节,由于应力转移远离跗骨联合。它也可能存在于塌陷的中足内侧和/或因跟腱挛缩而变平的足部的跗骨窦中。疼痛的跟舟联合通常出现在8至12岁之间,而距跟联合出现在12至16岁之间。此外,跗骨联合的日益僵化可能导致疼痛的症状。患者可能会出现复发性踝关节扭伤和在不平坦表面上行走困难的主诉,这可归因于上述距下关节生物力学的改变。在儿童期晚期,由于骨愈合发生化生,许多足呈现扁平足外翻的形状,伴有内侧纵弓塌陷和后足外翻。正常距下关节内翻约30°,外翻约10° 。跟舟联合患者的距下关节运动通常轻微减少,而距跟联合足无距下运动。任何明显的距下运动可能是踝关节的表现关节囊松弛,由于踝穴中距骨的跖屈而导致距下运动评估不当,或Chopart关节继发性过度活动。后足触诊可显示双内踝征,即内踝下方的骨性突起,表明患者的距跟关节非常靠后,其中部或后部关节面增大。在跗骨联合,特别是跟舟联合的部位可发现压痛。
怀疑有跗骨联合的患者的初始成像包括负重位足正位、侧位、斜位和轴位后足位图。跟舟结合可在侧位或45°斜位X线片上显示。食蚁兽征是一种细长的跟骨前突,最初在外侧描述,在斜视图上也可以清楚地看到(图3A)。软骨性和纤维性的跟舟骨结合缺乏明显的骨桥接,但在跟舟交界处显示间隙减少和皮质不规则。周围的骨性结构也可能有很大的重叠。传统上,距跟联合在Harris位上显示最佳,显示中间关节面的骨性桥接或纤维软骨关节面的狭窄和不规则,可能是水平的、下斜的、双曲的或这些特征的组合。Lateur等人将侧位X线片上的“C字征”描述为距跟骨愈合的可靠指标(图3B)。C字征是一条从距骨顶到载距突下轮廓的连续弯曲的放射性致密线,代表距骨和跟骨沿着中关节面后缘的紧密对合。然而,在最近的文献中,C字征的可靠性受到了质疑,报道的灵敏度范围很大(40%-98%)。Moraleda等人研究了88足,并确定完全C字征以及“A型”中断,定义为边缘稀疏的放射性密度线,表明距跟骨结合。距跟联合的其他继发性X线平片征象包括:活动受限导致距舟关节异常应力引起的距骨喙状变,踝关节球窝,距骨外侧突增宽,后距下关节面变窄。由于后足运动的严重限制,足部的多个跗骨联合可能与球窝踝关节有关。如果临床上怀疑距跟跗骨联合,但在平片上不能清楚地看到,特别是在存在这些继发性X线征象时,需要进行进一步的影像学检查。CT扫描是评价跗骨联合的金标准。应在所有3个平面上使用3mm切片进行CT扫描,踝关节支撑在90°,并进行三维重建。纤维和软骨跗骨联合可以通过减少的骨间隙、波状皮质轮廓和倾斜的关节轴在CT成像上容易地识别。在确定治疗时,已发表的指南是基于CT测量,特别是联合面积相对于跟骨后关节面面积,后关节面的状况,以及后足外翻畸形的程度(图4)。磁共振成像(MRI)扫描可用于评估非骨性跗骨联合。Emery等人对20名患者进行了盲法MRI和CT扫描,发现MRI在检测跗骨联合方面与CT扫描一样准确。尽管如此,所有手术方法都是基于CT扫描而不是MRI。当症状与X线检查结果不匹配时,MRI在评估跗骨联合中的作用最为显著,可以在非诊断性CT扫描后考虑。
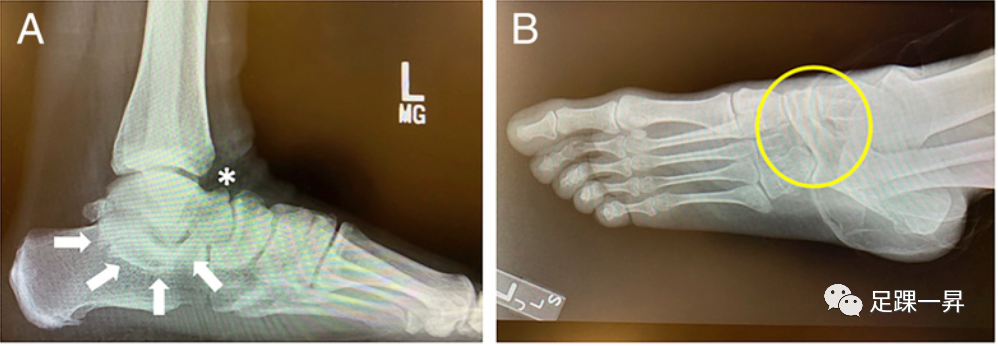 ▲图3-A 用白色箭头描绘的放射线密度线表示在距跟联合侧位X线片上所见的“C”字征,而星号(*)表示由于距下运动减少而导致的向距舟关节传递的力增加时常见的距骨背侧突起。图3-B “食蚁兽”征,斜位上可见,但最初描述于侧位,通常是跟舟联合的特征。
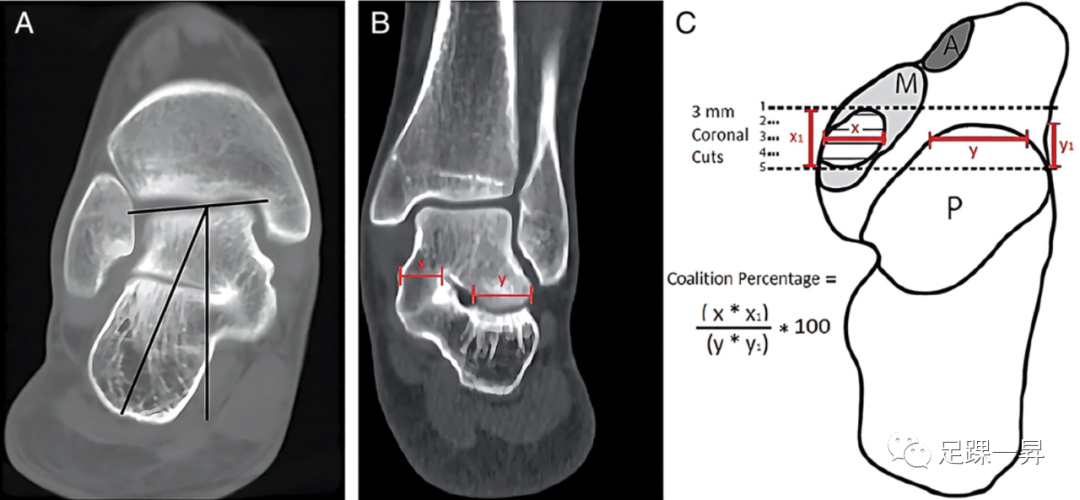
▲图4-A 在冠状面CT图像上,通过垂直于距骨关节面的线和沿着跟骨纵轴的线所形成的角度测量后足外翻,这在术前计划中是至关重要的,以评估除跗骨联合切除外是否需要手术矫正畸形。有多种方法可以确定联合关节和后关节面的表面积,以制定手术计划。图4-B显示了一种方法,使用冠状面CT图像显示了中间关节面联合的最宽部分。测量中间关节面联合体的宽度(x)和后关节面联合体在该水平的宽度(y),用联合体宽度(x)/后关节面宽度(y)来计算百分比。图4-C是距跟关节面的轴位示意图(A为前,M为中,P为后)。CT图像显示了轴位视图中距跟关节面最宽部分(x)和后关节面宽度(y)。将最大宽度处的骨关节面积(X*X1)与同一水平的后关节面宽度和后关节面长度(Y*Y1)进行比较。传统上,当跗骨联合小于后关节面面积的50%时,跗骨联合被认为是“可切除的“。
非手术治疗包括非甾体抗炎药(NSAID),活动限制,鞋垫等。由于缺乏距下运动,任何牢固的足弓支撑都会增加跖屈距骨头下的压力,并导致疼痛加剧。如果患者在活动调整后仍有症状,则应进行4周至6周的石膏固定或控制踝关节运动支具。Cowell等发现25%-30%的患者在石膏治疗后疼痛消退。最近,Varner和Michelson回顾性分析了32例跗骨联合患者接受了活动调整、NSAID和矫形器治疗,如果初始治疗失败,则进行膝下石膏治疗。在平均随访28个月时,84.6%的患者达到并维持了疼痛缓解。
首选CT用于描述联合的位置、大小、组织学和形态以及相邻骨和关节的情况和力线情况,并识别任何伴随的跗骨联合。手术选择包括跗骨联合切除和组织移植填塞,伴或不伴畸形矫正、单纯畸形矫正或关节融合术。该决定是基于疼痛的部位,联合的位置和范围,距下后关节面的情况,后足力线,以及相邻关节退行性变化和位置。因为联合切除和畸形矫正截骨术通常是在骨骺外进行的,在这些病例中,骨骼成熟度不是一个需要考虑的因素。根据多位作者的研究,如果距下跟距关节联合的中间关节面表面积小于后关节面表面积的50%,后关节面厚且健康,跟骨外翻小于16 °,且相邻关节无退行性变化,则距下跟关节联合可切除。测量联合表面积相对于后关节面面积的方法有多种,图4显示了其中2种方法。重要的是要知道,当联合可能太大,不能切除和孤立畸形矫正考虑。Wilde等人提出了切除或关节融合的二元决策。Mosca和Bevan提出了3种非融合选择,除非相邻关节发生退行性变化,包括切除但不进行畸形矫正,如果跟骨外翻大于16 °,则采用跟骨延长截骨术进行切除并进行畸形矫正,对于无法切除的跟骨外翻大于16 °,则采用跟骨延长截骨术进行畸形矫正。作者的首选技术是跟骨延长截骨术,因为这可以纠正外翻畸形和距骨头覆盖。其他截骨术,如内侧移位跟骨截骨术,可用于矫正外翻畸形。有越来越多的证据表明,即使是轻微的扁平足畸形可能单独切除术后会恶化。这是由于跗骨联合切除术在距下关节上产生的内侧张力带的释放。据报道,成功的畸形矫正可以在联合切除术的同时进行,也可以在切除术后的后续手术中进行,或者代替联合切除术。跟舟联合的手术选择还没有得到很好的研究,但通常只包括联合的切除和组织移植。然而,重要的是要指出,存在骨性跟舟联合的足部疼痛通常是由于足部畸形引起的,可以通过跟骨延长截骨术或最近的一些研究表明的关节制动术来矫正畸形。跗骨切除在使用跟骨延长截骨术进行跟舟联合和畸形矫正的同时,外科医生必须认识到,在其上端和近端边缘进行截骨术可能会使跟骨前部骨质变得不稳定。
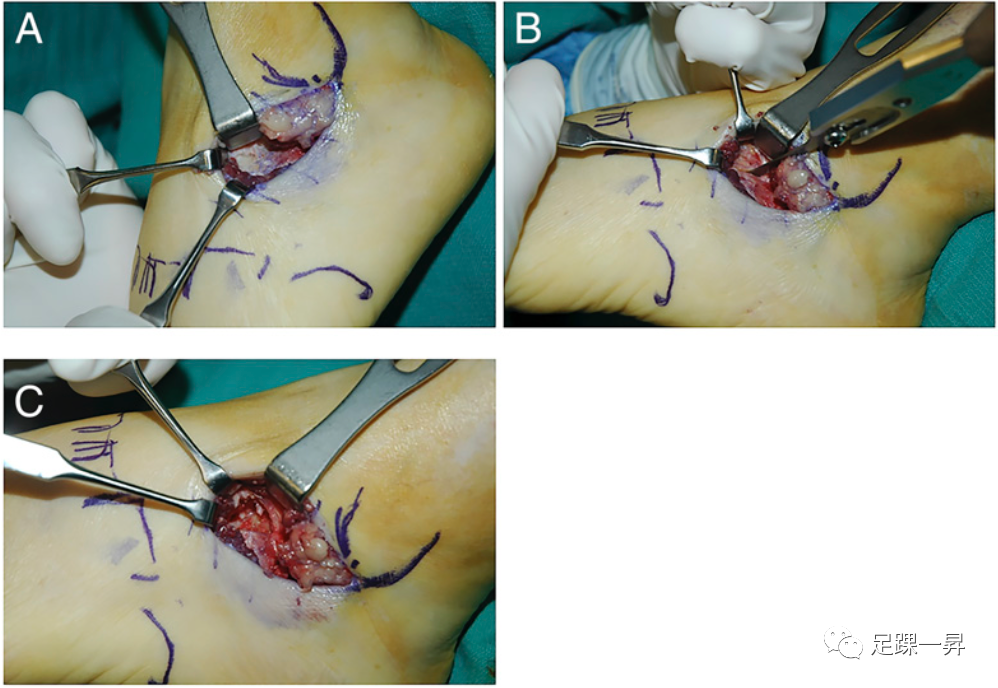
从腓骨远端向第四跖骨作横向切口,如图5所示,或从舟骨背外侧沿着Langer线向跟骨前外侧作斜向Ollier切口。将趾短伸肌(EDB)从其起始处松解并向远侧牵开,保留腓浅神经和腓肠神经,暴露跟舟联合,但避免松解跟骰关节囊。在X线透视引导下,使用骨凿取出一块矩形骨块,包括其中央部分的联合体,注意不要损伤距骨头。切除的骨块在所有平面上应是矩形的,约1.31cm,一直保持到联合体的底部,从其背外侧起点起足底内侧2.5cm,并通过X线透视确认。必须在切除腔的底部看到并触摸跟舟(弹簧)韧带,以确保充分切除。将骨蜡涂在暴露的骨表面。最后,将牵开的EDB或自体脂肪移植物放置到切除腔中。在移植物放置之前,也应评估后足力线,以确定是否需要进行后足矫正手术。患足不负重6周,前2周为短腿石膏固定。主动距下关节活动度(ROM)的练习开始后,石膏拆除。
▲图5-A 在指短伸肌牵开后,通过从腓骨远端向第四跖骨的横向切口内暴露跟舟联合,然后(图5-B)使用骨凿切除。图5-C一旦切除,跟舟韧带(弹簧韧带)应该能够在联合区的对侧被看到和触摸到。
在内踝下方沿胫骨后肌腱(PT)和趾长屈肌腱(FDL)的走向做一个弧形切口(图6)。屈肌支持带在正中关节面的正内侧纵向切开。将PT肌腱从其鞘中释放并与FDL肌腱一起向背侧牵开,同时使用血管环保护胫后神经血管束,特别是胫神经的内侧足底神经分支。将拇长屈肌腱鞘在载距突下松解并向跖侧牵开。将牵开器放置在距下关节中间关节面的前后缘,以暴露距跟联合。如果联合已经骨化,则使用X线透视下的足跟Harris视图来确定适当的切除起点。使用高速钻、骨凿、刮匙和/或咬骨钳,可切除纤维软骨联合并追踪至后关节面,从而形成一个5-7mm高的切除腔,延伸联合的整个前后长度。进一步的确认是通过从内侧到外侧,在切除腔的上方和下方插入斯氏针,并在距下关节内翻和外翻时观察针的会聚和发散来评估。将蜡应用于切除的骨表面。用自体脂肪、FHL肌腱劈裂的一半、纤维蛋白胶或这些材料的组合进行组织移植填塞。因此,畸形矫正应从跟骨延长截骨术开始,包括跟腱延长或腓肠肌松解,这取决于使用Silfverskiold试验进行的临床评价。如果联合切除是唯一的手术,术后负重限制与跟舟联合治疗相似。术后6周,患足不负重,前2周小腿石膏固定。主动距下关节活动范围练习开始后,石膏拆除。如果同时进行扁平足畸形矫正或关节融合术,则短腿非承重石膏分别维持6周或8周。
▲图6-A 弧形切口位于内踝下方,沿着胫骨后肌腱和趾长屈肌腱的走向。图6-B 一旦穿过屈肌支持带,牵开PT和FDL肌腱以显露下方的距跟联合,然后用骨凿切除。图6-C 可使用Hintermann或关节牵张器确保联合切除完全。
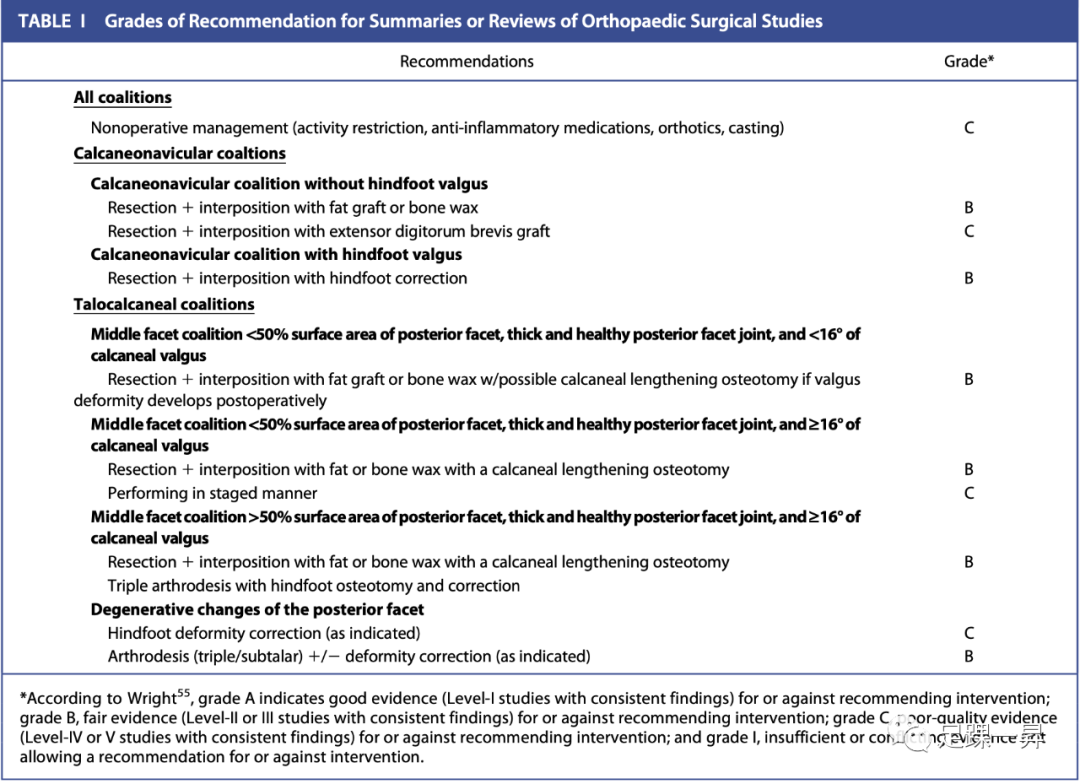
非手术治疗(活动限制,抗炎药物,矫形器,石膏)C级
中关节面联合<50%后关节面表面积,后关节面关节厚且健康,跟骨外翻<16°
联合切除+脂肪移植物或骨蜡填塞,如果术后出现外翻畸形,可能进行跟骨延长截骨术 B级
中关节面联合<50%后关节面表面积,后关节面关节厚且健康,跟骨外翻≥16°
联合切除+脂肪移植物或骨蜡填塞+跟骨延长截骨术 B级
中关节面联合> 50%后关节面表面积,后关节面关节厚且健康,跟骨外翻≥16°
联合切除+脂肪移植物或骨蜡填塞+跟骨延长截骨术 B级
关节融合术(三关节/距下关节)+/-畸形矫正(如有指征)B级
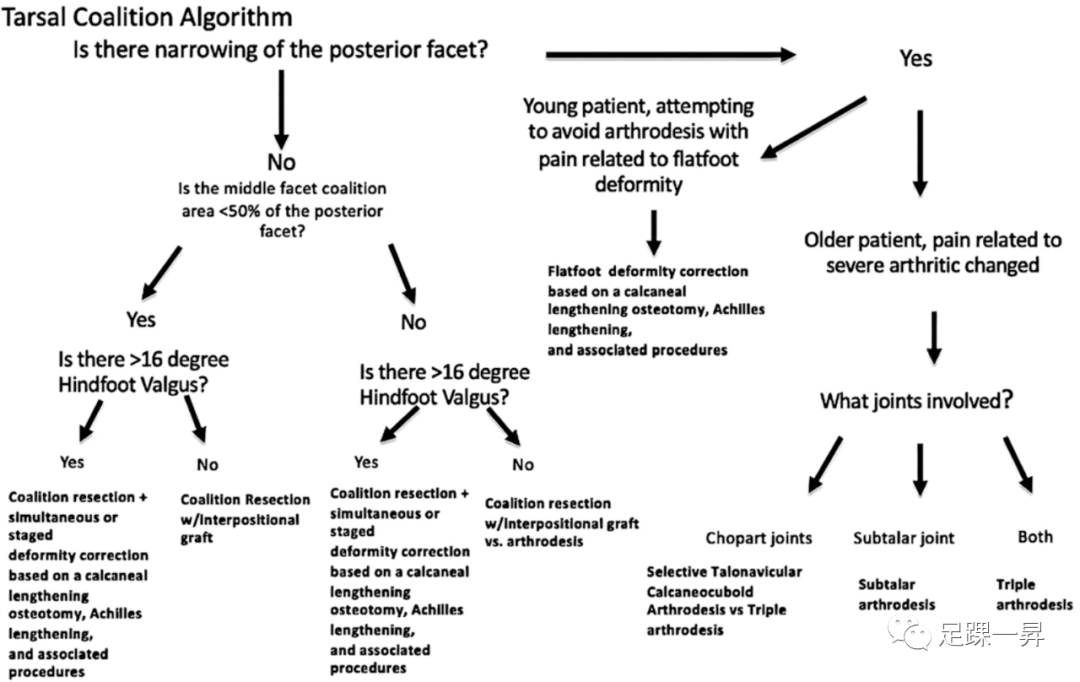
青少年患者跗骨联合的治疗旨在避免关节融合术。如表1所示,许多治疗建议是基于较低水平的证据,需要更大规模的前瞻性试验来验证这些治疗决定。不仅要了解跗骨联合病理学以及随后对距下运动学和整体足部力线的影响。当选择手术干预时,治疗的目标应该集中在缓解疼痛,改善功能,预防和延迟进一步的手术。手术计划必须包括详细的术前和术中评估,不仅关注跗骨联合的要素,而且关注畸形矫正和恢复正常的足部力线。基于这些因素的青少年患者距跟联合的治疗流程图见图7。需要进行长期研究来评估这里提到的治疗方法的有效性,重点是畸形矫正和避免青少年人群的关节融合术。
▲图3-A 用白色箭头描绘的放射线密度线表示在距跟联合侧位X线片上所见的“C”字征,而星号(*)表示由于距下运动减少而导致的向距舟关节传递的力增加时常见的距骨背侧突起。图3-B “食蚁兽”征,斜位上可见,但最初描述于侧位,通常是跟舟联合的特征。
▲图4-A 在冠状面CT图像上,通过垂直于距骨关节面的线和沿着跟骨纵轴的线所形成的角度测量后足外翻,这在术前计划中是至关重要的,以评估除跗骨联合切除外是否需要手术矫正畸形。有多种方法可以确定联合关节和后关节面的表面积,以制定手术计划。图4-B显示了一种方法,使用冠状面CT图像显示了中间关节面联合的最宽部分。测量中间关节面联合体的宽度(x)和后关节面联合体在该水平的宽度(y),用联合体宽度(x)/后关节面宽度(y)来计算百分比。图4-C是距跟关节面的轴位示意图(A为前,M为中,P为后)。CT图像显示了轴位视图中距跟关节面最宽部分(x)和后关节面宽度(y)。将最大宽度处的骨关节面积(X*X1)与同一水平的后关节面宽度和后关节面长度(Y*Y1)进行比较。传统上,当跗骨联合小于后关节面面积的50%时,跗骨联合被认为是“可切除的“。
非手术治疗包括非甾体抗炎药(NSAID),活动限制,鞋垫等。由于缺乏距下运动,任何牢固的足弓支撑都会增加跖屈距骨头下的压力,并导致疼痛加剧。如果患者在活动调整后仍有症状,则应进行4周至6周的石膏固定或控制踝关节运动支具。Cowell等发现25%-30%的患者在石膏治疗后疼痛消退。最近,Varner和Michelson回顾性分析了32例跗骨联合患者接受了活动调整、NSAID和矫形器治疗,如果初始治疗失败,则进行膝下石膏治疗。在平均随访28个月时,84.6%的患者达到并维持了疼痛缓解。
首选CT用于描述联合的位置、大小、组织学和形态以及相邻骨和关节的情况和力线情况,并识别任何伴随的跗骨联合。手术选择包括跗骨联合切除和组织移植填塞,伴或不伴畸形矫正、单纯畸形矫正或关节融合术。该决定是基于疼痛的部位,联合的位置和范围,距下后关节面的情况,后足力线,以及相邻关节退行性变化和位置。因为联合切除和畸形矫正截骨术通常是在骨骺外进行的,在这些病例中,骨骼成熟度不是一个需要考虑的因素。根据多位作者的研究,如果距下跟距关节联合的中间关节面表面积小于后关节面表面积的50%,后关节面厚且健康,跟骨外翻小于16 °,且相邻关节无退行性变化,则距下跟关节联合可切除。测量联合表面积相对于后关节面面积的方法有多种,图4显示了其中2种方法。重要的是要知道,当联合可能太大,不能切除和孤立畸形矫正考虑。Wilde等人提出了切除或关节融合的二元决策。Mosca和Bevan提出了3种非融合选择,除非相邻关节发生退行性变化,包括切除但不进行畸形矫正,如果跟骨外翻大于16 °,则采用跟骨延长截骨术进行切除并进行畸形矫正,对于无法切除的跟骨外翻大于16 °,则采用跟骨延长截骨术进行畸形矫正。作者的首选技术是跟骨延长截骨术,因为这可以纠正外翻畸形和距骨头覆盖。其他截骨术,如内侧移位跟骨截骨术,可用于矫正外翻畸形。有越来越多的证据表明,即使是轻微的扁平足畸形可能单独切除术后会恶化。这是由于跗骨联合切除术在距下关节上产生的内侧张力带的释放。据报道,成功的畸形矫正可以在联合切除术的同时进行,也可以在切除术后的后续手术中进行,或者代替联合切除术。跟舟联合的手术选择还没有得到很好的研究,但通常只包括联合的切除和组织移植。然而,重要的是要指出,存在骨性跟舟联合的足部疼痛通常是由于足部畸形引起的,可以通过跟骨延长截骨术或最近的一些研究表明的关节制动术来矫正畸形。跗骨切除在使用跟骨延长截骨术进行跟舟联合和畸形矫正的同时,外科医生必须认识到,在其上端和近端边缘进行截骨术可能会使跟骨前部骨质变得不稳定。
从腓骨远端向第四跖骨作横向切口,如图5所示,或从舟骨背外侧沿着Langer线向跟骨前外侧作斜向Ollier切口。将趾短伸肌(EDB)从其起始处松解并向远侧牵开,保留腓浅神经和腓肠神经,暴露跟舟联合,但避免松解跟骰关节囊。在X线透视引导下,使用骨凿取出一块矩形骨块,包括其中央部分的联合体,注意不要损伤距骨头。切除的骨块在所有平面上应是矩形的,约1.31cm,一直保持到联合体的底部,从其背外侧起点起足底内侧2.5cm,并通过X线透视确认。必须在切除腔的底部看到并触摸跟舟(弹簧)韧带,以确保充分切除。将骨蜡涂在暴露的骨表面。最后,将牵开的EDB或自体脂肪移植物放置到切除腔中。在移植物放置之前,也应评估后足力线,以确定是否需要进行后足矫正手术。患足不负重6周,前2周为短腿石膏固定。主动距下关节活动度(ROM)的练习开始后,石膏拆除。
▲图5-A 在指短伸肌牵开后,通过从腓骨远端向第四跖骨的横向切口内暴露跟舟联合,然后(图5-B)使用骨凿切除。图5-C一旦切除,跟舟韧带(弹簧韧带)应该能够在联合区的对侧被看到和触摸到。
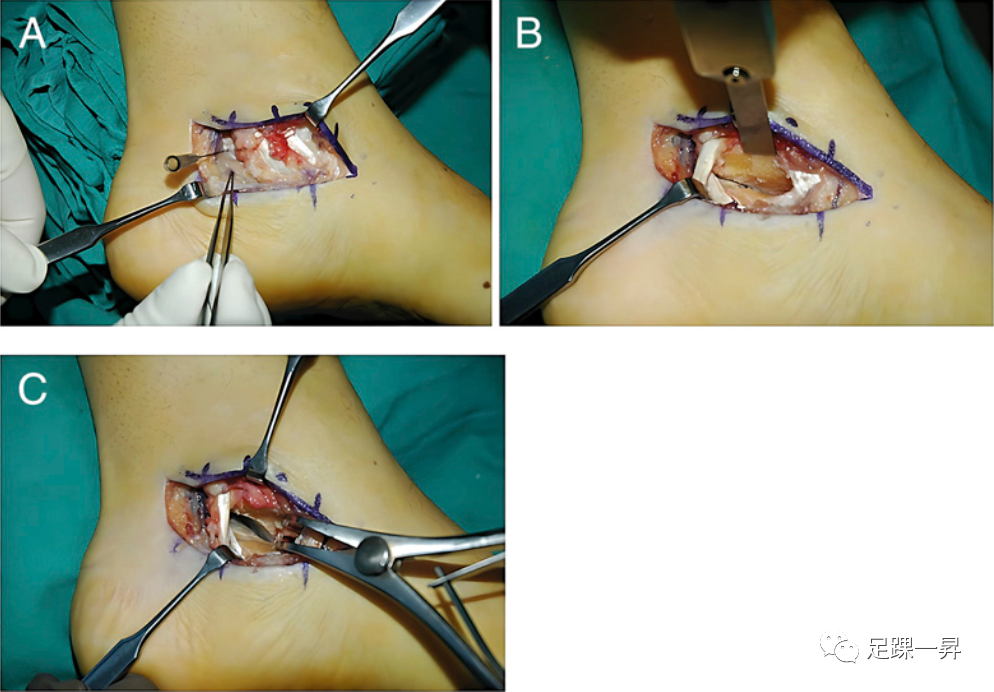
在内踝下方沿胫骨后肌腱(PT)和趾长屈肌腱(FDL)的走向做一个弧形切口(图6)。屈肌支持带在正中关节面的正内侧纵向切开。将PT肌腱从其鞘中释放并与FDL肌腱一起向背侧牵开,同时使用血管环保护胫后神经血管束,特别是胫神经的内侧足底神经分支。将拇长屈肌腱鞘在载距突下松解并向跖侧牵开。将牵开器放置在距下关节中间关节面的前后缘,以暴露距跟联合。如果联合已经骨化,则使用X线透视下的足跟Harris视图来确定适当的切除起点。使用高速钻、骨凿、刮匙和/或咬骨钳,可切除纤维软骨联合并追踪至后关节面,从而形成一个5-7mm高的切除腔,延伸联合的整个前后长度。进一步的确认是通过从内侧到外侧,在切除腔的上方和下方插入斯氏针,并在距下关节内翻和外翻时观察针的会聚和发散来评估。将蜡应用于切除的骨表面。用自体脂肪、FHL肌腱劈裂的一半、纤维蛋白胶或这些材料的组合进行组织移植填塞。因此,畸形矫正应从跟骨延长截骨术开始,包括跟腱延长或腓肠肌松解,这取决于使用Silfverskiold试验进行的临床评价。如果联合切除是唯一的手术,术后负重限制与跟舟联合治疗相似。术后6周,患足不负重,前2周小腿石膏固定。主动距下关节活动范围练习开始后,石膏拆除。如果同时进行扁平足畸形矫正或关节融合术,则短腿非承重石膏分别维持6周或8周。
▲图6-A 弧形切口位于内踝下方,沿着胫骨后肌腱和趾长屈肌腱的走向。图6-B 一旦穿过屈肌支持带,牵开PT和FDL肌腱以显露下方的距跟联合,然后用骨凿切除。图6-C 可使用Hintermann或关节牵张器确保联合切除完全。
非手术治疗(活动限制,抗炎药物,矫形器,石膏)C级
中关节面联合<50%后关节面表面积,后关节面关节厚且健康,跟骨外翻<16°
联合切除+脂肪移植物或骨蜡填塞,如果术后出现外翻畸形,可能进行跟骨延长截骨术 B级
中关节面联合<50%后关节面表面积,后关节面关节厚且健康,跟骨外翻≥16°
联合切除+脂肪移植物或骨蜡填塞+跟骨延长截骨术 B级
中关节面联合> 50%后关节面表面积,后关节面关节厚且健康,跟骨外翻≥16°
联合切除+脂肪移植物或骨蜡填塞+跟骨延长截骨术 B级
关节融合术(三关节/距下关节)+/-畸形矫正(如有指征)B级
青少年患者跗骨联合的治疗旨在避免关节融合术。如表1所示,许多治疗建议是基于较低水平的证据,需要更大规模的前瞻性试验来验证这些治疗决定。不仅要了解跗骨联合病理学以及随后对距下运动学和整体足部力线的影响。当选择手术干预时,治疗的目标应该集中在缓解疼痛,改善功能,预防和延迟进一步的手术。手术计划必须包括详细的术前和术中评估,不仅关注跗骨联合的要素,而且关注畸形矫正和恢复正常的足部力线。基于这些因素的青少年患者距跟联合的治疗流程图见图7。需要进行长期研究来评估这里提到的治疗方法的有效性,重点是畸形矫正和避免青少年人群的关节融合术。
声明:本文转载于<足踝一昇>,版权归原作者所有,仅用于学习交流,未经授权禁止转载!