现阶段,针对致命性的缓慢心律失常的药物治疗尚无重大突破,起搏器的植入仍是最主流、最重要的治疗手段,熟练掌握起搏器植入术是重中之重。
一、起搏基本概念
1. 起搏系统
起搏系统由脉冲发生器及电极导线组成(图1)

图1 起搏系统的组成 起搏系统由脉冲发生器及电极导线组成
脉冲发生器中有电池,有负责各种功能的电路等。尽管脉冲发生器体积很小,但其内部含有几万个元件,组成多种高集成电路,分别负责起搏器的各项功能。脉冲发生器埋植在胸大肌上方的皮下组织中。电极导线的顶部及体部有起搏和感知的金属电极,负责起搏器的起搏和感知功能。电极导线经周围静脉植入,放置在相应的心腔,紧贴心内膜,其尾部与脉冲发生器的连接孔相连。起搏电极导线有单极与双极之分,单极电极导线的顶部电极(-)与脉冲发生器金属壳(+)构成单极起搏及感知回路,双极电极导线的顶部电极(-)与体部的环状电极(+)构成双极起搏及感知回路(图2)。

图2 单极(A)与双极(B)起搏和感知示意图
2. 普通起搏器分类
可以根据电极导线植入的部位进行起搏器分类∶
(1)单腔起搏器 VVI起搏器∶电极导线放置在右室心尖部。AAI起搏器∶电极导线放置在右心耳。
(2)双腔起搏器 植入两根电极导线,常分别放在右心耳(心房)和右室心尖部(心室),进行房室顺序起搏。VAT是双腔起搏器常表现的一种工作模式,即植入DDD起搏器的患者自身心房率(窦性心律)正常,房室结传导功能较差时的工作模式。自身心房P波被感知,经DDD起搏器传导后引起心室起搏。
(3)三腔起搏器 左房+右房+右室的三腔起搏(治疗和预防房颤)。右房+右室+左室的三腔起搏(治疗顽固性心衰)。
(4)四腔起搏器 双房+双室(同时治疗心衰和阵发性房颤)。
临床目前应用的起搏器99%以上都是单腔或双腔起搏器。
二、起搏器起搏功能及心电图
1.起搏回路及起搏信号
起搏器系统的脉冲发生器不断发出起搏脉冲,经电极导线刺激和起搏心脏。起搏时,电流由起搏电极(阴极)流向无关电极(阳极)。起搏可以是单极或双极两种形式的起搏,并以不同方式组成起搏回路。刺激信号又称脉冲信号或起搏信号,代表脉冲发生器发放的有一定能量的刺激脉冲,脉冲宽度0.4~0.5ms,在心电图上表现为一个直上直下陡直的电位偏转,有人形象地将之称为钉样标记。应当注意刺激信号的幅度与两个电极间的距离成正比关系,双极起搏时,正负两极之间距离小,刺激信号较低,在心电图某些导联上几乎看不到,单极起搏时起搏的正负两极之间距离大,刺激信号较大,有时还呈双相(图3)。

图3 单极和双极起搏信号的比较
刺激信号的另一特点是不同导联记录的刺激信号幅度高低有一定的差异。这与起搏电脉冲方向在心电图导联轴上的投影不同有关。分析起搏心电图时应挑选起搏信号振幅高的导联分析。
2.起搏阈值与起搏安全度
能够持续有效起搏心脏的最低能量称为起搏阈值,其单位为伏或毫安。起搏阈值分为急性(植入术中测定)及慢性(随访时体外测定)两种。影响阈值的因素很多,包括很多生理因素(睡眠、进食)及病理因素(缺血、炎症、药物)等,为了保证起搏的有效性、安全性,起搏器的实际起搏电压常程控为起搏阈值的2~3倍,称为起搏的安全度。
在起搏器植入后的3到6个月内,起搏阈值会经历一个从低到高再回到较低水平的动态变化过程,这一过程可以分为三个阶段:即刻阈值、急性期阈值和慢性期阈值(即稳定阈值)。 即刻阈值是在起搏器植入手术期间测量得到的,它反映了起搏导线固定的稳固性和植入部位的心肌电传导特性。这一阶段的阈值通常很低,范围在0.3-0.4V之间,大多数情况下小于1.0V,平均值约为0.5-0.6V。如果在植入后的24到48小时内,阈值显著上升,则可能表明起搏导线固定不够牢固。 急性期阈值是指起搏器植入早期的阈值,在植入后大约一周的时间内,电压阈值可能会升高大约两倍。然而,在植入后的3个月内(最迟不超过6个月),升高的阈值将逐渐回落至接近初始水平。 进入慢性期后,也就是植入后的较长时间段,阈值通常会略高于急性期水平,但应保持在一个稳定的范围内。
起搏功能正常或有效起搏是指起搏信号后有相应的心脏除极波(心房波或心室波)。因各种原因(电极脱位、电池耗竭)等引起起搏功能障碍时,表现为仅有起搏信号,其后无相应的心脏除极波(图4)。

图4 VVI起搏功能障碍心电图 A.图中箭头指示的起搏信号后无相应的心室除极波,属于起搏功能不良;B.将起搏电压从1.5V调整到3.5V 后起搏功能恢复正常。A图中第3个起搏信号除未能有效起搏外,感知功能也有问题
应当注意的是,感知功能不良时,起搏信号可在自主的P波或R波后出现,有可能落在心房或心室刚除极之后的有效不应期中而不能有效夺获,也表现为起搏信号后无相应的心脏除极波。这种情况应认为是感知功能不良,不能认为是起搏功能不良。
起搏阈值的测定
植入起搏导线后起搏阈值测定 测定阈值包括:电压、电流、心肌阻抗等。
测定方法:固定脉宽,起搏频率快于基础频率10-20次/分,输出电压5V或2V,心室起搏为VOO,心房为AOO。夺获心脏后,以1V的步长逐步减少输出至1V或接近1V,然后以0.1V的步长逐渐减少输出至不能完全夺获心脏,然后增加输出电压至再次完全起搏夺获心脏,该电压为阈值。观察数分钟,并进行深呼吸和咳嗽动作,证实起搏可靠。
测定结束后行6V,2ms或10V,0.5ms强输出刺激,无膈肌刺激征后结束测定。
新植入心室起搏导线阈值范围:电压<1.0V,电流<2.0mA,阻抗400-1000Ω,多在500Ω左右。
新植入心房起搏导线阈值范围:电压<1.5V,电流<3.5mA,阻抗400-1000Ω,多在500Ω左右。
起搏器植入后阈值测定 起搏器阈值测定包括起搏器自动阈值测定和程控仪人工测定。自动阈值测定已在临床上广泛应用,但程控仪人工测定也应被保留以备核对。
起搏的安全范围 在植入急性期取5倍电压阈值,在慢性期稳定的阈值下,取2倍电压阈值输出。
三、起搏器感知功能与心电图
感知功能是起搏器的另一个最基本、最重要的功能,起搏心电图的另一个作用就是评价起搏器感知功能是否正常。
1. 感知及感知回路
定义:起搏器的感知器能够检测一定幅度的自主心电或非心电信号的功能并引起起搏器的反应;
意义:感知功能是起搏器最重要的功能之一,是起搏器能够按需工作的基础。
所需值:
植入时 P波 > 2.0毫伏(急性期或慢性期);
植入时 R波 > 5.0毫伏(急性期或慢性期)。
反应的形式有两种,常见的是自身心电信号感知后抑制起搏器发放一次电脉冲,并引起起搏器的节律重整(图5)。

图5 起搏节律重整∶感知正常的标志
自身心电活动(窦性下传的 QRS 波及室早的 QRS 波)被感知器正常感知后,起搏器则以被感知的自身心电活动为起点,以基础起搏间期为间期,安排下一次起搏脉冲的发放,即发生了起搏节律重整。如果起搏器有滞后功能,该起搏器节律的重整间期与起搏逸搏间期或滞后间期相等
感知回路的正负极与起搏回路一样,而感知电场的大小或感知天线的空间则相当于感知正负极之间的距离(图6)。
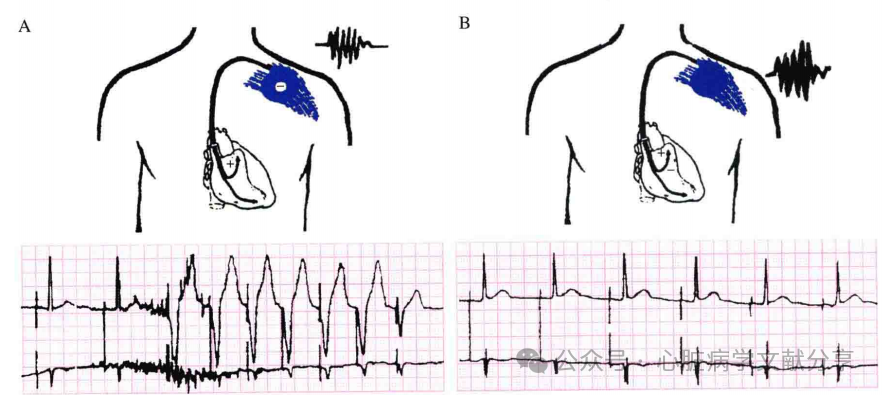
图6 心房单极与双极感知示意图
A. 心房单极感知,电极导线顶部电极与脉冲发生器的金属壳组成感知回路,因感知电极两极间的距离大,感知天线的空间大,肌电位等信号易被误感知而引发起搏心电图异常; B. 双极感知,电极导线顶部电极与体部的环状电极组成感知回路,两极间距较小,感知天线的空间小,与A图中同样的肌电信号未被感知,起搏心电图正常
显然双极感知时的感知电场小,骨骼肌的肌电信号或其他电磁信号不易被误感知,而单极感知的电场大,容易发生肌电的误感知。
四、临时起搏器的参数设置
起搏频率根据临床具体情况,右心室起搏取 50~80 次/min 是比较适当的;对于尖端扭转性室性心动过速(室速),70~90 次/min 甚至更高是合理的;超速抑制在患者基础心率上增加 10~20 次/min 以上。
电极在心室内,感知阈值通常高于 2 mV,设置感知 2 mV 足以滤掉其他干扰,适合绝大多数情况。
起搏输出 5 V 或 10 mA 通常足够大并不会损伤心肌, 因此急诊经静脉临时起搏器的默认参数(输出 5 V 或 10 mA,感知 2 mV)适用于绝大多数情况。
设置原则:起搏输出常规建议是起搏阈值的 2 倍以上,一般心室起搏电流 3~5 mA 或电压 3~6 V;感知设置为感知阈值的一半以下,一般为 1~3 mV。
-END-
声明:本文转载于<心脏病学文献分享>,以上仅代表作者本人观点,仅用于学习交流,版权归原作者所有。